مرض القرص التنكسي: دليلك الشامل للتشخيص والعلاج الفعال مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية السريعة: مرض القرص التنكسي هو حالة شائعة تؤثر على الأقراص الفقرية وتسبب الألم، ولا يرتبط بالضرورة بالتقدم في العمر. يتم علاجه بشكل فعال من خلال العلاجات التحفظية مثل العلاج الطبيعي وإدارة الألم، وقد يتطلب في بعض الحالات تدخلًا جراحيًا لتحسين جودة حياة المريض.
مقدمة إلى مرض القرص التنكسي
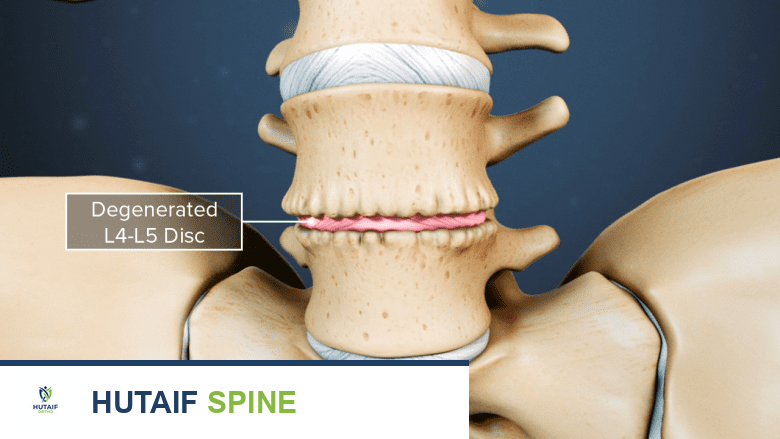
يُعد العمود الفقري محور الجسم ومركزه، وهو المسؤول عن دعم الحركة والحماية العصبية. يتكون هذا الهيكل المعقد من فقرات عظمية تتخللها وسائد مرنة تُعرف باسم "الأقراص الفقرية". هذه الأقراص تلعب دورًا حيويًا في امتصاص الصدمات وتوفير المرونة اللازمة للحركة. عندما تبدأ هذه الأقراص في التدهور أو التآكل، قد يؤدي ذلك إلى حالة تُعرف باسم مرض القرص التنكسي .
على الرغم من أن اسم "التنكسي" قد يوحي بأن الحالة تتفاقم حتمًا مع التقدم في العمر، إلا أن هذا ليس صحيحًا دائمًا. فمرض القرص التنكسي لا يعني بالضرورة أن حالتك ستزداد سوءًا مع التقدم في السن، ولكنه قد يسبب آلامًا شديدة ومزمنة تؤثر بشكل كبير على جودة الحياة اليومية. يمكن أن يصيب هذا المرض أي جزء من العمود الفقري، ولكنه أكثر شيوعًا في أسفل الظهر (العمود الفقري القطني) والرقبة (العمود الفقري العنقي).
يهدف هذا الدليل الشامل إلى تقديم فهم عميق لمرض القرص التنكسي، بدءًا من أسبابه وأعراضه وصولًا إلى أحدث طرق التشخيص والعلاج. في صنعاء، يُعد الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والعمود الفقري، المرجع الأول والوجهة الموثوقة لتقديم الرعاية المتخصصة والحلول العلاجية المبتكرة لهذه الحالة، مساهمًا في تخفيف آلام المرضى واستعادة حركتهم الطبيعية.
ما هو مرض القرص التنكسي؟
مرض القرص التنكسي هو مصطلح يشير إلى التغيرات التي تطرأ على واحد أو أكثر من الأقراص الفقرية، مما يؤدي إلى فقدان وظيفتها الطبيعية. هذه التغيرات قد تشمل:
- فقدان السوائل: مع مرور الوقت، تفقد الأقراص الفقرية محتواها المائي، مما يجعلها أقل مرونة وأكثر عرضة للتلف.
- التشققات: قد تظهر تشققات صغيرة في الطبقة الخارجية الصلبة للقرص (الطبقة الليفية)، مما يسمح للمادة الهلامية الداخلية (النواة اللبية) بالبروز أو التسرب.
- ضعف القدرة على امتصاص الصدمات: عندما تتدهور الأقراص، تفقد قدرتها على العمل كوسائد، مما يزيد الضغط على الفقرات والأعصاب المجاورة.
هذه التغيرات قد لا تسبب الألم دائمًا، ولكن عندما تحدث، فإنها يمكن أن تكون منهكة. الألم الناتج عن مرض القرص التنكسي غالبًا ما يكون مزمنًا وقد يتفاقم مع بعض الحركات أو الأوضاع، مثل الجلوس لفترات طويلة أو الانحناء أو الرفع.
أهمية التشخيص والعلاج المبكر
يُعد التشخيص المبكر لمرض القرص التنكسي أمرًا بالغ الأهمية لإدارة الأعراض بفعالية ومنع تفاقم الحالة. عندما يتم تحديد المشكلة في مراحلها الأولى، يمكن البدء في العلاجات التحفظية التي غالبًا ما تكون كافية لتخفيف الألم وتحسين الوظيفة. التأخر في التشخيص والعلاج قد يؤدي إلى:
- زيادة شدة الألم ومزمنته.
- تطور مضاعفات مثل عرق النسا أو ضعف الأطراف نتيجة انضغاط الأعصاب.
- الحاجة إلى تدخلات علاجية أكثر تعقيدًا، بما في ذلك الجراحة.
لذلك، من الضروري استشارة طبيب متخصص في العمود الفقري عند ظهور أي أعراض تشير إلى مشكلة في الظهر أو الرقبة. في عيادات الأستاذ الدكتور محمد هطيف بصنعاء، يتم تقديم تقييم شامل وتشخيص دقيق لضمان حصول كل مريض على خطة علاجية مخصصة تلبي احتياجاته الفردية.
التشريح ووظيفة الأقراص الفقرية
لفهم مرض القرص التنكسي، من الضروري أولاً استيعاب التركيب المعقد للعمود الفقري والدور الحيوي الذي تلعبه الأقراص الفقرية. العمود الفقري هو هيكل عظمي مرن يمتد من قاعدة الجمجمة إلى الحوض، وهو العمود الفقري الذي يدعم الجسم ويحمي الحبل الشوكي.
العمود الفقري وأقراصه الفقرية
يتكون العمود الفقري البشري عادة من 33 فقرة، مقسمة إلى خمس مناطق رئيسية:
- الفقرات العنقية (7 فقرات): في منطقة الرقبة.
- الفقرات الصدرية (12 فقرة): في منطقة الصدر، تتصل بالأضلاع.
- الفقرات القطنية (5 فقرات): في أسفل الظهر.
- الفقرات العجزية (5 فقرات ملتحمة): في منطقة الحوض.
- الفقرات العصعصية (4 فقرات ملتحمة): في نهاية العمود الفقري.
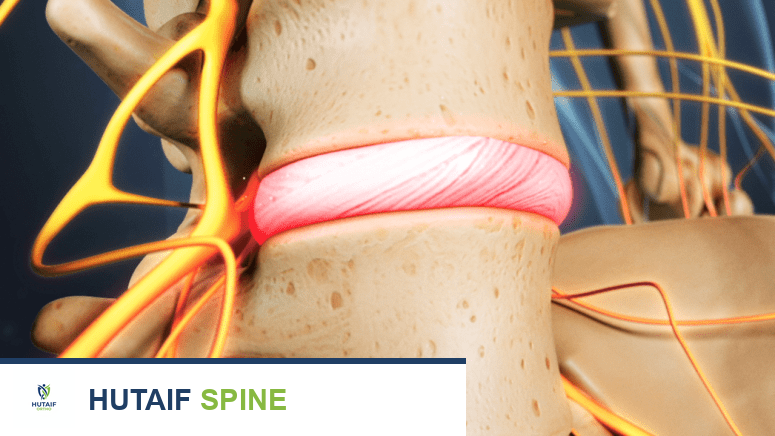
بين كل فقرة عظمية (باستثناء الفقرات العجزية والعصعصية وأول فقرتين عنقيتين)، يوجد قرص فقري. هذه الأقراص هي هياكل ليفية غضروفية تعمل كـ "وسائد" أو "ممتصات صدمات" طبيعية.
دور القرص الفقري السليم
القرص الفقري السليم يتكون من جزأين رئيسيين:
- النواة اللبية (Nucleus Pulposus): هي المادة الهلامية اللينة الموجودة في مركز القرص. غنية بالماء، وتوفر المرونة والقدرة على امتصاص الصدمات.
- الطبقة الليفية (Annulus Fibrosus): هي الطبقة الخارجية الصلبة والمتينة التي تحيط بالنواة اللبية. تتكون من حلقات متحدة المركز من الألياف الغضروفية الليفية، وتعمل على احتواء النواة اللبية وحماية القرص من التمزق.
الوظائف الرئيسية للقرص الفقري السليم:
- امتصاص الصدمات: تعمل الأقراص على امتصاص الضغط الناتج عن الحركة والجاذبية، مما يحمي الفقرات والحبل الشوكي من التلف.
- توفير المرونة: تسمح الأقراص للعمود الفقري بالانحناء، الالتفاف، والتمدد، مما يمنح الجسم نطاقًا واسعًا من الحركة.
- فصل الفقرات: تحافظ الأقراص على مسافة كافية بين الفقرات، مما يضمن وجود مساحة كافية للأعصاب الشوكية للخروج من الحبل الشوكي دون انضغاط.
التغيرات الفسيولوجية في القرص التنكسي
مع مرور الوقت، أو نتيجة لعوامل أخرى، تبدأ الأقراص الفقرية في الخضوع لتغيرات تنكسية. هذه التغيرات تشمل:
- فقدان الماء: النواة اللبية تفقد محتواها المائي تدريجيًا، مما يقلل من مرونتها وقدرتها على امتصاص الصدمات. هذا يجعل القرص مسطحًا وأقل قدرة على أداء وظيفته.
- تشقق الطبقة الليفية: قد تظهر تشققات صغيرة أو تمزقات في الطبقة الليفية الخارجية. هذه التشققات يمكن أن تكون مؤلمة بحد ذاتها، وقد تسمح للنواة اللبية بالبروز (الانتفاخ) أو حتى التسرب (الانفتاق أو الانزلاق الغضروفي).
- تضييق المسافة بين الفقرات: عندما يصبح القرص أرق، تقل المسافة بين الفقرات، مما يزيد الضغط على المفاصل الوجيهية (facet joints) وقد يؤدي إلى تضيق القناة الشوكية (تضيق العمود الفقري).
- تكوين نتوءات عظمية (Osteophytes): استجابةً لعدم الاستقرار والضغط المتزايد، قد يحاول الجسم تثبيت العمود الفقري عن طريق تكوين نتوءات عظمية صغيرة على حواف الفقرات. هذه النتوءات يمكن أن تضغط على الأعصاب وتسبب الألم.
هذه التغيرات هي جوهر مرض القرص التنكسي، وهي التي تؤدي إلى الأعراض المؤلمة التي يعاني منها المرضى. فهم هذه التغيرات يساعد في تقدير أهمية التشخيص الدقيق والعلاج المناسب الذي يقدمه الأستاذ الدكتور محمد هطيف في صنعاء.
الأسباب وعوامل الخطر لمرض القرص التنكسي
مرض القرص التنكسي ليس نتيجة لسبب واحد محدد، بل هو تفاعل معقد بين العوامل الوراثية، البيولوجية، ونمط الحياة. على الرغم من أن اسمه يوحي بالشيخوخة، إلا أنه يمكن أن يؤثر على الأفراد في أي عمر، وإن كان أكثر شيوعًا بعد سن الأربعين.
العوامل الوراثية والبيولوجية
- الاستعداد الوراثي: تشير الأبحاث إلى أن بعض الأشخاص قد يكون لديهم استعداد وراثي لتطور مرض القرص التنكسي. إذا كان أحد أفراد عائلتك المقربين يعاني من هذه الحالة، فقد تكون أكثر عرضة للإصابة بها.
- التقدم في العمر: على الرغم من أن المرض لا يتفاقم بالضرورة مع العمر، إلا أن عملية الشيخوخة الطبيعية تؤدي إلى فقدان الأقراص لمحتواها المائي ومرونتها، مما يجعلها أكثر عرضة للتنكس.
- نقص التروية الدموية: الأقراص الفقرية ليس لها إمداد دموي مباشر جيد، وتعتمد على الانتشار للحصول على العناصر الغذائية. أي عوامل تؤثر على هذه العملية يمكن أن تساهم في التنكس.
- الالتهاب: قد تلعب العمليات الالتهابية داخل القرص دورًا في تفاقم التنكس والألم.
الإصابات والإجهاد الميكانيكي
- الإصابات الحادة: التعرض لإصابة مباشرة في الظهر، مثل السقوط أو حوادث السيارات، يمكن أن يؤدي إلى تلف القرص وبدء عملية التنكس.
- الإجهاد المتكرر: الأنشطة التي تتضمن حركات متكررة للظهر، مثل الرفع الثقيل، الالتفاف، أو الاهتزاز المستمر (كما في بعض المهن)، يمكن أن تضع ضغطًا مفرطًا على الأقراص وتسرع من تآكلها.
- الوقوف أو الجلوس لفترات طويلة: الحفاظ على وضعية واحدة لفترات طويلة، خاصة مع وضعية غير صحيحة، يزيد الضغط على الأقراص الفقرية.
- الرياضات عالية التأثير: بعض الرياضات التي تتضمن قفزًا متكررًا أو تأثيرات قوية يمكن أن تزيد من خطر تلف القرص.
نمط الحياة والعادات اليومية
- السمنة وزيادة الوزن: الوزن الزائد يضع حملاً إضافيًا على العمود الفقري، خاصة على الأقراص الفقرية في أسفل الظهر، مما يسرع من عملية التنكس.
- التدخين: أظهرت الدراسات أن التدخين يقلل من تدفق الدم إلى الأقراص الفقرية ويؤثر على قدرتها على إصلاح نفسها، مما يزيد من خطر الإصابة بمرض القرص التنكسي ويزيد من شدة الأعراض.
- قلة النشاط البدني: ضعف عضلات الجذع والبطن (Core muscles) التي تدعم العمود الفقري يزيد من الضغط على الأقراص. عدم ممارسة الرياضة بانتظام يقلل من مرونة العمود الفقري وصحة الأقراص.
- الوضعية السيئة: الجلوس أو الوقوف بوضعية غير صحيحة يمكن أن يضع ضغطًا غير متساوٍ على الأقراص، مما يؤدي إلى تآكلها بمرور الوقت.
فهم هذه العوامل يساعد الأستاذ الدكتور محمد هطيف وفريقه في صنعاء على تقديم نصائح وقائية وعلاجية شاملة، تهدف إلى معالجة الأسباب الجذرية للمرض وليس فقط الأعراض.
الأعراض والعلامات الشائعة لمرض القرص التنكسي
تتنوع أعراض مرض القرص التنكسي بشكل كبير من شخص لآخر، وتعتمد على موقع القرص المتأثر وشدة التنكس. في بعض الحالات، قد لا يسبب التنكس أي أعراض على الإطلاق، بينما في حالات أخرى، يمكن أن يؤدي إلى ألم مزمن وموهن.
الألم: طبيعته ومواقعه
الألم هو العرض الأكثر شيوعًا لمرض القرص التنكسي، وله خصائص مميزة:
-
الموقع:
- أسفل الظهر (القطني): إذا كان القرص المتأثر في أسفل الظهر، فقد يشعر المريض بألم في هذه المنطقة، وقد يمتد إلى الأرداف والفخذين.
- الرقبة (العنقي): إذا كان القرص المتأثر في الرقبة، فقد يشعر المريض بألم في الرقبة، وقد يمتد إلى الكتفين والذراعين واليدين.
-
النوع:
- عادة ما يكون الألم مزمنًا، مع فترات من التحسن والتفاقم.
- قد يوصف بأنه ألم خفيف مستمر، أو ألم حاد ومفاجئ.
- يشعر بعض المرضى بألم حارق أو طاعن.
-
المحفزات:
- يزداد الألم غالبًا مع الجلوس أو الوقوف لفترات طويلة.
- يمكن أن يتفاقم مع الانحناء، الالتفاف، أو الرفع.
- قد يزداد الألم عند السعال أو العطس.
- يتحسن عادة مع الاستلقاء أو تغيير الوضعيات.
-
الألم المنتشر (الاعتلال الجذري):
إذا ضغط القرص المتنكس على أحد الأعصاب الشوكية، فقد ينتشر الألم على طول مسار العصب.
- عرق النسا: إذا كان القرص المتأثر في أسفل الظهر ويضغط على العصب الوركي، فقد يمتد الألم إلى الأرداف، الجزء الخلفي من الفخذ، الساق، وحتى القدم.
- ألم الذراع: إذا كان القرص المتأثر في الرقبة ويضغط على عصب، فقد يمتد الألم إلى الكتف، الذراع، اليد، والأصابع.
الأعراض العصبية المصاحبة
بالإضافة إلى الألم، قد يسبب انضغاط الأعصاب الناجم عن مرض القرص التنكسي أعراضًا عصبية أخرى، منها:
- التنميل والخدر (Numbness): شعور بفقدان الإحساس في جزء من الجسم يغذيه العصب المضغوط.
- الوخز (Tingling): شعور بالدبابيس والإبر أو "النمنمة" في منطقة العصب المتأثر.
- الضعف العضلي: صعوبة في تحريك أو رفع أجزاء معينة من الجسم، أو فقدان القوة في العضلات التي يغذيها العصب المضغوط.
- فقدان ردود الفعل: قد يلاحظ الطبيب ضعفًا أو غيابًا في ردود الفعل العصبية أثناء الفحص السريري.
كيف يؤثر المرض على جودة الحياة؟
يمكن أن يؤثر مرض القرص التنكسي بشكل كبير على جودة حياة المريض، مما يؤدي إلى:
- صعوبة في الأنشطة اليومية: قد يجد المرضى صعوبة في أداء مهام بسيطة مثل المشي، الجلوس، الوقوف، أو حتى النوم.
- تقييد الحركة: يحد الألم والأعراض العصبية من نطاق حركة العمود الفقري والأطراف.
- التأثير النفسي: الألم المزمن يمكن أن يؤدي إلى الإحباط، القلق، الاكتئاب، والعزلة الاجتماعية.
- التأثير المهني: قد يضطر المرضى إلى التغيب عن العمل أو تغيير وظائفهم بسبب القيود الجسدية.
من المهم جدًا عدم تجاهل هذه الأعراض والبحث عن المساعدة الطبية المتخصصة. الأستاذ الدكتور محمد هطيف في صنعاء لديه الخبرة الواسعة في تقييم هذه الأعراض بدقة ووضع خطة علاجية تهدف إلى تخفيف الألم واستعادة الوظيفة وتحسين جودة حياة المرضى.
التشخيص الدقيق لمرض القرص التنكسي
يعتبر التشخيص الدقيق حجر الزاوية في وضع خطة علاجية فعالة لمرض القرص التنكسي. يتطلب هذا الأمر نهجًا شاملاً يجمع بين التاريخ المرضي المفصل، الفحص السريري الدقيق، واستخدام تقنيات التصوير المتقدمة.
الفحص السريري والتاريخ المرضي
يبدأ التشخيص بمقابلة مفصلة مع المريض لجمع التاريخ المرضي، وتشمل الأسئلة عادةً ما يلي:
- طبيعة الألم: متى بدأ، شدته، موقعه، ما الذي يجعله أفضل أو أسوأ.
- الأعراض المصاحبة: هل هناك تنميل، وخز، ضعف في الأطراف، أو أي أعراض عصبية أخرى؟
- التاريخ الطبي: الأمراض السابقة، الإصابات، العمليات الجراحية، الأدوية التي يتناولها المريض.
- نمط الحياة: طبيعة العمل، مستوى النشاط البدني، عادات التدخين، الوزن.
بعد جمع التاريخ المرضي، يقوم الأستاذ الدكتور محمد هطيف بإجراء فحص سريري شامل للعمود الفقري، والذي يتضمن:
- ملاحظة وضعية الجسم والمشي: للبحث عن أي علامات تشير إلى عدم التوازن أو الألم.
- جس العمود الفقري: لتحديد مناطق الألم أو الحساسية.
- تقييم نطاق الحركة: قياس قدرة المريض على الانحناء، الالتفاف، والتمدد.
- الفحص العصبي: اختبار القوة العضلية، الإحساس (اللمس، الألم، الحرارة)، وردود الفعل الانعكاسية في الأطراف لتحديد ما إذا كان هناك انضغاط عصبي.
التصوير الطبي: الأشعة السينية والرنين المغناطيسي
تُعد تقنيات التصوير الطبي ضرورية لتأكيد التشخيص وتحديد مدى التنكس وموقعه.
-
الأشعة السينية (X-rays):
- يمكن أن تظهر الأشعة السينية علامات التنكس في العظام، مثل تضييق المسافة بين الفقرات، وتكوين النتوءات العظمية (Osteophytes).
- لا تظهر الأقراص نفسها بوضوح في الأشعة السينية، ولكنها تساعد في استبعاد حالات أخرى مثل الكسور أو الأورام.
- غالبًا ما تؤخذ الأشعة السينية في وضعيات مختلفة (الوقوف، الانحناء) لتقييم استقرار العمود الفقري.
-
التصوير بالرنين المغناطيسي (MRI):
- يعتبر التصوير بالرنين المغناطيسي الأداة الأكثر فعالية لتشخيص مرض القرص التنكسي.
- يوفر صورًا مفصلة للأنسجة الرخوة، بما في ذلك الأقراص الفقرية، الحبل الشوكي، والأعصاب.
- يمكنه إظهار فقدان السوائل داخل القرص (الذي يظهر بلون داكن)، التشققات في الطبقة الليفية، انتفاخ أو انزلاق القرص، وتضيق القناة الشوكية أو الفتحات العصبية.
- يساعد في تحديد ما إذا كان هناك انضغاط على الأعصاب أو الحبل الشوكي.
-
التصوير المقطعي المحوسب (CT Scan):
- يمكن أن يكون مفيدًا في حالات معينة، خاصة إذا كان المريض لا يستطيع إجراء الرنين المغناطيسي.
- يوفر صورًا تفصيلية للعظام، ويمكن أن يظهر النتوءات العظمية وتضيق القناة الشوكية.
- أقل فعالية من الرنين المغناطيسي في رؤية الأنسجة الرخوة والأقراص نفسها.
-
تخطيط كهربية العضل (EMG) ودراسات توصيل الأعصاب (NCS):
- قد يطلبها الأستاذ الدكتور محمد هطيف في بعض الحالات لتقييم وظيفة الأعصاب وتحديد ما إذا كان هناك تلف عصبي أو انضغاط يؤثر على وظيفة العضلات.
دور الأستاذ الدكتور محمد هطيف في التشخيص
في عيادات الأستاذ الدكتور محمد هطيف في صنعاء، يتم تطبيق أعلى معايير التشخيص الدقيق. بفضل خبرته الواسعة في جراحة العظام والعمود الفقري، يمتلك الدكتور هطيف القدرة على:
- تحليل التاريخ المرضي والفحص السريري بعمق: لتحديد الأنماط والعلامات الدقيقة التي قد تشير إلى مرض القرص التنكسي.
- تفسير صور الرنين المغناطيسي والأشعة السينية بدقة عالية: لتحديد موقع وشدة التنكس، وتأثيره على الهياكل العصبية.
- استبعاد الحالات الأخرى: التأكد من أن الأعراض ليست ناتجة عن حالات أخرى قد تحاكي مرض القرص التنكسي، مثل الأورام أو الالتهابات.
- وضع خطة علاجية مخصصة: بناءً على التشخيص الدقيق، يتم تطوير خطة علاجية فردية تتناسب مع حالة كل مريض واحتياجاته.
يضمن هذا النهج الشامل والدقيق أن يحصل المرضى على أفضل رعاية ممكنة، بدءًا من التشخيص الصحيح وصولًا إلى العلاج الفعال.
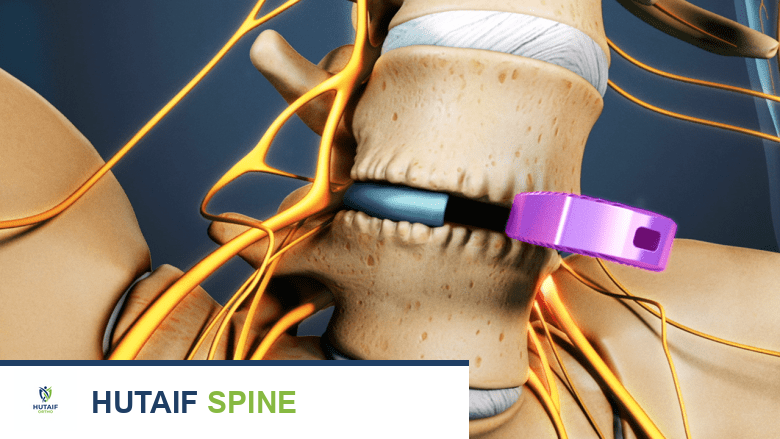
خيارات العلاج المتاحة لمرض القرص التنكسي
يهدف علاج مرض القرص التنكسي إلى تخفيف الألم، تحسين الوظيفة، ومنع تفاقم الحالة. يعتمد اختيار العلاج على شدة الأعراض، موقع القرص المتأثر، ومدى تأثيره على جودة حياة المريض. في معظم الحالات، يبدأ العلاج بالأساليب التحفظية غير الجراحية، ولا يُلجأ إلى الجراحة إلا إذا فشلت هذه الطرق أو في حالات معينة تستدعي التدخل الفوري.
العلاجات التحفظية غير الجراحية
تُعد هذه الخيارات الخط الأول للعلاج وغالبًا ما تكون فعالة جدًا.
-
إدارة الألم بالأدوية:
- مسكنات الألم المتاحة دون وصفة طبية: مثل مضادات الالتهاب غير الستيرويدية (NSAIDs) كالبروفين أو النابروكسين، لتخفيف الألم والالتهاب.
- مرخيات العضلات: للمساعدة في تخفيف تشنجات العضلات المصاحبة.
- الأدوية الموصوفة: قد يصف الأستاذ الدكتور محمد هطيف أدوية أقوى للألم، أو أدوية للألم العصبي مثل الجابابنتين أو البريجابالين إذا كان هناك انضغاط عصبي.
- حقن الكورتيزون فوق الجافية: يتم حقن الكورتيزون مباشرة في الفراغ حول الحبل الشوكي والأعصاب لتخفيف الالتهاب والألم.
-
العلاج الطبيعي وإعادة التأهيل:
- يُعد العلاج الطبيعي مكونًا أساسيًا في علاج مرض القرص التنكسي.
- يهدف إلى تقوية عضلات الجذع والظهر والبطن (Core muscles)
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك