مخاطر الاندماج الفقري متعدد المستويات: دليل شامل للمرضى
الخلاصة الطبية السريعة: الاندماج الفقري متعدد المستويات هو إجراء جراحي معقد لدمج فقرات متعددة. يهدف إلى تخفيف الألم وتحسين الاستقرار، ولكنه يحمل مخاطر فورية وطويلة الأمد أعلى من الاندماج أحادي المستوى، تتطلب تقييمًا دقيقًا ورعاية متخصصة من خبراء مثل الأستاذ الدكتور محمد هطيف.
مقدمة
تُعد جراحة الاندماج الفقري متعدد المستويات إجراءً طبيًا دقيقًا ومهمًا يهدف إلى تثبيت فقرات العمود الفقري المتضررة أو غير المستقرة. يلجأ الأطباء إلى هذه الجراحة لعلاج مجموعة واسعة من الحالات التي تسبب آلامًا مزمنة وضعفًا في الحركة، مثل الانزلاق الغضروفي الشديد، وتضيق القناة الشوكية، والجنف، والكسور الفقرية. في جوهرها، تتضمن هذه العملية ربط فقرتين أو أكثر معًا بشكل دائم باستخدام طعوم عظمية وأجهزة تثبيت معدنية، مثل الصفائح والمسامير والقضبان، بهدف خلق كتلة عظمية صلبة واحدة.
بينما يمكن أن تحقق جراحة الاندماج الفقري نتائج ممتازة في تخفيف الألم وتحسين جودة حياة المرضى، فإن إضافة مستويات متعددة (دمج أكثر من فقرتين) تزيد بشكل كبير من تعقيد الإجراء الجراحي. هذا التعقيد المتزايد لا يرفع فقط من مدة العملية الجراحية، بل يزيد أيضًا من احتمالية حدوث آثار جانبية ومضاعفات، سواء كانت فورية أثناء الجراحة أو على المدى الطويل بعد التعافي، مقارنةً بجراحة الاندماج أحادي المستوى. [1]
إن فهم هذه المخاطر المحتملة أمر بالغ الأهمية للمرضى الذين يفكرون في هذا النوع من الجراحة. يحرص الأستاذ الدكتور محمد هطيف، أحد أبرز خبراء جراحة العظام والعمود الفقري في صنعاء واليمن، على تزويد مرضاه بمعلومات شاملة وشفافة حول كافة جوانب العلاج، بما في ذلك الفوائد المحتملة والمخاطر المتوقعة. تهدف هذه الصفحة إلى تقديم دليل شامل للمرضى حول مخاطر الاندماج الفقري متعدد المستويات، مع التركيز على أهمية استشارة طبيب متخصص وذو خبرة لضمان أفضل النتائج الممكنة وتجنب المضاعفات.
التشريح الأساسي للعمود الفقري والاندماج الفقري
لفهم مخاطر الاندماج الفقري متعدد المستويات، من الضروري أولاً استعراض التشريح الأساسي للعمود الفقري وكيفية عمل جراحة الاندماج.
بنية العمود الفقري
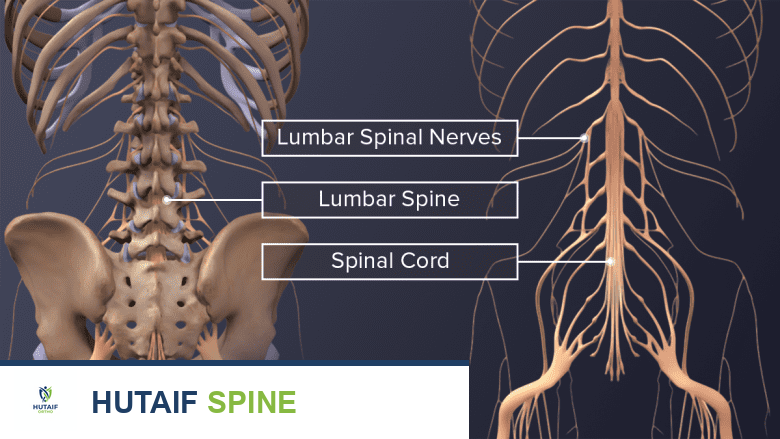
يتكون العمود الفقري البشري من سلسلة من العظام تسمى الفقرات، والتي تتراص فوق بعضها البعض لتشكل قناة واقية للحبل الشوكي والأعصاب. بين كل فقرتين توجد أقراص غضروفية مرنة تعمل كوسائد لامتصاص الصدمات وتسمح بحركة العمود الفقري. تُقسم الفقرات إلى مناطق رئيسية:
*
الفقرات العنقية (الرقبة):
7 فقرات (C1-C7).
*
الفقرات الصدرية (الظهر العلوي):
12 فقرة (T1-T12).
*
الفقرات القطنية (الظهر السفلي):
5 فقرات (L1-L5).
*
العجز والعصعص:
فقرات ملتحمة في قاعدة العمود الفقري.
تُحيط بالعمود الفقري شبكة معقدة من الأربطة والعضلات التي توفر الدعم والاستقرار، بينما تخرج الأعصاب الشوكية من الحبل الشوكي عبر فتحات بين الفقرات لتصل إلى أجزاء مختلفة من الجسم.
مفهوم الاندماج الفقري
الاندماج الفقري هو إجراء جراحي يهدف إلى ربط فقرتين أو أكثر بشكل دائم، مما يزيل الحركة بينهما. يتم تحقيق ذلك عادةً باستخدام:
*
الطعوم العظمية:
يمكن أن تكون ذاتية (من جسم المريض نفسه) أو خيفية (من متبرع) أو صناعية. تعمل هذه الطعوم على تحفيز نمو العظم الجديد الذي يربط الفقرات معًا.
*
أدوات التثبيت:
مثل المسامير، والقضبان، والصفائح المعدنية التي تُزرع لتثبيت الفقرات في مكانها بينما ينمو العظم الجديد ويلتحم.
الهدف الرئيسي من الاندماج الفقري هو:
*
تخفيف الألم:
عن طريق تثبيت الفقرات التي تتحرك بشكل غير طبيعي أو تضغط على الأعصاب.
*
تصحيح التشوهات:
مثل الجنف أو الحداب الشديد.
*
استعادة الاستقرار:
بعد إصابة أو إزالة ورم.
الاندماج الفقري متعدد المستويات
عندما تتطلب الحالة دمج ثلاث فقرات أو أكثر، يُعرف الإجراء بالاندماج الفقري متعدد المستويات. على سبيل المثال، قد يحتاج المريض إلى دمج الفقرات L3-L4-L5 أو L4-L5-S1. يزيد عدد المستويات المدمجة من تعقيد الجراحة لعدة أسباب:
*
زيادة طول الشق الجراحي:
مما يعني تعرضًا أكبر للأنسجة.
*
زيادة الوقت الجراحي:
كلما زاد عدد الفقرات، زادت المدة اللازمة لإجراء العملية.
*
زيادة كمية الطعوم العظمية وأدوات التثبيت:
مما يزيد من حجم المواد المزروعة في الجسم.
*
تأثير أكبر على الميكانيكا الحيوية للعمود الفقري:
يؤدي دمج مستويات متعددة إلى تقييد حركة جزء أكبر من العمود الفقري، مما يضع ضغوطًا إضافية على المستويات المجاورة غير المدمجة.
هذه العوامل مجتمعة هي التي تساهم في زيادة مخاطر ومضاعفات الاندماج الفقري متعدد المستويات، وهو ما سنفصله في الأقسام التالية. يؤكد الأستاذ الدكتور محمد هطيف على أهمية التقييم الدقيق لكل حالة لتحديد ما إذا كان الاندماج متعدد المستويات هو الخيار الأنسب، مع مراعاة كافة المخاطر والفوائد.
الأسباب وعوامل الخطر لتعقيدات الاندماج متعدد المستويات
تُعد جراحة الاندماج الفقري متعدد المستويات إجراءً معقدًا بطبيعته، ويصاحبها مجموعة من المخاطر التي يمكن أن تحدث إما فورًا بعد الجراحة أو تتطور على المدى الطويل. فهم هذه المخاطر وعواملها يُمكّن المرضى من اتخاذ قرارات مستنيرة ويساعد الأطباء، مثل الأستاذ الدكتور محمد هطيف، في إدارة توقعات المرضى وتقديم أفضل رعاية ممكنة.
المخاطر الجراحية الفورية
تحدث هذه المخاطر عادةً أثناء الجراحة أو في فترة التعافي المباشرة بعدها، ولكن بعضها قد يظهر لاحقًا. تشير الأبحاث إلى أن حوالي 24% إلى 35% من المرضى قد يحتاجون إلى جراحة مراجعة (إعادة جراحة) بسبب حدث سلبي أو مضاعفة. [2, 3]

يمكن أن تؤدي جراحة الاندماج القطني إلى مشاكل عصبية خطيرة مثل متلازمة ذيل الفرس وإصابات الأعصاب.
تشمل المخاطر الجراحية الفورية ما يلي:
- زيادة مدة الجراحة وفقدان الدم: تستغرق إجراءات الاندماج متعدد المستويات وقتًا أطول بكثير من الاندماج أحادي المستوى. ترتبط المشاكل المحتملة المتعلقة بفقدان الدم، وتجلط الدم، والالتهابات بعد الجراحة بشكل مباشر بمدة الجراحة. [4, 5] يزداد خطر فقدان الدم أيضًا مع السمنة، وتقدم العمر، وزيادة عدد المستويات المدمجة. [5, 6]
- تلف الأعصاب والحبل الشوكي: يُعد احتمال تلف الأعصاب والحبل الشوكي مصدر قلق في أي نوع من جراحات العمود الفقري. تشير الدراسات إلى أن عمليات الاندماج التي تتم من الخلف، مثل الاندماج الفقري القطني الخلفي بين الأجسام (PLIF)، تحمل معدلًا أعلى لتلف الأعصاب مقارنة بالعمليات التي تتم من الأمام، مثل الاندماج الفقري القطني الأمامي بين الأجسام (ALIF). [6]
- المضاعفات العصبية الخطيرة: تشمل الحالات العصبية الخطيرة التي تم الإبلاغ عنها في جراحات الاندماج القطني متلازمة ذيل الفرس (Cauda Equina Syndrome) وإصابة الأعصاب الشوكية. يزداد خطر المضاعفات العصبية مع تقدم العمر ويكون أعلى عادةً لدى النساء. [6]
- تسرب السائل النخاعي (Dural Tear): يُعد تمزق الغشاء الجافي، الذي يحيط بالأعصاب الشوكية ويحتوي على السائل النخاعي، شائعًا إلى حد ما في جراحات الاندماج متعدد المستويات التي تتضمن إزالة الضغط (decompression). تُسمى هذه الحالة بـ "الدوروتومي" وتحدث في ما يصل إلى 20% من جراحات الاندماج الفقري و/أو إزالة الضغط. [7]
- عوامل الخطر العامة: بشكل عام، تزيد عوامل مثل تقدم العمر (أكثر من 70 عامًا)، والحالات الصحية الكامنة (مثل أمراض القلب والسكري)، والمشاكل الموجودة مسبقًا في الأقراص الفقرية أو المفاصل مع جراحة سابقة، من احتمالية حدوث مضاعفات بعد جراحة الاندماج متعدد المستويات. [2, 3]
المخاطر الجراحية المتأخرة
قد تظهر هذه المخاطر والمضاعفات بمرور الوقت مع عملية الشفاء وبعدها:
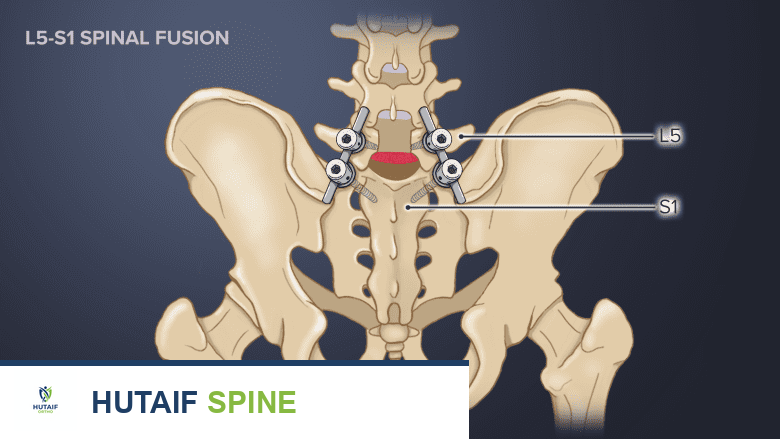
يميل الجزء الفقري L5-S1 إلى التعرض لمعدلات أعلى من فشل الاندماج.
- فقدان الاستقرار في المستوى المجاور: من الشائع أن يقوم الجراحون بإزالة الضغط من مستوى فقري أعلى أو أسفل الجزء المدمج. [8] إزالة الضغط هي إجراء جراحي يُجرى لتخفيف الألم الناتج عن انضغاط الأعصاب الشوكية. خلال جراحة إزالة الضغط القطنية، يتم إزالة جزء صغير من العظم فوق جذر العصب و/أو مادة القرص من تحت جذر العصب لإعطاء جذر العصب مساحة أكبر وتوفير بيئة شفاء أفضل. عندما يتم إجراء إزالة الضغط فوق جزء مدمج، يمكن أن تتأثر سلامة الأربطة الشوكية القوية، التي تعمل كأشرطة متينة لدعم وتثبيت العمود الفقري (خاصة عند الانحناء إلى الأمام)، بسبب الاستئصال، مما يؤدي في النهاية إلى عدم استقرار قطاعي في المنطقة. [8]
-
فشل الاندماج (Pseudoarthrosis):
تحمل عمليات الاندماج متعدد المستويات التي تتضمن 3 مستويات أو أكثر خطرًا أعلى بكثير للإصابة بـ "الاندماج الكاذب" (pseudoarthrosis)، وهو فشل في تحقيق الاندماج العظمي السليم. يؤدي فشل الاندماج أيضًا إلى فقدان الوظيفة وزيادة استخدام مسكنات الألم. [9] يُعد فشل الاندماج أكثر شيوعًا في الجزء الفقري L5-S1، [10] حيث يحدث في ما يصل إلى 24% من جراحات المستويات المتعددة التي تشمل هذا الجزء. [11]
- العوامل المساهمة في الاندماج الكاذب: تشمل السكري، والسمنة، وهشاشة العظام، وتعاطي التبغ، وتقدم العمر. [9]
- انظر أيضًا جراحة الاندماج الفقري الفاشلة
- فشل الزرع (Implant Failure): قد يرتبط فشل الزرع (ارتخاء أو كسر المسمار أو القضيب المعدني) بفشل الاندماج ونتائج سريرية سيئة. في أسفل الظهر، تشمل المشاكل الشائعة المتعلقة بالزرعات ارتخاء مسامير السويقات، خاصة المسامير في S1، والعدوى. قد يُصاب بعض المرضى الذين يعانون من ارتخاء مسامير السويقات بآلام في الظهر ويحتاجون إلى جراحة مراجعة لإصلاح/إزالة الأجهزة. [2]
-
مرض الجزء المجاور (Adjacent Segment Disease - ASD):
تتحمل المستويات الفقرية المتحركة المحيطة بالجزء المدمج ضغوطًا إضافية حيث تُقيد الحركة عبر الاندماج. يُعتقد أن هذا الضغط الإضافي يساهم في ارتفاع معدل تنكس الأجزاء المجاورة، مما قد يؤدي إلى ظهور أعراض والحاجة إلى جراحة إضافية في المستقبل. تُعرف هذه الحالة بمرض الجزء المجاور. يُعتقد أن الضغط الذي يتعرض له المستوى المجاور وخطر مرض الجزء المجاور يزداد تدريجيًا مع زيادة عدد المستويات التي تم تثبيتها بالاندماج. لذلك، يُعتقد أن عمليات الاندماج الفقري متعدد المستويات قد تحمل خطرًا أعلى لمرض الجزء المجاور من عمليات الاندماج أحادية المستوى. [2]
- العوامل المساهمة في مرض الجزء المجاور: تشمل تقدم العمر، والسمنة، والتنكس الموجود مسبقًا لأقراص الجزء المجاور، وانقطاع الطمث. تشير الأبحاث إلى أن ما لا يقل عن 30% من المرضى الذين خضعوا لاندماج فقري قطني قد يُصابون بمرض الجزء المجاور بمرور الوقت. [2]
تؤدي هذه المضاعفات في النهاية إلى متلازمة جراحة الظهر الفاشلة (Failed Back Surgery Syndrome - FBSS) ، وهو مصطلح عام يُستخدم لوصف الحالة التي لا تتوافق فيها نتيجة جراحة الظهر مع النتائج المتوقعة من الجراح والمريض.
يُعد الأستاذ الدكتور محمد هطيف، بخبرته الواسعة في جراحات العمود الفقري المعقدة في صنعاء، مرجعًا هامًا لتقييم هذه المخاطر بدقة وتقديم المشورة الشاملة للمرضى. يُنصح المرضى بالتحدث مع الأستاذ الدكتور محمد هطيف بالتفصيل لفهم نوع جراحة العمود الفقري المقترحة، بما في ذلك الفوائد المحتملة والمخاطر والبدائل الجراحية قبل تحديد موعد الإجراء. إن اتخاذ الاحتياطات اللازمة واتباع تعليمات القيود على النشاط خلال فترة التعافي يمكن أن يساعد في شفاء موقع الجراحة ومنع المضاعفات المستقبلية.
الأعراض التي قد تشير إلى مضاعفات الاندماج متعدد المستويات
من الأهمية بمكان أن يكون المرضى على دراية بالأعراض التي قد تشير إلى تطور مضاعفات بعد جراحة الاندماج الفقري متعدد المستويات. التعرف المبكر على هذه العلامات يسمح بالتدخل الطبي السريع وقد يمنع تفاقم المشكلة. يؤكد الأستاذ الدكتور محمد هطيف على أهمية التواصل المستمر مع الفريق الطبي بعد الجراحة والإبلاغ عن أي تغيرات غير طبيعية.
أعراض المضاعفات الفورية
قد تظهر هذه الأعراض في الأيام أو الأسابيع الأولى بعد الجراحة:
- ألم شديد أو متزايد: بينما يُعد الألم بعد الجراحة أمرًا طبيعيًا، فإن الألم الذي لا يستجيب للمسكنات، أو يزداد سوءًا بشكل ملحوظ، أو يظهر في منطقة جديدة، قد يشير إلى مشكلة مثل العدوى، أو تجمع الدم، أو تلف الأعصاب.
- علامات العدوى: تشمل الحمى والقشعريرة، احمرار أو تورم أو دفء حول موقع الجراحة، أو خروج إفرازات قيحية من الجرح.
- تغيرات عصبية جديدة أو متفاقمة: مثل ضعف في الساقين أو القدمين، خدر أو تنميل جديد أو متزايد، صعوبة في التحكم في المثانة أو الأمعاء (خاصة في حالة متلازمة ذيل الفرس)، أو صعوبة في المشي.
- نزيف غير طبيعي: خروج كميات كبيرة من الدم من الجرح أو ظهور كدمات كبيرة وغير مبررة.
- صداع شديد أو تسرب سائل شفاف: قد يشير إلى تسرب السائل النخاعي (Dural Tear)، والذي قد يسبب أيضًا غثيانًا أو دوخة.
- ضيق في التنفس أو ألم في الصدر: قد يشير إلى مضاعفات خطيرة مثل جلطة دموية في الرئة (الانصمام الرئوي).
أعراض المضاعفات المتأخرة
قد تتطور هذه الأعراض بعد أشهر أو حتى سنوات من الجراحة:
-
عودة الألم أو تفاقمه:
قد يكون هذا الألم في نفس المنطقة التي عولجت أو في منطقة جديدة تمامًا.
- فشل الاندماج (الاندماج الكاذب): غالبًا ما يتجلى في ألم مزمن ومستمر في موقع الاندماج، وقد يصفه المرضى بأنه ألم ميكانيكي يزداد مع الحركة.
- مرض الجزء المجاور (ASD): يحدث الألم في الفقرات فوق أو تحت الجزء المدمج. قد يكون مصحوبًا بأعراض عصبية مثل الخدر أو الضعف بسبب انضغاط الأعصاب في هذا الجزء الجديد المتأثر.
- تدهور الوظيفة العصبية: ظهور ضعف جديد في العضلات، أو صعوبة في المشي، أو فقدان الإحساس في الأطراف، مما قد يشير إلى مرض الجزء المجاور أو استمرار انضغاط الأعصاب.
- فشل الزرعات: قد يسبب الألم في موقع الزرعات، أو عدم الاستقرار، أو حتى ظهور كسر في المسامير أو القضبان، والذي قد يكون مصحوبًا بصوت طقطقة أو إحساس بالحركة. في بعض الحالات، قد يكون هناك التهاب حول الزرعات.
- تشوه العمود الفقري: في بعض الحالات، قد يؤدي فشل الاندماج أو مرض الجزء المجاور إلى تشوه تدريجي في العمود الفقري.
أي من هذه الأعراض يتطلب تقييمًا فوريًا من قبل جراح العمود الفقري. يؤكد الأستاذ الدكتور محمد هطيف على أهمية عدم تجاهل أي أعراض جديدة أو متفاقمة بعد جراحة الاندماج، والبحث عن المشورة الطبية المتخصصة في أقرب وقت ممكن. في عيادته بصنعاء، يحرص الدكتور هطيف على متابعة مرضاه عن كثب وتقديم الدعم اللازم للتعامل مع أي مضاعفات محتملة.
التشخيص والتقييم قبل وبعد جراحة الاندماج متعدد المستويات
تُعد عملية التشخيص والتقييم جزءًا لا يتجزأ من رحلة المريض مع جراحة الاندماج الفقري متعدد المستويات. إنها تضمن اتخاذ القرار العلاجي الصحيح قبل الجراحة وتساعد في الكشف المبكر عن أي مضاعفات بعد الجراحة.
التقييم قبل الجراحة: أساس النجاح
قبل التفكير في جراحة الاندماج متعدد المستويات، يقوم الأستاذ الدكتور محمد هطيف بإجراء تقييم شامل ودقيق لكل مريض في صنعاء. يهدف هذا التقييم إلى:
- تأكيد التشخيص: تحديد السبب الدقيق للألم والمشاكل الوظيفية.
- تحديد مدى الحاجة للجراحة: التأكد من أن العلاجات غير الجراحية قد فشلت أو أنها غير مناسبة.
- تقييم مدى تعقيد الحالة: تحديد عدد المستويات التي تحتاج إلى الاندماج وموقعها.
- تحديد عوامل الخطر المحتملة: التعرف على أي ظروف صحية يمكن أن تزيد من خطر المضاعفات.
تشمل خطوات التقييم قبل الجراحة:
- التاريخ الطبي الشامل والفحص البدني: يقوم الأستاذ الدكتور محمد هطيف بجمع معلومات مفصلة عن تاريخ المريض الصحي، والأدوية التي يتناولها، والعمليات الجراحية السابقة، وعادات نمط الحياة (مثل التدخين). يُجرى فحص بدني دقيق لتقييم قوة العضلات، والإحساس، وردود الفعل العصبية، ومدى حركة العمود الفقري، وأنماط الألم.
-
الدراسات التصويرية المتقدمة:
- الأشعة السينية (X-rays): تُظهر بنية العظام، وتساعد في الكشف عن التشوهات، وعدم الاستقرار، والتنكس الفقري. تؤخذ صور الأشعة السينية في أوضاع مختلفة (الانحناء للأمام والخلف) لتقييم استقرار العمود الفقري.
- التصوير بالرنين المغناطيسي (MRI): يوفر صورًا مفصلة للأنسجة الرخوة مثل الأقراص الغضروفية، والأربطة، والحبل الشوكي، والأعصاب، مما يساعد في تحديد الانزلاقات الغضروفية، وتضيق القناة الشوكية، والأورام.
- التصوير المقطعي المحوسب (CT Scan): يوفر صورًا أكثر تفصيلاً للعظام، وهو مفيد لتقييم كسور الفقرات، ونمو العظام، وتخطيط وضع الزرعات الجراحية.
- دراسات أخرى: قد تشمل تخطيط كهربية العضل (EMG) ودراسات توصيل الأعصاب (NCS) لتقييم وظيفة الأعصاب.
- الاستشارات المتخصصة: قد يُطلب من المريض استشارة أطباء آخرين (مثل أطباء القلب أو أطباء التخدير) لتقييم اللياقة البدنية للجراحة وتحديد أي مخاطر صحية كامنة.
- المناقشة الشاملة مع المريض: يشرح الأستاذ الدكتور محمد هطيف للمريض طبيعة الجراحة، والنتائج المتوقعة، وجميع المخاطر والمضاعفات المحتملة، بالإضافة إلى البدائل العلاجية المتاحة. هذا يضمن أن المريض يتخذ قرارًا مستنيرًا (Informed Consent).
التقييم بعد الجراحة: مراقبة المضاعفات
بعد جراحة الاندماج الفقري متعدد المستويات، تستمر عملية التقييم لمراقبة شفاء المريض والكشف عن أي مضاعفات في وقت مبكر.
- المراقبة الفورية في المستشفى: يتم مراقبة العلامات الحيوية للمريض، ومستوى الألم، والوظيفة العصبية، وموقع الجراحة عن كثب للكشف عن أي علامات للنزيف، أو العدوى، أو تلف الأعصاب.
- الفحوصات الدورية في العيادة: يحدد الأستاذ الدكتور محمد هطيف مواعيد متابعة منتظمة لتقييم تقدم الشفاء، وإزالة الغرز، ومراجعة الأعراض.
- الأشعة السينية بعد الجراحة: تُجرى الأشعة السينية بشكل دوري لتقييم عملية الاندماج العظمي والتأكد من استقرار الزرعات المعدنية. قد تُظهر هذه الأشعة علامات مبكرة لفشل الاندماج أو ارتخاء الزرعات.
- التصوير بالرنين المغناطيسي أو المقطعي المحوسب: إذا ظهرت أعراض جديدة أو مقلقة، قد يطلب الدكتور هطيف هذه الفحوصات لتقييم الأنسجة الرخوة أو العظام بشكل أكثر تفصيلاً، للكشف عن مرض الجزء المجاور، أو الاندماج الكاذب، أو مضاعفات أخرى.
- **تقييم الوظيفة الع
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك