فهم الانزلاق الغضروفي، العصب المنضغط، والديسك المنتفخ: دليل شامل من الأستاذ الدكتور محمد هطيف
الخلاصة الطبية السريعة: الانزلاق الغضروفي هو حالة ينزلق فيها الجزء الداخلي من القرص الفقري ليضغط على الأعصاب، مسبباً ألماً حاداً أو مزمناً. يشمل العلاج عادة الراحة، الأدوية، العلاج الطبيعي، وفي الحالات المتقدمة قد يتطلب التدخل الجراحي. يُعد الأستاذ الدكتور محمد هطيف خبيراً رائداً في تشخيص وعلاج هذه الحالات في صنعاء.
مقدمة شاملة لأمراض الديسك والعمود الفقري
تُعد آلام الظهر والرقبة من الشكاوى الشائعة التي تؤثر على ملايين الأشخاص حول العالم، وغالباً ما تكون مرتبطة بمشاكل في الأقراص الفقرية (الديسك). يواجه الكثير من المرضى صعوبة في فهم طبيعة حالتهم بسبب تعدد المصطلحات الطبية المستخدمة لوصف هذه المشاكل، مثل "الانزلاق الغضروفي"، "القرص المنتفخ"، "العصب المنضغط"، أو حتى "الديسك الممزق". هذه المصطلحات قد تُستخدم بشكل مختلف أو حتى بالتبادل، مما يسبب إرباكاً وقلقاً للمريض.
في هذا الدليل الشامل، يهدف الأستاذ الدكتور محمد هطيف، أحد أبرز جراحي العظام والعمود الفقري في صنعاء واليمن، إلى تبسيط هذه المفاهيم وتقديم فهم واضح ودقيق لأمراض الديسك المختلفة. يؤكد الدكتور هطيف على أن الفهم الصحيح للتشخيص الطبي الأساسي هو الأهم، بدلاً من التركيز على المصطلحات المتنوعة. سيساعدك هذا الدليل على التعرف على الأسباب، الأعراض، وطرق التشخيص والعلاج الحديثة، مع تسليط الضوء على خبرة الدكتور هطيف الواسعة في هذا المجال.
يهدف هذا المحتوى إلى تزويد المرضى بالمعلومات الموثوقة التي يحتاجونها لاتخاذ قرارات مستنيرة بشأن صحتهم، مع التأكيد على أن الأستاذ الدكتور محمد هطيف وفريقه في صنعاء يقدمون رعاية متكاملة وشاملة لمرضى العمود الفقري.
المصطلحات الشائعة لمشاكل الديسك
قبل الغوص في التفاصيل، دعنا نلقي نظرة على المصطلحات الأكثر استخداماً والتي قد تسمعها عند الحديث عن مشاكل الأقراص الفقرية:
- الانزلاق الغضروفي (Herniated Disc): يُعرف أيضاً بالديسك المنفتق، وهو عندما يتمزق الجزء الخارجي الصلب للقرص ويبرز الجزء الداخلي الهلامي ليضغط على الأعصاب.
- الديسك المنتفخ (Bulging Disc): يحدث عندما يبرز القرص بأكمله أو جزء كبير منه خارج حدوده الطبيعية، ولكنه لا يتمزق بالضرورة.
- العصب المنضغط (Pinched Nerve): مصطلح عام يشير إلى ضغط أو تهيج عصب ما، وغالباً ما يكون سببه انزلاق غضروفي أو نتوءات عظمية.
- الديسك الممزق/المتشقق (Ruptured/Torn Disc): يشير إلى تمزق في الطبقة الخارجية للقرص، مما قد يؤدي إلى انزلاق غضروفي.
- القرص المنزلق (Slipped Disc): مصطلح شائع ولكنه غير دقيق طبياً، حيث أن القرص لا "ينزلق" فعلياً من مكانه، بل ينفتق أو ينتفخ.
- بروز القرص (Disc Protrusion): يشبه الديسك المنتفخ، حيث يبرز القرص دون تمزق كامل للطبقة الخارجية.
- مرض القرص التنكسي (Degenerative Disc Disease): يشير إلى التغيرات المرتبطة بالعمر في القرص، مثل الجفاف وفقدان المرونة، مما قد يسبب الألم وعدم الاستقرار.
يؤكد الأستاذ الدكتور محمد هطيف أن هذه المصطلحات تصف مراحل أو أنواعاً مختلفة من المشكلة، وأن التشخيص الدقيق يتطلب فحصاً سريرياً وصوراً شعاعية لتقرير الحالة الفعلية.
التشريح الأساسي للعمود الفقري والديسك
لفهم مشاكل الديسك، من الضروري أولاً فهم البنية الأساسية للعمود الفقري وكيف يعمل القرص الفقري. العمود الفقري هو الدعامة الرئيسية للجسم، ويوفر المرونة والحماية للحبل الشوكي والأعصاب.
يتكون العمود الفقري من 33 فقرة عظمية مرتبة فوق بعضها البعض، مقسمة إلى مناطق:
- العمود الفقري العنقي (الرقبة): 7 فقرات (C1-C7).
- العمود الفقري الصدري (المنتصف): 12 فقرة (T1-T12).
- العمود الفقري القطني (أسفل الظهر): 5 فقرات (L1-L5).
- العجز والعصعص: فقرات ملتحمة في قاعدة العمود الفقري.
بين كل فقرتين (باستثناء الفقرتين العلويتين من الرقبة والعجز والعصعص) يوجد قرص فقري (ديسك). هذه الأقراص تعمل كوسائد ممتصة للصدمات، وتسمح بالحركة والمرونة للعمود الفقري.
بنية القرص الفقري (الديسك)
يتكون كل قرص فقري من جزأين رئيسيين:
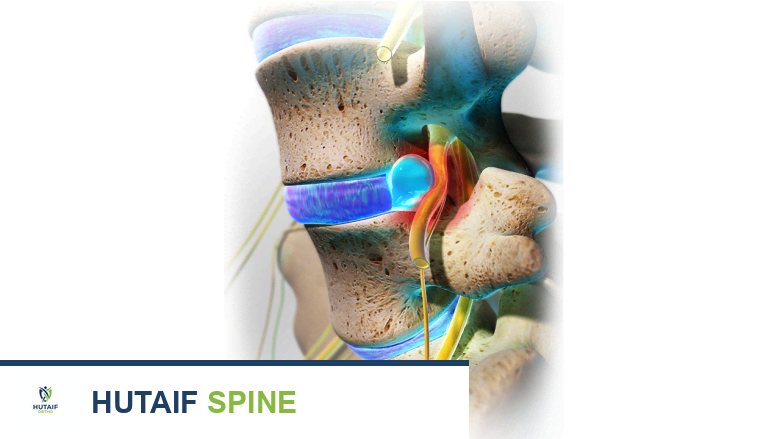
- الحلقة الليفية (Annulus Fibrosus): هي الطبقة الخارجية الصلبة والمتينة والمطاطية، تتكون من حلقات متعددة من الألياف الغضروفية. وظيفتها احتواء الجزء الداخلي وحماية القرص من التمزق.
- النواة اللبية (Nucleus Pulposus): هي المادة الداخلية الهلامية واللينة، الغنية بالماء، والتي تعمل كممتص للصدمات وتسمح بالمرونة.
يخرج من الحبل الشوكي بين كل فقرة وزوج من الأعصاب الشوكية التي تتفرع إلى أجزاء مختلفة من الجسم. عندما يتعرض القرص الفقري لأي ضرر، يمكن أن يؤثر ذلك على هذه الأعصاب، مما يسبب الألم والأعراض الأخرى.
الأسباب وعوامل الخطر المؤدية لمشاكل الديسك
تتعدد الأسباب وعوامل الخطر التي يمكن أن تؤدي إلى تدهور أو إصابة الأقراص الفقرية. فهم هذه العوامل يساعد في الوقاية والعلاج المبكر. يشدد الأستاذ الدكتور محمد هطيف على أهمية تحديد السبب الجذري لوضع خطة علاجية فعالة.
الأسباب الرئيسية
- التنكس المرتبط بالعمر (Age-Related Degeneration): مع التقدم في العمر، تفقد الأقراص الفقرية محتواها المائي وتصبح أقل مرونة، مما يجعلها أكثر عرضة للتمزق أو الانتفاخ. هذا هو السبب الأكثر شيوعاً لمرض القرص التنكسي.
- الإصابات والرضوض (Trauma and Injury): السقوط، حوادث السيارات، أو الإصابات الرياضية يمكن أن تسبب ضغطاً مفاجئاً أو التواءً في العمود الفقري، مما يؤدي إلى تمزق القرص أو انزلاقه.
- الرفع غير الصحيح للأشياء (Improper Lifting): رفع الأوزان الثقيلة بطريقة خاطئة، خاصة مع ثني الظهر بدلاً من الركبتين، يضع ضغطاً هائلاً على الأقراص الفقرية في أسفل الظهر.
- الحركات المتكررة والإجهاد (Repetitive Movements and Strain): بعض المهن أو الأنشطة التي تتطلب حركات متكررة للظهر أو حمل أوزان ثقيلة يمكن أن تزيد من خطر إصابة الديسك.
عوامل الخطر
- السمنة وزيادة الوزن (Obesity and Overweight): يزيد الوزن الزائد، خاصة في منطقة البطن، من الضغط على الأقراص الفقرية في أسفل الظهر.
- قلة النشاط البدني (Sedentary Lifestyle): ضعف عضلات الظهر والبطن (العضلات الأساسية) لا يوفر الدعم الكافي للعمود الفقري، مما يزيد من خطر الإصابة.
- التدخين (Smoking): يقلل النيكوتين من تدفق الدم إلى الأقراص الفقرية، مما يسرع عملية التنكس ويقلل من قدرة القرص على الشفاء.
- الوراثة (Genetics): قد يكون هناك استعداد وراثي لدى بعض الأشخاص للإصابة بمشاكل الديسك.
- الوقفة السيئة (Poor Posture): الجلوس أو الوقوف بوضعية خاطئة لفترات طويلة يضع ضغطاً غير متساوٍ على الأقراص الفقرية.
- القيادة لفترات طويلة (Prolonged Driving): الاهتزازات المستمرة والجلوس لفترات طويلة يمكن أن تزيد من الضغط على الأقراص الفقرية.
يؤكد الأستاذ الدكتور محمد هطيف على أن فهم هذه العوامل يمكن أن يساعد المرضى على إجراء تغييرات في نمط حياتهم لتقليل المخاطر أو إدارة حالتهم بشكل أفضل.
الأعراض الشائعة لمشاكل الديسك
تختلف أعراض مشاكل الديسك بشكل كبير اعتماداً على موقع القرص المصاب وما إذا كان يضغط على عصب أم لا. يقسم الأستاذ الدكتور محمد هطيف الأعراض إلى فئتين رئيسيتين: الألم الناتج عن ضغط العصب (الألم الجذري) والألم الناجم عن القرص نفسه (الألم القرصي).
سببان رئيسيان للألم: العصب المنضغط مقابل ألم الديسك
هناك طريقتان رئيسيتان يمكن أن يسبب بهما القرص الفقري الألم:
العصب المنضغط

قد يضغط الانزلاق الغضروفي على جذر العصب المجاور، مسبباً ألماً جذرياً.
في كثير من الحالات، لا يكون الانزلاق الغضروفي بحد ذاته مؤلماً، بل إن المادة المتسربة من القرص هي التي تضغط على عصب قريب أو تلتهبه أو تهيجه، مسببة ما يُعرف بـ الألم الجذري (Radicular Pain) . يوصف الألم الجذري بأنه آلام حادة ومُطلقة تشع إلى أجزاء أخرى من الجسم. على سبيل المثال:
- في أسفل الظهر: قد يشع الألم من أسفل الظهر إلى الساق، ويُعرف هذا الألم عادة باسم عرق النسا (Sciatica) . قد يصاحبه خدر أو تنميل أو ضعف في الساق أو القدم.
- في الرقبة: قد يشع الألم من الرقبة إلى الذراع، ويُعرف هذا الألم أحياناً بـ "الاعتلال العصبي العنقي" أو "التهاب الأعصاب العنقية". قد يصاحبه خدر أو تنميل أو ضعف في الذراع أو اليد.
تتميز هذه الآلام بأنها تنتشر على طول مسار العصب المتضرر، وقد تزداد سوءاً مع بعض الحركات مثل السعال أو العطس أو الجلوس لفترات طويلة.
ألم الديسك
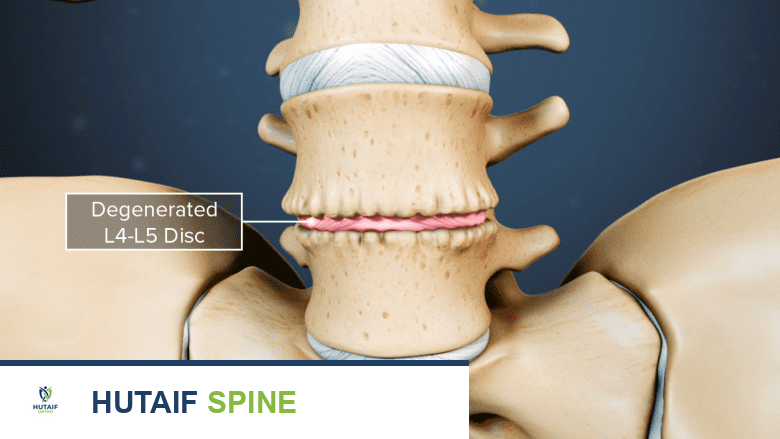
يمكن أن يسبب تنكس القرص المرتبط بالعمر ألماً وعدم استقرار في العمود الفقري.
قد يكون القرص الفقري نفسه هو مصدر الألم إذا حدث له جفاف أو تنكس لدرجة تسبب الألم وعدم الاستقرار في الجزء الفقري (المعروف باسم مرض القرص التنكسي ). يميل ألم القرص التنكسي إلى أن يكون ألماً مزمناً ومنخفض المستوى حول القرص المصاب، مع نوبات عرضية من الألم الشديد.
خصائص ألم الديسك:
- عادة ما يكون ألماً عميقاً وموضعياً في الظهر أو الرقبة.
- قد يزداد سوءاً مع الجلوس أو الوقوف لفترات طويلة، أو عند الانحناء أو الالتواء.
- قد يتحسن مع الحركة الخفيفة أو الاستلقاء.
- نادراً ما يشع إلى الأطراف بنفس طريقة الألم الجذري.
تحدث حالات الانزلاق الغضروفي ومرض القرص التنكسي عادة في العمود الفقري العنقي (الرقبة) والعمود الفقري القطني (أسفل الظهر). يميل ألم الديسك إلى أن يكون أكثر شيوعاً في أسفل الظهر، حيث تحدث معظم الحركة وتحمل الوزن في العمود الفقري. هذه الحالات نادرة في منتصف الظهر (العمود الفقري الصدري).
أعراض أخرى مهمة
يؤكد الأستاذ الدكتور محمد هطيف على ضرورة الانتباه لأي من الأعراض التالية التي قد تشير إلى حالة أكثر خطورة وتتطلب عناية طبية فورية:
- الضعف التدريجي: ضعف متزايد في الذراع أو الساق.
- فقدان الإحساس: خدر أو تنميل شديد ومستمر.
- متلازمة ذيل الفرس (Cauda Equina Syndrome): وهي حالة طارئة تتضمن خدر حول منطقة الشرج والأعضاء التناسلية، وصعوبة في التحكم في التبول أو التبرز. هذه الحالة تتطلب تدخلاً جراحياً عاجلاً لتجنب الضرر الدائم للأعصاب.
- عدم القدرة على المشي أو الوقوف: صعوبة شديدة في الحركة.
إذا كنت تعاني من أي من هذه الأعراض، ينصح الأستاذ الدكتور محمد هطيف بشدة بطلب الاستشارة الطبية الفورية في صنعاء.
تشخيص دقيق لآلام الديسك
التشخيص الدقيق هو حجر الزاوية في وضع خطة علاج فعالة لمشاكل الديسك. يعتمد الأستاذ الدكتور محمد هطيف في صنعاء على نهج شامل يجمع بين الفحص السريري الدقيق والتقنيات التصويرية المتقدمة لتحديد السبب الجذري للألم.
الفحص السريري
يبدأ التشخيص بمناقشة مفصلة للتاريخ المرضي للمريض، بما في ذلك طبيعة الألم، مدته، العوامل التي تزيده أو تخففه، وأي أعراض مصاحبة. بعد ذلك، يقوم الدكتور هطيف بإجراء فحص سريري شامل يتضمن:
- فحص الحركة (Range of Motion): تقييم مدى حركة الرقبة أو الظهر ومدى تأثرها بالألم.
- الفحص العصبي (Neurological Examination): يتضمن اختبار قوة العضلات، ردود الأفعال (المنعكسات)، والإحساس في الأطراف. يساعد هذا الفحص في تحديد العصب أو الأعصاب المتأثرة ومستوى الضغط المحتمل.
- اختبارات خاصة (Special Tests): مثل اختبار رفع الساق المستقيمة (Straight Leg Raise Test) الذي يستخدم للكشف عن ضغط العصب الوركي في حالات عرق النسا.
التصوير التشخيصي
تُعد تقنيات التصوير ضرورية لتأكيد التشخيص وتحديد مدى وشدة مشكلة الديسك:
- الأشعة السينية (X-rays): تُظهر العظام بشكل جيد ويمكن أن تكشف عن التغيرات العظمية مثل نتوءات العظام، أو فقدان ارتفاع القرص، أو عدم استقرار العمود الفقري. ومع ذلك، لا تُظهر الأشعة السينية الأقراص اللينة أو الأعصاب.
- التصوير بالرنين المغناطيسي (MRI): هو المعيار الذهبي لتشخيص مشاكل الديسك. يوفر صوراً مفصلة للأنسجة الرخوة، بما في ذلك الأقراص الفقرية، الحبل الشوكي، والأعصاب. يمكن للرنين المغناطيسي أن يحدد بوضوح الانزلاق الغضروفي، الانتفاخ، التمزق، ودرجة ضغط العصب.
- التصوير المقطعي المحوسب (CT Scan): قد يُستخدم في بعض الحالات، خاصة إذا كان المريض لا يستطيع إجراء الرنين المغناطيسي. يوفر صوراً مفصلة للبنية العظمية ويمكن أن يكشف عن نتوءات العظام أو تضيق القناة الشوكية.
- تخطيط كهربية العضل ودراسات توصيل الأعصاب (EMG and Nerve Conduction Studies): تُستخدم هذه الاختبارات لتقييم وظيفة الأعصاب وتحديد ما إذا كان هناك تلف عصبي وشدته، خاصة عندما تكون الأعراض عصبية واضحة.
يؤكد الأستاذ الدكتور محمد هطيف على أن التشخيص الشامل والدقيق هو الخطوة الأولى نحو الشفاء، وأن خبرته في تفسير هذه النتائج تضمن أفضل رعاية لمرضاه في صنعاء.
خيارات علاج الديسك المتاحة
يعتمد علاج مشاكل الديسك على عدة عوامل، بما في ذلك شدة الأعراض، موقع القرص المصاب، مدى ضغط العصب، والصحة العامة للمريض. يتبع الأستاذ الدكتور محمد هطيف نهجاً علاجياً متدرجاً يبدأ عادة بالعلاجات التحفظية، وينتقل إلى التدخلات الأكثر تقدماً إذا لزم الأمر.
العلاج التحفظي (غير الجراحي)
يهدف العلاج التحفظي إلى تخفيف الألم والالتهاب وتحسين وظيفة العمود الفقري. يعتبر الدكتور هطيف أن غالبية حالات الانزلاق الغضروفي تستجيب بشكل جيد للعلاج التحفظي.
-
الراحة وتعديل النشاط (Rest and Activity Modification):
- تجنب الأنشطة التي تزيد الألم، ولكن دون اللجوء إلى الراحة التامة في الفراش لفترات طويلة، حيث يمكن أن تؤدي إلى ضعف العضلات.
- العودة التدريجية للأنشطة الطبيعية مع تجنب الحركات المجهدة.
-
الأدوية (Medications):
- مضادات الالتهاب غير الستيرويدية (NSAIDs): مثل الإيبوبروفين والنابروكسين، لتقليل الألم والالتهاب.
- مرخيات العضلات (Muscle Relaxants): لتخفيف التشنجات العضلية التي قد تصاحب ألم الديسك.
- مسكنات الألم (Pain Relievers): مثل الباراسيتامول لتخفيف الألم الخفيف إلى المتوسط.
- أدوية آلام الأعصاب (Neuropathic Pain Medications): مثل الجابابنتين أو البريجابلين، تُستخدم لتخفيف الألم العصبي الحاد.
-
العلاج الطبيعي وإعادة التأهيل (Physical Therapy and Rehabilitation):
- برامج تمارين مصممة خصيصاً لتقوية عضلات الجذع والظهر، وتحسين المرونة، وتصحيح الوضعية.
- تقنيات مثل العلاج بالحرارة أو البرودة، والتدليك، والجر (Traction) قد تساعد في تخفيف الأعراض.
- تعليم المريض كيفية الحفاظ على وضعية صحيحة وتجنب الحركات الضارة.
-
حقن العمود الفقري (Spinal Injections):
- حقن الستيرويد فوق الجافية (Epidural Steroid Injections): يتم حقن الستيرويدات مباشرة في الفراغ حول الحبل الشوكي والأعصاب لتقليل الالتهاب والألم. يمكن أن توفر هذه الحقن راحة مؤقتة ومساعدة المريض على المشاركة في العلاج الطبيعي.
- حقن جذور الأعصاب (Nerve Root Blocks): تستهدف حقن التخدير الموضعي والستيرويدات جذر عصب معين لتخفيف الألم التشخيصي والعلاجي.
يُعد العلاج التحفظي هو الخيار الأول الذي يوصي به الأستاذ الدكتور محمد هطيف، مع التأكيد على أهمية الالتزام بالبرنامج العلاجي لتحقيق أفضل النتائج.
التدخل الجراحي
يُعد التدخل الجراحي خياراً في الحالات التي لا تستجيب للعلاج التحفظي بعد فترة معقولة (عادة 6-12 أسبوعاً)، أو في حالات وجود أعراض عصبية متفاقمة أو خطيرة. يؤكد الأستاذ الدكتور محمد هطيف على أن الجراحة تُعد الملاذ الأخير وتُجرى فقط عند الضرورة القصوى.
متى تُعتبر الجراحة ضرورية؟
- فشل العلاج التحفظي في تخفيف الألم الشديد والمستمر.
- تدهور الأعراض العصبية، مثل ضعف متزايد في الأطراف أو خدر.
- وجود متلازمة ذيل الفرس (Cauda Equina Syndrome)، وهي حالة طارئة تتطلب جراحة فورية.
- عدم القدرة على الوقوف أو المشي بسبب الألم أو الضعف.
أنواع الجراحات الشائعة:
- استئصال القرص المجهري (Microdiscectomy): هي الجراحة الأكثر شيوعاً للانزلاق الغضروفي. يقوم الجراح بإزالة الجزء المنفتق من القرص الذي يضغط على العصب باستخدام مجهر جراحي لزيادة الدقة وتقليل حجم الشق الجراحي.
- استئصال الصفيحة الفقرية (Laminectomy): يتم إزالة جزء من العظم (الصفيحة) من الفقرة لتوسيع القناة الشوكية وتخفيف الضغط عن الحبل الشوكي والأعصاب، خاصة في حالات تضيق القناة الشوكية.
- دمج الفقرات (Spinal Fusion): في بعض الحالات، خاصة عند وجود عدم استقرار في العمود الفقري أو بعد إزالة جزء كبير من القرص، قد يتم دمج فقرتين أو أكثر معاً باستخدام مسامير وقضبان وعظم لتثبيت العمود الفقري ومنع الحركة المؤلمة.
- استبدال القرص الصناعي (Artificial Disc Replacement): في حالات مختارة، يمكن استبدال القرص التالف بقرص صناعي للحفاظ على حركة العمود الفقري.
يتمتع الأستاذ الدكتور محمد هطيف بخبرة واسعة في إجراء جراحات العمود الفقري المتقدمة في صنعاء، مع التركيز على التقنيات الجراحية الأقل بضعاً متى أمكن ذلك، لضمان أسرع تعافٍ وأفضل النتائج للمرضى. سيقوم الدكتور هطيف بشرح جميع الخيارات المتاحة ومناقشة المخاطر والفوائد المحتملة لكل منها لضمان اتخاذ القرار الأنسب لحالتك.
التعافي وإعادة التأهيل بعد علاج الديسك
يُعد التعافي وإعادة التأهيل جزءاً حاسماً من رحلة علاج مشاكل الديسك، سواء بعد العلاج التحفظي أو الجراحي. يهدف برنامج إعادة التأهيل الذي يشرف عليه الأستاذ الدكتور محمد هطيف في صنعاء إلى استعادة القوة، المرونة، وتقليل خطر تكرار المشكلة.
مراحل التعافي
-
المرحلة الحادة (Acute Phase):
- بعد العلاج التحفظي: التركيز على تخفيف الألم والالتهاب من خلال الأدوية، الراحة النسبية، وتعديل الأنشطة. قد يُنصح بتمارين خفيفة جداً لتحسين الدورة الدموية.
- بعد الجراحة: يتم التركيز على إدارة الألم، الع
آلام الظهر والرقبة والديسك ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وأفضل دكتور عمود فقري في صنعاء وخبير جراحات الديسك.
مواضيع أخرى قد تهمك