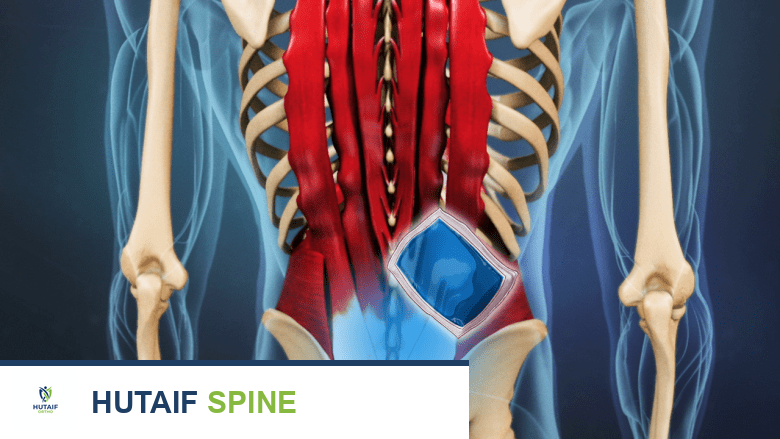
عملية دمج الفقرات القطنية عبر الثقب (TLIF): حل فعال لآلام الظهر المزمنة مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية السريعة: عملية دمج الفقرات القطنية عبر الثقب (TLIF) هي جراحة دقيقة لدمج فقرات العمود الفقري القطني، تستخدم لعلاج آلام الظهر والساق المزمنة الناتجة عن حالات مثل الانزلاق الفقاري وأمراض القرص التنكسية. يضمن الأستاذ الدكتور محمد هطيف في صنعاء نتائج ممتازة لهذه العملية المتقدمة.
مقدمة حول عملية دمج الفقرات القطنية عبر الثقب (TLIF)
تُعد آلام الظهر المزمنة، خاصة في المنطقة القطنية، من أكثر المشكلات الصحية شيوعًا التي تؤثر على جودة حياة الملايين حول العالم. عندما تفشل العلاجات التحفظية في توفير الراحة، تصبح الجراحة خيارًا ضروريًا لاستعادة الوظيفة وتخفيف الألم. من بين التقنيات الجراحية المتقدمة، تبرز عملية دمج الفقرات القطنية عبر الثقب (TLIF) كحل فعال وموثوق به للعديد من الحالات المعقدة.
عملية TLIF هي نوع من جراحات دمج العمود الفقري التي تهدف إلى إنشاء عظم صلب وربط فقرتين أو أكثر بشكل دائم، مما يلغي الحركة في الجزء المصاب من العمود الفقري. يوصى بهذه الجراحة لتخفيف الألم المستمر والمُعجِز الناجم عن حالات مثل الانزلاق الفقاري، وأمراض القرص التنكسية، و/أو الانزلاقات الغضروفية المتكررة. في صنعاء، يقدم الأستاذ الدكتور محمد هطيف، الرائد في جراحة العظام والعمود الفقري، خبرته الواسعة ومهاراته الاستثنائية لضمان أفضل النتائج للمرضى الذين يحتاجون إلى هذا الإجراء الدقيق.
عملية دمج الفقرات القطنية قد تكون هي الحل الأمثل لاستعادة جودة حياتك. يلتزم الأستاذ الدكتور محمد هطيف بتقديم رعاية شاملة ومخصصة، باستخدام أحدث التقنيات لضمان سلامة وراحة مرضاه.
فهم عملية TLIF (دمج الفقرات القطنية عبر الثقب) لدمج العمود الفقري
لفهم عملية TLIF بشكل كامل، من الضروري تفكيك اسمها ومكوناتها. TLIF هو اختصار يشير إلى:
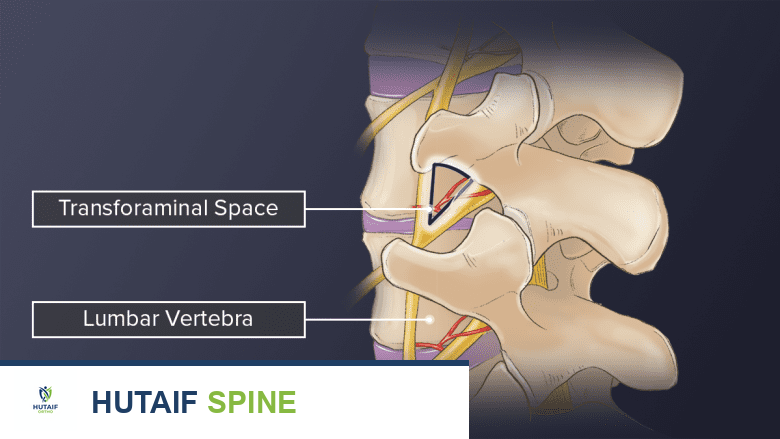
- Transforaminal (عبر الثقب): يشير إلى النهج الجراحي الذي يتم من خلال الفتحات العظمية المجوفة (الثقوب) بين الفقرات المتجاورة في العمود الفقري. هذه الثقوب هي الممرات التي تخرج منها الأعصاب من الحبل الشوكي.
- Lumbar (قطنية): يشير إلى العمود الفقري القطني، وهو الجزء السفلي من الظهر.
- Interbody (بين الفقرات): يشير إلى المنطقة الواقعة بين جسمي فقرتين متجاورتين في العمود الفقري.
- Fusion (دمج): يشير إلى عملية اندماج عظمتين لتصبحا عظمة واحدة.

المساحة عبر الثقب هي فتحة صغيرة بين الفقرات المتجاورة.
تجمع عملية TLIF بين دمج الجزء الأمامي (العمود الأمامي) والخلفي (العمود الخلفي) للعمود الفقري من خلال نهج خلفي واحد. هذا يسمح للجراح بمعالجة المشكلة من جانب واحد، مما يقلل من الحاجة إلى سحب الأعصاب بشكل كبير ويقلل من خطر تلفها. يصف هذا المقال تقنية TLIF بالتفصيل ويقارنها بأساليب أخرى لدمج العمود الفقري، مع تسليط الضوء على خبرة الأستاذ الدكتور محمد هطيف في تنفيذ هذه الإجراءات المعقدة بدقة ونجاح.
التشريح الأساسي للعمود الفقري القطني
قبل الخوض في تفاصيل عملية TLIF، من المهم فهم التشريح الأساسي للعمود الفقري القطني، حيث تُجرى هذه العملية. يتكون العمود الفقري القطني من خمس فقرات (L1-L5) تقع في الجزء السفلي من الظهر. هذه الفقرات هي الأكبر والأكثر قوة في العمود الفقري، مصممة لتحمل وزن الجزء العلوي من الجسم وتوفير المرونة للحركة.
مكونات العمود الفقري القطني
- الفقرات: هي العظام الفردية التي تشكل العمود الفقري. تتكون كل فقرة من جسم فقري أمامي (الجزء الأكبر الذي يحمل الوزن) وقوس فقري خلفي (يحتوي على النتوءات الشوكية والمستعرضة).
- الأقراص الفقرية: تقع بين أجسام الفقرات وتعمل كوسائد لامتصاص الصدمات وتسمح بالحركة. يتكون كل قرص من حلقة خارجية قوية (الحلقة الليفية) ومركز داخلي هلامي (النواة اللبية).
- المفاصل الوجيهية (الزليلية): تقع في الجزء الخلفي من الفقرات وتسمح بالحركة بين الفقرات وتوفر الاستقرار.
- القناة الشوكية: هي الفراغ المركزي داخل العمود الفقري الذي يحتوي على الحبل الشوكي والأعصاب الشوكية.
- الثقوب العصبية (Foramina): هي الفتحات الجانبية بين الفقرات التي تخرج منها الجذور العصبية من القناة الشوكية لتتفرع إلى أجزاء مختلفة من الجسم. في عملية TLIF، يتم الوصول إلى القرص من خلال هذه الثقوب.
يُعد فهم هذه المكونات أمرًا حيويًا لإدراك كيف تؤثر الأمراض والإصابات على العمود الفقري، وكيف تهدف عملية TLIF إلى استعادة الاستقرار والوظيفة الطبيعية لهذه المنطقة الحيوية.
الأسباب وعوامل الخطر التي تستدعي عملية TLIF
يُوصى بدمج الفقرات القطنية لمعالجة آلام الظهر و/أو الساق المعيقة التي لم تتحسن مع أشكال العلاج غير الجراحية. تُعد عملية TLIF خيارًا علاجيًا فعالًا لمجموعة واسعة من الحالات التي تؤثر على العمود الفقري القطني وتسبب ألمًا مزمنًا وضعفًا وظيفيًا.
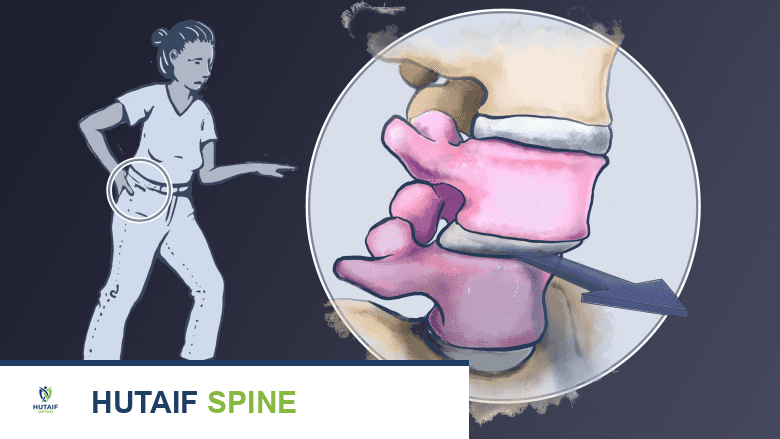
ألم الانزلاق الفقاري المزمن قد يُعالج أحيانًا بجراحة TLIF.
قد تكون عملية TLIF ضرورية عندما يكون ألم الظهر و/أو الساق ناجمًا عن الحالات التالية:
الانزلاق الفقاري (Spondylolisthesis)
هو انزلاق إحدى الفقرات فوق الأخرى. يمكن أن يؤدي هذا الانزلاق إلى تضييق القناة الشوكية أو الثقوب العصبية، مما يضغط على الأعصاب ويسبب ألمًا شديدًا في الظهر والساق، بالإضافة إلى خدر وضعف. الانزلاق الفقاري المزمن غالبًا ما يستجيب بشكل جيد لعملية TLIF، حيث تساعد على تثبيت الفقرات ومنع المزيد من الانزلاق.
أمراض القرص التنكسية (Degenerative Disc Disease)
تحدث هذه الحالة عندما تبدأ الأقراص الفقرية في التدهور بمرور الوقت، مما يؤدي إلى فقدان ارتفاع القرص، وتكوين نتوءات عظمية (نتوءات عظمية)، وتضييق الثقوب العصبية (تضيق الثقوب). يؤدي هذا التضيق إلى ضغط على الأعصاب، مما يسبب ألمًا مزمنًا. تهدف TLIF إلى استعادة ارتفاع القرص وتوسيع الثقوب العصبية لتخفيف الضغط.
الانزلاقات الغضروفية المتكررة (Recurrent Disc Herniations)
تحدث عندما يتسرب الجزء الداخلي الهلامي للقرص (النواة اللبية) إلى الطبقة الخارجية الضعيفة للقرص (الحلقة الليفية)، مما يضغط على الأعصاب المحيطة. إذا تكررت الانزلاقات الغضروفية بعد العلاج الأولي، أو إذا كانت تسبب ألمًا شديدًا ومعيقًا، فقد تكون عملية TLIF ضرورية لإزالة القرص التالف ودمج الفقرات لمنع المزيد من الانزلاقات.
الزائفة المفصلية (Pseudoarthrosis)
هي فشل عملية دمج سابقة في تحقيق الاندماج العظمي الصلب. في هذه الحالة، يمكن أن تُجرى عملية TLIF لتعزيز الاندماج وتوفير الاستقرار المطلوب.
قد تكون TLIF هي النهج المفضل (على دمج الفقرات القطنية الخلفي PLIF) عندما يكون تنكس القرص غالبًا من جانب واحد، ويعتمد ذلك بشكل كبير على خبرة الجراح. الأستاذ الدكتور محمد هطيف في صنعاء، بخبرته الواسعة، قادر على تقييم كل حالة بدقة وتحديد النهج الأمثل الذي يضمن أفضل النتائج للمريض.
موانع عملية TLIF
على الرغم من فعالية TLIF، إلا أن هناك بعض الحالات التي قد تجعل هذا الإجراء غير مناسب، وتشمل:
- التصاقات واسعة في الفضاء فوق الجافية: يمكن أن تجعل الوصول إلى القرص صعبًا وتزيد من خطر إصابة الأعصاب.
- التهاب العنكبوتية (Arachnoiditis): التهاب في الأغشية المحيطة بالحبل الشوكي، مما يزيد من تعقيد الجراحة.
- العدوى النشطة: يجب علاج أي عدوى نشطة قبل إجراء الجراحة لتجنب انتشارها.
- جذور الأعصاب المتصلة: تشوه خلقي في جذور الأعصاب يمكن أن يجعل الجراحة أكثر خطورة.
- هشاشة العظام : ضعف العظام الشديد يمكن أن يؤثر على قدرة البراغي والطعوم العظمية على التثبيت والاندماج بنجاح.
بالإضافة إلى ذلك، فإن الموانع العامة لأي إجراء لدمج العمود الفقري، مثل ترقق العظام المفرط بسبب هشاشة العظام، أو الحالات التي تعيق الوصول إلى مساحة القرص، قد تجعل TLIF خيارًا غير مواتٍ. يحرص الأستاذ الدكتور محمد هطيف على إجراء تقييم شامل لكل مريض لتحديد ما إذا كانت عملية TLIF هي الخيار الأكثر أمانًا وفعالية.
الأعراض التي تستدعي التفكير في عملية TLIF
تعتبر الأعراض التي تدفع المرضى للبحث عن حلول جراحية مثل TLIF عادةً مزمنة ومُعجِزة، وقد أثرت بشكل كبير على جودة حياتهم اليومية. فهم هذه الأعراض يساعد في تحديد الوقت المناسب لاستشارة الأستاذ الدكتور محمد هطيف.
الأعراض الرئيسية:
- آلام الظهر السفلية المزمنة: ألم يستمر لأكثر من 3-6 أشهر، ولا يستجيب للعلاجات التحفظية مثل الأدوية، العلاج الطبيعي، أو الحقن. قد يكون الألم حادًا أو خفيفًا، مستمرًا أو متقطعًا، وقد يتفاقم مع الحركة أو الوقوف لفترات طويلة.
- الألم المنتشر إلى الساقين (عرق النسا): ألم حاد أو حارق يمتد من الأرداف إلى أسفل الساق، وغالبًا ما يكون مصحوبًا بخدر أو وخز أو ضعف في الساق المصابة. يحدث هذا عندما يتم ضغط الجذور العصبية في العمود الفقري القطني.
- الخدر والوخز: إحساس غير طبيعي في الساقين أو القدمين، يشير إلى تهيج أو ضغط على الأعصاب.
- الضعف العضلي: صعوبة في تحريك الساق أو القدم، أو فقدان القوة في العضلات المتأثرة بالجذور العصبية المضغوطة.
- تفاقم الأعراض مع النشاط: زيادة الألم أو الأعراض العصبية عند المشي، الوقوف، أو الانحناء، وتحسنها عند الجلوس أو الاستلقاء.
- تشوه العمود الفقري: في بعض حالات الانزلاق الفقاري الشديد، قد يلاحظ المريض أو الطبيب تغيرًا في محاذاة العمود الفقري.
إذا كنت تعاني من أي من هذه الأعراض، فمن الضروري استشارة طبيب متخصص في العمود الفقري. الأستاذ الدكتور محمد هطيف في صنعاء يقدم استشارات متخصصة وتقييمات دقيقة لتحديد السبب الجذري لألمك ووضع خطة علاجية مناسبة.
التشخيص الدقيق قبل عملية TLIF
يُعد التشخيص الدقيق حجر الزاوية في تحديد أفضل مسار علاجي. يعتمد الأستاذ الدكتور محمد هطيف على نهج شامل يتضمن الفحص السريري الدقيق ومجموعة من الفحوصات التصويرية لتأكيد الحاجة إلى عملية TLIF.
خطوات التشخيص:
-
التاريخ الطبي والفحص السريري:
- التاريخ الطبي: يستمع الدكتور هطيف بعناية إلى وصف المريض للأعراض، تاريخها، شدتها، العوامل التي تزيدها أو تخففها، وأي علاجات سابقة.
- الفحص السريري: يتضمن تقييمًا شاملًا للوضع، المشية، نطاق حركة العمود الفقري، القوة العضلية، ردود الفعل العصبية، والإحساس في الأطراف السفلية للكشف عن أي علامات لضغط الأعصاب.
-
الفحوصات التصويرية:
- الأشعة السينية (X-rays): توفر صورًا للعظام وتساعد في الكشف عن التغيرات الهيكلية مثل الانزلاق الفقاري، فقدان ارتفاع القرص، أو تشوهات العمود الفقري. تُؤخذ الأشعة السينية عادةً في وضعيات مختلفة (وقوفًا، انحناءً) لتقييم استقرار العمود الفقري.
- التصوير المقطعي المحوسب (CT Scan) : يوفر صورًا مقطعية مفصلة للعظام والأنسجة الرخوة، مما يساعد في تقييم تضيق القناة الشوكية، وحالة المفاصل الوجيهية، وتكوين النتوءات العظمية.
- التصوير بالرنين المغناطيسي (MRI): يُعد الأداة التشخيصية الأكثر قيمة لتقييم الأنسجة الرخوة مثل الأقراص الفقرية، الحبل الشوكي، والأعصاب. يكشف التصوير بالرنين المغناطيسي بوضوح عن الانزلاقات الغضروفية، أمراض القرص التنكسية، ضغط الأعصاب، والتهابات الأنسجة.
-
فحوصات أخرى (عند الحاجة):
- تخطيط كهربية العضل (EMG) ودراسات توصيل العصب (NCS): قد تُجرى لتقييم وظيفة الأعصاب وتحديد مدى تلفها أو انضغاطها.
- حقن التشخيص: في بعض الحالات، قد يتم حقن مخدر موضعي أو ستيرويد في منطقة معينة (مثل المفصل الوجيهي أو الفضاء فوق الجافية) للمساعدة في تحديد مصدر الألم بدقة.
بناءً على نتائج هذه الفحوصات، يستطيع الأستاذ الدكتور محمد هطيف وضع تشخيص دقيق وتحديد ما إذا كانت عملية TLIF هي الخيار العلاجي الأنسب والأكثر فعالية لحالتك.
خيارات العلاج المتاحة قبل اللجوء لعملية TLIF
قبل التفكير في الجراحة، يتم دائمًا استكشاف جميع خيارات العلاج غير الجراحي (التحفظي). يلتزم الأستاذ الدكتور محمد هطيف ببدء العلاج بأقل التدخلات الممكنة، واللجوء إلى الجراحة فقط عندما تفشل هذه الطرق.
العلاج التحفظي
يهدف العلاج التحفظي إلى تخفيف الألم وتحسين الوظيفة دون الحاجة إلى الجراحة. يشمل ذلك:
-
الأدوية:
- مسكنات الألم : مثل مضادات الالتهاب غير الستيرويدية (NSAIDs) لتخفيف الألم والالتهاب.
- مرخيات العضلات: للمساعدة في تخفيف تشنجات العضلات.
- الأدوية العصبية: مثل الجابابنتين أو البريجابالين للألم العصبي.
- العلاج الطبيعي : برامج تمارين مخصصة لتقوية عضلات الظهر والبطن، وتحسين المرونة، وتعزيز الوضعية الصحيحة. يشمل ذلك تمارين الإطالة والتقوية وتمارين التوازن.
- الحقن الشوكية: مثل حقن الستيرويد فوق الجافية أو حقن المفصل الوجيهي، والتي يمكن أن توفر تخفيفًا مؤقتًا للألم عن طريق تقليل الالتهاب حول الأعصاب.
- تعديل النشاط: تجنب الأنشطة التي تزيد الألم سوءًا، مع الاستمرار في النشاطات الخفيفة مثل المشي.
- العلاج بالحرارة والبرودة: استخدام الكمادات الساخنة أو الباردة لتخفيف الألم والتشنجات العضلية.
- العلاج بتقويم العمود الفقري (Chiropractic care): قد يكون مفيدًا لبعض المرضى.
إذا استمرت الأعراض المعيقة ولم تتحسن بعد فترة كافية من العلاج التحفظي (عادةً 6-12 أسبوعًا)، أو إذا كان هناك دليل على تدهور عصبي، فقد يتم النظر في الخيارات الجراحية.
العلاج الجراحي
عندما تصبح الجراحة ضرورية، هناك عدة أنواع من عمليات دمج العمود الفقري المتاحة، وTLIF هي واحدة من الأكثر شيوعًا وفعالية. تشمل البدائل الأخرى لـ TLIF:
- دمج الفقرات القطنية الخلفي (PLIF): نهج خلفي يتم فيه إزالة القرص بالكامل من الخلف.
- دمج الفقرات القطنية الأمامي (ALIF) : نهج أمامي يتم فيه الوصول إلى العمود الفقري من خلال البطن.
- دمج الفقرات القطنية الجانبي الشديد (XLIF) : نهج جانبي يتم فيه الوصول إلى العمود الفقري من الجنب.
يتم اختيار نوع الجراحة بناءً على حالة المريض، التشخيص الدقيق، وموقع المشكلة، بالإضافة إلى خبرة الجراح. يتميز الأستاذ الدكتور محمد هطيف بقدرته على تقييم هذه العوامل بدقة واختيار الإجراء الأنسب لكل مريض، مع التركيز على عملية TLIF لفعاليتها في العديد من الحالات.
عملية دمج الفقرات القطنية عبر الثقب (TLIF)
تُعد عملية TLIF إجراءً جراحيًا معقدًا يتطلب دقة وخبرة عالية. يلتزم الأستاذ الدكتور محمد هطيف في صنعاء بأعلى معايير السلامة الجراحية والتقنية لضمان أفضل النتائج لمرضاه.
التحضير لعملية TLIF
قبل أي شكل من أشكال دمج الفقرات القطنية، يتم الحصول على موافقة طبية شاملة. تشمل التحضيرات:
- التقييم الطبي العام: يتم إجراء فحوصات الدم، تخطيط القلب، وأي فحوصات أخرى ضرورية للتأكد من أن المريض لائق صحيًا للجراحة والتخدير.
- إيقاف التدخين: يُطلب من المرضى المدخنين التوقف عن التدخين قبل الجراحة بعدة أسابيع، حيث يؤثر التدخين سلبًا على التئام العظام ويزيد من مخاطر المضاعفات.
- التوقف عن بعض الأدوية: قد يُطلب من المرضى التوقف عن تناول بعض الأدوية، مثل مميعات الدم، قبل الجراحة.
- التبرع بالدم الذاتي: قد يختار المرضى التبرع بدمهم الخاص ليتم استخدامه وقت الجراحة، إذا لزم الأمر.
- المناقشة مع الجراح: يناقش الأستاذ الدكتور محمد هطيف تفاصيل العملية، المخاطر المحتملة، والنتائج المتوقعة مع المريض وعائلته.
خطوات عملية TLIF بالتفصيل
تدمج عملية TLIF الأعمدة الأمامية والخلفية للعمود الفقري من خلال نهج خلفي واحد. يتم تثبيت الأجهزة الجراحية في العمود الفقري للمساعدة في تعزيز معدل الاندماج. يتم تثبيت الجزء الأمامي من العمود الفقري بواسطة الطعم العظمي والفاصل بين الفقرات. يتم تثبيت العمود الخلفي في مكانه بواسطة براغي السويقات والقضبان والطعم العظمي. عندما يلتئم الطعم العظمي، فإنه يدمج الفقرة العلوية والسفلية ويشكل عظمة واحدة طويلة.
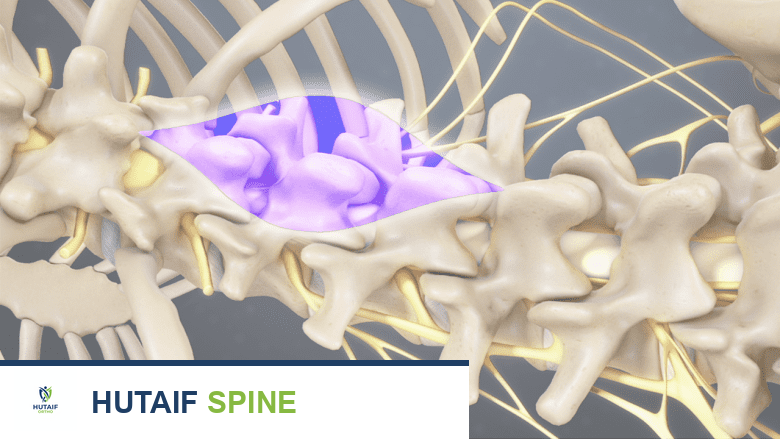
في جراحة TLIF، يتم إجراء شق رأسي على طول خط منتصف الظهر.
بشكل أكثر تحديدًا، تتضمن خطوات إجراء TLIF الجراحي:
- تحضير المريض: يتلقى المريض تخديرًا عامًا ويوضع وجهه لأسفل على طاولة العمليات. يتم تحضير موقع الجراحة بمحلول مطهر ومخدر موضعي.
-
الوصول إلى العمود الفقري:
- النهج المفتوح (Open TLIF): يتم إجراء شق رأسي واحد يتراوح طوله بين 2 إلى 4 بوصات على طول خط منتصف الظهر عند مستوى القرص الفقري المصاب.
-
النهج طفيف التوغل (Minimally Invasive TLIF - MI-TLIF):
يتم إجراء شقين صغيرين على جانبي خط منتصف الظهر.
في كلا النهجين، يقوم الجراح بقطع طبقات من الدهون والعضلات وسحبها جانبًا للوصول إلى العمود الفقري.
- وضع البراغي (Pedicle Screws): يتم وضع براغي لتثبيت خلفي إضافي لتعزيز استقرار الجزء الفقري المعالج. تُسمى البراغي حسب موضعها؛ على سبيل المثال، براغي السويقات توضع في السويقة الموجودة في الجزء الخلفي من الفقرة.
- كشف مساحة القرص: تقع مساحة القرص في الجزء الأمامي من العمود الفقري، بين جسمي فقرتين. أثناء الجراحة، يتم الوصول إلى مساحة القرص عن طريق الحفر من جانب واحد وإزالة الصفيحة و/أو المفصل الوجيهي . يسمح هذا النهج بالوصول إلى القرص التالف والتسليم اللاحق لمادة الطعم العظمي بأقل قدر من سحب الأعصاب المهمة – الكيس السحائي وجذور الأعصاب.
- استبدال القرص بطعم عظمي: بعد الوصول إلى القرص، تُزال مادة القرص التالفة. ثم يضع الجراح فاصلًا بين الفقرات أو قفصًا بين الفقرات مملوءًا بطعم عظمي . يتم وضع الفاصل أو القفص من جانب واحد من العمود الفقري. إذا تم إجراء دمج خلفي جانبي جنبًا إلى جنب مع TLIF، فقد يتم وضع مادة طعم عظمي إضافية في المزاريب الجانبية للفقرة ومساحة القرص.
- استخدام فاصل بين الفقرات (Interbody Spacer): يمكن إدخال فاصل ثابت أو قابل للتوسيع في مساحة القرص، مما يساعد على استعادة ارتفاع القرص الطبيعي وفتح الثقوب العصبية لتخفيف الضغط عن جذور الأعصاب. من خلال استعادة ارتفاع القرص للأجزاء المدمجة أثناء TLIF، يمكن للفاصل أن يساعد في إعادة إنشاء محاذاة العمود الفقري الطبيعية.
- إكمال تثبيت الفقرات: تُوصل براغي السويقات بقضبان أو صفائح. تعمل هذه التركيبات من البراغي والقضبان على تثبيت الأجزاء الفقرية للعمود الفقري، وتحمل الجزء المتحرك في مكانه وتسمح للطعم العظمي بدمج الأجزاء في عظمة واحدة بمرور الوقت. قد تُؤخذ الأشعة السينية أثناء الجراحة لضمان الوضع الصحيح للأجهزة.
- إغلاق الجرح: بعد اكتمال الجراحة، يُغلق الجرح بخيوط جراحية قابلة للذوبان. يُولى اهتمام خاص
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك