عملية دمج الفقرات العنقية الأمامي (ACDF): دليل شامل للمريض
الخلاصة الطبية السريعة: عملية دمج الفقرات العنقية الأمامي (ACDF) هي إجراء جراحي يعالج آلام الرقبة والأعراض العصبية عن طريق إزالة القرص التالف ودمج الفقرات المجاورة. يتميز هذا التدخل بفاعليته في تخفيف الضغط على الأعصاب والحبل الشوكي، مما يعيد الوظيفة الطبيعية ويحسن جودة حياة المريض.
مقدمة عن عملية دمج الفقرات العنقية الأمامي ACDF
تعتبر آلام الرقبة والأعراض العصبية المرتبطة بها من المشكلات الصحية الشائعة التي تؤثر على جودة حياة الكثيرين. عندما تصبح هذه الأعراض مزمنة أو شديدة، وقد لا تستجيب للعلاجات التحفظية، قد تكون الجراحة هي الحل الأمثل. من بين الإجراءات الجراحية الفعالة في هذا المجال، تبرز عملية دمج الفقرات العنقية الأمامي (Anterior Cervical Discectomy and Fusion) والمعروفة اختصاراً بـ ACDF.
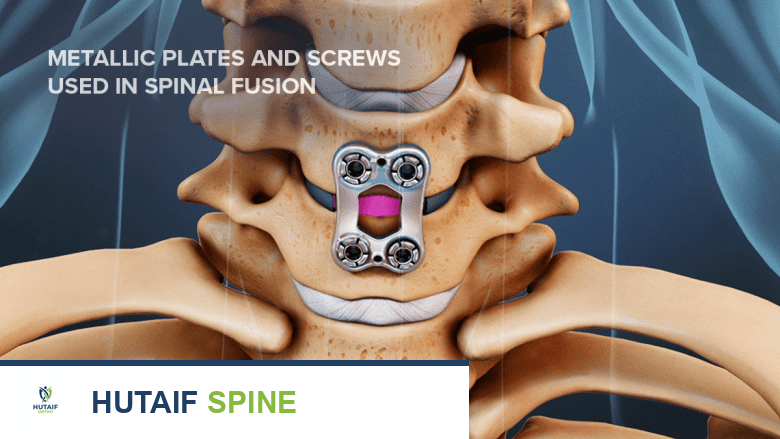
عملية ACDF هي إجراء جراحي دقيق يهدف إلى تخفيف الضغط على الحبل الشوكي والأعصاب في منطقة الرقبة، والتي قد تكون ناتجة عن انزلاق غضروفي، نتوءات عظمية، أو تنكس في الأقراص الفقرية. تتضمن العملية إزالة القرص العنقي التالف من الجزء الأمامي للرقبة، ثم دمج الفقرتين المجاورتين باستخدام طعم عظمي أو دعامة خاصة، وتثبيتهما غالباً بلوح ومسامير لضمان الاستقرار وتعزيز الاندماج العظمي.
في اليمن، ومع تزايد الحاجة إلى التدخلات الجراحية المتخصصة للعمود الفقري، يبرز الأستاذ الدكتور محمد هطيف كأحد أبرز جراحي العمود الفقري في صنعاء، بخبرته الواسعة وكفاءته العالية في إجراء عمليات ACDF المعقدة بنجاح. يلتزم الدكتور هطيف بتقديم رعاية طبية شاملة، بدءاً من التشخيص الدقيق وصولاً إلى التعافي الكامل، معتمداً على أحدث التقنيات الجراحية وأفضل الممارسات العالمية.
يهدف هذا الدليل الشامل إلى تزويد المرضى وأسرهم بمعلومات مفصلة حول عملية ACDF، بدءاً من فهم التشريح الأساسي للرقبة، مروراً بالأسباب والأعراض التي تستدعي هذا الإجراء، ووصولاً إلى خطوات الجراحة ومراحل التعافي المتوقعة. نأمل أن يكون هذا الدليل مصدراً قيماً للمعلومات، ويساعد في اتخاذ قرارات مستنيرة بشأن خيارات العلاج المتاحة.

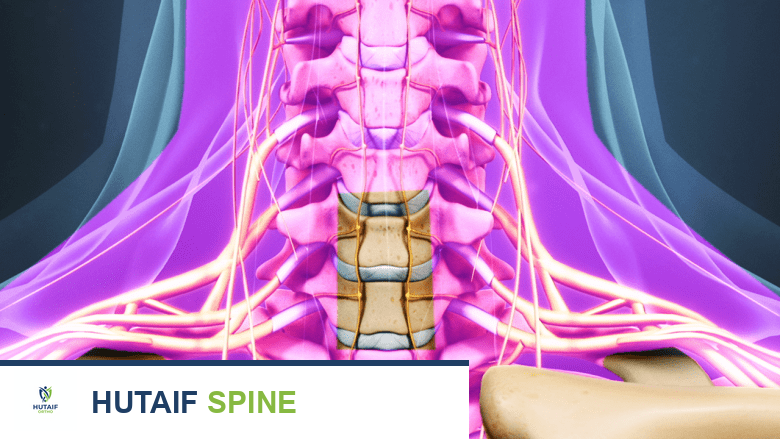
التشريح الأساسي للعمود الفقري العنقي
لفهم عملية دمج الفقرات العنقية الأمامي (ACDF)، من الضروري أولاً استعراض التشريح الأساسي للعمود الفقري العنقي (الرقبة). يتكون العمود الفقري من سلسلة من العظام تسمى الفقرات، والتي تمتد من قاعدة الجمجمة إلى العصعص. الجزء العنقي من العمود الفقري هو الجزء العلوي، ويتكون من سبع فقرات مرقمة من C1 إلى C7.
مكونات العمود الفقري العنقي
- الفقرات العنقية: هي العظام التي تشكل العمود الفقري العنقي. تتميز هذه الفقرات بكونها أصغر حجماً وأكثر مرونة من فقرات الظهر الأخرى، مما يسمح بحركة واسعة للرأس والرقبة. كل فقرة تتكون من جسم أمامي صلب وقوس خلفي يحمي الحبل الشوكي.
-
الأقراص الفقرية:
تقع الأقراص بين كل فقرتين متجاورتين (باستثناء الفقرتين C1 و C2). تعمل هذه الأقراص كممتصات للصدمات وتسمح بالمرونة والحركة بين الفقرات. يتكون كل قرص من جزأين رئيسيين:
- الحلقة الليفية (Annulus Fibrosus): الطبقة الخارجية القوية والصلبة التي تحيط بالقرص.
- النواة اللبية (Nucleus Pulposus): الجزء الداخلي الهلامي اللين الذي يوفر خصائص امتصاص الصدمات للقرص.
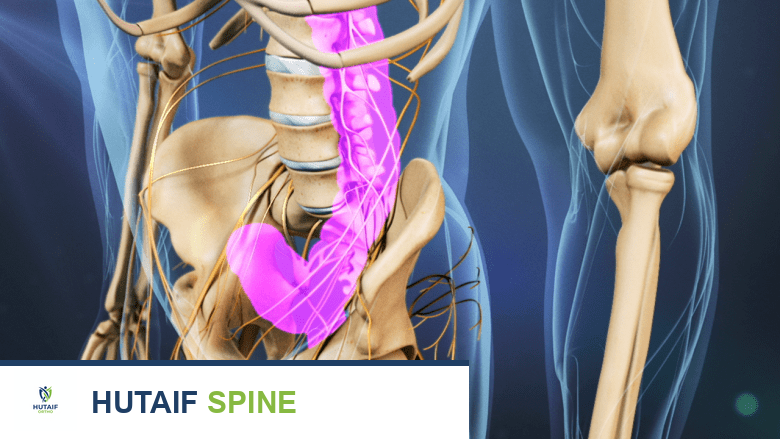
- الحبل الشوكي والأعصاب الشوكية: يمر الحبل الشوكي، وهو امتداد للجهاز العصبي المركزي، عبر قناة داخل الفقرات تسمى القناة الشوكية. تتفرع الأعصاب الشوكية من الحبل الشوكي وتخرج من بين الفقرات عبر فتحات تسمى الثقوب العصبية (Foramina)، لتتحكم في الإحساس والحركة في الذراعين واليدين وأجزاء أخرى من الجسم.
- الأربطة: توجد أربطة قوية ومتينة تربط الفقرات ببعضها البعض وتوفر الاستقرار للعمود الفقري. من أهم هذه الأربطة في سياق ACDF هو الرباط الطولي الخلفي (Posterior Longitudinal Ligament)، الذي يقع خلف الأقراص وأمام الحبل الشوكي.
- النتوءات الشصية (Uncinate Processes): هي نتوءات عظمية صغيرة تبرز من الأطراف الجانبية العلوية لأجسام الفقرات العنقية السفلية. تساعد هذه النتوءات في تشكيل الحدود الجانبية للقرص وتساهم في استقرار العمود الفقري العنقي. يمكن أن تتطور النتوءات العظمية (Osteophytes) في هذه المناطق وتسبب ضغطاً على الأعصاب.
أهمية هذا التشريح في ACDF
عندما يتعرض أحد الأقراص العنقية للتلف بسبب الانزلاق الغضروفي، أو التنكس، أو النتوءات العظمية، يمكن أن يضغط على الحبل الشوكي أو الأعصاب الشوكية المتفرعة منه. هذا الضغط يمكن أن يؤدي إلى مجموعة واسعة من الأعراض المؤلمة والعصبية التي تتراوح من آلام الرقبة إلى الضعف والخدر في الذراعين واليدين. تهدف عملية ACDF إلى إزالة هذا القرص التالف وتخفيف الضغط، ثم دمج الفقرات لضمان استقرار المنطقة ومنع تكرار المشكلة.
الأسباب وعوامل الخطر التي تؤدي إلى الحاجة لعملية ACDF
تنشأ الحاجة إلى عملية دمج الفقرات العنقية الأمامي (ACDF) عادةً نتيجة لعدة حالات مرضية تؤثر على الأقراص الفقرية والأعصاب في منطقة الرقبة. فهم هذه الأسباب يساعد المرضى على إدراك طبيعة حالتهم وأهمية التدخل الجراحي.
الأسباب الرئيسية
-
الانزلاق الغضروفي العنقي (Cervical Disc Herniation):
- يحدث عندما تتمزق الحلقة الليفية الخارجية للقرص، مما يسمح للنواة اللبية الداخلية بالبروز أو الانزلاق خارج مكانها الطبيعي.
- يمكن أن يضغط هذا الجزء المنزلق من القرص مباشرة على الحبل الشوكي أو جذور الأعصاب الشوكية القريبة، مما يسبب الألم والخدر والضعف.
- غالباً ما يكون الانزلاق الغضروفي نتيجة لرفع الأثقال بطريقة خاطئة، الحركات المفاجئة، أو الصدمات.
-
مرض القرص التنكسي العنقي (Cervical Degenerative Disc Disease DDD):
- مع التقدم في العمر، تفقد الأقراص الفقرية محتواها المائي ومرونتها، وتصبح أرق وأكثر عرضة للتلف.
- يؤدي هذا التنكس إلى فقدان ارتفاع القرص وتضييق المسافة بين الفقرات، مما قد يضغط على الأعصاب أو يتسبب في عدم استقرار العمود الفقري.
- يمكن أن يسبب تنكس القرص أيضاً نمو نتوءات عظمية.
-
تضيق القناة الشوكية العنقية (Cervical Spinal Stenosis):
- هو تضييق في القناة الشوكية التي يمر عبرها الحبل الشوكي، أو تضييق في الثقوب العصبية التي تخرج منها الأعصاب.
- يمكن أن يكون ناجماً عن مزيج من الانزلاق الغضروفي، النتوءات العظمية، تضخم الأربطة، أو تنكس المفاصل الوجهية.
- يؤدي التضييق إلى ضغط مباشر على الحبل الشوكي (اعتلال النخاع) أو على جذور الأعصاب (اعتلال الجذور)، مما يسبب أعراضاً عصبية شديدة.
-
النتوءات العظمية (Osteophytes Bone Spurs):
- هي نمو عظمي زائد يتشكل على حواف الفقرات، غالباً كاستجابة لتنكس القرص أو المفاصل.
- يمكن لهذه النتوءات أن تضغط على الأعصاب أو الحبل الشوكي، مما يسبب الألم والأعراض العصبية.
-
الصدمات والإصابات:
- يمكن أن تؤدي الإصابات المباشرة للرقبة، مثل حوادث السيارات (إصابات الرقبة الارتدادية "whiplash") أو السقوط، إلى تلف الأقراص أو عدم استقرار العمود الفقري العنقي.
- في بعض الحالات، قد تتطلب هذه الإصابات عملية ACDF لإعادة الاستقرار وتخفيف الضغط.
عوامل الخطر
تزيد بعض العوامل من خطر الإصابة بالحالات التي تتطلب عملية ACDF:
- العمر: يعد التقدم في العمر هو عامل الخطر الأكبر لتنكس الأقراص وتطور النتوءات العظمية.
- الاستعداد الوراثي: قد يكون لدى بعض الأشخاص استعداد وراثي للإصابة بأمراض العمود الفقري التنكسية.
- المهن التي تتطلب جهداً بدنياً: الوظائف التي تتضمن رفع الأثقال، الحركات المتكررة للرقبة، أو التعرض للاهتزازات قد تزيد من خطر إصابات القرص.
- الوضعيات الخاطئة: الجلوس أو الوقوف بوضعية غير صحيحة لفترات طويلة يمكن أن يزيد الضغط على الأقراص العنقية.
- التدخين: يقلل التدخين من تدفق الدم إلى الأقراص الفقرية، مما يسرع من عملية التنكس ويجعلها أكثر عرضة للتلف.
- السمنة: يمكن أن تزيد السمنة من الضغط العام على العمود الفقري، بما في ذلك منطقة الرقبة.
- قلة النشاط البدني: ضعف عضلات الرقبة والظهر يمكن أن يقلل من الدعم للعمود الفقري، مما يزيد من خطر الإصابة.
يؤكد الأستاذ الدكتور محمد هطيف على أهمية التقييم الشامل لتحديد السبب الدقيق للأعراض، مما يضمن اختيار العلاج الأنسب لكل مريض، سواء كان تحفظياً أو جراحياً.
الأعراض التي تستدعي النظر في عملية ACDF
تتنوع الأعراض التي قد تشير إلى الحاجة لعملية دمج الفقرات العنقية الأمامي (ACDF) وتعتمد على مكان وشدة الضغط على الحبل الشوكي أو الأعصاب الشوكية. من المهم جداً الانتباه لهذه الأعراض وطلب المشورة الطبية المتخصصة، خاصة إذا كانت تتفاقم أو تؤثر بشكل كبير على جودة الحياة.
الأعراض الشائعة
-
ألم الرقبة (Neck Pain):
- يعد ألم الرقبة هو العرض الأكثر شيوعاً. قد يكون الألم حاداً أو مزمناً، وقد يتراوح من خفيف إلى شديد.
- غالباً ما يتفاقم الألم مع حركة الرقبة أو الحفاظ على وضعية معينة لفترة طويلة.
- قد يوصف الألم بأنه عميق، حارق، أو طاعن.
-
ألم يمتد إلى الذراع أو الكتف أو اليد (Radiculopathy):
- يُعرف هذا الألم باسم "اعتلال الجذور" أو الألم الجذري. ينشأ عندما يضغط القرص التالف أو النتوءات العظمية على جذر العصب الشوكي الخارج من الرقبة.
- يمكن أن ينتشر الألم على طول مسار العصب، وصولاً إلى الكتف، الذراع، الساعد، اليد، وحتى الأصابع.
- قد يكون مصحوباً بإحساس بالوخز أو الحرق.
-
الخدر والتنميل (Numbness and Tingling):
- إحساس بالخدر أو التنميل (مثل "الدبابيس والإبر") في أجزاء من الذراع، اليد، أو الأصابع.
- يحدث هذا بسبب ضعف إشارات الأعصاب نتيجة الضغط عليها.
-
الضعف في الذراعين أو اليدين (Weakness in Arms or Hands):
- قد يلاحظ المريض ضعفاً في قوة العضلات في إحدى الذراعين أو كلتيهما، أو في اليدين.
- يمكن أن يؤثر هذا الضعف على القدرة على الإمساك بالأشياء، رفعها، أو أداء المهام اليومية الدقيقة مثل الكتابة أو ربط الأزرار.
- في الحالات الشديدة، قد يحدث ضمور عضلي.
-
فقدان التوازن والتنسيق (Myelopathy):
- عندما يكون الضغط على الحبل الشوكي نفسه (وليس فقط جذور الأعصاب)، قد تظهر أعراض أكثر خطورة تُعرف باسم "اعتلال النخاع".
- تشمل هذه الأعراض صعوبة في المشي، فقدان التوازن، ضعف عام في الأطراف الأربعة (الذراعين والساقين)، صعوبة في التنسيق الحركي، وتغيرات في طريقة المشي.
- يمكن أن يؤثر اعتلال النخاع أيضاً على وظائف المثانة والأمعاء في حالات نادرة وشديدة.
-
تصلب الرقبة وتقييد الحركة (Neck Stiffness and Restricted Movement):
- قد يشعر المريض بصعوبة في تحريك الرقبة في اتجاهات معينة، أو قد يشعر بتصلب مستمر.
- يمكن أن تكون هذه الأعراض محاولة طبيعية للجسم لحماية المنطقة المصابة وتقليل الألم.
-
الصداع:
- في بعض الحالات، يمكن أن يؤدي الضغط على الأعصاب العنقية العلوية إلى صداع يتركز في مؤخرة الرأس وقد يمتد إلى الجبهة أو الصدغين.
متى يجب استشارة الطبيب؟
يجب استشارة طبيب متخصص في جراحة العمود الفقري، مثل الأستاذ الدكتور محمد هطيف، إذا كنت تعاني من أي من الأعراض التالية:
- ألم رقبة شديد أو مستمر لا يتحسن مع الراحة أو العلاجات المنزلية.
- ألم يمتد إلى الذراعين أو الساقين.
- خدر أو تنميل مستمر أو متفاقم.
- ضعف عضلي جديد أو متزايد في الذراعين أو اليدين.
- صعوبة في المشي، فقدان التوازن، أو مشاكل في التنسيق.
- تغيرات في وظائف المثانة أو الأمعاء.
التشخيص المبكر والتدخل المناسب يمكن أن يمنع تفاقم الأعراض ويحسن النتائج العلاجية بشكل كبير.
التشخيص الدقيق قبل عملية ACDF
يعتبر التشخيص الدقيق حجر الزاوية في تحديد ما إذا كانت عملية دمج الفقرات العنقية الأمامي (ACDF) هي الخيار العلاجي الأنسب للمريض. يتبع الأستاذ الدكتور محمد هطيف نهجاً شاملاً للتشخيص، يتضمن مراجعة دقيقة للتاريخ المرضي، الفحص السريري، واستخدام أحدث تقنيات التصوير الطبي.
1. التاريخ المرضي (Medical History)
يبدأ التشخيص بجمع معلومات مفصلة عن تاريخ المريض الصحي، بما في ذلك:
*
وصف الأعراض:
متى بدأت، شدتها، موقعها (ألم في الرقبة، يمتد إلى الذراع، خدر، ضعف)، وما الذي يزيدها أو يخففها.
*
العلاجات السابقة:
أي علاجات تحفظية تم تجربتها (مثل الأدوية، العلاج الطبيعي، الحقن) ومدى فعاليتها.
*
الحالات الطبية الأخرى:
الأمراض المزمنة، الحساسيات، الأدوية التي يتناولها المريض.
*
نمط الحياة:
طبيعة العمل، النشاط البدني، عادات التدخين.
2. الفحص السريري (Physical Examination)
يقوم الدكتور هطيف بإجراء فحص سريري شامل لتقييم:
*
نطاق حركة الرقبة:
ملاحظة مدى قدرة المريض على تحريك رقبته في اتجاهات مختلفة (الانثناء، البسط، الدوران، الانحناء الجانبي) وملاحظة أي ألم أو قيود.
*
القوة العضلية:
اختبار قوة العضلات في الذراعين واليدين والساقين لتقييم أي ضعف عصبي.
*
الإحساس:
فحص الإحساس باللمس، الألم، ودرجة الحرارة في الأطراف لتحديد مناطق الخدر أو التنميل.
*
المنعكسات العصبية:
اختبار المنعكسات في الذراعين والساقين، حيث أن التغيرات في المنعكسات قد تشير إلى ضغط على الحبل الشوكي أو الأعصاب.
*
علامات اعتلال النخاع:
البحث عن علامات مثل المشي غير المستقر (Ataxic Gait)، علامة بابينسكي (Babinski sign)، أو علامة هوفمان (Hoffmann's sign)، والتي تشير إلى ضغط على الحبل الشوكي.
3. دراسات التصوير الطبي (Medical Imaging Studies)
تعتبر دراسات التصوير ضرورية لتأكيد التشخيص وتحديد موقع وشدة المشكلة بدقة:
-
الأشعة السينية (X-rays):
- توفر صوراً للعظام وتساعد في تقييم استقامة العمود الفقري، وجود نتوءات عظمية، تضييق المسافات بين الأقراص، أو عدم استقرار الفقرات.
- يمكن أخذ صور ديناميكية (مع حركة الرقبة) لتقييم حركة الفقرات.
-
التصوير بالرنين المغناطيسي (MRI):
- يعتبر التصوير بالرنين المغناطيسي هو الأداة التشخيصية الأكثر أهمية لتقييم الأنسجة الرخوة مثل الأقراص الفقرية، الحبل الشوكي، والأعصاب.
- يظهر بوضوح الانزلاقات الغضروفية، تضيق القناة الشوكية، وجود أي ضغط على الحبل الشوكي أو جذور الأعصاب، والتهابات الأنسجة.
-
التصوير المقطعي المحوسب (CT Scan):
- يوفر صوراً تفصيلية للعظام بشكل أفضل من الأشعة السينية، مما يساعد في تحديد حجم وشكل النتوءات العظمية، وتكلس الأربطة، وهيكل الفقرات بدقة.
- يمكن استخدامه أيضاً لتقييم الاندماج العظمي بعد الجراحة.
-
تخطيط كهربية العضل ودراسات توصيل الأعصاب (EMG and Nerve Conduction Studies NCS):
- قد يطلبها الدكتور هطيف في بعض الحالات لتقييم وظيفة الأعصاب والعضلات.
- تساعد هذه الاختبارات في تحديد ما إذا كانت الأعراض ناتجة عن ضغط على الأعصاب في الرقبة أو عن مشكلة أخرى في الذراع (مثل متلازمة النفق الرسغي).
بعد جمع كل هذه المعلومات، يقوم الأستاذ الدكتور محمد هطيف بتحليل النتائج بدقة لتحديد الخطة العلاجية الأنسب، والتي قد تشمل عملية ACDF إذا كانت الأعراض شديدة، وتوجد أدلة واضحة على ضغط عصبي، ولم تستجب الحالة للعلاجات التحفظية.
العلاج التحفظي والجراحي لآلام الرقبة
عندما يعاني المريض من آلام الرقبة والأعراض العصبية المرتبطة بها، يتم عادةً البدء بالعلاجات التحفظية غير الجراحية. إذا لم تحقق هذه العلاجات النتائج المرجوة أو إذا كانت الأعراض شديدة وتتفاقم، يتم النظر في الخيارات الجراحية، ومن أبرزها عملية دمج الفقرات العنقية الأمامي (ACDF).
أولاً: العلاج التحفظي (Conservative Treatment)
يهدف العلاج التحفظي إلى تخفيف الألم والالتهاب، وتحسين وظيفة الرقبة دون الحاجة إلى جراحة. يشرف الأستاذ الدكتور محمد هطيف على تقييم مدى ملاءمة هذه الخيارات لكل مريض:
-
الأدوية:
- مسكنات الألم المتاحة دون وصفة طبية: مثل الإيبوبروفين والنابروكسين لتخفيف الألم والالتهاب.
- مرخيات العضلات: للمساعدة في تخفيف تشنجات العضلات.
- مضادات الالتهاب غير الستيرويدية (NSAIDs): بوصفة طبية للسيطرة على الالتهاب والألم.
- الكورتيكوستيرويدات الفموية: في بعض الحالات لتقليل الالتهاب الشديد.
- الأدوية العصبية: مثل الجابابنتين أو البريجابالين لتخفيف الألم العصبي.
-
العلاج الطبيعي (Physical Therapy):
- يتضمن تمارين لتقوية عضلات الرقبة والكتفين، وتحسين المرونة، وتصحيح الوضعية.
- قد يشمل العلاج اليدوي، والجر، والعلاج بالحرارة أو البرودة، والموجات فوق الصوتية.
-
حقن الستيرويد فوق الجافية (Epidural Steroid Injections):
- يتم حقن دواء ستيرويدي قوي مباشرة في الفراغ حول الحبل الشوكي والأعصاب لتخفيف الالتهاب والألم.
- غالباً ما يتم إجراؤها تحت توجيه الأشعة السينية لضمان الدقة.
-
الراحة وتعديل الأنشطة:
- تجنب الأنشطة التي تزيد الألم، مثل رفع الأثقال أو الحركات المفاجئة للرقبة.
- استخدام دعامة الرقبة لفترة قصيرة في بعض الحالات لتوفير الدعم.
-
العلاج بالتدليك والوخز بالإبر:
- يمكن أن يساعد في تخفيف توتر العضلات والألم لدى بعض المرضى.
إذا استمرت الأعراض الشديدة أو تفاقمت على الرغم من العلاج التحفظي المكثف لمدة تتراوح من 6 إلى 12 أسبوعاً، أو إذا كان هناك دليل على ضغط متزايد على الحبل الشوكي أو الأعصاب يسبب ضعفاً عصبياً متقدماً، فقد يوصي الأستاذ الدكتور محمد هطيف بالتدخل الجراحي.
ثانياً: العلاج الجراحي عملية ACDF
تعتبر عملية ACDF حلاً فعالاً ودائماً للعديد من الحالات التي تسبب آلام الرقبة والأعراض العصبية. يمتلك الأستاذ الدكتور محمد هطيف خبرة واسعة في إجراء هذه العملية المعقدة، ويسعى لضمان أفضل النتائج للمرضى في صنعاء واليمن.
التحضير قبل الجراحة
قبل إجراء عملية ACDF، يقوم الأستاذ الدكتور محمد هطيف وفريقه الطبي بإعداد المريض بشكل دقيق:
*
التقييم الطبي الشامل:
يشمل فحوصات الدم، تخطيط القلب، وأشعة الصدر للتأكد من أن المريض لائق صحياً للجراحة والتخدير.
*
مراجعة الأدوية:
قد يطلب من المريض التوقف عن تناول بعض الأدوية، مثل مميعات الدم، قبل الجراحة.
*
التوقف عن التدخين:
ينصح بشدة بالتوقف عن التدخين قبل الجراحة وبعدها، لأنه يؤثر سلباً على عملية اندماج العظم.
*
تعليمات الصيام:
يجب على المريض الصيام لعدة ساعات قبل الجراحة.
*
المناقشة التفصيلية:
يشرح الدكتور هطيف للمريض تفاصيل العملية، المخاطر المحتملة، والنتائج المتوقعة، ويجيب على جميع استفساراته.
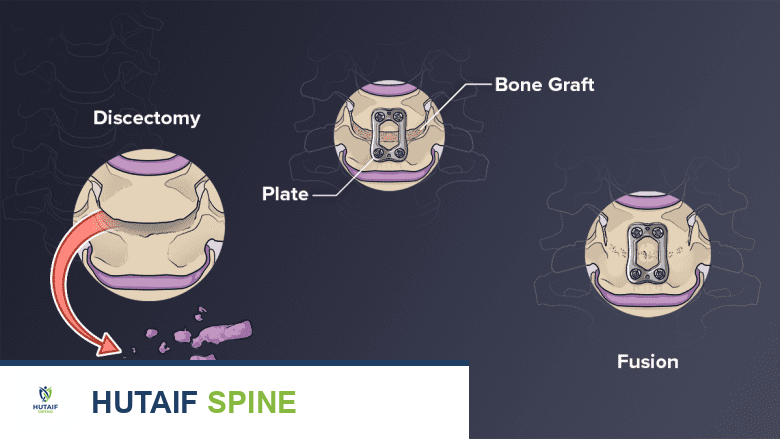
خطوات عملية دمج الفقرات العنقية الأمامي ACDF
تتضمن عملية ACDF عدة خطوات رئيسية يتم تنفيذها بدقة عالية لضمان سلامة المريض ونجاح الاندماج:
النهج الجراحي الأمامي
يتم إجراء العملية تحت التخدير العام.
- الشق الجراحي: يتم عمل شق جراحي صغير (يتراوح طوله بين 2.5 إلى 5 سم) في الجزء الأمامي من الرقبة، عادةً على الجانب الأيسر أو الأيمن. يفضل الجراحون غالباً عمل الشق بشكل أفقي ضمن ثنية طبيعية في الجلد لتقليل ظهور الندبة. في بعض الحالات التي تتطلب معالجة مستويات متعددة من الفقرات، قد يستخدم شق عمودي.
- فصل الأنسجة: يتم فصل العضلات الرقيقة تحت الجلد بلطف على طول الشق. ثم يتم الدخول إلى السهل التشريحي بين العضلة القصية الترقوية الخشائية (Sternocleidomastoid muscle) والعضلات الرقبية الأمامية الأخرى.
- الوصول إلى العمود الفقري: يتم بعد ذلك الدخول إلى سهل آخر بين القصبة الهوائية والمريء من جهة، والغمد السباتي (الذي يحتوي على الشريان السباتي والوريد الوداجي) من جهة أخرى. يتم سحب هذه الهياكل بلطف إلى الجانب لكشف العمود الفقري العنقي.
- كشف القرص: يتم إزالة اللفافة الرقيقة (طبقات مسطحة من الأنسجة الليفية) التي
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك