الخلاصة الطبية الموسعة: سقوط القدم، أو "القدم المتدلية"، ليس مرضًا بحد ذاته، بل هو عرض يشير إلى ضعف أو شلل في العضلات المسؤولة عن رفع الجزء الأمامي من القدم، مما يؤدي إلى صعوبة في رفع أصابع القدم وجر القدم على الأرض أثناء المشي. تنجم هذه الحالة عادة عن تلف في الأعصاب أو العضلات أو الدماغ أو النخاع الشوكي. في مركز الأستاذ الدكتور محمد هطيف، الرائد في جراحة العظام والعمود الفقري في صنعاء واليمن، نعتمد على أحدث التقنيات التشخيصية والعلاجية لتقديم رعاية متكاملة. يشمل العلاج خيارات تحفظية مثل العلاج الطبيعي والجبائر (AFOs)، والتدخلات الجراحية المتقدمة كإصلاح الأعصاب، نقل الأوتار، أو جراحات العمود الفقري، وذلك بهدف استعادة وظيفة القدم وتحسين المشي وتقليل خطر السقوط، تحت إشراف مباشر من الأستاذ الدكتور محمد هطيف وفريقه المتخصص، وبخبرة تتجاوز 20 عامًا في هذا المجال.
مقدمة شاملة عن سقوط القدم (القدم المتدلية)
سقوط القدم، المعروف طبيًا باسم "Foot Drop" أو "القدم المتدلية"، هو حالة عصبية عضلية تتميز بعدم القدرة على رفع الجزء الأمامي من القدم عن الأرض، وهي الحركة المعروفة باسم "الانسطال الظهري" (Dorsiflexion). هذا الضعف يمنع الشخص من رفع أصابع قدمه أو الجزء العلوي من قدمه، مما يؤدي إلى سحب القدم على الأرض عند المشي. لا يعتبر سقوط القدم مرضًا مستقلاً، بل هو مؤشر أو عرض لمشكلة كامنة تؤثر على الأعصاب أو العضلات أو الدماغ أو النخاع الشوكي.
يُعد سقوط القدم تحديًا كبيرًا يؤثر بشكل مباشر على جودة حياة المريض، حيث يعرضه لخطر التعثر والسقوط المتكرر، ويجعل المشي مهمة صعبة وغير مستقرة. غالبًا ما يضطر المصابون بسقوط القدم إلى تبني مشية مميزة تُعرف باسم "مشية الخطوة العالية" (Steppage Gait)، حيث يرفعون ركبهم بشكل مبالغ فيه لتجنب جر أصابع القدم على الأرض. هذه المشية التعويضية يمكن أن تسبب إجهادًا إضافيًا للعضلات والمفاصل الأخرى في الجسم.
في مركز الأستاذ الدكتور محمد هطيف، الذي يُعد منارة للتميز في جراحة العظام والعمود الفقري في صنعاء واليمن، ندرك بعمق التحديات الجسدية والنفسية التي يواجهها مرضى سقوط القدم. يلتزم فريقنا، بقيادة الأستاذ الدكتور محمد هطيف – أستاذ جراحة العظام في جامعة صنعاء بخبرة تتجاوز 20 عامًا – بتقديم تشخيص دقيق وعلاج شامل ومبتكر. نستخدم أحدث التقنيات الطبية، بما في ذلك الجراحة المجهرية (Microsurgery) وتنظير المفاصل بتقنية 4K (Arthroscopy 4K) وجراحات استبدال المفاصل (Arthroplasty)، لضمان أفضل النتائج الممكنة. هدفنا هو استعادة وظيفة القدم، تحسين القدرة على المشي، وتمكين مرضانا من العودة إلى أنشطتهم اليومية بثقة وأمان، مع الالتزام بأعلى معايير النزاهة الطبية والرعاية المتميزة.
التشريح وفهم حركة القدم الطبيعية
لفهم آلية سقوط القدم بشكل كامل، من الضروري أولاً استعراض التشريح المعقد للعضلات والأعصاب التي تتحكم في الحركة الطبيعية للقدم والكاحل. تعتمد قدرتنا على المشي بسلاسة على التنسيق الدقيق بين الدماغ، الأعصاب المحيطية، العضلات، والعظام.
الحركة الأساسية المتأثرة في سقوط القدم هي "الانسطال الظهري" (Dorsiflexion)، وهي حركة رفع الجزء الأمامي من القدم نحو الساق. هذه الحركة حيوية للمشي الطبيعي لأنها تسمح برفع أصابع القدم والقدم عن الأرض أثناء مرحلة التأرجح من المشي (Swing Phase)، مما يمنع التعثر ويضمن إفساح المجال للقدم لتجاوز العوائق.
العضلات الرئيسية المسؤولة عن الانسطال الظهري وتقع في الجزء الأمامي والخارجي من الساق هي:
- العضلة الظنبوبية الأمامية (Tibialis anterior): وهي العضلة الأكبر والأكثر قوة بين عضلات الانسطال الظهري. تقع في الجزء الأمامي من الساق وتلعب دورًا حاسمًا في رفع القدم وتثبيت قوس القدم.
- العضلة الباسطة الطويلة للأصابع (Extensor digitorum longus): تمتد هذه العضلة على طول الجزء الأمامي من الساق وتقوم برفع الأصابع الأربعة الجانبية للقدم بالإضافة إلى المساعدة في الانسطال الظهري للقدم.
- العضلة الباسطة الطويلة لإبهام القدم (Extensor hallucis longus): مسؤولة عن رفع إصبع القدم الكبير (الإبهام) وتساهم أيضًا في الانسطال الظهري للقدم.
- العضلات الشظوية (Peroneal muscles - Peroneus longus and brevis): تقع هذه العضلات على الجانب الخارجي من الساق، وبالرغم من أن وظيفتها الرئيسية هي قلب القدم للخارج (Eversion)، إلا أنها تساهم أيضًا في الانسطال الظهري بشكل ثانوي.
العصب المسؤول عن هذه العضلات:
تتلقى جميع هذه العضلات إمدادها العصبي بشكل أساسي من العصب الشظوي العميق (Deep Peroneal Nerve)، وهو فرع من العصب الشظوي الأصلي (Common Peroneal Nerve). بدوره، ينشأ العصب الشظوي الأصلي من العصب الوركي (Sciatic Nerve) في منطقة الأربية، والذي ينشأ من جذور الأعصاب في العمود الفقري القطني (بالتحديد من الفقرات L4، L5، S1، S2).
يُعد العصب الشظوي الأصلي معرضًا بشكل خاص للإصابة لأنه يمر حول رأس عظم الشظية (Fibula Head) بالقرب من سطح الجلد، مما يجعله عرضة للضغط أو الصدمة. أي ضرر يلحق بهذا العصب أو فروعه، أو حتى بجذوره في العمود الفقري، يمكن أن يؤدي إلى ضعف أو شلل في العضلات التي يغذيها، وبالتالي يسبب سقوط القدم.
الأسباب العميقة وعوامل الخطر لسقوط القدم
سقوط القدم هو في الأساس عرض لمشكلة عصبية أو عضلية كامنة. فهم الأسباب المحتملة أمر بالغ الأهمية للتشخيص الدقيق والعلاج الفعال. يمكن تصنيف الأسباب إلى عدة فئات رئيسية:
1. تلف الأعصاب المحيطية (Peripheral Nerve Damage)
هذا هو السبب الأكثر شيوعًا لسقوط القدم. يحدث الضرر عادةً للعصب الشظوي الأصلي أو فروعه.
- انضغاط العصب الشظوي الأصلي: يمر العصب الشظوي الأصلي بالقرب من سطح الجلد حول رأس عظم الشظية (العظمة البارزة على الجانب الخارجي من الركبة). هذا الموقع يجعله عرضة للانضغاط أو الإصابة المباشرة.
- الأسباب الشائعة للانضغاط:
- الضغط الخارجي المطول: الجلوس بوضعية القرفصاء لفترات طويلة، أو تقاطع الساقين، أو استخدام الجبائر الضيقة، أو الضغط الناتج عن رباط ضاغط أو حذاء غير مناسب.
- إصابات الركبة: كسور رأس الشظية، خلع الركبة، أو الجراحات القريبة من الركبة.
- الأورام أو الكيسات العصبية: يمكن أن تضغط على العصب.
- فقدان الوزن السريع: قد يؤدي إلى نقص في الطبقة الدهنية الواقية حول العصب.
- الأسباب الشائعة للانضغاط:
- تلف العصب الوركي (Sciatic Nerve Damage): يمكن أن يؤثر تلف العصب الوركي، الذي ينشأ منه العصب الشظوي الأصلي، على وظيفة القدم. قد يحدث هذا بسبب:
- إصابات الورك: مثل خلع الورك أو الكسور.
- جراحات الورك أو الركبة.
- حقن في منطقة الأرداف بشكل خاطئ.
- اعتلال الجذور العصبية القطنية العجزية (Lumbosacral Radiculopathy): عندما ينضغط أحد جذور الأعصاب في العمود الفقري القطني، خاصة الجذر العصبي L5، يمكن أن يسبب ضعفًا في العضلات التي يغذيها، بما في ذلك عضلات الانسطال الظهري.
- الأسباب: الانزلاق الغضروفي (الديسك) في الفقرات القطنية، تضيق القناة الشوكية، انزلاق فقاري، أو أورام العمود الفقري.
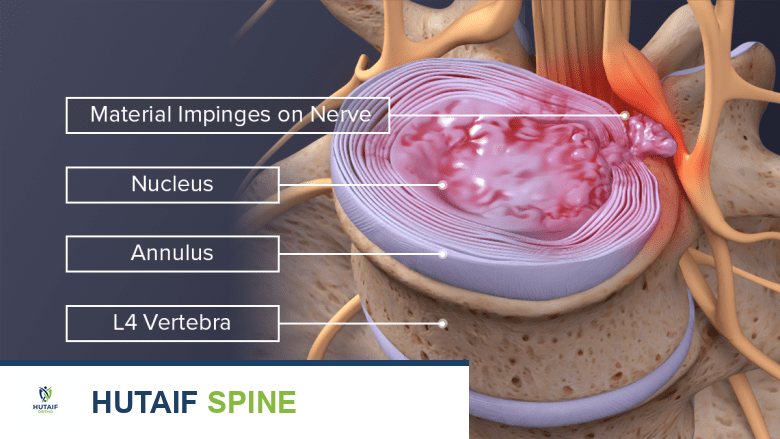
صورة توضيحية تبين بعض الأسباب العصبية الشائعة لسقوط القدم.
- الأسباب: الانزلاق الغضروفي (الديسك) في الفقرات القطنية، تضيق القناة الشوكية، انزلاق فقاري، أو أورام العمود الفقري.
2. أمراض الجهاز العصبي المركزي (Central Nervous System Disorders)
يمكن أن تؤثر المشاكل التي تصيب الدماغ أو النخاع الشوكي على الإشارات العصبية التي تصل إلى عضلات الساق والقدم.
- السكتة الدماغية (Stroke): تلف جزء من الدماغ المسؤول عن التحكم في الحركة يمكن أن يسبب سقوط القدم.
- التصلب المتعدد (Multiple Sclerosis - MS): مرض مزمن يؤثر على الدماغ والحبل الشوكي والأعصاب البصرية، ويمكن أن يسبب ضعفًا عضليًا بما في ذلك سقوط القدم.
- الشلل الدماغي (Cerebral Palsy): اضطراب عصبي يؤثر على الحركة وتنسيق العضلات.
- أورام الدماغ أو النخاع الشوكي: يمكن أن تضغط على المسارات العصبية.
- إصابات النخاع الشوكي: أي ضرر للحبل الشوكي يمكن أن يؤثر على الأعصاب التي تتحكم في القدم.
3. الأمراض العصبية العضلية (Neuromuscular Disorders)
هذه الأمراض تؤثر مباشرة على الأعصاب والعضلات معًا.
- التصلب الجانبي الضموري (Amyotrophic Lateral Sclerosis - ALS): مرض تقدمي يؤثر على الخلايا العصبية في الدماغ والنخاع الشوكي.
- مرض شاركو-ماري-توث (Charcot-Marie-Tooth Disease - CMT): مجموعة من الاضطرابات الوراثية التي تؤثر على الأعصاب المحيطية، مما يؤدي إلى ضعف العضلات وفقدان الإحساس.
- شلل الأطفال (Polio): على الرغم من ندرته الآن بفضل اللقاحات، إلا أنه يمكن أن يسبب ضعفًا عضليًا دائمًا.
4. تلف العضلات (Muscle Damage)
في بعض الحالات النادرة، قد يكون سقوط القدم ناتجًا عن تلف مباشر للعضلات نفسها.
- الصدمات المباشرة: إصابات الساق الشديدة التي تؤدي إلى تمزق العضلات أو الأوتار.
- اعتلال العضلات (Myopathy): مجموعة من الأمراض التي تؤثر على الألياف العضلية وتسبب ضعفًا.
- التهاب العضلات (Myositis): التهاب العضلات الذي يمكن أن يؤدي إلى ضعف.
5. عوامل الخطر الأخرى
- مرض السكري (Diabetes): يمكن أن يسبب اعتلال الأعصاب السكري (Diabetic Neuropathy)، الذي يؤثر على الأعصاب المحيطية ويجعلها أكثر عرضة للتلف.
- التعرض للسموم: بعض السموم أو الأدوية يمكن أن تسبب تلفًا عصبيًا.
- العمر: تزداد احتمالية الإصابة بسقوط القدم مع التقدم في العمر بسبب التغيرات التنكسية.
- الوراثة: في بعض الحالات، قد يكون هناك استعداد وراثي لبعض الأمراض العصبية التي تسبب سقوط القدم.
يُولي الأستاذ الدكتور محمد هطيف وفريقه اهتمامًا خاصًا لتحديد السبب الجذري لسقوط القدم، حيث أن التشخيص الدقيق هو حجر الزاوية في وضع خطة علاجية فعالة وموجهة. يتم ذلك من خلال تقييم شامل يشمل التاريخ المرضي المفصل، الفحص السريري الدقيق، واستخدام أحدث تقنيات التصوير والتشخيص العصبي.
الأعراض والعلامات التشخيصية لسقوط القدم
تتراوح أعراض سقوط القدم من خفيفة إلى شديدة، وتعتمد بشكل كبير على السبب الكامن ومدى تلف العصب أو العضلات. من الضروري التعرف على هذه الأعراض لطلب الرعاية الطبية في الوقت المناسب.
الأعراض الرئيسية:
- صعوبة رفع الجزء الأمامي من القدم (عدم القدرة على الانسطال الظهري): هذا هو العرض المحوري. يجد المريض صعوبة أو يستحيل عليه رفع أصابع قدمه أو الجزء العلوي من القدم عن الأرض.
- جر القدم على الأرض (Foot Dragging): نتيجة لعدم القدرة على رفع القدم، تلامس أصابع القدم أو الجزء الأمامي من القدم الأرض أثناء المشي، مما يؤدي إلى سحبها.
- مشية الخطوة العالية (Steppage Gait): لتعويض جر القدم، يضطر المريض إلى رفع ركبته عاليًا بشكل غير طبيعي عند المشي، وكأنه يصعد درجًا، لتجنب التعثر.
- التعثر والسقوط المتكرر: بسبب عدم القدرة على رفع القدم بشكل كافٍ، يزداد خطر التعثر في العوائق الصغيرة، أو على الأسطح غير المستوية، مما يؤدي إلى السقوط.
- تنميل أو خدر في القدم والساق (Numbness or Tingling): إذا كان السبب عصبيًا، فقد يعاني المريض من فقدان الإحساس أو شعور بالتنميل أو الوخز في الجزء العلوي من القدم أو الجانب الخارجي من الساق.
- ضعف أو ضمور في عضلات الساق: مع مرور الوقت، قد تلاحظ ضعفًا واضحًا في عضلات الساق الأمامية والخارجية، وقد يقل حجمها (ضمور عضلي) إذا استمرت الحالة.
- صعوبة في رفع الكعب أو الوقوف على الكعبين: قد يواجه المريض صعوبة في أداء هذه الحركات.
- ألم: قد يصاحب سقوط القدم ألم في الساق أو القدم أو أسفل الظهر، خاصة إذا كان السبب انضغاطًا عصبيًا في العمود الفقري.
التشخيص في مركز الأستاذ الدكتور محمد هطيف:
يعتمد التشخيص الدقيق لسقوط القدم على تقييم شامل ودقيق، يتم إجراؤه بخبرة عالية في مركز الأستاذ الدكتور محمد هطيف. يتضمن ذلك عدة خطوات:
-
التاريخ المرضي المفصل (Detailed Medical History):
- يتم سؤال المريض عن بداية الأعراض، مدى تطورها، وجود أي إصابات سابقة، أمراض مزمنة (مثل السكري)، الأدوية التي يتناولها، والتاريخ العائلي لأي أمراض عصبية.
- يُركز الأستاذ الدكتور محمد هطيف على فهم نمط المشي للمريض وأي صعوبات يواجهها في الأنشطة اليومية.
-
الفحص السريري الشامل (Comprehensive Physical Examination):
- تقييم المشية (Gait Analysis): يلاحظ الطبيب كيف يمشي المريض لتحديد وجود مشية الخطوة العالية أو جر القدم.
- اختبار قوة العضلات (Muscle Strength Testing): يتم اختبار قوة عضلات الساق والقدم، خاصة العضلات المسؤولة عن الانسطال الظهري وقلب القدم للخارج (Eversion)، باستخدام مقياس من 0 إلى 5.
- اختبار الإحساس (Sensory Testing): يتم فحص الإحساس في مناطق مختلفة من القدم والساق لتحديد وجود تنميل أو خدر، وتحديد نمط التوزيع العصبي.
- فحص ردود الأفعال (Reflexes): يتم فحص منعكسات الكاحل والركبة لتقييم سلامة الأعصاب.
- فحص المفاصل (Joint Assessment): للتأكد من عدم وجود محدودية في حركة الكاحل أو القدم.
-
الفحوصات التصويرية (Imaging Studies):
- الأشعة السينية (X-rays): تستخدم لتقييم العظام المحيطة بالكاحل والركبة والعمود الفقري، واستبعاد الكسور، التهاب المفاصل، أو التشوهات الهيكلية التي قد تضغط على الأعصاب.
- التصوير بالرنين المغناطيسي (MRI): هو الأداة الأكثر فعالية لتقييم الأنسجة الرخوة.
- MRI العمود الفقري: لتحديد ما إذا كان هناك انزلاق غضروفي (ديسك)، تضيق في القناة الشوكية، أو أورام تضغط على جذور الأعصاب في منطقة L4-L5.
- MRI الركبة أو الساق: لتقييم العصب الشظوي الأصلي، وتحديد أي انضغاط أو تلف مباشر للعصب أو العضلات المحيطة.
- التصوير المقطعي المحوسب (CT Scan): قد يستخدم في حالات معينة لتقييم العظام بشكل أكثر تفصيلاً، خاصة في حالات الكسور المعقدة.
-
دراسات التوصيل العصبي وتخطيط كهربية العضل (Nerve Conduction Studies - NCS & Electromyography - EMG):
- تعتبر هذه الفحوصات حجر الزاوية في تشخيص سقوط القدم العصبي، وهي متوفرة بأحدث التقنيات في مركز الأستاذ الدكتور محمد هطيف.
- دراسات التوصيل العصبي (NCS): تقيس سرعة وقوة الإشارات الكهربائية التي تنتقل عبر الأعصاب. يمكنها تحديد ما إذا كان هناك تلف في العصب، وموقع هذا التلف (على سبيل المثال، انضغاط العصب الشظوي عند الركبة).
- تخطيط كهربية العضل (EMG): يقيم النشاط الكهربائي للعضلات. يمكن أن يكشف عن وجود تلف في العضلات نفسها (اعتلال عضلي) أو ضرر في الأعصاب التي تغذيها (اعتلال عصبي)، ويساعد في تحديد مدى الضرر وكونه حادًا أم مزمنًا.
-
فحوصات الدم (Blood Tests): قد تُجرى فحوصات الدم لاستبعاد الأسباب الجهازية مثل مرض السكري، نقص الفيتامينات، أو بعض أمراض المناعة الذاتية التي يمكن أن تسبب اعتلال الأعصاب.
جدول 1: مقارنة بين طرق التشخيص الرئيسية لسقوط القدم
| طريقة التشخيص | الهدف الرئيسي | متى تستخدم؟ | المزايا |
|---|---|---|---|
| الفحص السريري | تحديد نمط المشية، قوة العضلات، الإحساس، ردود الأفعال. | دائمًا الخطوة الأولى. | غير جراحي، سريع، يعطي مؤشرًا أوليًا. |
| الأشعة السينية | استبعاد الكسور، تشوهات العظام، التهاب المفاصل. | عند الشك في مشاكل عظمية أو إصابات. | سريع، متوفر على نطاق واسع. |
| التصوير بالرنين المغناطيسي (MRI) | تقييم الأنسجة الرخوة (أعصاب، عضلات، أربطة، غضاريف)، تحديد انضغاط الأعصاب في العمود الفقري أو الساق. | عند الشك في انزلاق غضروفي، أورام، أو تلف مباشر للأعصاب. | صور مفصلة للأنسجة الرخوة، لا يستخدم إشعاعًا مؤينًا. |
| دراسات التوصيل العصبي (NCS) | قياس سرعة وقوة الإشارات العصبية، تحديد موقع تلف العصب. | عند الشك في تلف الأعصاب المحيطية. | يحدد طبيعة ومدى تلف العصب. |
| تخطيط كهربية العضل (EMG) | تقييم النشاط الكهربائي للعضلات، تحديد ما إذا كان الضرر عضليًا أو عصبيًا. | مكمل لـ NCS، يحدد مدى الضرر وكونه حادًا أم مزمنًا. | يميز بين المشاكل العصبية والعضلية. |
| فحوصات الدم | استبعاد الأسباب الجهازية مثل السكري أو أمراض المناعة الذاتية. | عند الشك في أسباب جهازية أو اعتلال أعصاب عام. | يكشف عن الحالات الطبية الكامنة. |
من خلال هذا النهج التشخيصي المتكامل، يضمن الأستاذ الدكتور محمد هطيف الحصول على صورة واضحة وشاملة لحالة المريض، مما يمكنه من وضع خطة علاجية مخصصة ومثلى.
خيارات العلاج الشاملة لسقوط القدم في مركز الأستاذ الدكتور محمد هطيف
يعتمد علاج سقوط القدم على تحديد السبب الكامن وراءه، ومدة الأعراض، ومدى شدتها. في مركز الأستاذ الدكتور محمد هطيف، يتم تقديم مجموعة واسعة من خيارات العلاج، بدءًا من التدابير التحفظية وصولاً إلى التدخلات الجراحية المتقدمة، مع التركيز على النهج الشمولي الذي يراعي احتياجات كل مريض.
أولاً: العلاج التحفظي (Conservative Treatment)
يُفضل البدء بالعلاج التحفظي في معظم الحالات، خاصة إذا كان السبب قابلاً للعكس أو إذا كانت الأعراض خفيفة.
-
العلاج الطبيعي والتأهيل (Physical Therapy and Rehabilitation):
- تمارين التقوية: تستهدف عضلات الساق الأمامية والخارجية لزيادة قوتها وتحسين وظيفتها.
- تمارين الإطالة: للحفاظ على مرونة مفصل الكاحل ومنع التيبس، خاصة في عضلات ربلة الساق (Calf Muscles) التي قد تصبح مشدودة.
- تمارين التوازن والتنسيق: لتحسين استقرار المشي وتقليل خطر السقوط.
- إعادة تدريب المشي (Gait Retraining): يعلم المعالج المريض تقنيات مشي صحيحة وفعالة لتقليل جر القدم وتحسين الأمان.
- التحفيز الكهربائي الوظيفي (Functional Electrical Stimulation - FES): في بعض الحالات، يمكن استخدام أجهزة FES لتحفيز العضلات المسؤولة عن الانسطال الظهري كهربائيًا أثناء المشي.
-
الجبائر ودعامات الكاحل والقدم (Ankle-Foot Orthoses - AFOs):
- تُعد الجبائر من أهم الأدوات التحفظية. تعمل هذه الأجهزة على دعم القدم والكاحل، والحفاظ على القدم في وضعية الانسطال الظهري، مما يمنع جرها على الأرض ويحسن نمط المشي.
- تتوفر أنواع مختلفة من الجبائر (بلاستيكية، كربونية، مفصلية)، ويتم اختيار النوع الأنسب بناءً على حالة المريض ونمط حياته.
- يُشرف الأستاذ الدكتور محمد هطيف على اختيار وتصميم الجبيرة لضمان ملاءمتها وفعاليتها القصوى.
-
الأدوية (Medications):
- مسكنات الألم ومضادات الالتهاب: لتخفيف الألم المصاحب للحالة.
- مرخيات العضلات: إذا كان هناك تشنج عضلي.
- أدوية الاعتلال العصبي: مثل جابابنتين أو بريجابالين، لتخفيف الألم العصبي والتنميل.
- حقن البوتوكس (Botox Injections): في بعض حالات سقوط القدم المصاحبة للتشنج (Spasticity) في عضلات ربلة الساق، يمكن أن تساعد حقن البوتوكس في إرخاء هذه العضلات وتحسين مدى حركة الكاحل.
-
تعديل نمط الحياة (Lifestyle Modifications):
- ارتداء أحذية مناسبة وداعمة.
- تجنب الوضعيات التي تضغط على العصب الشظوي (مثل تقاطع الساقين لفترات طويلة).
- التحكم في الأمراض المزمنة مثل السكري.
ثانياً: التدخل الجراحي (Surgical Intervention)
يلجأ الأستاذ الدكتور محمد هطيف إلى التدخل الجراحي عندما لا تستجيب الحالة للعلاج التحفظي، أو عندما يكون هناك سبب جراحي واضح يتطلب التدخل (مثل انضغاط عصبي شديد، أورام، أو تلف عصبي غير قابل للشفاء تلقائيًا). يتمتع الأستاذ الدكتور محمد هطيف بخبرة واسعة تتجاوز العقدين في إجراء هذه الجراحات المعقدة، مستخدمًا أحدث التقنيات لضمان أفضل النتائج.
-
جراحة تخفيف الضغط على العصب (Nerve Decompression):
- إذا كان سقوط القدم ناتجًا عن انضغاط العصب الشظوي الأصلي (عند الركبة) أو جذر العصب L5 (في العمود الفقري)، يتم إجراء جراحة لتحرير العصب من الضغط.
- على مستوى الركبة: يتم إجراء شق صغير لتحرير العصب من الأنسجة المحيطة أو أي هياكل تضغط عليه. يستخدم الأستاذ الدكتور محمد هطيف تقنيات الجراحة المجهرية (Microsurgery) لضمان دقة عالية وحماية العصب.
- على مستوى العمود الفقري: إذا كان السبب انزلاقًا غضروفيًا أو تضيقًا، يتم إجراء جراحة العمود الفقري (مثل استئصال القرص المجهري Microdiscectomy أو رأب الثقبة Foraminotomy) لتخفيف الضغط عن الجذر العصبي. هذا النوع من الجراحات هو أحد تخصصات الأستاذ الدكتور محمد هطيف الدقيقة.
-
إصلاح العصب أو نقل العصب (Nerve Repair or Nerve Transfer):
- إصلاح العصب: إذا كان العصب الشظوي قد تعرض لقطع جزئي أو كلي بسبب صدمة، قد يقوم الأستاذ الدكتور محمد هطيف بإصلاح العصب مباشرة (Nerve Repair) باستخدام الجراحة المجهرية.
- نقل العصب (Nerve Transfer): في بعض الحالات التي يكون فيها العصب الأصلي قد تعرض لضرر لا يمكن إصلاحه، يمكن نقل عصب وظيفي سليم من مكان قريب لإعادة تعصيب العضلات الضعيفة. هذه تقنية متقدمة تتطلب مهارة جراحية عالية.
-
نقل الأوتار (Tendon Transfer):
- هذه الجراحة شائعة جدًا وفعالة في حالات سقوط القدم المزمنة التي لا يوجد فيها أمل في استعادة وظيفة العصب الأصلي، أو عندما يكون تلف العضلات شديدًا.
- تتضمن العملية نقل وتر عضلي سليم ووظيفي (عادة من عضلات ربلة الساق أو القدم) وتثبيته في مكان جديد في القدم ليقوم بوظيفة العضلات الضعيفة المسؤولة عن الانسطال الظهري.
- الأوتار الشائعة المستخدمة كمتبرع: وتر العضلة الظنبوبية الخلفية (Tibialis Posterior Tendon) أو وتر العضلة الشظوية الطويلة (Peroneus Longus Tendon).
- يُعد الأستاذ الدكتور محمد هطيف خبيرًا في جراحات نقل الأوتار، ويضمن اختيار الوتر المناسب وتثبيته بدقة لتحقيق أفضل وظيفة ممكنة للقدم.
-
دمج أو تثبيت المفصل (Arthrodesis / Fusion):
- هذا الخيار هو الملاذ الأخير، ويُستخدم في حالات سقوط القدم الشديدة والمزمنة التي تسببت في تشوه كبير في القدم والكاحل أو عدم استقرار شديد، ولا يمكن استعادتها بالطرق الأخرى.
- تتضمن العملية دمج عظام مفصل الكاحل أو مفاصل القدم لتثبيتها في وضعية وظيفية، مما يلغي حركة المفصل ولكنه يوفر استقرارًا ويقلل الألم
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
