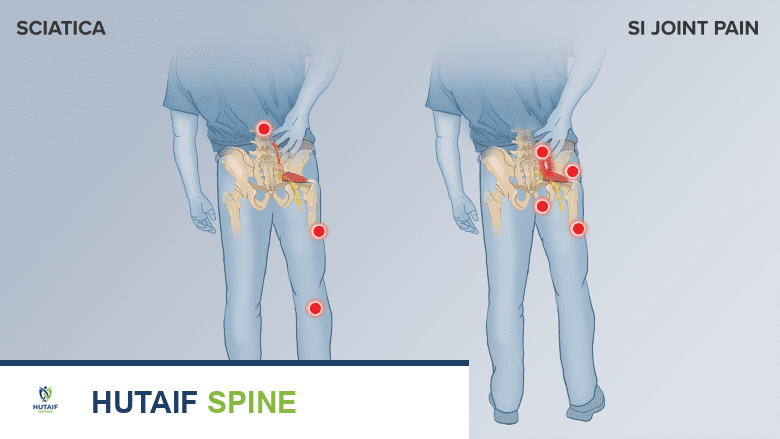
دمج المفصل العجزي الحرقفي: دليل شامل لعلاج آلام الظهر المزمنة
الخلاصة الطبية السريعة: جراحة دمج المفصل العجزي الحرقفي هي إجراء فعال يُوصى به لعلاج آلام المفصل العجزي الحرقفي المزمنة والشديدة التي لا تستجيب للعلاجات غير الجراحية، حيث يتم تثبيت المفصل لتقليل الألم وتحسين الاستقرار.
مقدمة عن دمج المفصل العجزي الحرقفي
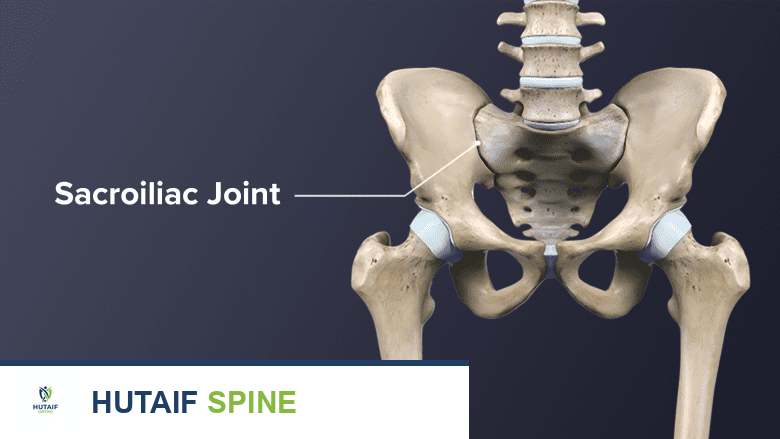
يُعد ألم أسفل الظهر مشكلة صحية واسعة الانتشار تؤثر على جودة حياة الملايين حول العالم. وفي كثير من الحالات، قد يكون مصدر هذا الألم هو المفصل العجزي الحرقفي (Sacroiliac Joint)، وهو مفصل محوري يربط العمود الفقري بالحوض. عندما يصبح الألم في هذا المفصل مزمنًا وشديدًا، ولا تستجيب الطرق العلاجية التقليدية، قد يوصي الأطباء بإجراء جراحي يُعرف باسم "دمج المفصل العجزي الحرقفي" (Sacroiliac Joint Fusion).
تهدف هذه الجراحة إلى تثبيت المفصل العجزي الحرقفي لمنع الحركة المفرطة أو غير الطبيعية التي تسبب الألم والالتهاب. من خلال دمج العظام، يتم تحويل المفصل إلى وحدة صلبة وغير متحركة، مما يقلل بشكل فعال من الألم وعدم الاستقرار.
في هذا الدليل الشامل، سنستعرض كل ما تحتاج لمعرفته حول دمج المفصل العجزي الحرقفي، بدءًا من تشريح المفصل ووظيفته، مرورًا بأسباب الألم وأعراضه، وصولًا إلى خيارات التشخيص والعلاج، مع التركيز على دور جراحة الدمج ومراحل التعافي. يقدم لكم الأستاذ الدكتور محمد هطيف، أحد أبرز خبراء جراحة العظام والعمود الفقري في صنعاء واليمن، رؤيته وخبرته الواسعة لضمان أفضل رعاية ممكنة لمرضى آلام المفصل العجزي الحرقفي.
تشريح ووظيفة المفصل العجزي الحرقفي

يربط المفصل العجزي الحرقفي عظمي الورك بالعجز، ويعمل بشكل أساسي كممتص للصدمات.
المفصل العجزي الحرقفي، الذي يُشار إليه غالبًا اختصارًا بـ "المفصل SI"، هو مفصل منخفض الحركة يربط عظمي الورك (الحرقفة) على جانبي العجز (الجزء السفلي من العمود الفقري). يمكن اعتباره النقطة التي يتصل فيها قاعدة العمود الفقري بالحوض.
المكونات التشريحية:
*
عظم العجز (Sacrum):
هو عظم مثلثي الشكل يقع في قاعدة العمود الفقري، ويتكون من خمس فقرات ملتحمة.
*
عظمي الحرقفة (Ilium):
هما العظمتان الكبيرتان اللتان تشكلان الجزء العلوي من الحوض.
*
المفصل الزليلي (Synovial Joint):
جزء من المفصل العجزي الحرقفي مغطى بغضروف زجاجي ويحتوي على سائل زليلي يسمح بحركة محدودة.
*
الأربطة العجزية الحرقفية (Sacroiliac Ligaments):
شبكة قوية من الأربطة تحيط بالمفصل وتوفر له الاستقرار والدعم، وتحد من حركته.
الوظيفة الأساسية:
على الرغم من كونه مفصلًا قليل الحركة، إلا أن المفصل العجزي الحرقفي يلعب أدوارًا حيوية في جسم الإنسان:
1.
امتصاص الصدمات:
يعمل كممتص طبيعي للصدمات بين الجزء العلوي والسفلي من الجسم، مما يحمي العمود الفقري والحوض من القوى الميكانيكية الناتجة عن المشي والجري والقفز.
2.
نقل الوزن:
ينقل الوزن من الجزء العلوي من الجسم إلى الساقين عند الوقوف والمشي.
3.
الاستقرار:
توفر الأربطة القوية التي تحيط بالمفصل قدرًا كبيرًا من الاستقرار، مما يمنع الحركة المفرطة التي قد تسبب الألم.
4.
الحركة المحدودة:
يسمح بحركة طفيفة جدًا (بضعة مليمترات) ضرورية للوظائف الحركية الطبيعية ولتكييف الحوض مع مختلف الأوضاع.
عندما يحدث خلل في هذا المفصل، سواء بسبب حركة زائدة أو محدودة للغاية، أو بسبب التهاب، يمكن أن يؤدي ذلك إلى ألم شديد وموهن في أسفل الظهر والحوض والمناطق المحيطة.
أسباب وعوامل خطر خلل المفصل العجزي الحرقفي
يمكن أن ينشأ ألم المفصل العجزي الحرقفي، أو ما يُعرف بخلل المفصل العجزي الحرقفي، نتيجة لمجموعة متنوعة من الأسباب والعوامل. فهم هذه الأسباب يساعد في تحديد العلاج الأنسب. يوضح الأستاذ الدكتور محمد هطيف أن تحديد السبب الجذري أمر بالغ الأهمية لتوجيه خطة العلاج الفعالة.
أسباب خلل المفصل العجزي الحرقفي
-
الحركة المفرطة (Hypermobility):
- يحدث عندما تكون الأربطة المحيطة بالمفصل ضعيفة أو متمددة بشكل مفرط، مما يسمح بحركة زائدة وغير طبيعية في المفصل.
- يمكن أن يؤدي ذلك إلى عدم استقرار المفصل، مما يسبب احتكاكًا وتهيجًا وألمًا.
- تعتبر هذه الحالة شائعة بشكل خاص لدى النساء، خاصة بعد الحمل والولادة، حيث تتسبب هرمونات الحمل في ارتخاء الأربطة استعدادًا للولادة.
-
الحركة المحدودة للغاية (Hypomobility):
- يحدث عندما يكون المفصل متصلبًا جدًا أو مقيدًا في حركته.
- يمكن أن يؤدي هذا التصلب إلى إجهاد العضلات والأربطة المحيطة، مما يسبب الألم.
- غالبًا ما يرتبط بالتهاب المفاصل (مثل التهاب الفقار اللاصق) أو التغيرات التنكسية.
-
التهاب المفصل العجزي الحرقفي (Sacroiliitis):
- هو التهاب في واحد أو كلا المفصلين العجزيين الحرقفيين.
- يمكن أن يكون جزءًا من أمراض التهابية أوسع نطاقًا مثل التهاب الفقار اللاصق، التهاب المفاصل الصدفي، أو التهاب المفاصل التفاعلي.
- يسبب الألم والتصلب، والذي قد يزداد سوءًا بعد فترات طويلة من الجلوس أو الوقوف.
-
الصدمات والإصابات:
- يمكن أن تؤدي السقطات المباشرة على الأرداف، أو حوادث السيارات، أو الإصابات الرياضية إلى تلف المفصل العجزي الحرقفي أو الأربطة المحيطة به.
- قد تسبب هذه الصدمات خلعًا جزئيًا أو التهابًا مباشرًا في المفصل.
-
التهاب المفاصل التنكسي (Osteoarthritis):
- مثل أي مفصل آخر في الجسم، يمكن أن يتأثر المفصل العجزي الحرقفي بالتهاب المفاصل التنكسي مع التقدم في العمر، مما يؤدي إلى تآكل الغضروف وتكون نتوءات عظمية تسبب الألم.
عوامل الخطر
هناك عدة عوامل تزيد من خطر الإصابة بخلل المفصل العجزي الحرقفي:
-
الحمل والولادة:
النساء الحوامل أكثر عرضة للإصابة بألم المفصل العجزي الحرقفي بسبب:
- إفراز هرمون الريلاكسين الذي يسبب ارتخاء الأربطة، مما يزيد من حركة المفصل.
- زيادة الوزن والضغط على المفصل.
- التغيرات في المشية ووضعية الجسم.
- الصدمة الميكانيكية أثناء الولادة.
- جراحة دمج الفقرات القطنية السابقة (Lumbar Spinal Fusion): تشير دراسات متعددة إلى أن المرضى الذين خضعوا لعملية دمج في العمود الفقري القطني يكونون أكثر عرضة للإصابة بألم في المفصل العجزي الحرقفي. يُعتقد أن هذا يرجع إلى زيادة الضغط والحركة التعويضية على المفصل العجزي الحرقفي بعد تثبيت فقرات العمود الفقري.
- اختلاف طول الساقين (Leg Length Discrepancy): يمكن أن يؤدي اختلاف كبير في طول الساقين إلى تحميل غير متساوٍ على الحوض والمفصل العجزي الحرقفي، مما يسبب إجهادًا وألمًا بمرور الوقت.
- المشية غير الطبيعية أو اختلال التوازن العضلي: أنماط المشي غير الطبيعية، أو ضعف بعض العضلات (مثل عضلات الألوية أو عضلات البطن العميقة)، يمكن أن تؤثر على ميكانيكا المفصل وتساهم في الألم.
- الأنشطة المتكررة عالية التأثير: الرياضيون الذين يمارسون رياضات تتضمن الجري والقفز المتكرر قد يكونون أكثر عرضة للإجهاد المزمن في المفصل.
- العدوى: في حالات نادرة، يمكن أن تصيب العدوى المفصل العجزي الحرقفي، مما يسبب ألمًا والتهابًا شديدًا.
يؤكد الأستاذ الدكتور محمد هطيف على أهمية التاريخ الطبي الدقيق والفحص السريري الشامل لتحديد السبب الكامن وراء ألم المفصل العجزي الحرقفي، مما يوجه نحو العلاج الأمثل.
أعراض خلل المفصل العجزي الحرقفي
يمكن أن تكون أعراض خلل المفصل العجزي الحرقفي موهنة وتؤثر بشكل كبير على الأنشطة اليومية. غالبًا ما تتشابه هذه الأعراض مع حالات أخرى في أسفل الظهر أو الورك، مما يجعل التشخيص الدقيق أمرًا بالغ الأهمية. يوضح الأستاذ الدكتور محمد هطيف أن فهم نمط الألم وموقعه يساعد في التمييز بينه وبين الحالات الأخرى.
الأعراض الشائعة لألم المفصل العجزي الحرقفي
-
ألم أسفل الظهر:
- هو العرض الأكثر شيوعًا.
- عادة ما يكون الألم في جانب واحد من أسفل الظهر (وهو مؤشر مبكر على أن المفصل العجزي الحرقفي قد يكون مصدر الألم)، ولكنه قد يحدث في كلا الجانبين.
- يُشعر به عادة تحت مستوى الحزام مباشرة، على جانب واحد أو كلا الجانبين من العمود الفقري.
-
ألم في الورك والفخذ والأرداف:
- يمكن أن ينتشر الألم إلى الأرداف والورك، وفي بعض الأحيان إلى الفخذ.
- قد يصف المرضى الألم بأنه عميق أو مؤلم.
-
ألم يشبه عرق النسا (Sciatica-like Pain):
- على الرغم من أن المفصل العجزي الحرقفي ليس مصدرًا مباشرًا لضغط العصب الوركي، إلا أن الألم الناتج عنه يمكن أن ينتشر إلى الجزء الخلفي من الساق، وصولًا إلى الركبة أو حتى الكاحل والقدم في بعض الحالات.
- يُعرف هذا بالألم المرجعي وقد يختلط بعرق النسا الحقيقي.
-
عدم الاستقرار في الحوض وأسفل الظهر:
- قد يشعر المرضى بعدم الاستقرار أو "الخلخلة" في منطقة الحوض.
- يمكن أن يسبب هذا صعوبة أو ألمًا عند الوقوف، أو المشي، أو الانتقال من وضعية الجلوس إلى الوقوف أو العكس.
- يزداد الألم سوءًا بشكل خاص عند صعود السلالم أو المشي على منحدر.
-
التصلب ومحدودية الحركة:
- يمكن أن يؤدي خلل المفصل العجزي الحرقفي إلى تصلب ومحدودية في حركة أسفل الظهر، الوركين، الفخذين، أو الساقين.
- قد يجد المرضى صعوبة في الانحناء أو الالتواء.
-
تفاقم الألم مع أوضاع معينة:
- يزداد الألم سوءًا بعد الجلوس أو الوقوف لفترات طويلة.
- قد يتفاقم الألم في بعض أوضاع النوم، مثل الاستلقاء على الجانب المصاب لفترة طويلة.
- الأنشطة التي تضع ضغطًا غير متساوٍ على المفصل، مثل الوقوف على ساق واحدة، أو صعود السلالم، أو الركض، يمكن أن تزيد الألم.
-
الشعور بالنقرات أو الاحتكاك (Clicking or Catching Sensation):
- قد يصف بعض المرضى شعورًا بالنقرات أو الاحتكاك في منطقة المفصل عند الحركة.
متى يجب استشارة الطبيب؟
يجب على أي شخص يعاني من ألم مستمر في أسفل الظهر أو الحوض، خاصة إذا كان يؤثر على الأنشطة اليومية ولا يتحسن مع الراحة أو مسكنات الألم الأساسية، استشارة طبيب متخصص. الأستاذ الدكتور محمد هطيف ينصح بطلب المشورة الطبية المبكرة، حيث أن التشخيص والعلاج المبكر يمكن أن يمنع تفاقم الحالة ويحسن النتائج.
من المهم ملاحظة أن هذه الأعراض يمكن أن تتداخل مع أعراض حالات أخرى مثل الانزلاق الغضروفي، أو تضيق القناة الشوكية، أو مشاكل الورك. لذلك، فإن التشخيص الدقيق من قبل أخصائي ذي خبرة أمر بالغ الأهمية.
تشخيص ألم المفصل العجزي الحرقفي
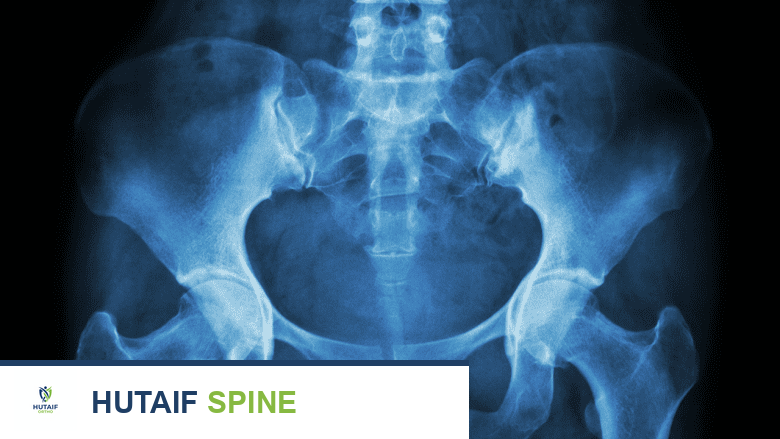
تُعد الأشعة السينية مفيدة في تشخيص خلل المفصل العجزي الحرقفي.
يُعد تشخيص ألم المفصل العجزي الحرقفي تحديًا نظرًا لطبيعته المعقدة وتداخله مع آلام أسفل الظهر والورك الأخرى. لذلك، يتطلب التشخيص عملية شاملة ومتعددة الأوجه لضمان تحديد المفصل العجزي الحرقفي كمصدر رئيسي للألم. يتبع الأستاذ الدكتور محمد هطيف منهجًا دقيقًا لضمان التشخيص الصحيح قبل التوصية بأي علاج، خاصة الجراحي.
خطوات عملية التشخيص
-
التاريخ الطبي المفصل:
-
يقوم الطبيب بجمع معلومات شاملة حول تاريخ المريض الطبي، بما في ذلك:
- تاريخ بدء الألم وكيفية تطوره.
- وصف دقيق للأعراض، بما في ذلك موقع الألم، شدته، وما الذي يجعله أفضل أو أسوأ.
- وجود أي إصابات سابقة في الظهر أو الحوض أو الورك.
- العمليات الجراحية السابقة (خاصة جراحات العمود الفقري القطني).
- عوامل الخطر مثل الحمل أو الولادة.
- الأنشطة اليومية، عادات النوم، ممارسة الرياضة، والنظام الغذائي.
- الأدوية التي يتناولها المريض.
-
يقوم الطبيب بجمع معلومات شاملة حول تاريخ المريض الطبي، بما في ذلك:
-
الفحص البدني الدقيق:
- يتضمن الفحص البدني سلسلة من الاختبارات المصممة لاستفزاز أو تخفيف الأعراض، مما يساعد على تحديد المفصل العجزي الحرقفي كمصدر محتمل للألم.
-
اختبارات الاستفزاز (Provocative Tests):
يقوم الطبيب بتطبيق ضغط أو حركة محددة على الحوض أو العجز في اتجاهات مختلفة. إذا تسببت هذه الاختبارات في إعادة إنتاج الألم المعتاد للمريض، فهذا يشير إلى أن المفصل العجزي الحرقفي قد يكون هو المصدر. من أمثلة هذه الاختبارات:
- اختبار فابر (FABER Test): ثني الورك، إبعاده، وتدويره خارجيًا.
- اختبار غاينسلين (Gaenslen's Test): تمديد أحد الوركين وثني الآخر.
- اختبار الضغط (Compression Test): تطبيق ضغط مباشر على المفصل العجزي الحرقفي.
- اختبار التمدد (Distraction Test): تطبيق قوة تباعدية على المفصل.
- يؤكد الأستاذ الدكتور محمد هطيف على أن اختبارًا واحدًا عادة ما يكون غير كافٍ للتشخيص، ولكن مجموعة من الاختبارات الإيجابية توفر مؤشرًا قويًا على أن المفصل العجزي الحرقفي هو مولد الألم.
-
اختبارات التصوير التشخيصي:
- تُستخدم الأشعة السينية (X-ray)، والتصوير المقطعي المحوسب (CT)، والتصوير بالرنين المغناطيسي (MRI) بشكل أساسي لاستبعاد الأسباب الأخرى لألم أسفل الظهر، مثل الانزلاق الغضروفي، أو تضيق القناة الشوكية، أو كسور العمود الفقري.
- في معظم الحالات، لا يظهر خلل المفصل العجزي الحرقفي بوضوح في هذه الاختبارات بنفس الطريقة التي قد تظهر بها مشكلة في القرص أو نتوء عظمي أو التهاب مفاصل واضح.
- ومع ذلك، يمكن أن تُظهر الأشعة السينية علامات التهاب المفاصل التنكسي أو التهاب المفصل العجزي الحرقفي في بعض الحالات المتقدمة.
- قد يُطلب التصوير بالرنين المغناطيسي لتقييم وجود التهاب في المفصل نفسه، خاصة في حالات الاشتباه بالتهاب الفقار اللاصق.
-
حقن المفصل العجزي الحرقفي التشخيصية:
- تُعد حقن المفصل العجزي الحرقفي التشخيصية الخطوة الأخيرة والأكثر دقة في تأكيد المفصل كمصدر للألم.
- يتم حقن مخدر موضعي (مثل الليدوكائين أو البوبيفاكايين) مباشرة في المفصل العجزي الحرقفي تحت توجيه الأشعة السينية أو الموجات فوق الصوتية لضمان الدقة.
- إذا أدت الحقنة إلى انخفاض كبير (عادة 50% إلى 75%) في مستوى الألم الذي يشعر به المريض، فهذا يؤكد بقوة أن المفصل العجزي الحرقفي هو مصدر الألم.
- غالبًا ما تُستخدم هذه الحقن أيضًا كجزء من العلاج، حيث يمكن إضافة الكورتيكوستيرويدات لتقليل الالتهاب.
يؤكد الأستاذ الدكتور محمد هطيف على أن التشخيص الدقيق لآلام المفصل العجزي الحرقفي يتطلب خبرة كبيرة، وأن الجمع بين التاريخ الطبي والفحص البدني واختبارات التصوير وحقن المفصل التشخيصية هو المفتاح لتحديد خطة العلاج الأكثر فعالية.
خيارات علاج ألم المفصل العجزي الحرقفي
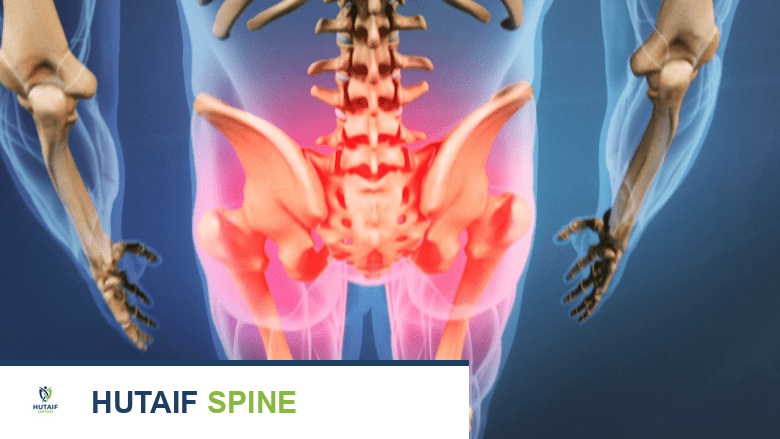
يُشار إلى دمج المفصل العجزي الحرقفي في حالات ألم أسفل الظهر المصحوب بتصلب الورك أو الساق ومحدودية الحركة.
يبدأ علاج ألم المفصل العجزي الحرقفي دائمًا بالطرق غير الجراحية، وتهدف هذه الطرق إلى تخفيف الألم وتحسين وظيفة المفصل. لا يُعد التدخل الجراحي، مثل دمج المفصل العجزي الحرقفي، خيارًا إلا بعد فشل هذه العلاجات المحافظة. يشدد الأستاذ الدكتور محمد هطيف على أهمية استنفاد جميع الخيارات غير الجراحية المتاحة قبل التفكير في الجراحة.
العلاجات غير الجراحية
معظم حالات ألم المفصل العجزي الحرقفي يمكن علاجها بنجاح دون جراحة. تشمل الخيارات الشائعة ما يلي:
-
الأدوية:
- مضادات الالتهاب غير الستيرويدية (NSAIDs): مثل الإيبوبروفين والنابروكسين، تساعد في تقليل الألم والالتهاب.
- مرخيات العضلات: قد تُوصف لتخفيف التشنجات العضلية المصاحبة للألم.
- مسكنات الألم الموضعية: الكريمات أو اللاصقات التي تحتوي على مواد مسكنة.
- الأدوية الموصوفة: في بعض الحالات، قد تُوصف أدوية أقوى للتحكم في الألم العصبي أو الألم المزمن.
-
العلاج الطبيعي:
- يُعد العلاج الطبيعي حجر الزاوية في علاج ألم المفصل العجزي الحرقفي.
- يهدف إلى تقوية العضلات المحيطة بالمفصل (خاصة عضلات البطن والألوية وأسفل الظهر) لتحسين استقراره.
- يتضمن تمارين لزيادة المرونة وتقليل التصلب.
- يمكن أن يساعد في تصحيح أي اختلالات ميكانيكية أو أنماط حركة غير صحيحة.
- قد يستخدم المعالج تقنيات مثل العلاج بالحرارة أو البرودة، والتدليك، والتحفيز الكهربائي.
-
حقن المفصل العجزي الحرقفي:
- بالإضافة إلى دورها التشخيصي، يمكن أن تكون الحقن علاجية.
- يتم حقن مزيج من الستيرويدات القوية (الكورتيزون) ومخدر موضعي مباشرة في المفصل تحت توجيه الأشعة.
- تعمل الستيرويدات على تقليل الالتهاب بشكل كبير، مما يوفر تخفيفًا للألم يستمر لأسابيع أو أشهر.
- يمكن تكرار الحقن، ولكن بحدود معينة بسبب الآثار الجانبية المحتملة للستيرويدات.
-
التلاعب بتقويم العمود الفقري (Chiropractic Manipulation):
- يمكن أن يساعد أخصائيو تقويم العمود الفقري أو أخصائيو العلاج الطبيعي اليدوي في استعادة الحركة الطبيعية للمفصل العجزي الحرقفي إذا كان مقيدًا للغاية، أو في تثبيته إذا كان مفرط الحركة.
- تُستخدم تقنيات يدوية لتعديل محاذاة المفصل.
-
العلاج بالترددات الراديوية (Radiofrequency Ablation):
- في بعض الحالات، إذا كانت الحقن توفر راحة مؤقتة ولكن الألم يعود، يمكن استخدام الترددات الراديوية لتدمير الأعصاب الصغيرة التي تنقل إشارات الألم من المفصل العجزي الحرقفي.
- يوفر هذا الإجراء راحة أطول للألم في بعض المرضى.
جراحة دمج المفصل العجزي الحرقفي
تُعد جراحة دمج المفصل العجزي الحرقفي خيارًا علاجيًا عندما تستمر الأعراض لعدة أسابيع أو أشهر ولا تستجيب للعلاجات غير الجراحية المكثفة (عادةً ما لا تقل عن 8 إلى 12 أسبوعًا، وغالبًا ما تكون أطول). يوضح الأستاذ الدكتور محمد هطيف أن هذا الإجراء هو دائمًا قرار اختياري للمريض، يتم اتخاذه بعد مناقشة شاملة للفوائد والمخاطر.
متى يُوصى بالدمج الجراحي؟
يُوصى بالدمج الجراحي للمفصل العجزي الحرقفي عندما تستمر الأعراض التالية وتؤثر بشكل كبير على جودة حياة المريض:
- ألم شديد وموهن: ألم كبير في أسفل الظهر أو الورك أو الفخذ يجعل من الصعب أداء الأنشطة اليومية، ولم يتم علاجه بفعالية بالطرق غير الجراحية.
- عدم استقرار الحوض وأسفل الظهر: يسبب ألمًا أو صعوبة عند الوقوف، أو المشي، أو الانتقال بين الجلوس والوقوف.
- تصلب ومحدودية الحركة: في أسفل الظهر، الوركين، الفخذين، أو الساقين.
- تفاقم الألم: بعد الجلوس أو الوقوف لفترات طويلة، أو من أوضاع نوم معينة.
- تشخيص مؤكد: بعد تأكيد أن المفصل العجزي الحرقفي هو المصدر الرئيسي للألم من خلال الفحوصات والحقن التشخيصية.
ما هي جراحة دمج المفصل العجزي الحرقفي؟
في جراحة الدمج، يتم استخدام طُعم عظمي (Bone Graft) و/أو أدوات تثبيت (مثل البراغي أو الألواح المعدنية) لتشجيع نمو العظام فوق المفصل العجزي الحرقفي. الهدف هو خلق وحدة عظمية واحدة غير متحركة، مما يلغي أي حركة غير طبيعية أو مفرطة كانت تسبب الألم.
أنواع جراحة الدمج:
- الدمج المفتوح (Open Fusion): يتضمن شقًا أكبر للوصول المباشر إلى المفصل، وإزالة الغضروف، وإدخال الطعم العظمي وتثبيته بمسامير أو ألواح.
-
الدمج بالحد الأدنى من التدخل الجراحي (Minimally Invasive Fusion - MIS):
- يُعد هذا النهج شائعًا بشكل متزايد.
- يتم إجراء شقوق صغيرة (عادة 2-3 سم) على جانب الأرداف.
- يتم إدخال أدوات خاصة عبر هذه الشقوق لإزالة الغضروف وإدخال غرسات معدنية صغيرة (مثل مسامير التيتانيوم) عبر المفصل لتثبيته.
- تُستخدم تقنيات التصوير (مثل الأشعة الس
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك