دمج الفقرات القطنية: حل نهائي لآلام الظهر المزمنة واستعادة الثبات
الخلاصة الطبية السريعة: جراحة دمج الفقرات القطنية هي إجراء جراحي يهدف إلى إيقاف الحركة عند فقرة مؤلمة في أسفل الظهر، مما يحسن استقرار العمود الفقري ويصحح التشوهات ويخفف ضغط الأعصاب. يتم اللجوء إليها لعلاج آلام الظهر المزمنة الشديدة التي لم تستجب للعلاجات التحفظية.
مقدمة شاملة حول دمج الفقرات القطنية
تُعد آلام أسفل الظهر من المشكلات الصحية الشائعة التي تؤثر على ملايين الأشخاص حول العالم، وتتراوح شدتها من مجرد إزعاج بسيط إلى ألم مزمن ومُنهك يعيق الأنشطة اليومية ويؤثر سلبًا على جودة الحياة. عندما تفشل العلاجات التحفظية في توفير الراحة الكافية، قد يصبح دمج الفقرات القطنية (Lumbar Spinal Fusion) هو الحل الأمثل لاستعادة الوظيفة وتخفيف الألم.
جراحة دمج الفقرات القطنية هي إجراء جراحي دقيق يهدف إلى ربط فقرتين أو أكثر من فقرات العمود الفقري القطني بشكل دائم، مما يوقف الحركة عند الجزء المؤلم وغير المستقر من العمود الفقري. يساهم هذا الدمج في تحسين استقرار العمود الفقري، وتصحيح التشوهات الهيكلية، وتخفيف الضغط على الأعصاب، وبالتالي توفير راحة طويلة الأمد من الألم.
في هذا الدليل الشامل، سنتعمق في كل جانب من جوانب جراحة دمج الفقرات القطنية، بدءًا من فهم التشريح الأساسي للعمود الفقري، مرورًا بالأسباب التي تستدعي هذا الإجراء، وتشخيص الحالات بدقة، وصولًا إلى خيارات العلاج المتاحة، وعملية التعافي، والتوقعات المستقبلية. سنستعرض أيضًا دور الخبرة الطبية المتميزة في تحقيق أفضل النتائج، حيث يُعد الأستاذ الدكتور محمد هطيف ، استشاري جراحة العظام والعمود الفقري، الرائد الأول في هذا المجال في صنعاء واليمن، بخبرته الواسعة وتقنياته الجراحية المتقدمة التي تضمن للمرضى أعلى مستويات الرعاية والنجاح.
يهدف هذا المقال إلى تزويد المرضى وعائلاتهم بمعلومات دقيقة ومفصلة بلغة سهلة الفهم، لتمكينهم من اتخاذ قرارات مستنيرة بشأن صحتهم، مع التأكيد على أهمية استشارة طبيب متخصص لتقييم حالتهم وتحديد خطة العلاج الأنسب.

التشريح الوظيفي للعمود الفقري السفلي وأهميته
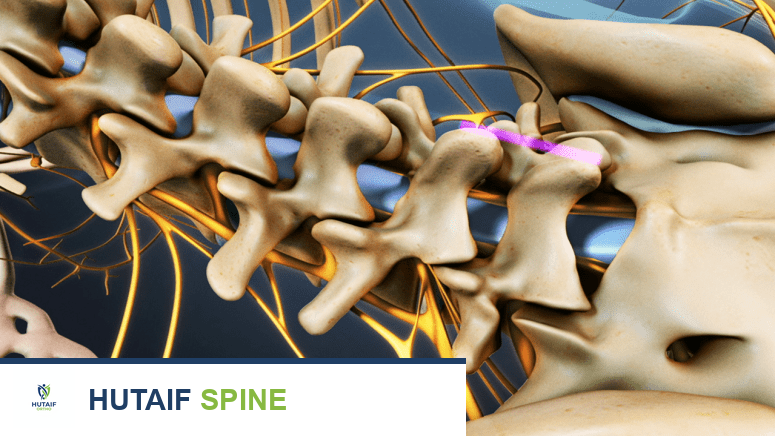
يُعد فهم التشريح المعقد للعمود الفقري القطني أمرًا بالغ الأهمية لتحديد سبب الألم وكيفية عمل جراحة دمج الفقرات. العمود الفقري هو الهيكل المحوري للجسم، ويوفر الدعم والمرونة، ويحمي الحبل الشوكي الحساس.
يتكون العمود الفقري القطني، أو أسفل الظهر، من خمس فقرات كبيرة وقوية (L1-L5). تتميز هذه الفقرات بحجمها الأكبر وقدرتها على تحمل معظم وزن الجسم، مما يجعلها عرضة للإجهاد والإصابات. بين كل فقرة وأخرى، توجد أقراص غضروفية مرنة تعمل كوسائد لامتصاص الصدمات وتسمح بحركة العمود الفقري.
المكونات الرئيسية للعمود الفقري القطني:
الفقرات (Vertebrae)
هي العظام التي تشكل العمود الفقري. كل فقرة تتكون من جسم فقري في الأمام، وهو الجزء الأكبر الذي يتحمل الوزن، وقوس فقري في الخلف يحيط بالقناة الشوكية التي يمر عبرها الحبل الشوكي والأعصاب.
الأقراص الفقرية (Intervertebral Discs)
تقع بين أجسام الفقرات وتتكون من حلقة خارجية قوية (الحلقة الليفية) ومركز هلامي ناعم (النواة اللبية). تعمل هذه الأقراص على امتصاص الصدمات وتوفير المرونة. تدهور أو انزلاق هذه الأقراص هو سبب شائع لآلام أسفل الظهر.
المفاصل الوجيهية (Facet Joints)
هي مفاصل صغيرة تقع في الجزء الخلفي من الفقرات وتسمح بحركة الانحناء والدوران. يمكن أن يؤدي التهاب المفاصل في هذه المفاصل إلى الألم وعدم الاستقرار.
الأربطة والعضلات (Ligaments and Muscles)
تدعم الأربطة القوية العمود الفقري وتوفر الاستقرار، بينما تعمل العضلات المحيطة على تحريك العمود الفقري وحمايته. ضعف هذه العضلات يمكن أن يساهم في آلام الظهر.
الأعصاب الشوكية (Spinal Nerves)
تخرج من الحبل الشوكي عبر فتحات بين الفقرات (الثقوب الفقرية) وتتفرع لتغذية الأطراف السفلية، مما يفسر سبب شعور الألم أو التنميل في الساقين عند وجود ضغط على الأعصاب في أسفل الظهر.
عندما تتضرر إحدى هذه المكونات - سواء بسبب إصابة، أو تنكس، أو تشوه - يمكن أن يؤدي ذلك إلى الألم، وعدم الاستقرار، والضغط على الأعصاب. تهدف جراحة دمج الفقرات إلى معالجة هذه المشكلات عن طريق تثبيت الفقرات المتضررة معًا، مما يزيل مصدر الألم ويستعيد الاستقرار.
الأسباب الشائعة التي تستدعي دمج الفقرات القطنية
تُعد جراحة دمج الفقرات القطنية خيارًا علاجيًا للحالات التي تسبب ألمًا مزمنًا في أسفل الظهر وعدم استقرار في العمود الفقري، ولم تستجب للعلاجات التحفظية. تتضمن الأسباب الرئيسية التي قد تستدعي هذا الإجراء ما يلي:
الانزلاق الغضروفي الشديد أو المتكرر (Severe or Recurrent Disc Herniation)
عندما ينزلق القرص الغضروفي بشكل كبير أو يتكرر الانزلاق بعد جراحات سابقة، يمكن أن يسبب ضغطًا شديدًا على الأعصاب وألمًا مزمنًا. في بعض الحالات، قد لا يكون مجرد استئصال القرص كافيًا، وقد يتطلب الأمر دمج الفقرات لتوفير الاستقرار ومنع المزيد من المشاكل.
تضيق القناة الشوكية (Spinal Stenosis)
هو تضيق في المساحات داخل العمود الفقري، مما يضغط على الحبل الشوكي والأعصاب. يمكن أن يحدث هذا التضيق بسبب نمو العظام (نتوءات عظمية)، أو سماكة الأربطة، أو انزلاق القرص. إذا كان التضيق شديدًا ويسبب أعراضًا عصبية حادة، فقد تكون جراحة إزالة الضغط (فك الضغط) متبوعة بالدمج ضرورية.
الانزلاق الفقاري (Spondylolisthesis)
هي حالة تنزلق فيها فقرة من مكانها الطبيعي فوق الفقرة التي تحتها. يمكن أن يسبب هذا الانزلاق ألمًا شديدًا في الظهر والساق، وضعفًا، وتنميلًا. يهدف الدمج إلى تثبيت الفقرات ومنع المزيد من الانزلاق.
عدم استقرار العمود الفقري (Spinal Instability)
يمكن أن يحدث عدم الاستقرار بسبب تآكل المفاصل الوجيهية، أو الأربطة الضعيفة، أو كسور الفقرات. عندما تتحرك الفقرات بشكل غير طبيعي، يمكن أن تسبب ألمًا شديدًا وتضغط على الأعصاب. يهدف الدمج إلى تثبيت هذه الفقرات.
تشوهات العمود الفقري (Spinal Deformities)
مثل الجنف (Scoliosis) أو الحداب (Kyphosis) الشديد، حيث يتغير شكل العمود الفقري بشكل غير طبيعي. في الحالات الشديدة، قد يكون الدمج ضروريًا لتصحيح التشوه ومنع تفاقمه، خاصةً إذا كان يسبب ألمًا أو مشاكل عصبية.
التهاب المفاصل التنكسي (Degenerative Arthritis/Spondylosis)
مع التقدم في العمر، يمكن أن تتآكل المفاصل الوجيهية والأقراص الفقرية، مما يؤدي إلى التهاب المفاصل التنكسي. هذا يمكن أن يسبب الألم، وتيبسًا، وفي بعض الأحيان ضغطًا على الأعصاب. عندما يكون الألم شديدًا ومستمرًا، يمكن أن يكون الدمج حلاً.
الأورام أو العدوى (Tumors or Infections)
في حالات نادرة، قد تتطلب الأورام أو العدوى التي تؤثر على العمود الفقري إزالة الأنسجة المصابة، مما قد يترك العمود الفقري غير مستقر. في هذه الحالات، يتم إجراء الدمج لاستعادة الاستقرار.
فشل جراحات سابقة (Failed Back Surgery Syndrome)
في بعض الأحيان، قد لا تحقق جراحات الظهر السابقة النتائج المرجوة، أو قد يتكرر الألم. في هذه الحالات، قد يكون دمج الفقرات خيارًا لإعادة معالجة المشكلة وتوفير الراحة.
يُعد التقييم الدقيق من قبل جراح متخصص مثل الأستاذ الدكتور محمد هطيف أمرًا حاسمًا لتحديد ما إذا كانت جراحة دمج الفقرات هي الخيار الأنسب لحالتك، بناءً على الأعراض، والتاريخ المرضي، ونتائج الفحوصات التصويرية.
أعراض تتطلب استشارة طبية لدمج الفقرات
تُعد الأعراض هي المؤشر الأول الذي يدفع المريض لطلب المساعدة الطبية. في سياق مشكلات العمود الفقري التي قد تتطلب دمج الفقرات، هناك مجموعة من الأعراض التي يجب أخذها على محمل الجد واستشارة طبيب متخصص مثل الأستاذ الدكتور محمد هطيف فورًا.
الألم المزمن في أسفل الظهر (Chronic Lower Back Pain)
هذا هو العرض الأكثر شيوعًا. الألم الذي يستمر لأكثر من 12 أسبوعًا، ولا يتحسن مع الراحة أو العلاجات التحفظية، ويؤثر بشكل كبير على جودة الحياة، هو مؤشر قوي على وجود مشكلة أساسية تتطلب تقييمًا دقيقًا. قد يكون الألم حادًا أو باهتًا، وقد يزداد سوءًا مع بعض الحركات أو الأنشطة.
الألم المنتشر إلى الساقين (عرق النسا) (Radiating Leg Pain - Sciatica)
يحدث هذا الألم عندما يتم ضغط الأعصاب الخارجة من العمود الفقري القطني. يمكن أن ينتشر الألم من الأرداف إلى الفخذ، الساق، وحتى القدم. قد يوصف بأنه ألم حارق، أو طاعن، أو يشبه الصدمة الكهربائية. غالبًا ما يكون مصحوبًا بتنميل أو ضعف.
التنميل أو الضعف في الأطراف السفلية (Numbness or Weakness in Lower Extremities)
إذا كنت تعاني من تنميل مستمر أو وخز في الساقين أو القدمين، أو لاحظت ضعفًا في عضلات الساق يجعلك تتعثر أو تجد صعوبة في رفع قدمك (سقوط القدم)، فهذه علامات على ضغط عصبي قد يتطلب التدخل الجراحي.
صعوبة في المشي أو الوقوف لفترات طويلة (Difficulty Walking or Standing for Long Periods)
قد يشعر بعض المرضى بتحسن في الألم عند الجلوس أو الانحناء إلى الأمام، بينما يزداد الألم سوءًا عند الوقوف أو المشي لمسافات قصيرة. هذه الأعراض غالبًا ما تكون مرتبطة بتضيق القناة الشوكية.
فقدان التحكم في المثانة أو الأمعاء (علامة حمراء) (Loss of Bladder/Bowel Control - Red Flag)
هذه علامة على حالة طارئة تُعرف بمتلازمة ذنب الفرس (Cauda Equina Syndrome)، وتتطلب عناية طبية فورية. بالإضافة إلى فقدان التحكم في المثانة أو الأمعاء، قد تشمل الأعراض ضعفًا شديدًا في الساقين، وتنميلًا في منطقة العجان (المنطقة بين الفخذين). هذه الحالة تتطلب جراحة عاجلة لمنع تلف الأعصاب الدائم.
تشوهات مرئية في العمود الفقري (Visible Spinal Deformities)
إذا لاحظت انحناءً غير طبيعي في العمود الفقري (مثل الجنف أو الحداب)، خاصة إذا كان مصحوبًا بألم أو يزداد سوءًا بمرور الوقت، فيجب استشارة الطبيب.
من المهم التأكيد على أن وجود أحد هذه الأعراض لا يعني بالضرورة أنك بحاجة إلى جراحة دمج الفقرات. ومع ذلك، فإنها تستدعي تقييمًا شاملاً من قبل أخصائي العمود الفقري لتحديد السبب الكامن وراءها وتحديد خطة العلاج الأنسب، والتي قد تبدأ بالعلاجات التحفظية.
تشخيص دقيق قبل جراحة دمج الفقرات
قبل اتخاذ قرار بإجراء جراحة دمج الفقرات القطنية، يُعد التشخيص الدقيق والشامل أمرًا بالغ الأهمية. يتبع الأستاذ الدكتور محمد هطيف نهجًا منهجيًا لتقييم كل مريض، لضمان تحديد السبب الجذري للألم وتحديد ما إذا كانت الجراحة هي الخيار الأنسب. تتضمن عملية التشخيص عدة خطوات:
الفحص السريري والتاريخ المرضي (Clinical Examination and Medical History)
يبدأ التقييم بمناقشة مفصلة لتاريخك الطبي، بما في ذلك طبيعة الألم (متى بدأ، ما الذي يزيده سوءًا أو يحسنه)، الأعراض الأخرى (تنميل، ضعف)، أي إصابات سابقة، والأدوية التي تتناولها، والعلاجات التي جربتها. بعد ذلك، يقوم الدكتور هطيف بإجراء فحص بدني شامل لتقييم قوة العضلات، وردود الفعل، والإحساس، ونطاق حركة العمود الفقري، والبحث عن أي علامات لضغط الأعصاب.
الأشعة السينية (X-rays)
تُستخدم الأشعة السينية لتقييم الهيكل العظمي للعمود الفقري. يمكن أن تكشف عن:
*
تشوهات العمود الفقري:
مثل الجنف أو الحداب.
*
علامات التهاب المفاصل:
مثل تضيق المسافات بين الفقرات أو نتوءات عظمية.
*
عدم الاستقرار:
تُجرى أحيانًا أشعة سينية ديناميكية (أثناء الانحناء للأمام والخلف) لتقييم حركة الفقرات وتحديد ما إذا كان هناك عدم استقرار.
*
كسور الفقرات.
التصوير بالرنين المغناطيسي (MRI)
يُعد التصوير بالرنين المغناطيسي أداة تشخيصية قوية للغاية لأنه يوفر صورًا مفصلة للأنسجة الرخوة، بما في ذلك:
*
الأقراص الفقرية:
للكشف عن الانزلاق الغضروفي، أو تمزق القرص، أو تنكس القرص.
*
الحبل الشوكي والأعصاب:
لتحديد أي ضغط على الأعصاب بسبب تضيق القناة الشوكية، أو نتوءات عظمية، أو أورام.
*
الأربطة والعضلات.
التصوير المقطعي المحوسب (CT Scan)
يُستخدم التصوير المقطعي المحوسب للحصول على صور مفصلة للعظام، وهو مفيد بشكل خاص في:
*
تقييم كسور الفقرات.
*
تحديد مدى نمو العظام (النتوءات العظمية) التي تساهم في تضيق القناة الشوكية.
*
توفير تفاصيل ثلاثية الأبعاد لهيكل العظام.
تخطيط كهربية العضل (EMG) ودراسات توصيل الأعصاب (NCS)
تُستخدم هذه الاختبارات لتقييم وظيفة الأعصاب والعضلات. يمكن أن تساعد في:
*
تحديد الأعصاب المتأثرة بالضبط.
*
تحديد مدى تلف الأعصاب.
*
التمييز بين المشاكل العصبية التي تنشأ من العمود الفقري وتلك التي تنشأ في أماكن أخرى.
حقن التشخيص العلاجية (Diagnostic Injections)
في بعض الحالات، قد يتم حقن مخدر موضعي أو ستيرويد في منطقة معينة من العمود الفقري (مثل المفاصل الوجيهية أو حول جذر العصب) لتحديد ما إذا كانت هذه المنطقة هي مصدر الألم. إذا اختفى الألم مؤقتًا بعد الحقن، فهذا يؤكد أن تلك المنطقة هي مصدر المشكلة.
يُشرف الأستاذ الدكتور محمد هطيف شخصيًا على تفسير جميع نتائج هذه الفحوصات، ويجمعها مع الفحص السريري والتاريخ المرضي لتكوين صورة شاملة ودقيقة لحالة المريض، مما يمكنه من وضع خطة علاجية مخصصة وفعالة.
خيارات علاج دمج الفقرات القطنية
تُعد جراحة دمج الفقرات القطنية خيارًا علاجيًا فعالًا للحالات الشديدة والمزمنة من آلام الظهر وعدم الاستقرار. ومع ذلك، لا يُعد هذا الإجراء هو الخيار الأول دائمًا، ويُفضل البدء بالعلاجات الأقل توغلاً. يُؤمن الأستاذ الدكتور محمد هطيف بالنهج التدريجي في العلاج، مع التركيز على الحلول الأكثر فاعلية وأمانًا لكل مريض.
العلاجات التحفظية أولاً (Conservative Treatments First)
قبل التفكير في الجراحة، يتم عادةً تجربة مجموعة من العلاجات غير الجراحية، والتي قد تكون كافية للعديد من المرضى:
- الأدوية (Medications): تشمل مسكنات الألم التي لا تستلزم وصفة طبية (مثل مضادات الالتهاب غير الستيرويدية)، ومُرخيات العضلات، ومسكنات الألم الموصوفة، وأحيانًا مضادات الاكتئاب التي تساعد في تخفيف الألم العصبي.
- العلاج الطبيعي (Physical Therapy): يهدف إلى تقوية عضلات الظهر والبطن، وتحسين المرونة، وتعليم المريض الوضعيات الصحيحة لتخفيف الضغط على العمود الفقري.
- الحقن (Injections): مثل حقن الستيرويد فوق الجافية، أو حقن المفاصل الوجيهية، أو حقن جذور الأعصاب، والتي يمكن أن توفر راحة مؤقتة من الألم عن طريق تقليل الالتهاب.
- تغيير نمط الحياة (Lifestyle Modifications): يشمل فقدان الوزن، والإقلاع عن التدخين، وممارسة التمارين الرياضية بانتظام، وتجنب الأنشطة التي تزيد من الألم.
متى تصبح الجراحة ضرورية (When Surgery Becomes Necessary)
يتم النظر في جراحة دمج الفقرات القطنية عندما:
* تستمر الأعراض الشديدة (الألم، الضعف، التنميل) لأكثر من 6-12 شهرًا على الرغم من العلاجات التحفظية المكثفة.
* توجد علامات واضحة لضغط عصبي شديد أو عدم استقرار في العمود الفقري، كما يتضح من الفحوصات التصويرية.
* يؤثر الألم بشكل كبير على جودة حياة المريض وقدرته على أداء الأنشطة اليومية.
* في حالات الطوارئ مثل متلازمة ذنب الفرس (فقدان التحكم في المثانة/الأمعاء).
أنواع جراحات دمج الفقرات القطنية (Types of Lumbar Spinal Fusion Surgeries)
توجد عدة تقنيات لدمج الفقرات القطنية، يختار الأستاذ الدكتور محمد هطيف الأنسب منها بناءً على حالة المريض، وموقع المشكلة، وعدد الفقرات المراد دمجها، والخبرة الجراحية.
-
دمج الفقرات الخلفي (PLIF - Posterior Lumbar Interbody Fusion): يتم الوصول إلى العمود الفقري من خلال شق في الظهر. يتم إزالة القرص التالف، ووضع طعم عظمي أو قفص مملوء بالطعم العظمي في المساحة بين الفقرات، ثم تثبيت الفقرات بمسامير وقضبان من الخلف.
-
دمج الفقرات الأمامي (ALIF - Anterior Lumbar Interbody Fusion): يتم الوصول إلى العمود الفقري من خلال شق في البطن. يتم إزالة القرص التالف من الأمام، ووضع طعم عظمي أو قفص في المساحة بين الفقرات. يمكن أن يُتبع ذلك بتثبيت إضافي من الخلف في بعض الحالات.
-
دمج الفقرات الجانبي (XLIF/DLIF - Lateral Lumbar Interbody Fusion): يتم الوصول إلى العمود الفقري من الجانب، عادةً من خلال شقوق صغيرة (جراحة طفيفة التوغل). يتم إزالة القرص ووضع قفص وطعم عظمي. هذه التقنية تتجنب العضلات الكبيرة في الظهر والبطن.
-
دمج الفقرات الخلفي الجانبي (TLIF - Transforaminal Lumbar Interbody Fusion): يتم الوصول إلى العمود الفقري من الظهر، ولكن بزاوية جانبية طفيفة عبر الفتحة العصبية (foramen). يتم إزالة القرص ووضع قفص وطعم عظمي، ثم يتم التثبيت بمسامير وقضبان. غالبًا ما تكون هذه التقنية طفيفة التوغل.
-
دمج الفقرات المفتوح (Open Fusion): يتضمن شقًا جراحيًا أكبر للسماح برؤية واسعة للمنطقة الجراحية.
-
دمج الفقرات بالحد الأدنى من التدخل الجراحي (Minimally Invasive Fusion): تستخدم شقوقًا أصغر وأدوات متخصصة وكاميرات لتجنب قطع العضلات الكبيرة، مما يؤدي إلى ألم أقل بعد الجراحة وتعافٍ أسرع.
مقارنة بين أنواع جراحات دمج الفقرات الشائعة:
| نوع الجراحة | طريقة الوصول | المزايا | العيوب المحتملة |
|---|---|---|---|
| PLIF | من الظهر | رؤية مباشرة للحبل الشوكي والأعصاب، فك ضغط فعال. | قد يتطلب سحبًا للأعصاب، قد يؤثر على عضلات الظهر. |
| ALIF | من البطن | تجنب عضلات الظهر والأعصاب، إمكانية وضع قفص أكبر. | مخاطر مرتبطة بالأعضاء البطنية والأوعية الدموية، قد يتطلب تثبيتًا خلفيًا إضافيًا. |
| XLIF/DLIF | من الجانب (طفيفة التوغل) | تجنب عضلات الظهر الكبيرة والأوعية الدموية الكبيرة، تعافٍ أسرع. | مخاطر على الأعصاب الجانبية في البطن، لا يمكن الوصول لجميع المستويات الفقرية. |
| TLIF | من الظهر (جانبيًا عبر الفتحة العصبية) | وصول مباشر إلى القرص والأعصاب، غالبًا ما يكون طفيف التوغل، ف |
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك