داء لايم: دليل شامل للوقاية والتشخيص والعلاج مع الأستاذ الدكتور محمد هطيف
تخيل أنك تستمتع بجمال الطبيعة، تتجول بين الأشجار أو تستكشف المساحات الخضراء، ثم فجأة تبدأ في الشعور بتوعك غامض: إرهاق، آلام في المفاصل، وربما طفح جلدي غريب. هذه الأعراض قد لا تكون مجرد نزلة برد عابرة، بل قد تشير إلى الإصابة بداء لايم، وهو عدوى بكتيرية تنتقل عن طريق لدغة القراد. على الرغم من أن هذا المرض قد لا يكون شائع الانتشار بنفس القدر في كل مناطق العالم، إلا أن الوعي به وفهم آلياته وطرق الوقاية منه والتعامل مع مضاعفاته أمر حيوي لحماية صحتنا وسلامة أحبائنا.
في هذا الدليل الشامل، ينير لنا الأستاذ الدكتور محمد هطيف، قامة طبية بارزة في مجال جراحة العظام في صنعاء وعموم اليمن، جوانب هذا المرض المعقد. بصفته أستاذًا في جامعة صنعاء ويتمتع بخبرة تزيد عن 20 عامًا في التعامل مع أصعب الحالات التي تؤثر على الجهاز العضلي الهيكلي، بما في ذلك المضاعفات الناتجة عن داء لايم مثل التهاب المفاصل المزمن، يقدم الدكتور هطيف رؤى قيّمة ونصائح عملية. يهدف هذا المقال إلى تزويدك بالمعلومات الموثوقة والمفصلة لتمكينك من اتخاذ خطوات استباقية للوقاية، والتعرف على الأعراض، وفهم أهمية التشخيص والعلاج المبكر، وكيفية التعامل مع المضاعفات تحت إشراف خبير لا يضاهى في مجاله.
ما هو داء لايم؟ فهم العدوى البكتيرية ومنشأها
داء لايم (Lyme disease) هو عدوى بكتيرية تنتقل في المقام الأول إلى البشر عن طريق لدغة أنواع معينة من القراد المصاب، وتحديداً قراد الغزلان (Deer tick) المعروف علمياً باسم Ixodes scapularis في أمريكا الشمالية، وأنواع أخرى مثل Ixodes ricinus في أوروبا وآسيا. البكتيريا المسببة للمرض هي Borrelia burgdorferi، وتوجد أنواع أخرى من بوريليا قد تسبب داء لايم في مناطق مختلفة.
تنتشر البكتيريا من القراد إلى جسم الإنسان خلال فترة تغذية القراد على الدم. عادةً ما يتطلب انتقال العدوى أن يكون القراد ملتصقاً بالجلد لمدة 36 إلى 48 ساعة على الأقل. هذا يعني أن إزالة القراد بسرعة تقلل بشكل كبير من خطر الإصابة بالمرض.
دورة حياة القراد وانتقال العدوى
فهم دورة حياة القراد أمر بالغ الأهمية للوقاية:
* اليرقات (Larvae): تفقس اليرقات من البيض وتتغذى على دم الحيوانات الصغيرة مثل الفئران، التي قد تكون حاملة لبكتيريا البوريليا. إذا تغذت اليرقة على فأر مصاب، فإنها تصبح مصابة.
* الحوريات (Nymphs): تتحول اليرقات إلى حوريات، وهي صغيرة الحجم (بحجم بذرة الخشخاش) ويصعب رؤيتها. هذه الحوريات هي الأكثر عرضة لنقل العدوى إلى البشر لأنها قد تتغذى دون أن يلاحظها أحد لفترة طويلة.
* القراد البالغ (Adult ticks): تتطور الحوريات إلى قراد بالغ، وهو أكبر حجماً وأسهل في الرؤية. يتغذى القراد البالغ عادةً على الغزلان ويتكاثر.
تنتشر بكتيريا البوريليا في المناطق ذات الغابات الكثيفة والأراضي العشبية الطويلة والمناطق الشجرية، حيث تعيش الحيوانات التي تحمل القراد. على الرغم من أن داء لايم ليس متوطناً بشكل كبير في اليمن، إلا أن حالات الإصابة به قد تحدث نتيجة للسفر إلى المناطق الموبوءة أو قد تظهر حالات فردية تتطلب تشخيصاً دقيقاً، خاصة عند ظهور أعراض عظمية أو عصبية غير مبررة.
التأثير التشريحي والفسيولوجي لداء لايم: كيف يهاجم الجسم؟
بمجرد دخول بكتيريا البوريليا إلى مجرى الدم، تبدأ في الانتشار والتأثير على أجهزة الجسم المختلفة إذا لم يتم علاجها مبكراً. تتميز هذه البكتيريا بقدرتها على التخفي والتهرب من الجهاز المناعي، مما يسمح لها بالوصول إلى الأنسجة العميقة.
1. الجلد: البوابة الأولى والأعراض المميزة
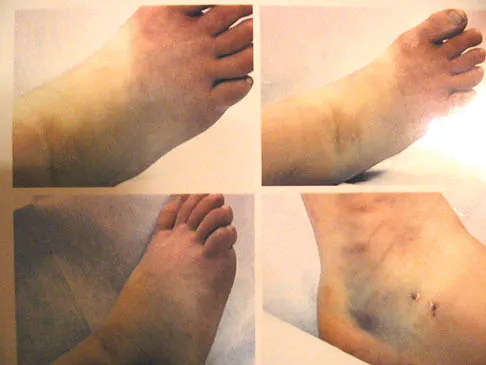
أول وأشهر علامة لداء لايم هي الطفح الجلدي المميز المعروف باسم "الحمامي المهاجرة" (Erythema Migrans). يبدأ الطفح عادةً بعد 3-30 يوماً من لدغة القراد، ويظهر كبقعة حمراء تتوسع تدريجياً، وقد تتضح في مركزها، مما يعطيها مظهراً يشبه "عين الثور". هذا الطفح ليس مؤلماً عادةً، ولكنه قد يكون دافئاً أو يسبب حكة خفيفة.
2. الجهاز العضلي الهيكلي: مفاصل تحت الحصار
يُعد الجهاز العضلي الهيكلي أحد الأهداف الرئيسية لبكتيريا البوريليا، وهذا هو السبب في أن الأستاذ الدكتور محمد هطيف، كأحد أبرز جراحي العظام، يولي اهتماماً خاصاً لمضاعفات هذا المرض.
* التهاب المفاصل (Lyme Arthritis): تبدأ العدوى في المفاصل عادةً في المراحل المتأخرة من المرض. يمكن أن تسبب البكتيريا التهاباً مؤلماً وتورماً في مفصل واحد أو أكثر، وغالباً ما تصيب المفاصل الكبيرة مثل الركبتين والكتفين والمرفقين والوركين. إذا تُركت دون علاج، يمكن أن يصبح التهاب المفاصل مزمناً ويؤدي إلى تلف دائم في الغضاريف والعظام، مما يستدعي تدخلاً جراحياً في بعض الحالات.
* آلام العضلات والمفاصل المتنقلة: حتى قبل ظهور التهاب المفاصل الواضح، قد يعاني المرضى من آلام عضلية ومفصلية متنقلة، مما يجعل التشخيص صعباً في المراحل المبكرة.
3. الجهاز العصبي: تهديد خفي
يمكن أن تؤثر بكتيريا البوريليا بشكل كبير على الجهاز العصبي، مما يؤدي إلى مجموعة واسعة من الأعراض العصبية:
* التهاب السحايا (Meningitis): صداع شديد، تيبس الرقبة، وحساسية للضوء.
* شلل بيل (Bell's Palsy): ضعف أو شلل في جانب واحد أو كلا جانبي الوجه، مما يؤثر على تعابير الوجه.
* الاعتلال العصبي (Neuropathy): خدر، وخز، وآلام حارقة في الأطراف.
* الاعتلال الدماغي (Encephalopathy): مشاكل في الذاكرة، التركيز، وتغيرات في المزاج والسلوك في الحالات المتقدمة.
4. القلب: مضاعفات نادرة ولكن خطيرة
في حالات نادرة، يمكن أن تنتشر العدوى إلى القلب مسببة "التهاب عضلة القلب بلايم" (Lyme Carditis). قد يؤدي ذلك إلى:
* اضطرابات في التوصيل الكهربائي للقلب (Heart Block): مما يسبب دوخة، إغماء، وضيق في التنفس.
* خفقان القلب: شعور بنبضات قلب غير منتظمة.
5. العينان: التهاب وتهيج
نادراً ما تؤثر العدوى على العينين، ولكنها قد تسبب التهاب الملتحمة (Conjunctivitis) أو التهاب العنبية (Uveitis).
إن فهم هذه التأثيرات المتعددة لداء لايم يؤكد على أهمية التشخيص والعلاج المبكرين لمنع تطور المضاعفات التي قد تؤثر بشكل دائم على جودة حياة المريض، وتبرز الدور المحوري لمتخصص مثل الأستاذ الدكتور محمد هطيف في التعامل مع تلك المضاعفات العظمية المعقدة.
الأسباب وعوامل الخطر: من أين يأتي التهديد؟
داء لايم هو مرض ينتقل عن طريق ناقل (Vector-borne disease)، أي أنه ينتقل من كائن حي إلى آخر. العامل المسبب هو لدغة القراد المصاب، ولكن هناك عدة عوامل تزيد من خطر التعرض لهذه اللدغات وبالتالي الإصابة بالمرض.
الأسباب الرئيسية:
- لدغة القراد المصاب: هذا هو السبب الوحيد والمباشر للإصابة بداء لايم. القراد يحمل بكتيريا Borrelia burgdorferi (أو أنواع أخرى) وينقلها إلى الإنسان أو الحيوان أثناء امتصاص الدم.
- أنواع القراد: ليست كل أنواع القراد تنقل داء لايم. الأنواع الرئيسية هي:
- Ixodes scapularis (قراد الغزلان ذو الأرجل السوداء) في شرق ووسط أمريكا الشمالية.
- Ixodes pacificus في غرب أمريكا الشمالية.
- Ixodes ricinus (قراد الخروع) في أوروبا وآسيا.
- Ixodes persulcatus في شمال شرق آسيا.
عوامل الخطر:
تزيد بعض الأنشطة والظروف البيئية من احتمالية التعرض للقراد المصاب:
1. العيش أو العمل في مناطق موبوءة: المناطق ذات الغابات الكثيفة، الحقول العشبية الطويلة، والمناطق الشجرية هي البيئات المفضلة للقراد.
2. الأنشطة الخارجية:
* المشي لمسافات طويلة (Hiking) والتخييم (Camping): خاصة عند الخروج عن المسارات المعبدة والدخول في المناطق العشبية أو الشجرية.
* البستنة (Gardening) وأعمال الفناء: قد يتعرض الأفراد للقراد حتى في حدائقهم الخاصة.
* الصيد (Hunting): يزيد من التعرض للقراد بسبب التواجد في بيئات طبيعية.
* اللعب في الهواء الطلق: الأطفال أكثر عرضة للدغات القراد بسبب طبيعة لعبهم في العشب والشجيرات.
3. عدم اتخاذ تدابير وقائية:
* عدم ارتداء ملابس واقية: مثل السراويل الطويلة والأكمام الطويلة عند التواجد في المناطق المعرضة للقراد.
* عدم استخدام طارد الحشرات: التي تحتوي على مادة DEET أو بيكاريدين.
* عدم فحص الجسم والملابس بانتظام: بعد العودة من الأنشطة الخارجية.
* عدم إزالة القراد بشكل صحيح وفي الوقت المناسب: كلما طالت مدة بقاء القراد ملتصقاً، زاد خطر انتقال العدوى.
إن فهم هذه العوامل يمكّن الأفراد من اتخاذ تدابير وقائية فعالة، والتي سيتم تفصيلها لاحقاً، لتقليل مخاطر الإصابة بداء لايم.
الأعراض: دليل شامل حسب مراحل المرض
تتطور أعراض داء لايم على مراحل، وقد تختلف شدتها ونوعها من شخص لآخر. من الضروري التعرف على هذه الأعراض في وقت مبكر لضمان تشخيص وعلاج سريع يمنع تطور المضاعفات.
المرحلة 1: داء لايم المبكر الموضع (Early Localized Lyme Disease)
تظهر الأعراض عادةً في غضون 3 إلى 30 يوماً بعد لدغة القراد.
* الحمامي المهاجرة (Erythema Migrans - EM):
* هي العلامة المميزة لداء لايم، وتظهر في حوالي 70-80% من الحالات.
* تبدأ كبقعة حمراء صغيرة تتوسع تدريجياً لتشكل طفحاً دائرياً أو بيضاوياً كبيراً.
* غالباً ما يكون مركز الطفح أفتح لوناً، مما يعطيه شكل "عين الثور" أو "الهدف".
* قد يكون دافئاً عند اللمس، ولكنه نادراً ما يكون مؤلماً أو يسبب حكة شديدة.
* قد يظهر في أي مكان على الجسم، ولكنه شائع في الفخذ، الإبط، أو جذع الجسم.
* قد لا يكون الطفح على شكل عين الثور دائماً، ويمكن أن يظهر كبقعة حمراء متجانسة.
* أعراض شبيهة بالإنفلونزا:
* حمى وقشعريرة.
* صداع.
* إرهاق شديد.
* آلام في العضلات والمفاصل.
* تضخم الغدد الليمفاوية.
المرحلة 2: داء لايم المبكر المنتشر (Early Disseminated Lyme Disease)
تظهر هذه الأعراض بعد أسابيع إلى أشهر من لدغة القراد، إذا لم يتم علاج المرحلة الأولى.
* طفح جلدي متعدد: ظهور حمامي مهاجرة متعددة في أماكن مختلفة من الجسم.
* الأعراض العصبية (Neuroborreliosis):
* شلل بيل (Bell's Palsy): ضعف أو شلل في جانب واحد أو كلا جانبي الوجه.
* التهاب السحايا: صداع شديد، تيبس في الرقبة، وحساسية للضوء.
* التهاب الجذور العصبية (Radiculopathy): آلام حارقة أو وخز في الأطراف أو الظهر.
* مشاكل قلبية (Lyme Carditis):
* خفقان القلب أو عدم انتظام ضربات القلب.
* دوخة أو إغماء.
* ضيق في التنفس.
* آلام المفاصل المتنقلة: آلام تتنقل بين المفاصل المختلفة، وغالباً ما تكون متقطعة.
المرحلة 3: داء لايم المتأخر المنتشر (Late Disseminated Lyme Disease)
يمكن أن تظهر هذه الأعراض بعد أشهر إلى سنوات من لدغة القراد إذا تُرك المرض دون علاج.
* التهاب المفاصل المزمن (Chronic Lyme Arthritis):
* تورم وألم شديد في مفصل واحد أو أكثر، وغالباً ما يكون في الركبتين.
* قد يكون الالتهاب متقطعاً في البداية ثم يصبح مزمناً.
* يمكن أن يؤدي إلى تلف دائم في الغضاريف والعظام إذا لم يُعالج.
* الأعراض العصبية المزمنة:
* الاعتلال الدماغي (Lyme Encephalopathy): مشاكل في الذاكرة قصيرة المدى، صعوبة في التركيز، وتغيرات في الشخصية أو المزاج.
* الاعتلال العصبي المحيطي: خدر، وخز، وآلام في اليدين والقدمين.
* متلازمة ما بعد علاج داء لايم (Post-treatment Lyme Disease Syndrome - PTLDS):
* يعاني بعض الأشخاص من أعراض مستمرة مثل الإرهاق، آلام العضلات والمفاصل، ومشاكل في التركيز، حتى بعد تلقي العلاج بالمضادات الحيوية. يُعتقد أن هذه الأعراض ناتجة عن استجابة مناعية مستمرة أو تلف في الأنسجة، وليست بسبب عدوى نشطة.
إن التعرف على هذه الأعراض في مراحلها المبكرة يمكن أن يحدث فرقاً كبيراً في مسار المرض. يشجع الأستاذ الدكتور محمد هطيف على استشارة الطبيب فور الاشتباه بالإصابة، خاصة إذا ظهرت أي أعراض عظمية أو عصبية، لضمان التشخيص السريع والبدء في العلاج المناسب.
جدول 1: مقارنة أعراض داء لايم حسب المراحل
| الميزة / المرحلة | المرحلة المبكرة الموضعية (3-30 يوماً) | المرحلة المبكرة المنتشرة (أسابيع-أشهر) | المرحلة المتأخرة المنتشرة (أشهر-سنوات) |
|---|---|---|---|
| الطفح الجلدي | الحمامي المهاجرة (EM) - طفح واحد على شكل عين الثور | حمامي مهاجرة متعددة | لا يوجد طفح جديد عادةً |
| الحمى والقشعريرة | شائع | قد يحدث | نادر |
| الإرهاق | شائع | شائع | شائع ومزمن |
| الصداع | شائع | قد يكون شديداً (مع التهاب السحايا) | قد يحدث (مع الاعتلال الدماغي) |
| آلام العضلات والمفاصل | شائع | آلام متنقلة في المفاصل والعضلات | التهاب مفاصل مزمن (الركبتين غالباً) |
| الأعراض العصبية | نادر | شلل بيل، التهاب السحايا، اعتلال جذور الأعصاب | اعتلال دماغي، اعتلال عصبي محيطي |
| الأعراض القلبية | نادر | التهاب عضلة القلب بلايم (اضطراب ضربات القلب) | نادر |
| تضخم الغدد الليمفاوية | شائع | قد يحدث | نادر |
التشخيص الدقيق: ركيزة العلاج الناجح
يُعد التشخيص الدقيق والمبكر لداء لايم أمراً بالغ الأهمية لتجنب المضاعفات الخطيرة، خاصة تلك التي تؤثر على المفاصل والجهاز العصبي. يعتمد التشخيص على مزيج من التاريخ السريري، الفحص البدني، والفحوصات المخبرية. يشدد الأستاذ الدكتور محمد هطيف على أهمية النهج الشامل والدقيق في التشخيص لضمان أفضل النتائج للمرضى.
1. التاريخ السريري والفحص البدني:
- التعرض للقراد: سؤال المريض عن احتمال تعرضه للدغة قراد، أو التواجد في مناطق موبوءة بالقراد (غابات، حقول).
- الأعراض: تقييم الأعراض الحالية والسابقة، مثل ظهور الطفح الجلدي (الحمامي المهاجرة)، الحمى، الإرهاق، آلام المفاصل، أو أي أعراض عصبية.
- الفحص الجسدي: البحث عن الطفح الجلدي المميز، تقييم المفاصل المتورمة أو المؤلمة، وفحص الجهاز العصبي بحثاً عن أي علامات لشلل بيل أو التهاب السحايا.
2. الفحوصات المخبرية:
لا يُعتمد على الفحوصات المخبرية وحدها لتشخيص داء لايم، بل تُستخدم لتأكيد التشخيص المشتبه به سريرياً، خاصة في المراحل المبكرة بعد ظهور الحمامي المهاجرة.
* اختبار ELISA (Enzyme-Linked Immunosorbent Assay):
* هو الاختبار الأول الذي يتم إجراؤه عادةً للكشف عن الأجسام المضادة لبكتيريا البوريليا في الدم.
* يمكن أن تكون نتائجه سلبية كاذبة في المراحل المبكرة جداً من العدوى (قبل أن ينتج الجسم كمية كافية من الأجسام المضادة).
* يمكن أن تكون إيجابية كاذبة بسبب أمراض أخرى أو أجسام مضادة سابقة.
* اختبار Western Blot (لطخة ويسترن):
* يُجرى هذا الاختبار عادةً لتأكيد النتائج الإيجابية أو الحدودية لاختبار ELISA.
* يكشف عن أنواع محددة من الأجسام المضادة (IgM و IgG) ضد بروتينات معينة للبكتيريا.
* يُعد أكثر تحديداً من ELISA.
* ملاحظة هامة: لا يُوصى بإجراء اختبار Western Blot دون اختبار ELISA إيجابي أو حدودي أولاً، إلا في حالات نادرة جداً.
* تحليل السائل النخاعي (CSF Analysis):
* يُجرى في حال الاشتباه بوجود التهاب السحايا بلايم أو الاعتلال العصبي المركزي.
* يبحث عن الأجسام المضادة للبوريليا أو علامات الالتهاب في السائل المحيط بالدماغ والحبل الشوكي.
* تحليل سائل المفصل:
* في حالات التهاب المفاصل بلايم، قد يتم سحب سائل من المفصل المتورم (بزل المفصل) لتحليله.
* يمكن أن يساعد في استبعاد أسباب أخرى لالتهاب المفاصل وقد يكشف عن وجود بكتيريا البوريليا (عن طريق PCR، على الرغم من أن ذلك ليس شائعاً).
* اختبار تفاعل البوليميراز المتسلسل (PCR):
* يمكن أن يكشف عن الحمض النووي (DNA) للبكتيريا في عينات الأنسجة أو السوائل (مثل سائل المفصل أو السائل النخاعي).
* لا يُستخدم بشكل روتيني لتشخيص داء لايم في الدم بسبب حساسيته المنخفضة، ولكنه قد يكون مفيداً في حالات معينة.
دور الأستاذ الدكتور محمد هطيف في التشخيص:
بفضل خبرته العميقة التي تتجاوز العقدين في جراحة العظام والتعامل مع حالات الجهاز العضلي الهيكلي المعقدة، يتمتع الأستاذ الدكتور محمد هطيف بالقدرة على التمييز بين التهاب المفاصل الناجم عن داء لايم وغيره من أسباب التهاب المفاصل. يقوم بتقييم شامل للحالة، ويطلب الفحوصات المناسبة، ويفسر النتائج بدقة لضمان تشخيص صحيح، خاصة عندما تكون الأعراض العظمية هي السائدة. إن خبرته تمكنه من توجيه المرضى نحو المسار التشخيصي الصحيح، حتى في الحالات التي قد تكون فيها أعراض لايم غير نمطية أو متداخلة مع حالات أخرى.
خيارات العلاج: نهج الأستاذ الدكتور محمد هطيف
يعتمد علاج داء لايم بشكل أساسي على المضادات الحيوية، وتختلف مدة العلاج ونوعه باختلاف مرحلة المرض وشدة الأعراض. يشدد الأستاذ الدكتور محمد هطيف على أن التشخيص المبكر والعلاج الفوري هما مفتاح الشفاء التام ومنع المضاعفات المزمنة، خاصة تلك التي تتطلب تدخلاً عظمياً.
1. العلاج التحفظي (بالمضادات الحيوية):
هذا هو حجر الزاوية في علاج داء لايم.
* في المرحلة المبكرة الموضعية (الحمامي المهاجرة فقط):
* الدوكسيسيكلين (Doxycycline): هو الخيار الأول للبالغين والأطفال فوق 8 سنوات، بجرعة 100 ملغ مرتين يومياً لمدة 10-21 يوماً. فعال أيضاً في الوقاية من الأمراض المنقولة بالقراد الأخرى.
* الأموكسيسيلين (Amoxicillin): للأطفال دون 8 سنوات، والنساء الحوامل أو المرضعات. بجرعة 500 ملغ ثلاث مرات يومياً للبالغين، أو 50 ملغ/كغ/يوم للأطفال مقسمة على ثلاث جرعات، لمدة 14-21 يوماً.
* السيفوروكسيم أكسيتيل (Cefuroxime Axetil): بديل في حال عدم تحمل الدوكسيسيكلين أو الأموكسيسيلين، بجرعة 500 ملغ مرتين يومياً لمدة 14-21 يوماً.
* في المرحلة المبكرة المنتشرة (أعراض عصبية خفيفة، التهاب مفاصل مبكر، مشاكل قلبية خفيفة):
* تُستخدم نفس المضادات الحيوية الفموية ولكن بمدد أطول (21-28 يوماً).
* في حالات الأعراض العصبية الأكثر خطورة (مثل التهاب السحايا) أو مشاكل القلب الشديدة، قد يتطلب الأمر المضادات الحيوية الوريدية مثل السيفتاكسيم (Ceftriaxone) بجرعة 2 غرام يومياً لمدة 14-28 يوماً.
* في المرحلة المتأخرة المنتشرة (التهاب المفاصل المزمن، الأعراض العصبية المزمنة):
* المضادات الحيوية الوريدية: مثل السيفتاكسيم لمدة 2-4 أسابيع هي الخيار المفضل لالتهاب المفاصل الشديد أو الأعراض العصبية المزمنة.
* قد يتبعها دورة من المضادات الحيوية الفموية.
* ملاحظة هامة: في حالات التهاب المفاصل المزمن، قد لا ي
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.