داء شايرمان: دليل شامل لتشوهات العمود الفقري الصدري والقطني وعلاجه مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية السريعة: داء شايرمان هو اضطراب يصيب العمود الفقري غالبًا في فترة المراهقة، ويؤدي إلى انحناء غير طبيعي (حداب) وآلام في الظهر نتيجة لتشوه الفقرات. يشمل علاجه عادة العلاج الطبيعي والدعامات، وقد يتطلب التدخل الجراحي في الحالات الشديدة، ويقدم الأستاذ الدكتور محمد هطيف رعاية متكاملة في هذا المجال.
مقدمة شاملة عن داء شايرمان وتشوهات العمود الفقري
يُعد العمود الفقري محور الجسم ودعامته الأساسية، ويلعب دورًا حيويًا في الحركة والحماية العصبية. ولكن، قد يتعرض هذا الهيكل المعقد لبعض التشوهات التي تؤثر على وظائفه وتسبب الألم وتغير المظهر الجسدي. من بين هذه التشوهات، يبرز "داء شايرمان" (Scheuermann's Disease) كأحد الأسباب الشائعة للحداب (الانحناء الأمامي المفرط) في منطقة الصدر وأحيانًا أسفل الظهر، ويصيب غالبًا المراهقين خلال فترات النمو السريع.
يُعرف داء شايرمان أيضًا بالحداب الشبابي أو الحداب المتصلب، ويتميز بتشوه في شكل الفقرات، حيث تصبح الفقرات الإسفينية الشكل بدلاً من شكلها المستطيل الطبيعي. هذا التغير يؤدي إلى زيادة في انحناء العمود الفقري، مما يمنح الظهر مظهرًا أحدبًا ويصحبه غالبًا ألم مزمن. في مركز الأستاذ الدكتور محمد هطيف لجراحة العظام والعمود الفقري بصنعاء، ندرك تمامًا التأثير العميق الذي يمكن أن تحدثه هذه الحالة على جودة حياة المراهقين والشباب.
بصفته أحد أبرز خبراء جراحة العظام والعمود الفقري في اليمن، يمتلك الأستاذ الدكتور محمد هطيف خبرة واسعة ومعرفة عميقة في تشخيص وعلاج داء شايرمان وتشوهات العمود الفقري الأخرى. يلتزم الدكتور هطيف بتقديم رعاية طبية شاملة ومبتكرة، مستندة إلى أحدث الأبحاث العلمية والتقنيات العلاجية المتاحة عالميًا. يهدف هذا الدليل الشامل إلى تزويد المرضى وعائلاتهم بفهم عميق لداء شايرمان، بدءًا من أسبابه وأعراضه وصولًا إلى خيارات التشخيص والعلاج المتاحة، مع التركيز على النهج المتخصص الذي يقدمه الأستاذ الدكتور محمد هطيف في صنعاء.
إن فهم طبيعة داء شايرمان هو الخطوة الأولى نحو إدارة الحالة بفعالية وتحسين النتائج. سواء كنت تبحث عن معلومات أولية أو خيارات علاجية متقدمة، فإن هذا الدليل سيوفر لك رؤى قيمة وإرشادات موثوقة.

التشريح الأساسي للعمود الفقري وتأثير داء شايرمان
لفهم داء شايرمان، من الضروري أولاً استعراض التشريح الطبيعي للعمود الفقري، وكيف يؤثر هذا المرض على بنيته ووظيفته. يتكون العمود الفقري من سلسلة من العظام تسمى الفقرات، والتي تتراص فوق بعضها البعض لتشكل قناة واقية للحبل الشوكي.
مكونات العمود الفقري الرئيسية
-
الفقرات:
هي الوحدات العظمية التي يتكون منها العمود الفقري. يوجد 33 فقرة في العمود الفقري البشري، مقسمة إلى مناطق:
- الفقرات العنقية (7 فقرات): في الرقبة.
- الفقرات الصدرية (12 فقرة): في منطقة الصدر، وتتصل بها الأضلاع.
- الفقرات القطنية (5 فقرات): في أسفل الظهر.
- الفقرات العجزية والعصعصية (مدمجة): في قاعدة العمود الفقري.
- الأقراص الفقرية: تقع بين كل فقرتين متجاورتين وتعمل كممتص للصدمات ومرونة للعمود الفقري.
- الأربطة والعضلات: تدعم العمود الفقري وتوفر الاستقرار وتسمح بالحركة.
- الحبل الشوكي والأعصاب: يمر الحبل الشوكي عبر القناة الفقرية، وتتفرع منه الأعصاب لتصل إلى جميع أجزاء الجسم.
الانحناءات الطبيعية للعمود الفقري
يتمتع العمود الفقري بانحناءات طبيعية تساعده على امتصاص الصدمات وتوزيع الوزن بكفاءة:
- الحداب (Kyphosis): انحناء طبيعي نحو الخارج (الخلف) يوجد في الفقرات الصدرية والعجزية.
- القعس (Lordosis): انحناء طبيعي نحو الداخل (الأمام) يوجد في الفقرات العنقية والقطنية.
في داء شايرمان، يحدث زيادة مفرطة في الحداب الطبيعي للفقرات الصدرية، أو في بعض الحالات الأقل شيوعًا، في الفقرات القطنية. هذا الانحناء الزائد يُعرف بـ "الحداب المرضي" أو "الحداب الشبابي".
التغيرات التشريحية في داء شايرمان
تتمثل السمة المميزة لداء شايرمان في التغيرات الهيكلية التي تحدث في الفقرات نفسها، خاصة في الفقرات الصدرية والقطنية العلوية. تشمل هذه التغيرات:
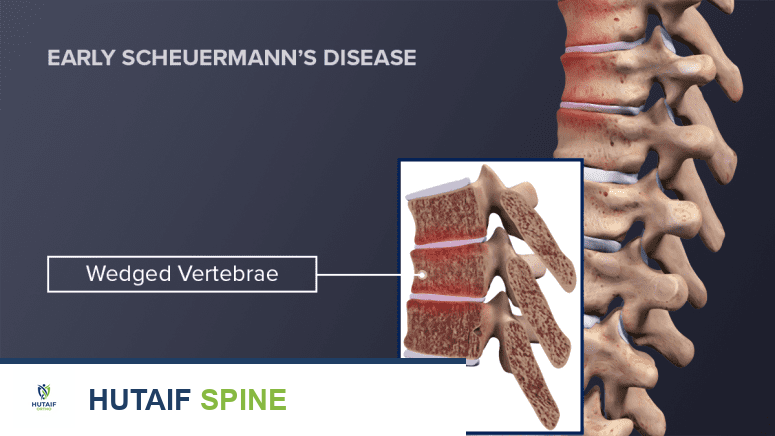
- تشوه الفقرات الإسفينية (Wedging of Vertebrae): بدلاً من أن تكون الفقرات مستطيلة الشكل، تصبح مقدمتها أقصر من مؤخرتها، مما يمنحها شكلاً إسفينيًا. يجب أن تكون ثلاث فقرات متتالية على الأقل مصابة بهذا التشوه بدرجة لا تقل عن 5 درجات لكل فقرة لتشخيص داء شايرمان.
- عقيدات شمورل (Schmorl's Nodes): هي فتق صغير في القرص الفقري يخترق السطح العلوي أو السفلي للفقرة المجاورة. هذه العقيدات تشير إلى ضعف في الصفائح النهائية للفقرات.
- عدم انتظام الصفائح النهائية للفقرات: تصبح الأسطح العلوية والسفلية للفقرات غير منتظمة أو خشنة.
- تضيق المسافات بين الفقرات: قد يحدث تضيق في المسافة بين بعض الفقرات نتيجة لتلف الأقراص الفقرية.
تؤدي هذه التغيرات التشريحية إلى زيادة في الحداب، مما يسبب ضغطًا إضافيًا على الأقراص الفقرية والأربطة والعضلات المحيطة، ويؤدي إلى ظهور الأعراض المصاحبة لداء شايرمان. إن فهم هذه التغيرات هو حجر الزاوية في التشخيص الدقيق ووضع خطة علاجية فعالة، وهو ما يركز عليه الأستاذ الدكتور محمد هطيف في تقييمه لكل حالة.
الأسباب وعوامل الخطر لداء شايرمان
على الرغم من الأبحاث المكثفة، لا يزال السبب الدقيق وراء داء شايرمان غير مفهوم تمامًا. ومع ذلك، هناك عدة نظريات وعوامل خطر يعتقد أنها تساهم في تطور هذه الحالة.
النظريات الرئيسية حول الأسباب
-
اضطرابات نمو الصفائح النهائية للفقرات:
- تعتبر هذه النظرية الأكثر قبولاً. الصفائح النهائية هي طبقات الغضروف التي تغطي الأسطح العلوية والسفلية للفقرات النامية. يعتقد أن هناك خللاً في عملية تعظم (تحول الغضروف إلى عظم) هذه الصفائح، مما يجعلها أضعف وأكثر عرضة للتشوه.
- يؤدي هذا الضعف إلى عدم قدرة الفقرات على تحمل الضغوط الميكانيكية الطبيعية، خاصة خلال فترات النمو السريع في المراهقة، مما يؤدي إلى تشوهها على شكل إسفين.
- قد تساهم الصدمات الدقيقة المتكررة أو الإجهاد الميكانيكي على العمود الفقري النامي في هذا الضعف.
-
العوامل الوراثية:
- هناك أدلة تشير إلى وجود مكون وراثي في داء شايرمان، حيث يميل المرض إلى الانتشار في بعض العائلات.
- على الرغم من عدم تحديد جين معين مسؤول بشكل قاطع، إلا أن وجود تاريخ عائلي للحالة يزيد من خطر الإصابة بها.
-
اضطرابات في تكوين الكولاجين:
- بعض الأبحاث تشير إلى أن هناك مشكلة في تكوين الكولاجين، وهو البروتين الرئيسي الذي يشكل الأنسجة الضامة في الجسم، بما في ذلك الأقراص الفقرية والصفائح النهائية. يمكن أن يؤدي هذا إلى ضعف هيكلي يجعل العمود الفقري أكثر عرضة للتشوه.
-
الاضطرابات الأيضية:
- تُشير بعض الدراسات إلى احتمال وجود اضطرابات في عملية الأيض التي تؤثر على نمو العظام والغضاريف، ولكن هذه النظرية لا تزال قيد البحث.
عوامل الخطر المحتملة
- العمر: يظهر داء شايرمان عادةً خلال فترة المراهقة، خاصة بين سن 10 و 15 عامًا، وهي فترة النمو السريع.
- الجنس: يصيب الذكور والإناث، ولكن بعض الدراسات تشير إلى أنه قد يكون أكثر شيوعًا أو أكثر حدة لدى الذكور.
- التاريخ العائلي: كما ذكرنا، يزيد وجود أقارب مصابين بداء شايرمان من خطر الإصابة.
- الأنشطة البدنية الشاقة: على الرغم من أن داء شايرمان ليس ناتجًا عن ضعف الموقف أو حمل الأثقال الثقيلة، إلا أن الأنشطة البدنية التي تضع ضغطًا متكررًا ومفرطًا على العمود الفقري النامي (مثل بعض الرياضات الاحترافية) قد تساهم في تفاقم الحالة لدى الأفراد المعرضين للإصابة.
- النمو السريع: يُعتقد أن النمو السريع خلال فترة المراهقة يزيد من الضغط على الصفائح النهائية الضعيفة، مما يسرع من تطور التشوه.
من المهم التأكيد على أن داء شايرمان ليس نتيجة لضعف الموقف أو عدم ممارسة الرياضة. إنه حالة هيكلية تتطلب تشخيصًا دقيقًا وعلاجًا متخصصًا. في مركز الأستاذ الدكتور محمد هطيف، يتم تقييم كل عامل خطر بعناية لتحديد أفضل مسار علاجي لكل مريض.
الأعراض والعلامات المميزة لداء شايرمان
تتراوح أعراض داء شايرمان من خفيفة إلى شديدة، وتختلف من شخص لآخر بناءً على درجة التشوه وموقع الإصابة. غالبًا ما تبدأ الأعراض بالظهور خلال فترة المراهقة وتتطور تدريجيًا.
الأعراض الرئيسية
-
الحداب الظاهر (الظهر الأحدب):
- هذا هو العرض الأكثر شيوعًا ووضوحًا. يلاحظ الوالدان أو الطفل نفسه انحناءً مفرطًا في الجزء العلوي من الظهر (المنطقة الصدرية)، مما يعطي مظهرًا "أحدبًا" أو "منحنيًا".
- على عكس الحداب الوضعي (الناتج عن سوء الجلوس)، فإن الحداب في داء شايرمان يكون صلبًا ولا يمكن تصحيحه بسهولة بمجرد محاولة الوقوف بشكل مستقيم.
- في بعض الحالات الأقل شيوعًا، قد يحدث الحداب في المنطقة القطنية (أسفل الظهر)، مما يؤدي إلى تسطيح أسفل الظهر أو حتى انعكاس الانحناء الطبيعي.
-
ألم الظهر:
- يعتبر ألم الظهر عرضًا شائعًا، وغالبًا ما يكون في المنطقة الصدرية أو القطنية المصابة.
- يمكن أن يتراوح الألم من خفيف إلى متوسط، وقد يزداد سوءًا مع النشاط البدني، الوقوف لفترات طويلة، أو الجلوس لفترات طويلة.
- قد يتحسن الألم بالراحة، ولكنه غالبًا ما يكون مزمنًا.
- في بعض الحالات، قد يكون الألم شديدًا ويؤثر على الأنشطة اليومية والنوم.
الأعراض الثانوية والمضاعفات المحتملة
- تصلب العمود الفقري: يشعر المريض بتصلب في المنطقة المصابة، مما يحد من نطاق الحركة.
- إجهاد العضلات وتشنجاتها: يمكن أن يؤدي الانحناء غير الطبيعي إلى إجهاد العضلات المحيطة بالعمود الفقري، مما يسبب تشنجات وألمًا إضافيًا.
- التعب: قد يسبب الألم المستمر والجهد الإضافي الذي تبذله العضلات للحفاظ على التوازن شعورًا بالإرهاق.
- الآثار النفسية والاجتماعية: يمكن أن يؤثر المظهر الأحدب على ثقة المراهق بنفسه ويسبب مشاكل نفسية واجتماعية، خاصة في سنوات الدراسة.
- مشاكل عصبية (نادرة): في حالات نادرة جدًا وشديدة، قد يؤدي الانحناء الشديد إلى ضغط على الحبل الشوكي أو الأعصاب، مما يسبب أعراضًا مثل الضعف أو الخدر أو الوخز في الأطراف، أو حتى مشاكل في التحكم في المثانة والأمعاء. هذه الحالات تتطلب تدخلًا طبيًا عاجلاً.
- مشاكل في التنفس (نادرة): في حالات الحداب الشديد جدًا، قد يؤثر الانحناء على سعة الرئة ويسبب صعوبة في التنفس، ولكنه أمر نادر الحدوث.
- الجنف (Scoliosis): في بعض الحالات، قد يترافق داء شايرمان مع انحناء جانبي للعمود الفقري (الجنف)، مما يزيد من تعقيد الحالة.
متى يجب زيارة الطبيب؟
من الضروري استشارة طبيب متخصص في جراحة العظام والعمود الفقري مثل الأستاذ الدكتور محمد هطيف في صنعاء إذا لاحظت أيًا من الأعراض التالية لدى طفلك أو في نفسك:
- ظهور انحناء ملحوظ في الظهر لا يمكن تصحيحه بالوقوف بشكل مستقيم.
- ألم مستمر في الظهر، خاصة إذا كان يزداد سوءًا مع النشاط.
- تصلب في الظهر أو محدودية في الحركة.
- أي علامات لضعف أو خدر أو وخز في الأطراف.
التشخيص المبكر والعلاج المناسب يمكن أن يحد من تطور المرض ويحسن النتائج بشكل كبير.
التشخيص الدقيق لداء شايرمان
يعتمد التشخيص الدقيق لداء شايرمان على مزيج من الفحص السريري الشامل والتاريخ الطبي المفصل، بالإضافة إلى استخدام تقنيات التصوير المتقدمة. في مركز الأستاذ الدكتور محمد هطيف لجراحة العظام والعمود الفقري بصنعاء، يتم اتباع بروتوكول تشخيصي صارم لضمان تحديد الحالة بدقة وتفريقها عن غيرها من تشوهات العمود الفقري.
1. التاريخ الطبي والفحص السريري
- التاريخ الطبي: يسأل الأستاذ الدكتور محمد هطيف عن الأعراض التي يعاني منها المريض، ومتى بدأت، ومدى شدتها، وما إذا كان هناك تاريخ عائلي لداء شايرمان أو غيره من تشوهات العمود الفقري. كما يتم الاستفسار عن الأنشطة البدنية للمريض وأي إصابات سابقة.
- الفحص السريري: يشمل هذا الفحص تقييمًا دقيقًا لوضعية الجسم، وملاحظة أي انحناءات غير طبيعية في العمود الفقري. يطلب الدكتور هطيف من المريض الانحناء إلى الأمام (اختبار آدم) لملاحظة مدى صلابة الحداب وما إذا كان يختفي عند الانحناء. كما يتم تقييم نطاق حركة العمود الفقري، وقوة العضلات، وردود الأفعال العصبية، والتحقق من وجود أي علامات للضغط على الأعصاب.
2. الفحوصات التصويرية
تُعد الفحوصات التصويرية حجر الزاوية في تشخيص داء شايرمان وتأكيد التغيرات الهيكلية في الفقرات.
-
الأشعة السينية (X-rays):
- هي الفحص الأساسي لتشخيص داء شايرمان. يتم التقاط صور للعمود الفقري من الأمام والجانب.
-
تبحث الأشعة السينية عن العلامات المميزة لداء شايرمان، والتي تشمل:
- تشوه إسفيني الشكل (Wedging) في ثلاث فقرات صدرية متتالية على الأقل، بحيث يكون الجزء الأمامي من الفقرة أقصر من الجزء الخلفي بمقدار 5 درجات أو أكثر.
- عقيدات شمورل (Schmorl's Nodes): وهي اختراقات صغيرة للأقراص الفقرية في أجسام الفقرات.
- عدم انتظام الصفائح النهائية للفقرات.
- زيادة في الحداب الصدري (أكثر من 45-50 درجة).
- تساعد الأشعة السينية أيضًا في قياس زاوية الحداب لتحديد شدة التشوه ومتابعته بمرور الوقت.

صورة بالأشعة السينية توضح التغيرات النموذجية في الفقرات الإسفينية الشكل في داء شايرمان المبكر. -
التصوير بالرنين المغناطيسي (MRI):
- قد يُطلب التصوير بالرنين المغناطيسي لتقييم الأنسجة الرخوة مثل الأقراص الفقرية والحبل الشوكي والأعصاب.
- يساعد التصوير بالرنين المغناطيسي في استبعاد الأسباب الأخرى لألم الظهر أو الحداب، مثل الأورام أو العدوى، ويُظهر أي ضغط محتمل على الحبل الشوكي أو الجذور العصبية، وهو أمر نادر في داء شايرمان ولكنه مهم لاستبعاده.
-
التصوير المقطعي المحوسب (CT scan):
- يستخدم بشكل أقل شيوعًا لداء شايرمان، ولكنه قد يكون مفيدًا في توفير تفاصيل أكثر دقة عن بنية العظام، خاصة إذا كان هناك تخطيط لجراحة.
3. التشخيص التفريقي
من المهم أن يميز الأستاذ الدكتور محمد هطيف داء شايرمان عن الحالات الأخرى التي قد تسبب الحداب، مثل:
- الحداب الوضعي (Postural Kyphosis): وهو انحناء يمكن تصحيحه بسهولة عن طريق الوقوف بشكل مستقيم، ولا توجد فيه تشوهات هيكلية في الفقرات.
- الحداب الخلقي (Congenital Kyphosis): وهو تشوه يولد به الطفل بسبب عيوب في تكوين الفقرات.
- الحداب العصبي العضلي (Neuromuscular Kyphosis): المرتبط بحالات مثل الشلل الدماغي أو ضمور العضلات.
- الحداب الثانوي: الناتج عن حالات مثل العدوى، الأورام، أو الأمراض الالتهابية.
بفضل خبرته الواسعة واستخدام أحدث التقنيات التشخيصية، يضمن الأستاذ الدكتور محمد هطيف في صنعاء تشخيصًا دقيقًا لداء شايرمان، مما يمهد الطريق لوضع خطة علاجية مخصصة وفعالة.
خطط العلاج الفعالة لداء شايرمان
يعتمد علاج داء شايرمان على عدة عوامل، بما في ذلك عمر المريض، شدة الحداب، وجود الألم، ومدى تطور المرض. الهدف الرئيسي من العلاج هو تخفيف الألم، ومنع تفاقم التشوه، وتحسين وظيفة العمود الفقري. يقدم الأستاذ الدكتور محمد هطيف في مركز هطيف لجراحة العظام والعمود الفقري في صنعاء نهجًا علاجيًا شاملاً ومخصصًا لكل مريض.
1. العلاج التحفظي (غير الجراحي)
معظم حالات داء شايرمان تستجيب بشكل جيد للعلاج التحفظي، خاصة إذا تم التشخيص مبكرًا.
-
المراقبة:
- في الحالات الخفيفة التي لا تسبب ألمًا كبيرًا أو تشوهًا ملحوظًا، قد يوصي الدكتور هطيف بالمراقبة الدورية للحداب، مع فحوصات منتظمة بالأشعة السينية لمتابعة تطور الحالة.
-
العلاج الطبيعي والتمارين الرياضية:
-
يُعد العلاج الطبيعي حجر الزاوية في العلاج التحفظي. يركز على:
- تقوية عضلات الظهر والبطن: لتحسين دعم العمود الفقري.
- تمارين الإطالة: لتخفيف التيبس وزيادة مرونة العمود الفقري والعضلات المشدودة (مثل أوتار الركبة).
- تحسين الوضعية: تعليم المريض كيفية الجلوس والوقوف والمشي بوضعية صحيحة.
- تمارين التنفس: لتحسين سعة الرئة في بعض الحالات.
- يشرف الأستاذ الدكتور محمد هطيف على برامج علاج طبيعي مصممة خصيصًا لتلبية احتياجات كل مريض.
-
يُعد العلاج الطبيعي حجر الزاوية في العلاج التحفظي. يركز على:
-
الأدوية المسكنة للألم:
- يمكن استخدام مضادات الالتهاب غير الستيرويدية (NSAIDs) مثل الإيبوبروفين أو النابروكسين لتخفيف الألم والالتهاب.
- قد يوصى بمرخيات العضلات في حالات التشنجات العضلية الشديدة.
-
الدعامات (Bracing):
- تُستخدم الدعامات بشكل فعال في المراهقين الذين لا يزالون في طور النمو ولديهم حداب متوسط (عادة بين 45 و 75 درجة).
- تعمل الدعامة على تقويم العمود الفقري ومنع تفاقم الانحناء أثناء نمو العظام.
- يجب ارتداء الدعامة لعدد معين من الساعات يوميًا (عادة 16-23 ساعة) حتى توقف النمو.
- يتم تصميم الدعامة خصيصًا لكل مريض لضمان أقصى قدر من الفعالية والراحة. يحدد الدكتور هطيف نوع الدعامة ومدة ارتدائها بناءً على حالة المريض.
-
تعديل الأنشطة:
- قد يُنصح بتجنب الأنشطة التي تضع ضغطًا مفرطًا على العمود الفقري، مثل رفع الأثقال الثقيلة أو بعض الرياضات التي تتطلب الانحناء المتكرر أو القفز العالي، خاصة خلال فترة العلاج النشط.
2. التدخل الجراحي
يُعد التدخل الجراحي خيارًا نادرًا في علاج داء شايرمان ويتم اللجوء إليه فقط في الحالات الشديدة أو التي لا تستجيب للعلاج التحفظي.
-
دواعي الجراحة:
- الحداب الشديد: عادةً ما يكون الانحناء أكبر من 75-80 درجة في المنطقة الصدرية.
- الألم الشديد والمزمن: الذي لا يستجيب للعلاج التحفظي ويؤثر بشكل كبير على جودة حياة المريض.
- المضاعفات العصبية: مثل ضغط الحبل الشوكي أو الأعصاب، مما يسبب ضعفًا أو خدرًا.
- التشوه التجميلي الشديد: الذي يسبب ضائقة نفسية كبيرة للمريض.
-
أنواع الجراحة (دمج الفقرات - Spinal Fusion):
- الهدف من الجراحة هو تصحيح الانحناء، وتثبيت العمود الفقري، وتخفيف الضغط على أي هياكل عصبية.
- تتضمن العملية إزالة أجزاء من الأقراص الفقرية أو الفقرات المشوهة، ثم تقويم العمود الفقري باستخدام قضبان ومسامير معدنية.
- بعد ذلك، يتم وضع طعوم عظمية (من جسم المريض أو من متبرع أو صناعية) بين الفقرات لتشجيعها على الاندماج معًا بمرور الوقت، مما يخلق كتلة عظمية صلبة ومستقرة.
- تُجرى هذه الجراحة بواسطة جراحي العمود الفقري ذوي الخبرة العالية مثل الأستاذ الدكتور محمد هطيف، الذي يمتلك سجلًا حافلًا بالنجاح في مثل هذه الإجراءات المعقدة.
-
مخاطر الجراحة:
- مثل أي عملية جراحية كبرى، تحمل جراحة دمج الفقرات مخاطر مثل العدوى، النزيف، تلف الأعصاب، عدم اندماج العظام، والحاجة إلى جراحة إضافية. يناقش الأستاذ الدكتور محمد هطيف هذه المخاطر والفوائد المحتملة بالتفصيل مع المريض وعائلته قبل اتخاذ القرار الجراحي.
يؤكد الأستاذ الدكتور محمد هطيف على أهمية وضع خطة علاجية فردية لكل مريض، مع الأخذ في الاعتبار جميع الجوانب الطبية والنفسية والاجتماعية. الهدف هو تحقيق أفضل نتيجة ممكنة للمريض، سواء من خلال العلاج التحفظي أو الجراحي، مع التركيز على استعادة الوظيفة وتخفيف الألم.
التعافي والرعاية اللاحقة لداء شايرمان
تختلف فترة التعافي والرعاية اللاحقة لداء شايرمان بشكل كبير اعتمادًا على نوع العلاج الذي تلقاه المريض (تحفظي أو جراحي). في كلتا الحالتين، يعد الالتزام بالتعليمات الطبية والمتابعة الدورية أمرًا بالغ الأهمية لتحقيق أفضل النتائج طويلة الأمد. يوجه الأستاذ الدكتور محمد هطيف مرضاه خلال كل مرحلة من مراحل التعافي لضمان عودة آمنة وفعالة إلى الأنشطة اليومية.
1. التعافي بعد العلاج التحفظي (العلاج الطبيعي والدعامات)
-
الالتزام ببرنامج العلاج الطبيعي:
- يجب على المريض الاستمرار في التمارين الموصوفة بانتظام، حتى بعد تخفيف الأعراض. هذه التمارين تساعد في تقوية العضلات، وتحسين المرونة، والحفاظ على الوضعية الصحيحة.
- قد يتطلب الأمر جلسات علاج طبيعي مستمرة أو تمارين منزلية لعدة أشهر أو حتى سنوات.
-
ارتداء الدعامة:
- إذا كان المريض يرتدي دعامة، فمن الضروري الالتزام بالجدول الزمني المحدد لارتدائها. يمكن أن يؤدي
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك


