جراحة دمج الفقرات القطنية: دليل شامل للمرضى مع الأستاذ الدكتور محمد هطيف في صنعاء
الخلاصة الطبية السريعة: دمج الفقرات هو إجراء جراحي يهدف إلى تثبيت فقرتين أو أكثر في العمود الفقري لوقف الحركة المؤلمة، تحسين الاستقرار، وتخفيف الضغط على الأعصاب. يُعد حلاً فعالاً للحالات المتقدمة من آلام الظهر المزمنة بعد فشل العلاجات التحفظية، ويُجرى بواسطة جراحين متخصصين مثل الأستاذ الدكتور محمد هطيف.
مقدمة شاملة عن جراحة دمج الفقرات
تُعد آلام الظهر من أكثر الشكاوى الصحية شيوعًا، وتؤثر على ملايين الأشخاص حول العالم، مسببة إزعاجًا كبيرًا وتقييدًا للأنشطة اليومية. في كثير من الحالات، يمكن علاج هذه الآلام بالطرق التحفظية مثل العلاج الطبيعي والأدوية. ولكن عندما تفشل هذه العلاجات في توفير الراحة المطلوبة، أو عندما تكون هناك مشكلة هيكلية خطيرة في العمود الفقري، قد يصبح التدخل الجراحي ضرورة حتمية. هنا يأتي دور "جراحة دمج الفقرات" (Spinal Fusion)، وهي إجراء جراحي يهدف إلى تثبيت فقرتين أو أكثر من فقرات العمود الفقري معًا لتشكيل عظم واحد صلب.
تُجرى هذه الجراحة بشكل شائع في منطقة أسفل الظهر، المعروفة بالعمود الفقري القطني، وهي المنطقة الأكثر عرضة للإجهاد والإصابات. الهدف الرئيسي من دمج الفقرات القطنية هو وقف الحركة في الجزء المؤلم من العمود الفقري، مما يساعد على تخفيف الألم، تحسين استقرار العمود الفقري، تصحيح التشوهات الهيكلية، وتخفيف الضغط على الأعصاب الشوكية.
في اليمن، وبالتحديد في صنعاء، يُعد الأستاذ الدكتور محمد هطيف ، استشاري جراحة العظام والعمود الفقري، أحد أبرز الخبراء في هذا المجال. بفضل خبرته الواسعة وتقنياته الجراحية المتقدمة، يُقدم الدكتور هطيف حلولاً فعالة للمرضى الذين يعانون من مشاكل العمود الفقري المعقدة، ويُعد مرجعًا موثوقًا به للباحثين عن أفضل رعاية طبية في مجال جراحة دمج الفقرات.
يهدف هذا الدليل الشامل إلى تزويد المرضى بكل المعلومات الضرورية حول جراحة دمج الفقرات القطنية، بدءًا من فهم تشريح العمود الفقري، مرورًا بالأسباب والأعراض، وصولاً إلى خيارات العلاج والتعافي بعد الجراحة، مع التركيز على دور الأستاذ الدكتور محمد هطيف كخبير رائد في هذا المجال.

فهم التشريح الأساسي للعمود الفقري وأهميته
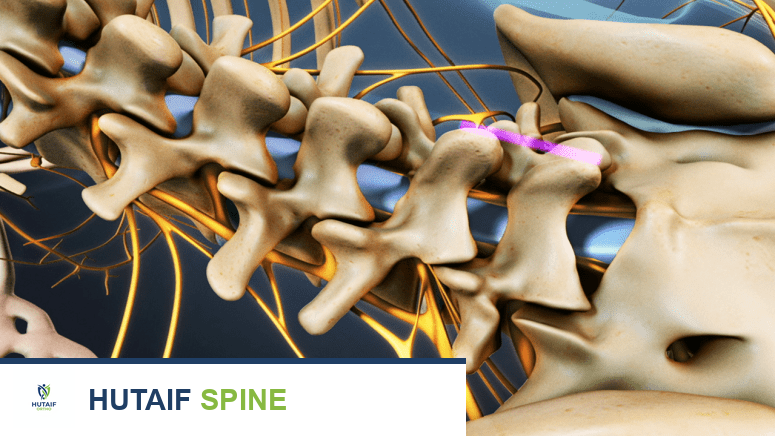
لكي نفهم جراحة دمج الفقرات، من الضروري أولاً أن نتعرف على التشريح الأساسي للعمود الفقري، وهو الهيكل المركزي الذي يدعم الجسم ويحمي الحبل الشوكي. يتكون العمود الفقري من سلسلة من العظام تسمى "الفقرات"، والتي تتراص فوق بعضها البعض لتشكل قناة عظمية تحيط بالحبل الشوكي والأعصاب.
مكونات العمود الفقري الرئيسية
- الفقرات: هي العظام الفردية التي تشكل العمود الفقري. في منطقة أسفل الظهر (العمود الفقري القطني)، توجد خمس فقرات (L1-L5) وهي الأكبر والأكثر تحملًا للوزن. تتكون كل فقرة من جسم أمامي صلب وقوس خلفي يحمي الحبل الشوكي.
- الأقراص الفقرية (الدسكات): تقع بين كل فقرتين، وهي عبارة عن وسائد مرنة مملوءة بمادة هلامية. تعمل الأقراص كممتص للصدمات وتسمح بحركة العمود الفقري.
- الأربطة: هي أنسجة ليفية قوية تربط الفقرات ببعضها البعض وتوفر الاستقرار للعمود الفقري.
- المفاصل الوجيهية (Facet Joints): هي مفاصل صغيرة تقع في الجزء الخلفي من كل فقرة، وتسمح بالحركة الانزلاقية بين الفقرات وتوفر الاستقرار.
- الحبل الشوكي والأعصاب الشوكية: يمر الحبل الشوكي عبر القناة الشوكية التي تشكلها الفقرات، وتتفرع منه الأعصاب الشوكية لتغذي الأطراف والجذع.
وظيفة العمود الفقري
يؤدي العمود الفقري عدة وظائف حيوية:
1.
الدعم الهيكلي:
يوفر الدعم الأساسي للجسم ويساعد على الحفاظ على وضعية مستقيمة.
2.
الحركة:
يسمح للجسم بالانحناء، الالتواء، والتحرك في اتجاهات مختلفة بفضل مرونة الأقراص والمفاصل.
3.
حماية الحبل الشوكي:
يحمي الحبل الشوكي الرقيق والأعصاب الشوكية من الإصابات.
عندما تتضرر إحدى هذه المكونات، سواء بسبب التآكل، الإصابة، أو المرض، يمكن أن يؤدي ذلك إلى الألم، عدم الاستقرار، والضغط على الأعصاب، مما يستدعي في بعض الأحيان إجراء دمج الفقرات لاستعادة الوظيفة وتخفيف الألم. الأستاذ الدكتور محمد هطيف يمتلك فهمًا عميقًا لهذه التركيبات المعقدة، مما يمكنه من تحديد المشكلة بدقة واختيار أفضل نهج علاجي.
الأسباب وعوامل الخطر التي تستدعي دمج الفقرات
تُعد جراحة دمج الفقرات حلاً للعديد من الحالات التي تؤثر على العمود الفقري وتسبب الألم وعدم الاستقرار. غالبًا ما يتم اللجوء إليها بعد فشل العلاجات التحفظية. الأسباب الشائعة التي تستدعي دمج الفقرات تشمل:
1. الانزلاق الغضروفي الشديد أو المتكرر (Herniated Disc)
عندما ينزلق القرص الفقري أو يتمزق، يمكن أن يضغط على الأعصاب الشوكية مسببًا ألمًا شديدًا (مثل عرق النسا)، خدرًا، أو ضعفًا في الساق. إذا كان الانزلاق شديدًا أو متكررًا بعد الجراحة، أو إذا كان يسبب عدم استقرار، فقد يكون دمج الفقرات ضروريًا لتثبيت المنطقة.
2. تضيق القناة الشوكية (Spinal Stenosis)
هو تضييق في المساحات داخل العمود الفقري، مما يضغط على الحبل الشوكي والأعصاب. غالبًا ما يحدث بسبب تآكل الأقراص والمفاصل الوجيهية مع التقدم في العمر، أو نمو الزوائد العظمية (النتوءات العظمية). دمج الفقرات قد يُجرى بعد إزالة الضغط (استئصال الصفيحة الفقرية) لتوفير الاستقرار.
3. الانزلاق الفقاري (Spondylolisthesis)
هي حالة تنزلق فيها فقرة من مكانها الطبيعي فوق الفقرة التي تحتها. يمكن أن يكون هذا بسبب عيب خلقي، إصابة، أو تآكل. يسبب الانزلاق الفقاري ألمًا شديدًا في الظهر والساق، وقد يتطلب دمج الفقرات لتثبيت الفقرات ومنع المزيد من الانزلاق.
4. الجنف والحداب (Scoliosis and Kyphosis)
- الجنف: انحناء جانبي غير طبيعي للعمود الفقري.
-
الحداب:
انحناء أمامي مفرط للعمود الفقري (الظهر الأحدب).
في الحالات الشديدة التي تسبب الألم، التشوه، أو تؤثر على وظائف الرئة، قد يكون دمج الفقرات ضروريًا لتصحيح الانحناء وتثبيت العمود الفقري في وضع مستقيم.
5. كسور العمود الفقري (Spinal Fractures)
يمكن أن تحدث كسور الفقرات نتيجة للإصابات الرضحية (مثل حوادث السيارات أو السقوط) أو بسبب ضعف العظام (مثل هشاشة العظام). إذا كان الكسر يسبب عدم استقرار في العمود الفقري أو يضغط على الحبل الشوكي، فقد يتم دمج الفقرات لتثبيت المنطقة المصابة.
6. أورام والتهابات العمود الفقري (Spinal Tumors and Infections)
يمكن أن تضعف الأورام أو الالتهابات الفقرات وتسبب عدم الاستقرار أو الضغط على الأعصاب. بعد إزالة الورم أو علاج الالتهاب، قد يكون دمج الفقرات ضروريًا لدعم العمود الفقري.
7. متلازمة فشل جراحة الظهر السابقة (Failed Back Surgery Syndrome - FBSS)
في بعض الأحيان، قد لا تحقق جراحات الظهر السابقة النتائج المرجوة، وقد يستمر الألم أو يتفاقم. في هذه الحالات، قد يتم النظر في جراحة دمج الفقرات كخيار علاجي إضافي لتحقيق الاستقرار وتخفيف الألم.
يُعد التقييم الدقيق لهذه الحالات أمرًا بالغ الأهمية لتحديد ما إذا كان دمج الفقرات هو العلاج الأنسب. يعتمد الأستاذ الدكتور محمد هطيف على خبرته الواسعة وأحدث التقنيات التشخيصية لتقييم كل حالة بعناية وتحديد أفضل خطة علاجية لكل مريض في صنعاء.
الأعراض التي تشير إلى الحاجة لدمج الفقرات القطنية
القرار بإجراء جراحة دمج الفقرات ليس سهلاً، ويتم اتخاذه عادةً بعد تجربة العديد من العلاجات غير الجراحية دون جدوى. هناك مجموعة من الأعراض التي قد تشير إلى أن المريض قد يستفيد من هذا الإجراء، خاصةً عندما تكون مرتبطة بمشاكل هيكلية في العمود الفقري القطني.
1. آلام أسفل الظهر المزمنة والشديدة
- ألم مستمر: ألم في أسفل الظهر يستمر لأكثر من 3-6 أشهر، ولا يتحسن مع الراحة أو العلاجات التحفظية.
- ألم يتفاقم مع الحركة: يزداد الألم سوءًا مع الوقوف، المشي، الانحناء، أو رفع الأشياء.
- ألم يؤثر على جودة الحياة: يحد الألم من القدرة على أداء الأنشطة اليومية، العمل، أو ممارسة الهوايات.
2. الألم الممتد للساقين (عرق النسا)
- ألم حاد أو حارق: ينتشر الألم من أسفل الظهر إلى الأرداف، الفخذين، الساقين، وقد يصل إلى القدمين.
- تنميل أو خدر: شعور بالوخز أو فقدان الإحساس في مناطق معينة من الساق أو القدم.
- ضعف العضلات: صعوبة في تحريك الساق أو القدم، أو الشعور بضعف في عضلات معينة.
هذه الأعراض غالبًا ما تكون نتيجة لضغط الأعصاب بسبب انزلاق غضروفي، تضيق في القناة الشوكية، أو انزلاق فقاري.
3. عدم استقرار العمود الفقري
- شعور بعدم الثبات: إحساس بأن الظهر "ينكسر" أو "يتخلخل" عند الحركة.
- ألم مفاجئ وشديد: نوبات ألم حادة تحدث عند القيام بحركات بسيطة.
- صعوبة في الحفاظ على وضعية معينة: الحاجة إلى تغيير الوضعية بشكل متكرر لتخفيف الألم.
هذا الشعور بعدم الاستقرار يمكن أن يكون مؤشرًا على تآكل المفاصل أو الأربطة التي تثبت العمود الفقري.
4. تشوهات العمود الفقري الواضحة
- انحناءات غير طبيعية: مثل الجنف الشديد أو الحداب الذي يسبب ألمًا أو يؤثر على وظائف الأعضاء الداخلية.
- اختلاف في طول الساقين: قد يحدث في بعض حالات الجنف الشديد.
5. فقدان السيطرة على المثانة أو الأمعاء (علامة خطر)
هذه الأعراض، المعروفة بمتلازمة ذيل الفرس، هي حالة طبية طارئة وتتطلب تدخلًا جراحيًا فوريًا. تشمل أيضًا ضعفًا شديدًا في الساقين وتنميلًا في منطقة العجان.
عندما يواجه المريض هذه الأعراض، خاصةً إذا كانت شديدة ومستمرة، يجب عليه طلب المشورة الطبية المتخصصة. الأستاذ الدكتور محمد هطيف في صنعاء يُقدم تقييمًا شاملاً ودقيقًا لهذه الأعراض، مستخدمًا خبرته السريرية والمعرفة المتعمقة لتحديد ما إذا كانت جراحة دمج الفقرات هي الخيار الأنسب لتحسين جودة حياة المريض.
تشخيص حالات العمود الفقري المؤهلة لدمج الفقرات
يُعد التشخيص الدقيق حجر الزاوية في تحديد ما إذا كانت جراحة دمج الفقرات هي العلاج المناسب للمريض. يتطلب ذلك مقاربة شاملة تتضمن مراجعة التاريخ الطبي للمريض، فحصًا بدنيًا دقيقًا، واستخدام مجموعة متنوعة من تقنيات التصوير المتقدمة. يحرص الأستاذ الدكتور محمد هطيف على اتباع بروتوكولات تشخيصية صارمة لضمان اتخاذ القرار العلاجي الأمثل.
1. التاريخ المرضي والفحص السريري
- التاريخ المرضي: يبدأ الطبيب بسؤال المريض عن تفاصيل الألم (متى بدأ، شدته، ما الذي يزيده أو يخففه)، الأعراض الأخرى (مثل الخدر، الضعف)، التاريخ الطبي السابق، الأدوية التي يتناولها، وأي علاجات سابقة للظهر.
- الفحص السريري: يقوم الطبيب بتقييم قوة العضلات، ردود الفعل العصبية، الإحساس في الأطراف، نطاق حركة العمود الفقري، وأي علامات على الضغط العصبي أو عدم الاستقرار. يبحث عن أي تشوهات هيكلية أو مناطق مؤلمة عند اللمس.
2. التصوير بالأشعة السينية (X-ray)
تُعد الأشعة السينية من الفحوصات الأولية والمهمة. يمكنها الكشف عن:
*
كسور الفقرات.
*
علامات التهاب المفاصل (تآكل المفاصل الوجيهية).
*
فقدان ارتفاع القرص الفقري.
*
الانزلاق الفقاري (انزلاق فقرة فوق أخرى).
*
الجنف أو الحداب.
*
عدم استقرار العمود الفقري:
تُجرى أشعة سينية وظيفية (في وضع الانحناء للأمام والخلف) لتقييم حركة الفقرات وتحديد ما إذا كان هناك حركة غير طبيعية تسبب عدم الاستقرار.
3. الرنين المغناطيسي (MRI)
يُعد الرنين المغناطيسي أداة تشخيصية قوية للغاية لأنه يُظهر الأنسجة الرخوة بوضوح، مثل:
*
الأقراص الفقرية (الانزلاق الغضروفي، التآكل).
*
الحبل الشوكي والأعصاب الشوكية (أي ضغط عليها).
*
الأربطة والأنسجة المحيطة.
*
الأورام والالتهابات.
يُقدم الرنين المغناطيسي صورًا مفصلة تساعد في تحديد مصدر الألم العصبي بدقة.
4. الأشعة المقطعية (CT Scan)
تُستخدم الأشعة المقطعية بشكل خاص لتقييم:
*
العظام:
توفر صورًا تفصيلية للهياكل العظمية، مما يساعد في تحديد مدى تآكل العظام، الزوائد العظمية، الكسور، أو تشوهات الفقرات.
*
تضيق القناة الشوكية:
تُظهر الأبعاد الحقيقية للقناة الشوكية بشكل أوضح من الأشعة السينية.
*
بعد الجراحة:
تُستخدم لتقييم نجاح الاندماج العظمي.
5. دراسات التوصيل العصبي وتخطيط كهربية العضل (Nerve Conduction Studies & EMG)
يمكن لهذه الاختبارات تقييم وظيفة الأعصاب والعضلات، وتحديد ما إذا كان هناك تلف عصبي وشدته وموقعه، مما يساعد في تأكيد التشخيص التفريقي بين المشاكل العصبية والعضلية.
6. الحقن التشخيصية (Diagnostic Injections)
في بعض الحالات، يمكن استخدام الحقن الموضعية بمخدر موضعي (مع أو بدون ستيرويد) في مفاصل معينة أو حول الأعصاب لتحديد ما إذا كانت تلك المنطقة هي مصدر الألم. إذا اختفى الألم مؤقتًا بعد الحقن، فقد يشير ذلك إلى أن تلك المنطقة هي المشكلة المستهدفة.
الأستاذ الدكتور محمد هطيف يُشرف شخصيًا على عملية التشخيص هذه، ويُحلل جميع النتائج بعناية فائقة. يُقدم للمرضى شرحًا وافيًا لحالتهم وخياراتهم العلاجية، مؤكدًا على أن جراحة دمج الفقرات تُعد خيارًا بعد استنفاد جميع البدائل غير الجراحية، ووفقًا لتقييم شامل يضمن أفضل النتائج للمريض.
خيارات علاج دمج الفقرات الجراحي: تقنيات الأستاذ الدكتور محمد هطيف
عندما تفشل جميع العلاجات التحفظية في تخفيف آلام الظهر المزمنة الناتجة عن عدم استقرار العمود الفقري، ضغط الأعصاب الشديد، أو التشوهات الهيكلية، تصبح جراحة دمج الفقرات خيارًا علاجيًا فعالاً. الهدف من هذه الجراحة هو تثبيت فقرتين أو أكثر بشكل دائم، مما يمنع حركتها ويقلل الألم، مع تحسين استقرار العمود الفقري.
العلاجات غير الجراحية (متى تفشل)
قبل التفكير في الجراحة، يوصي
الأستاذ الدكتور محمد هطيف
دائمًا بتجربة مجموعة من العلاجات غير الجراحية، والتي قد تشمل:
*
العلاج الطبيعي:
لتقوية العضلات الأساسية وتحسين المرونة.
*
الأدوية:
مسكنات الألم، مضادات الالتهاب، مرخيات العضلات.
*
حقن الستيرويد فوق الجافية:
لتخفيف الالتهاب والألم العصبي.
*
تعديل نمط الحياة:
فقدان الوزن، ممارسة الرياضة بانتظام، الإقلاع عن التدخين.
إذا استمر الألم الشديد أو تفاقمت الأعراض العصبية بعد عدة أشهر من هذه العلاجات، يصبح التفكير في الجراحة ضروريًا.
مقدمة عن جراحة دمج الفقرات وأهدافها
جراحة دمج الفقرات هي إجراء يتم فيه ربط فقرتين أو أكثر معًا بشكل دائم. يتم ذلك عن طريق وضع مادة عظمية (طعم عظمي) بين الفقرات، والتي تنمو مع مرور الوقت لتشكل جسرًا عظميًا صلبًا يربط الفقرات ببعضها. غالبًا ما تُستخدم أدوات معدنية (مثل البراغي، القضبان، أو الأقفاص) لتثبيت الفقرات مؤقتًا حتى يكتمل الاندماج العظمي.
الأهداف الرئيسية لجراحة دمج الفقرات:
1.
تخفيف الألم:
عن طريق إزالة الحركة المؤلمة بين الفقرات.
2.
تحسين الاستقرار:
تثبيت العمود الفقري في حالة عدم الاستقرار.
3.
تصحيح التشوهات:
مثل الجنف أو الحداب.
4.
تخفيف الضغط على الأعصاب:
غالبًا ما تُجرى الجراحة بالتزامن مع إزالة الأنسجة الضاغطة على الأعصاب (مثل استئصال الصفيحة الفقرية أو استئصال القرص).
أنواع الطعوم العظمية (Bone Grafts)
الطعم العظمي هو المادة التي تُستخدم لتحفيز نمو العظم الجديد ودمج الفقرات:
*
الطعم الذاتي (Autograft):
يُؤخذ العظم من جسم المريض نفسه (عادةً من عظم الحوض). يُعتبر "المعيار الذهبي" لأنه يحتوي على خلايا عظمية حية وعوامل نمو، مما يزيد من فرص الاندماج.
*
الطعم الخيفي (Allograft):
عظم يُؤخذ من متبرع متوفى، ويتم معالجته لضمان سلامته.
*
الطعم الصناعي (Synthetic Graft):
مواد صناعية مصممة لتحفيز نمو العظم، مثل بروتينات تشكل العظم (BMPs) أو مواد خزفية.
النهج الجراحي لدمج الفقرات القطنية: تقنيات الأستاذ الدكتور محمد هطيف
توجد عدة تقنيات لدمج الفقرات، وتعتمد طريقة الاختيار على حالة المريض، مستوى الاندماج المطلوب، وخبرة الجراح. الأستاذ الدكتور محمد هطيف يُتقن مجموعة واسعة من هذه التقنيات لتقديم العلاج الأمثل.
1. دمج الفقرات القطنية الخلفي بين الأجسام الفقارية (PLIF - Posterior Lumbar Interbody Fusion)
- الوصف: يتم الوصول إلى العمود الفقري من الخلف عبر شق في الظهر. يُزال جزء من الصفيحة الفقرية (استئصال الصفيحة الفقرية) لتخفيف الضغط على الأعصاب، ويُزال القرص التالف. ثم تُوضع أقفاص مملوءة بالطعم العظمي بين أجسام الفقرات، وتُثبت الفقرات ببراغي وقضبان.
- المزايا: يتيح تخفيف الضغط المباشر على الأعصاب من الخلف ووضع الطعم العظمي في المساحة بين الفقرات.
- العيوب: قد يتطلب سحبًا للأعصاب، مما يزيد من خطر إصابتها.
2. دمج الفقرات القطنية عبر الثقبة بين الأجسام الفقارية (TLIF - Transforaminal Lumbar Interbody Fusion)
- الوصف: مشابه لـ PLIF، ولكن يتم الوصول إلى القرص بشكل جانبي قليلاً من الخلف، عبر فتحة طبيعية في العمود الفقري (الثقبة). هذا يقلل من الحاجة إلى سحب الأعصاب الشوكية بشكل كبير.
- المزايا: أقل تداخلًا مع الأعصاب، مما قد يقلل من خطر الإصابة العصبية ويسرع التعافي.
- العيوب: قد لا يسمح بإزالة الضغط على الأعصاب بنفس فعالية PLIF في بعض الحالات.
3. دمج الفقرات القطنية الأمامي بين الأجسام الفقارية (ALIF - Anterior Lumbar Interbody Fusion)
- الوصف: يتم الوصول إلى العمود الفقري من الأمام عبر شق في البطن. يُزال القرص التالف من الأمام، وتُوضع أقفاص مملوءة بالطعم العظمي بين أجسام الفقرات. قد تُستخدم براغي وقضبان من الأمام، أو قد تُثبت الفقرات من الخلف في إجراء منفصل.
- المزايا: لا يتطلب سحب الأعصاب أو عضلات الظهر، مما يقلل من تلف الأنسجة ويُحتمل أن يقلل من ألم ما بعد الجراحة. يسمح بوضع طعم عظمي أكبر.
- العيوب: يتطلب جراحًا ماهرًا في الوصول الأمامي وقد يحتاج إلى جراح أوعية دموية للمساعدة.
4. دمج الفقرات القطنية الجانبي (XLIF/
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك