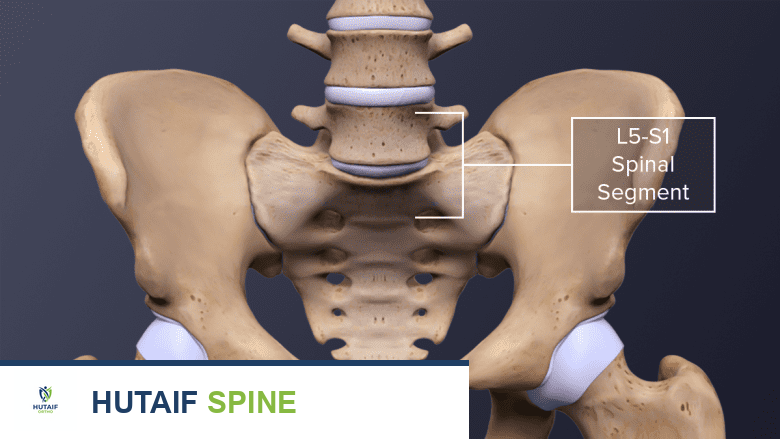
جراحة دمج الفقرات القطنية الخلفي (PLIF): دليل شامل للمرضى مع الأستاذ الدكتور محمد هطيف
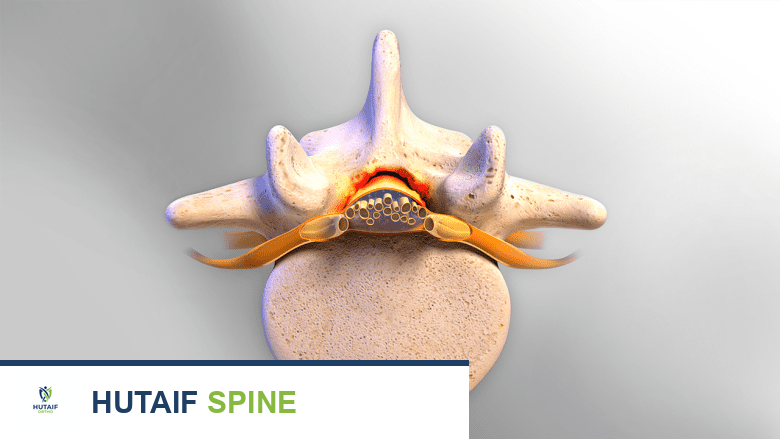
الخلاصة الطبية السريعة: جراحة دمج الفقرات القطنية الخلفي (PLIF) هي إجراء جراحي يهدف إلى تثبيت فقرتين في العمود الفقري القطني من الخلف، ويُستخدم لعلاج حالات مثل الانزلاق الغضروفي وتضيق القناة الشوكية. تتضمن إزالة القرص واستبداله بقفص عظمي لتعزيز الاندماج وتخفيف الألم.
مقدمة عن جراحة دمج الفقرات القطنية الخلفي (PLIF)
تُعد جراحة دمج الفقرات القطنية الخلفي (PLIF) إحدى الإجراءات الجراحية الرائدة والفعالة لعلاج مجموعة واسعة من مشاكل العمود الفقري القطني التي تسبب آلامًا مزمنة وضعفًا وظيفيًا. تهدف هذه الجراحة إلى تحقيق اندماج مستقر بين فقرتين متجاورتين في الجزء السفلي من الظهر، مما يقلل من الحركة غير المرغوب فيها ويزيل الضغط عن الأعصاب، وبالتالي يخفف الألم ويحسن نوعية حياة المريض.
في هذا الدليل الشامل، سنستكشف كل ما يتعلق بجراحة PLIF، بدءًا من تعريفها ومكوناتها الأساسية، مرورًا بالخطوات الجراحية التفصيلية، وصولًا إلى دواعي الاستعمال، والمخاطر المحتملة، وفترة التعافي. يهدف هذا المحتوى إلى تزويد المرضى بالمعلومات الدقيقة والموثوقة، مع التركيز على خبرة الأستاذ الدكتور محمد هطيف، الذي يُعد من أبرز وأمهر جراحي العظام والعمود الفقري في صنعاء واليمن، بخبرته الواسعة في إجراء جراحات PLIF المعقدة بنتائج ممتازة.
كلمة PLIF هي اختصار للمصطلحات الإنجليزية التالية:
- P osterior (خلفي): يشير إلى أن النهج الجراحي يتم من الجزء الخلفي للعمود الفقري.
- L umbar (قطني): يشير إلى الفقرات القطنية في أسفل الظهر.
- I nterbody (بين الجسم الفقري): يشير إلى المنطقة بين جسمي فقرتين متجاورتين.
- F usion (دمج): يشير إلى عملية دمج عظمتين لتصبحا عظمة واحدة صلبة.
باختصار، جراحة PLIF هي عملية دمج للفقرات القطنية يتم إجراؤها من الخلف، حيث يتم إزالة القرص بين الفقرات واستبداله بمواد تعزز الاندماج العظمي.
التشريح الأساسي للعمود الفقري القطني
لفهم جراحة دمج الفقرات القطنية الخلفي (PLIF) بشكل كامل، من الضروري التعرف على التشريح الأساسي للعمود الفقري القطني. يتكون العمود الفقري من سلسلة من العظام تسمى الفقرات، والتي تحمي الحبل الشوكي والأعصاب. الجزء القطني هو الجزء السفلي من الظهر، ويتكون عادةً من خمس فقرات (L1 إلى L5) تفصل بينها أقراص بين فقرية.
مكونات العمود الفقري القطني
- الفقرات القطنية: وهي العظام التي تشكل العمود الفقري. تتميز بأنها أكبر وأقوى من فقرات الرقبة والصدر، وذلك لدعم وزن الجسم وتحمل الضغوط. كل فقرة تتكون من جسم فقري في الأمام، وقوس فقري في الخلف يحيط بالحبل الشوكي.
- الأقراص الفقرية: تقع بين أجسام الفقرات وتعمل كوسائد لامتصاص الصدمات، مما يسمح بحركة مرنة للعمود الفقري. يتكون القرص من حلقة خارجية قوية (الحلقة الليفية) ومركز هلامي ناعم (النواة اللبية).
- المفاصل الوجيهية (Facet Joints): هي مفاصل صغيرة تقع في الجزء الخلفي من الفقرات وتسمح بالحركة وتوفر الاستقرار للعمود الفقري.
- الحبل الشوكي والأعصاب الشوكية: يمر الحبل الشوكي عبر القناة الشوكية التي تشكلها الفقرات. تتفرع الأعصاب الشوكية من الحبل الشوكي وتخرج من خلال فتحات صغيرة (الثقوب العصبية) بين الفقرات لتصل إلى أجزاء مختلفة من الجسم، بما في ذلك الساقين.
- الأربطة والعضلات: تدعم الأربطة القوية العمود الفقري وتوفر الاستقرار، بينما تسمح عضلات الظهر القوية بالحركة وتحمي العمود الفقري.
دور القرص الفقري في جراحة PLIF
في جراحة PLIF، يتم التركيز بشكل خاص على القرص الفقري. عندما يتلف القرص بسبب التنكس، أو الانزلاق الغضروفي، أو الإصابة، فإنه قد يفقد قدرته على امتصاص الصدمات، وقد يسبب ضغطًا على الأعصاب، مما يؤدي إلى الألم والضعف. تهدف جراحة PLIF إلى إزالة هذا القرص التالف واستبداله بمباعد عظمي (قفص)، مما يسمح للفقرات بالاندماج معًا وتثبيت الجزء المصاب.
الأسباب ودواعي الاستعمال لجراحة PLIF
تُعتبر جراحة دمج الفقرات القطنية الخلفي (PLIF) خيارًا علاجيًا فعالًا للمرضى الذين يعانون من آلام أسفل الظهر الشديدة والأعراض العصبية في الساقين، والتي لم تستجب للعلاجات غير الجراحية لعدة أشهر. تهدف الجراحة إلى تثبيت الجزء المصاب من العمود الفقري وتخفيف الضغط عن الأعصاب.
الحالات الطبية التي تستدعي جراحة PLIF
يُوصي الأستاذ الدكتور محمد هطيف بإجراء جراحة PLIF في الحالات التالية، بعد تقييم دقيق وشامل:
- مرض القرص التنكسي مع عدم استقرار العمود الفقري: عندما تتدهور الأقراص الفقرية بمرور الوقت، تفقد مرونتها وقدرتها على امتصاص الصدمات. إذا أدى هذا التنكس إلى عدم استقرار في العمود الفقري، حيث تتحرك الفقرات بشكل غير طبيعي، فقد تكون جراحة PLIF ضرورية لتثبيت هذا الجزء ومنع المزيد من التلف أو الألم.
- الانزلاق الغضروفي المتكرر: في بعض الأحيان، قد يعاني المريض من انزلاق غضروفي (قرص منفتق) يتكرر بعد العلاجات الأولية، أو يكون شديدًا لدرجة تسبب ضغطًا كبيرًا على الأعصاب الشوكية. في هذه الحالات، يمكن لـ PLIF إزالة القرص التالف وتثبيت الفقرات لمنع تكرار الانزلاق.
- انزلاق الفقرات (Spondylolisthesis): وهي حالة تنزلق فيها إحدى الفقرات إلى الأمام فوق الفقرة التي تحتها. يمكن أن يسبب هذا الانزلاق ألمًا شديدًا في الظهر والساقين، وقد يضغط على الأعصاب. تعمل جراحة PLIF على إعادة الفقرة المنزلقة إلى مكانها وتثبيتها لمنع المزيد من الانزلاق وتخفيف الأعراض.
-
تضيق القناة الشوكية (Spinal Stenosis): يحدث تضيق القناة الشوكية عندما تضيق المساحة حول الحبل الشوكي والأعصاب الشوكية، مما يضغط عليها ويسبب الألم والخدر والضعف في الساقين. يمكن لـ PLIF إزالة الأجزاء التي تسبب التضيق وتوفير مساحة أكبر للأعصاب، ثم دمج الفقرات لتوفير الاستقرار.

تضيق القناة الشوكية هو أحد دواعي جراحة دمج الفقرات القطنية الخلفي (PLIF).
* المفصل الكاذب (Pseudoarthrosis) من جراحة دمج سابقة: في بعض الحالات، قد تفشل جراحة دمج سابقة في تحقيق الاندماج العظمي المطلوب بين الفقرات، مما يؤدي إلى ما يسمى "المفصل الكاذب". يمكن إجراء جراحة PLIF لتصحيح هذا الفشل وتحقيق الاندماج الناجح.
العوامل المؤثرة في قرار الجراحة
يعتمد قرار إجراء جراحة PLIF على عدة عوامل، بما في ذلك:
- شدة الأعراض ومدتها.
- استجابة المريض للعلاجات غير الجراحية (مثل العلاج الطبيعي، الأدوية، الحقن).
- النتائج المستخلصة من فحوصات التصوير (الأشعة السينية، الرنين المغناطيسي، الأشعة المقطعية).
- الحالة الصحية العامة للمريض.
- تفضيل الجراح وخبرته، حيث يمتلك الأستاذ الدكتور محمد هطيف خبرة واسعة في تحديد الحالات المناسبة لـ PLIF.
يُفضل النهج الخلفي المستخدم في جراحة PLIF لدمج ما يصل إلى مستويين فقريين، خاصةً عندما تكون هناك حاجة لإزالة الصفيحة الفقرية (Laminectomy) واستخدام أدوات تثبيت معدنية. ومع ذلك، قد يكون هذا النهج أقل تفضيلًا عندما تكون المستويات المراد دمجها تشمل الفقرات L1 و/أو L2، حيث يمكن أن يكون سحب الحبل الشوكي أكثر صعوبة في هذه المنطقة القريبة من منتصف الظهر.
الأعراض المرتبطة بالحالات التي تعالجها PLIF
تُعد الأعراض التي يعاني منها المريض هي الدافع الرئيسي لطلب المساعدة الطبية والنظر في الخيارات العلاجية مثل جراحة PLIF. هذه الأعراض غالبًا ما تكون مؤشرًا على وجود ضغط على الأعصاب أو عدم استقرار في العمود الفقري القطني.
أبرز الأعراض الشائعة
- آلام أسفل الظهر المزمنة: وهو العرض الأكثر شيوعًا، وقد يتراوح من ألم خفيف إلى شديد، وقد يكون مستمرًا أو متقطعًا. غالبًا ما يزداد الألم مع الحركة أو الوقوف لفترات طويلة أو الجلوس.
- ألم يمتد إلى الساقين (عرق النسا): يحدث هذا الألم عندما يتم ضغط الأعصاب الشوكية التي تتجه إلى الساقين. يمكن أن ينتشر الألم إلى الأرداف، الفخذين، الساقين، وحتى القدمين. قد يوصف الألم بأنه حارق، لاذع، أو كهربائي.
- خدر أو تنميل في الساقين أو القدمين: وهو إحساس غير طبيعي يشير إلى تهيج أو تلف الأعصاب.
- ضعف في عضلات الساقين أو القدمين: قد يلاحظ المريض صعوبة في رفع القدم (تدلي القدم)، أو ضعفًا عامًا يؤثر على المشي أو الوقوف.
- تشنجات عضلية: قد تحدث تشنجات مؤلمة في عضلات الظهر أو الساقين.
- صعوبة في المشي أو الوقوف: خاصةً لفترات طويلة، حيث قد يضطر المريض إلى الانحناء للأمام لتخفيف الضغط عن الأعصاب (علامة شائعة لتضيق القناة الشوكية).
- فقدان السيطرة على المثانة أو الأمعاء (نادر): هذه علامة على حالة طارئة تتطلب عناية طبية فورية وتسمى متلازمة ذيل الفرس.
تُشير هذه الأعراض إلى أن هناك مشكلة هيكلية في العمود الفقري تتطلب تدخلًا، وبعد فشل العلاجات التحفظية، يمكن أن تكون جراحة PLIF حلاً فعالًا لتخفيف هذه المعاناة وتحسين جودة حياة المريض.
تشخيص حالات العمود الفقري القطني
يُعد التشخيص الدقيق حجر الزاوية في تحديد أفضل خطة علاجية لأي مشكلة في العمود الفقري. يعتمد الأستاذ الدكتور محمد هطيف على نهج شامل للتشخيص، يجمع بين الفحص السريري الدقيق وأحدث تقنيات التصوير الطبي.
خطوات التشخيص
-
التاريخ الطبي والفحص السريري:
- التاريخ الطبي: يبدأ الدكتور هطيف بسؤال المريض عن الأعراض التي يعاني منها، متى بدأت، مدى شدتها، العوامل التي تزيدها أو تخففها، وأي علاجات سابقة خضع لها المريض. كما يتم السؤال عن التاريخ المرضي العام وأي أمراض مزمنة.
- الفحص السريري: يتضمن فحصًا جسديًا لتقييم نطاق حركة العمود الفقري، وجود أي آلام عند تحريك الظهر، قوة العضلات في الساقين، الإحساس باللمس، وردود الفعل العصبية (المنعكسات). يبحث الدكتور عن أي علامات لضغط الأعصاب أو ضعف عضلي.
-
الفحوصات التصويرية: تُستخدم هذه الفحوصات لتأكيد التشخيص وتحديد الموقع الدقيق وطبيعة المشكلة.
- الأشعة السينية (X-rays): تُظهر صور الأشعة السينية العظام وتساعد في الكشف عن أي تغييرات في محاذاة العمود الفقري، مثل انزلاق الفقرات (spondylolisthesis)، أو علامات التهاب المفاصل، أو تضيق المساحات بين الفقرات.
- التصوير بالرنين المغناطيسي (MRI): يُعد التصوير بالرنين المغناطيسي الأداة الأكثر تفصيلًا لتقييم الأنسجة الرخوة، مثل الأقراص الفقرية، والأربطة، والحبل الشوكي، والأعصاب. يمكنه الكشف بوضوح عن الانزلاق الغضروفي، وتضيق القناة الشوكية، ووجود أي ضغط على الأعصاب.
- الأشعة المقطعية (CT Scan): توفر الأشعة المقطعية صورًا مقطعية مفصلة للعظام، وهي مفيدة بشكل خاص لتقييم بنية العظام، مثل نمو العظام الزائد (نتوءات عظمية) أو الكسور، ويمكن أن تكمل معلومات الرنين المغناطيسي.
- مخطط كهربية العضل (EMG) ودراسات توصيل الأعصاب (NCS): قد تُطلب هذه الاختبارات لتقييم وظيفة الأعصاب وتحديد ما إذا كان هناك تلف عصبي أو ضغط على عصب معين، ودرجة هذا الضغط.
بعد جمع كل هذه المعلومات، يقوم الأستاذ الدكتور محمد هطيف بتحليلها بعناية لوضع تشخيص دقيق وتقديم توصية علاجية مخصصة لكل مريض.
العلاج الجراحي: جراحة دمج الفقرات القطنية الخلفي (PLIF)
تُعد جراحة دمج الفقرات القطنية الخلفي (PLIF) إجراءً جراحيًا دقيقًا ومُجربًا على مدار عقود، وقد شهدت تطورات تكنولوجية كبيرة. يتم إجراء هذه الجراحة بواسطة جراح عمود فقري متخصص، مثل الأستاذ الدكتور محمد هطيف، إما في المستشفى أو في مركز جراحي للمرضى الخارجيين.
وصف تفصيلي لخطوات جراحة PLIF المفتوحة
تستغرق الجراحة عادةً من 2 إلى 6 ساعات، وتعتمد المدة على عوامل مثل خبرة الجراح، الحالة الصحية العامة للمريض، وجود أي حالات مرضية مصاحبة مثل انزلاق الفقرات، وعدد المستويات الفقرية المراد دمجها.
الخطوات الأساسية لجراحة PLIF المفتوحة النموذجية تشمل:
-
الوصول إلى العمود الفقري:
- يتم إجراء شق في منتصف الظهر يتراوح طوله من 3 إلى 6 بوصات، مما يتيح الوصول إلى مستوى واحد أو مستويين من العمود الفقري.
- يتم فصل عضلات أسفل الظهر اليمنى واليسرى (العضلات الناصبة للفقار) بعناية عن الصفيحة الفقرية على كلا الجانبين وفي مستويات متعددة.
- يشمل الكشف الجراحي عادةً رؤية النتوء الشوكي، والصفيحة الفقرية، والمفاصل الوجيهية، والنتوء المستعرض لكل مستوى فقري معني. على سبيل المثال، في جراحة PLIF عند الجزء L4-L5، سيشمل الكشف النتوء الشوكي والصفيحة الفقرية للفقرة L4، والمفاصل الوجيهية L4-L5 و L3-L4، والنتوءات المستعرضة للفقرتين L4 و L5.
-
إزالة الضغط (Decompression):
- يتم إزالة النتوء الشوكي للمستوى المعني، يليه إزالة صفيحة فقرية واحدة أو أكثر (استئصال الصفيحة الفقرية - Laminectomy). يتيح ذلك إزالة الضغط ورؤية الكيس الجافوي (Thecal sac) والأم الجافية (Dura) في المنتصف، وجذور الأعصاب الخارجة على كلا الجانبين.
- قد يتم بعد ذلك تقليم المفاصل الوجيهية، التي تقع مباشرة فوق جذور الأعصاب، لإعطاء جذور الأعصاب مساحة أكبر.
-
إزالة القرص وتحضير الفراغ:
- يتم سحب جذور الأعصاب برفق إلى المنتصف للوصول إلى الحلقة الخلفية للقرص.
- يتم شق الحلقة الليفية وإزالة مادة القرص التالفة.
- تُحضر الصفائح الطرفية للفقرات لتهيئة بيئة مناسبة للاندماج.
- تُكرر هذه العملية على الجانب الآخر من القرص. الهدف من المساحة التي تم إنشاؤها على كل جانب هو إدخال الغرسات بين الفقرات ومواد الطعم العظمي.
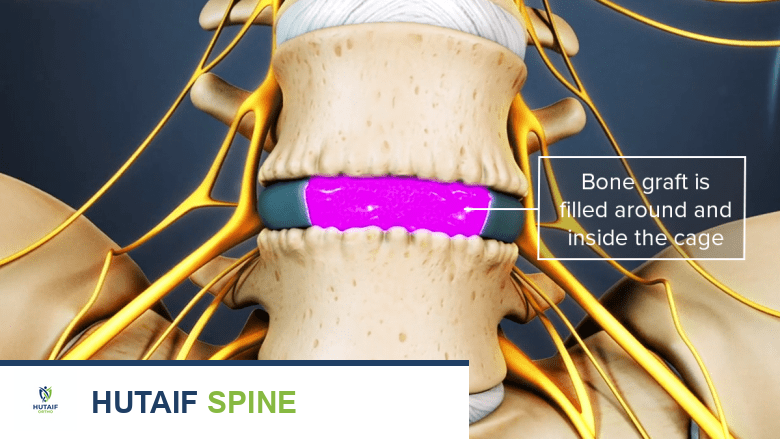
تُستخدم الطعوم العظمية عادةً في جراحة PLIF لتعزيز دمج العمود الفقري واستقراره.
-
تثبيت الأدوات والطعوم العظمية:
- يتضمن التثبيت وضع مباعدين بين الفقرات (أقفاص) بالاشتراك مع الطعم العظمي في مساحة القرص.
- تُوضع براغي ثنائية الجانب (على الجانبين الأيسر والأيمن) فوق وتحت الفقرات المدمجة.
- تُربط هذه البراغي بقضبان معدنية صغيرة للمساعدة في تثبيت أجسام الفقرات أثناء حدوث الاندماج.
- ينمو العظم من جسم الفقرة في مستوى إلى جسم الفقرة في المستوى الآخر، مما يؤدي إلى الاندماج.
أنواع الطعوم العظمية المستخدمة في PLIF
- الطعوم الذاتية (Autograft): تُؤخذ من جسم المريض نفسه (عادةً من عظم الحوض). تُعتبر الأفضل لأنها تحتوي على خلايا عظمية حية وعوامل نمو، وتقلل من خطر الرفض.
- الطعوم الخيفية (Allograft): تُؤخذ من متبرع متوفى. تُعالج هذه العظام لضمان السلامة، وتوفر سقالة لنمو العظم الجديد.
- بدائل الطعم العظمي الاصطناعية (Synthetic Bone Graft Substitutes): مواد مصنعة مثل السيراميك أو البوليمرات التي توفر سقالة لنمو العظم.
- بروتينات تكوين العظم (Bone Morphogenetic Proteins - BMPs): تُستخدم كبديل للطعم العظمي، وهي بروتينات محفزة لنمو العظم. على الرغم من فعاليتها، إلا أنها معتمدة من إدارة الغذاء والدواء الأمريكية فقط في جراحات دمج الفقرات القطنية الأمامي (ALIF) في بعض السياقات.
أنواع الأقفاص بين الفقرات (Interbody Cages)
تتوفر الأقفاص المستخدمة لملء مساحة القرص في عدة مواد وأحجام وتصميمات. على سبيل المثال، قد يكون القفص مصنوعًا من البوليمر الحراري PEEK، ومغطى بالتيتانيوم، وشكله أسطواني. نظرًا لأن جراحة PLIF عادةً ما تزيل مادة القرص من كلا الجانبين، غالبًا ما يتم استخدام قفصين لملء الفراغ بين الفقرات بالطعوم العظمية. جميع الأقفاص بين الفقرات مصممة بمسام تسمح بنمو العظم من خلال الفتحات أثناء الاندماج.
جراحة PLIF: النهج التقليدي المتطور
تُعد جراحة PLIF واحدة من أقدم طرق دمج العمود الفقري، لذا فهي طريقة مجربة وموثوقة مع عقود من التقدم التكنولوجي. تسمح العديد من الإجراءات الحديثة بإجراء PLIF بطريقة طفيفة التوغل.
متغيرات وتطورات جراحة PLIF
شهدت جراحة دمج الفقرات القطنية الخلفي (PLIF) تطورات كبيرة على مر السنين، مما أدى إلى ظهور متغيرات وتقنيات محسنة تهدف إلى زيادة الفعالية وتقليل المخاطر وتحسين نتائج المرضى. يحرص الأستاذ الدكتور محمد هطيف على مواكبة أحدث التطورات وتطبيق التقنيات الأكثر ملاءمة لكل حالة.
أبرز متغيرات جراحة PLIF
-
النهج الجراحي طفيف التوغل (Minimally Invasive Approach):
- بديل للجراحة المفتوحة التقليدية، حيث تستخدم شقًا واحدًا أو شقين أصغر حجمًا.
- يقلل هذا النهج من الحاجة إلى إزعاج عضلات الظهر بشكل كبير.
- المزايا: تشمل تقليل فقدان الدم أثناء الجراحة، وتقليل الألم بعد الجراحة، وفترة تعافٍ أقصر، وتقليل الندوب.
- العيوب المحتملة: قد تشمل رؤية محدودة للضغط العصبي الكافي وتحضير أسطح الاندماج.
- تقنيات إضافية: يمكن اتخاذ خطوة طفيفة التوغل أخرى أثناء تثبيت البراغي، باستخدام برغي مسار العظم القشري بدلاً من برغي الساق التقليدي.
-
استخدام الروبوتات في جراحة PLIF:
- يمكن إجراء جراحة PLIF يدويًا أو باستخدام تقنيات روبوتية.
- تُعد الروبوتات مفيدة جدًا في النهج طفيف التوغل وفي حالات التحديات التشريحية، مثل الجنف (انحراف العمود الفقري).
- المزايا: تساعد الجراح على وضع براغي الساق بدقة عالية وتحديد المسار الصحيح، مما يزيد من سلامة وفعالية الإجراء.
-
دمج الإجراءات المتزامنة:
- تدمج جراحة PLIF جسمي فقرتين، ويمكن دمجها مع جراحة دمج الفقرات الخلفي الجانبي (PLF)، التي تدمج أجزاء أخرى من العمود الفقري، مثل النتوءات المستعرضة.
- المخاطر المحتملة: قد تزيد الإجراءات المتزامنة لدمج العمود الفقري من خطر حدوث مضاعفات قصيرة المدى. يناقش الأستاذ الدكتور محمد هطيف دائمًا الفوائد والمخاطر مع المريض.
-
المقارنة مع جراحة دمج الفقرات القطنية عبر الثقب (TLIF):
- جراحة TLIF هي نوع آخر من جراحات دمج الفقرات المشابهة لـ PLIF.
- الاختلاف الرئيسي: تأخذ TLIF نهجًا جانبيًا (من جانب واحد) بدلاً من النهج الخلفي المباشر، مما يقلل من خطر إصابة الأعصاب.
- الاعتبار: من المهم مناقشة مستوى خبرة الجراح في كلتا التقنيتين وموازنة المخاطر والفوائد لكل نهج.
تعتمد هذه الاعتبارات على عدد من العوامل، مثل التشخيص المحدد للمريض وحالته الصحية العامة، بالإضافة إلى خبرة الجراح وتفضيلاته. يحرص الأستاذ الدكتور محمد هطيف على اختيار النهج والتقنيات الأنسب لكل مريض لضمان أفضل النتائج الممكنة.
موانع جراحة PLIF
على الرغم من أن جراحة دمج الفقرات القطنية الخلفي (PLIF) هي إجراء فعال للعديد من حالات العمود الفقري، إلا أن هناك بعض الحالات التي قد لا يُنصح فيها بإجراء هذه الجراحة. يُجري الأستاذ الدكتور محمد هطيف تقييمًا دقيقًا لكل مريض لتحديد ما إذا كانت جراحة PLIF هي الخيار الأنسب والآمن.
أبرز موانع جراحة PLIF
- تاريخ جراحات الظهر المتعددة والندوب الشديدة: قد لا يُنصح بإجراء جراحة دمج العمود الفقري عندما يكون هناك تاريخ من جراحات الظهر المتعددة، مما يؤدي إلى تكون ندوب واسعة النطاق في المنطقة. يمكن أن تجعل هذه الندوب الوصول إلى العمود الفقري أكثر صعوبة وتزيد من خطر حدوث مضاعفات أثناء الجراحة.
- العدوى النشطة: وجود عدوى نشطة في الجسم، وخاصة في منطقة العمود الفقري، يُعد مانعًا مطلقًا لإجراء جراحة PLIF. يجب علاج العدوى بالكامل قبل التفكير في أي إجراء جراحي للعمود الفقري لتجنب انتشار العدوى إلى موقع الجراحة.
- التهاب العنكبوتية (Arachnoiditis): وهو التهاب في الغشاء العنكبوتي الذي يحيط بالحبل الشوكي والأعصاب في القناة الشوكية. يمكن أن يؤدي هذا الالتهاب إلى تكون نسيج ندبي، مما يجعل الجراحة أكثر تعقيدًا ويزيد من خطر تفاقم الأعراض العصبية.
- حالات صحية عامة خطيرة: المرضى الذين يعانون من حالات طبية خطيرة وغير مستقرة (مثل أمراض القلب الشديدة، أمراض الرئة المتقدمة، أو اضطرابات النزيف غير المسيطر عليها) قد لا يكونون مرشحين جيدين للجراحة بسبب المخاطر العالية للتخدير والمضاعفات الجراحية.
- هشاشة العظام الشديدة: في حالات هشاشة العظام الشديدة، قد تكون العظام ضعيفة جدًا بحيث لا تستطيع تحمل براغي التثبيت أو قد لا تندمج بشكل فعال، مما يزيد من خطر فشل الاندماج.
- **التدخين النش
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك