تمزق الوتر الرباعي للركبة الأسباب، الأعراض، التشخيص، والعلاج المتكامل
الخلاصة الطبية السريعة: تمزق الوتر الرباعي هو إصابة خطيرة تؤثر على قدرة الركبة على الامتداد، مما يعيق الحركة اليومية. يتضمن العلاج عادةً الجراحة لإعادة توصيل الوتر الممزق، يليها برنامج إعادة تأهيل مكثف لاستعادة القوة والوظيفة الكاملة للركبة بإشراف متخصص.
مقدمة عن تمزق الوتر الرباعي
يُعد تمزق الوتر الرباعي إصابة خطيرة، وإن كانت غير شائعة، تصيب آلية الباسطة للركبة. تُعرّض هذه الإصابات المُنهِكة الوظيفة الأساسية لبسط الركبة للخطر، وهي وظيفة حيوية للمشي، صعود السلالم، وجميع أنشطة الحياة اليومية تقريبًا. على الرغم من ندرة هذه الإصابات، إلا أن فهم الوبائيات، علم الأمراض، وإدارة هذه التمزقات أمر بالغ الأهمية لأطباء جراحة العظام، نظرًا للآثار الوظيفية الشديدة للتمزقات غير المعالجة أو المعالجة بشكل غير كافٍ.
في صنعاء، يُعد الأستاذ الدكتور محمد هطيف ، استشاري جراحة العظام والعمود الفقري، مرجعًا رائدًا في تشخيص وعلاج هذه الحالات المعقدة، ويقدم رعاية متكاملة لضمان أفضل النتائج للمرضى.
من الناحية الوبائية، يُلاحظ تمزق الوتر الرباعي بشكل أقل تكرارًا من تمزقات وتر الرضفة (الصابونة)، حيث يُقدر معدل الإصابة بحوالي 1.3 حالة لكل 100,000 شخص سنويًا. تُصيب هذه التمزقات بشكل أساسي الأفراد في العقد الخامس أو السادس من العمر، مما يميزها عن تمزقات وتر الرضفة التي تظهر عادةً في الفئات العمرية الأصغر، وغالبًا ما تكون رياضية. تختلف نسبة الذكور إلى الإناث في الأدبيات الطبية، ولكنها تعتبر عمومًا متوازنة أو يغلب عليها الذكور قليلًا، على عكس الهيمنة الواضحة للذكور في تمزقات وتر الرضفة.
تحدث آلية الإصابة عادةً بسبب انقباض عضلة الفخذ الرباعية بشكل لا مركزي (eccentric contraction) ضد ركبة مثنية، وغالبًا ما يُرى ذلك أثناء الهبوط غير المتوازن من قفزة، أو السقوط من ارتفاع، أو خطوة خاطئة. يمكن أن تساهم الصدمة المباشرة في الجزء الأمامي من الركبة أيضًا في حدوث التمزق. ومع ذلك، تحدث نسبة كبيرة من التمزقات في سياق اعتلال الأوتار الموجود مسبقًا أو الحالات الجهازية التي تُضعف سلامة الأوتار.

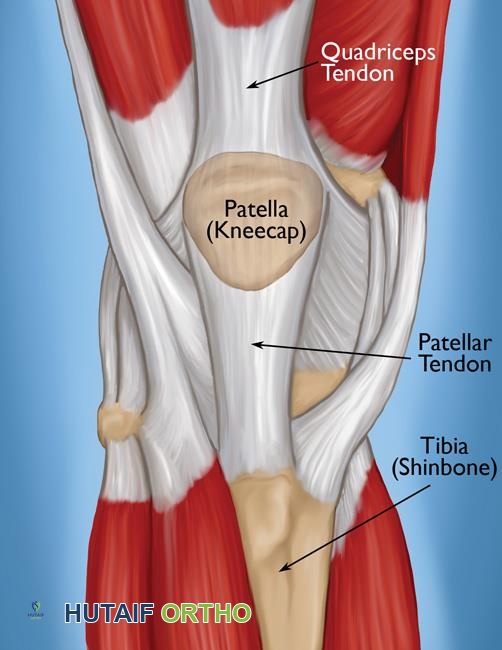
الركبة والأوتار. تتصل العضلات بالعظام بواسطة الأوتار.
التشريح والوظيفة الحيوية للوتر الرباعي
يُعد الفهم الشامل للتشريح الجراحي والوظيفة الحيوية لآلية الباسطة الرباعية أمرًا بالغ الأهمية للتشخيص الناجح وإعادة البناء الجراحي لتمزقات الوتر الرباعي.
تتكون مجموعة عضلات الفخذ الرباعية من أربع عضلات متميزة:
*
العضلة المستقيمة الفخذية (Rectus Femoris):
ثنائية الرأس، تنشأ من الشوكة الحرقفية الأمامية السفلية (AIIS) والحرقفة فوق الحُق. وهي العضلة الوحيدة من عضلات الفخذ الرباعية التي تعبر مفصلي الورك والركبة، مما يجعلها قابضة قوية للورك وباسطة للركبة.
*
العضلة المتسعة الوحشية (Vastus Lateralis):
الأكبر بين العضلات المتسعة، تنشأ من المدور الكبير والخط الخشن الوحشي لعظم الفخذ.
*
العضلة المتسعة الإنسية (Vastus Medialis):
تنشأ من الخط الخشن الإنسي والخط بين المدورين لعظم الفخذ. تلعب أليافها الأكثر بعدًا، العضلة المتسعة الإنسية المائلة (VMO)، دورًا حاسمًا في تثبيت الرضفة إنسيًا.
*
العضلة المتسعة الوسطى (Vastus Intermedius):
تقع عميقًا تحت العضلة المستقيمة الفخذية، وتنشأ من الأسطح الأمامية والوحشية لجسم عظم الفخذ.
تتجمع هذه العضلات الأربع في الجزء البعيد لتشكل بنية وترية عريضة ومتعددة الطبقات تُعرف باسم الوتر الرباعي. يتميز هذا الوتر بترتيب معقد ومتعدد الطبقات. تاريخيًا، وُصف بأنه بنية ثلاثية الطبقات: العضلة المستقيمة الفخذية تشكل الطبقة السطحية، والعضلتان المتسعة الإنسية والوحشية تساهمان في الطبقة الوسطى، والعضلة المتسعة الوسطى تشكل الطبقة العميقة. ومع ذلك، تشير الدراسات التشريحية الحديثة إلى بنية أكثر تعقيدًا من أربع طبقات تتوافق مع العضلات الأربع، مع تداخلات كبيرة وامتدادات لفافية. تساهم العضلة المستقيمة الفخذية بشكل كبير في الطبقات الأمامية والسطحية، بينما تشكل العضلة المتسعة الوسطى الطبقة الأعمق، وتتصل مباشرة بالقطب العلوي للرضفة. تساهم العضلتان المتسعة الإنسية والوحشية في الجوانب الإنسية والوحشية للوتر والرباط الداعم الإنسي والوحشي، على التوالي، قبل أن تتصل بالرضفة.
يتصل الوتر الرباعي بالقطب العلوي للرضفة. وتكون منطقة هذا الاتصال عريضة، وتغطي جزءًا كبيرًا من القطب العلوي للرضفة، وغالبًا ما تمتد إلى الجانب الأمامي. تتداخل الألياف الوترية بشكل وثيق مع سمحاق الرضفة.
الرضفة، وهي أكبر عظم سمسماني في الجسم، مغروسة داخل الوتر الرباعي ووتر الرضفة. سطحها الخلفي مغطى بغضروف زجاجي، يتفصل مع التلم البكري لعظم الفخذ. تعمل الرضفة كبكرة تشريحية، مما يزيد من ذراع عزم عضلة الفخذ الرباعية. بدون الرضفة، ستطبق عضلة الفخذ الرباعية القوة مباشرة على قصبة الساق، مما يؤدي إلى ذراع عزم أقصر بكثير وكفاءة ميكانيكية منخفضة بشكل كبير. تعزز آلية البكرة هذه القوة الفعالة للعضلة الرباعية، مما يسمح ببسط الركبة بقوة.
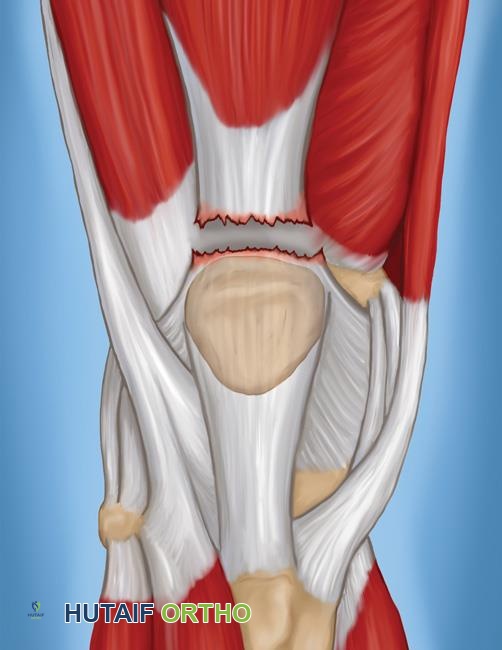
لذلك، فإن آلية الباسطة هي وحدة وظيفية تتكون من عضلات الفخذ الرباعية، والوتر الرباعي، والرضفة، ووتر الرضفة، واتصاله بالحدبة الظنبوبية. سلامة كل مكون ضرورية لبسط الركبة بسلاسة وقوة. يؤدي تمزق في الوتر الرباعي إلى فصل عضلات الفخذ الرباعية القوية عن الرضفة، وبالتالي عن قصبة الساق، مما يجعل بسط الركبة النشط مستحيلاً.
يأتي الإمداد الدموي للوتر الرباعي بشكل أساسي من فروع الشرايين الركبية العلوية والشريان الركبي النازل. هذا الوعاء الدموي قوي بشكل عام، مما يساهم في قدرته على الشفاء، ولكن التلف بسبب الإصابة، أو الأمراض الجهازية، أو الجراحة السابقة يمكن أن يضعف الإصلاح ويزيد من معدلات المضاعفات. يتم تزويد عضلات الفخذ الرباعية بالأعصاب من العصب الفخذي (L2-L4). يجب أن تأخذ المناهج الجراحية في الاعتبار أيضًا الفرع تحت الرضفة من العصب الصافن، الذي يوفر الإحساس للجزء الأمامي من الركبة ويمكن أن يكون عرضة للإصابة العلاجية، مما يؤدي إلى منطقة من الخدر أو تكوين ورم عصبي.

الأسباب وعوامل الخطر لتمزق الوتر الرباعي
تتسبب تمزقات الوتر الرباعي عادةً في آليات محددة، وتزداد احتمالية حدوثها بوجود عوامل خطر معينة تضعف قوة الوتر.
آلية الإصابة الرئيسية
تحدث الإصابة عادةً نتيجة:
*
انقباض لا مركزي قوي:
وهو الانقباض الذي يحدث عندما تحاول العضلة مقاومة قوة خارجية بينما تتمدد في نفس الوقت. في حالة الوتر الرباعي، يحدث ذلك غالبًا عندما يحاول الشخص مقاومة ثني الركبة بقوة (مثل الهبوط من قفزة أو السقوط) بينما تظل عضلة الفخذ الرباعية منقبضة.
*
السقوط من ارتفاع:
يمكن أن يؤدي الهبوط القوي على ركبة مثنية إلى إجهاد شديد على الوتر.
*
خطوة خاطئة أو تعثر:
قد تتسبب حركات مفاجئة وغير متوقعة في حمل زائد على الوتر.
*
الصدمة المباشرة:
يمكن أن تؤدي ضربة مباشرة على الجزء الأمامي من الركبة إلى تمزق الوتر، على الرغم من أن هذا أقل شيوعًا.
عوامل الخطر التي تزيد من احتمالية التمزق
تحدث نسبة كبيرة من التمزقات في وجود حالات سابقة تضعف سلامة الوتر. تشمل عوامل الخطر ما يلي:
-
التغيرات التنكسية:
- ضعف الأوتار المرتبط بالعمر: مع التقدم في العمر، تفقد الأوتار مرونتها وقوتها.
- الإصابات الدقيقة المتكررة: الإجهاد المتكرر يمكن أن يؤدي إلى التهاب مزمن في الوتر (التهاب الأوتار) وتلف تدريجي.
-
الأمراض الجهازية:
يمكن أن تؤثر بعض الأمراض على بنية الكولاجين في الأوتار، مما يجعلها أكثر عرضة للتمزق. تشمل هذه الأمراض:
- الفشل الكلوي المزمن: خاصة لدى مرضى غسيل الكلى.
- فرط نشاط الغدة الدرقية (Hyperparathyroidism).
- النقرس (Gout).
- التهاب المفاصل الروماتويدي (Rheumatoid Arthritis).
- الذئبة الحمامية الجهازية (SLE).
- السكري (Diabetes Mellitus).
- اضطرابات التمثيل الغذائي: هذه الحالات يمكن أن تعطل تخليق الكولاجين، وتقلل من الأوعية الدموية، وتُهيئ للتمزق.
-
استخدام الأدوية:
- الكورتيكوستيرويدات المزمنة: خاصة الجهازية، وهي عامل خطر معروف جيدًا بسبب آثارها الضارة على تخليق الكولاجين وسلامة الأنسجة.
- مضادات الفلوروكينولون (Fluoroquinolone antibiotics): مثل السيبروفلوكساسين، وقد تورطت أيضًا، على غرار ارتباطها بتمزقات وتر أخيل.
- الجراحة السابقة أو الحقن: قد تؤدي جراحة الركبة السابقة أو الحقن حول الوتر إلى تغيير سلامة الأنسجة المحلية أو الأوعية الدموية.
- السمنة: زيادة الحمل على آلية الباسطة.
تصنيف تمزقات الوتر الرباعي
يمكن تصنيف التمزقات بناءً على مدى الضرر والوقت منذ الإصابة:
- تمزقات جزئية (Partial Tears): تتضمن تمزق بعض ألياف الوتر وليس كلها، مما قد يترك آلية الباسطة سليمة وظيفيًا، ولكنها ضعيفة ومؤلمة.
- تمزقات كاملة (Complete Tears): تمثل انقطاعًا كاملاً للوتر، مما يمنع بسط الركبة النشط ويظهر عادةً بوجود فجوة محسوسة فوق الرضفة.
تشمل التصنيفات الإضافية:
*
حاد (Acute):
خلال 2-3 أسابيع من الإصابة.
*
شبه حاد (Subacute):
3-6 أسابيع.
*
مزمن (Chronic):
بعد 6 أسابيع.
يؤثر هذا التصنيف بشكل كبير على التخطيط الجراحي والتشخيص بسبب انكماش الوتر، وتكوين الندوب، وضمور العضلات في الحالات المزمنة.
الأعراض والعلامات المميزة لتمزق الوتر الرباعي
تتراوح أعراض تمزق الوتر الرباعي من الألم الخفيف في التمزقات الجزئية إلى العجز الكامل عن تحريك الركبة في التمزقات الكاملة. من المهم التعرف على هذه العلامات لطلب العناية الطبية الفورية.
الأعراض الشائعة بعد الإصابة
- ألم مفاجئ وشديد: غالبًا ما يوصف بأنه "فرقعة" أو "تمزق" في الجزء العلوي من الرضفة أو فوقها مباشرة.
- تورم سريع وكدمات: حول مفصل الركبة، ناتج عن النزيف الداخلي.
- عدم القدرة على بسط الركبة: هذه هي العلامة الأكثر تشخيصًا للتمزق الكامل. لا يستطيع المريض رفع ساقه المستقيمة أو فرد الركبة بشكل كامل.
- فجوة محسوسة: يمكن للطبيب أو المريض نفسه أن يشعر بفجوة أو انقطاع فوق القطب العلوي للرضفة، حيث يجب أن يكون الوتر.
- ضعف في الركبة: حتى في التمزقات الجزئية، يشعر المريض بضعف كبير عند محاولة فرد الركبة أو تحمل الوزن عليها.
- مشية غير طبيعية: بسبب عدم القدرة على فرد الركبة، قد يواجه المريض صعوبة في المشي أو قد يضطر إلى استخدام العكازات.
- انتقال الرضفة للأسفل (Patella Baja): في التمزقات المزمنة، قد تلاحظ الرضفة وهي تتحرك إلى الأسفل بشكل غير طبيعي بسبب انكماش وتر الرضفة غير المقاوم. هذه علامة مميزة لتمزق الوتر الرباعي المزمن، على عكس تمزق وتر الرضفة الذي يسبب ارتفاع الرضفة.
الفحص البدني لتشخيص تمزق الوتر الرباعي
أثناء الفحص السريري، سيقوم
الأستاذ الدكتور محمد هطيف
بتقييم الركبة بحثًا عن العلامات التالية:
*
التفتيش:
ملاحظة التورم، الكدمات، وأي تشوه أو فجوة مرئية.
*
الجس:
تحسس الفجوة فوق القطب العلوي للرضفة، والتي تُعد علامة مميزة للتمزق الكامل. قد يشعر الحد العلوي للرضفة بحدة غير طبيعية.
*
وظيفة الحركة:
عدم القدرة على بسط الركبة بنشاط ضد الجاذبية هو تشخيصي للتمزق الكامل. قد يعوض المرضى باستخدام عضلات الورك القابضة، ولكن بسط الركبة النشط الحقيقي سيكون غائبًا. يشير التأخر في بسط الركبة النشط (extensor lag) إلى تمزق جزئي أو إصلاح غير كافٍ.
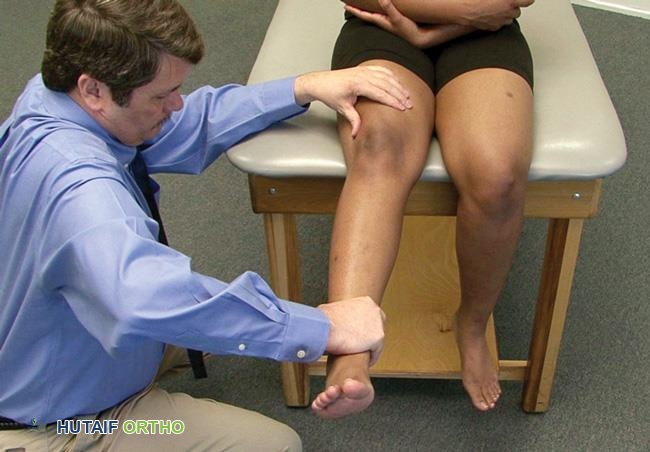
يوضح هذا الاختبار عدم القدرة على بسط الركبة بنشاط، وهو مؤشر رئيسي على تمزق الوتر الرباعي.
التشخيص الدقيق لتمزق الوتر الرباعي
يُعد التشخيص الدقيق لتمزق الوتر الرباعي أمرًا بالغ الأهمية لتحديد خطة العلاج الأنسب. يعتمد التشخيص على مزيج من التاريخ الطبي، الفحص البدني، ودراسات التصوير.
التقييم قبل الجراحة
-
التاريخ المرضي:
- آلية الإصابة بالتفصيل (الحمل اللامركزي، السقوط، الصدمة المباشرة).
- توقيت الإصابة (حاد مقابل مزمن) أمر بالغ الأهمية.
- وجود أمراض جهازية (الفشل الكلوي، السكري، أمراض الروماتيزم) واستخدام الأدوية (الكورتيكوستيرويدات، الفلوروكينولونات) التي قد تُعرض شفاء الوتر للخطر.
- إصابات أو جراحات الركبة السابقة.
- متطلبات المريض الوظيفية وتوقعاته.
-
الفحص البدني:
- التفتيش: تورم، كدمات، فجوة محسوسة فوق الرضفة. قد يُلاحظ انخفاض الرضفة (patella baja) في التمزقات المزمنة للوتر الرباعي، بينما تُلاحظ الرضفة العالية (patella alta) في تمزقات وتر الرضفة المزمنة.
- الجس: فجوة محسوسة فوق القطب العلوي للرضفة هي علامة مميزة للتمزق الكامل.
- وظيفة الحركة: عدم القدرة على بسط الركبة بنشاط ضد الجاذبية هو تشخيصي للتمزق الكامل.
دراسات التصوير
-
الأشعة السينية (X-rays):
- ضرورية لاستبعاد كسور القلع (avulsion fractures) في الجزء العلوي من الرضفة.
- المنظر الجانبي (Lateral view) حاسم لتقييم ارتفاع الرضفة. في تمزقات الوتر الرباعي الحادة، يكون ارتفاع الرضفة غالبًا طبيعيًا أو منخفضًا قليلاً. في التمزقات المزمنة، يمكن أن يكون انخفاض الرضفة واضحًا بسبب الهجرة القريبة للرضفة من تقصير آلية الباسطة.
- قد تظهر قطعة صغيرة من العظم من القطب العلوي للرضفة (تكلس الوتر الرباعي).
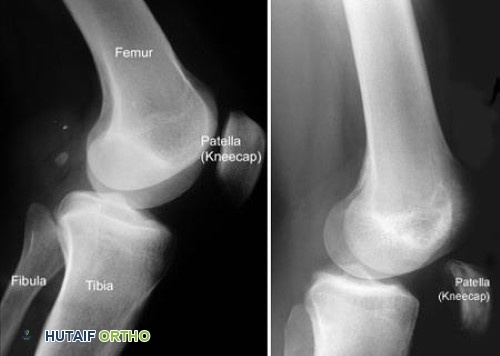
تُظهر الأشعة السينية تمزقًا في الوتر الرباعي، وقد تُظهر قطعًا عظمية صغيرة أو تغيرًا في موضع الرضفة.
-
التصوير بالرنين المغناطيسي (MRI):
- يُعد المعيار الذهبي لتأكيد التشخيص، وتقييم مدى التمزق (جزئي مقابل كامل)، وتحديد كمية انكماش الوتر، وتحديد الأمراض المصاحبة (مثل إجهاد عضلة الفخذ الرباعية، إصابة داخل المفصل)، وتقييم جودة الأنسجة (اعتلال الأوتار، التندب).
- يُعد التصوير بالرنين المغناطيسي مفيدًا بشكل خاص في التمزقات المزمنة لتقييم درجة ضمور العضلات والتليف داخل عضلة الفخذ الرباعية.
-
الموجات فوق الصوتية (Ultrasound):
- أداة ديناميكية وفعالة من حيث التكلفة يمكنها تحديد التمزقات وتقييم الانكماش في أيدي الخبراء، على الرغم من أنها تعتمد على المشغل وأقل موثوقية للتقييم المفصل للتغيرات المزمنة أو التمزقات الجزئية الدقيقة مقارنة بالتصوير بالرنين المغناطيسي.
تحسين حالة المريض قبل الجراحة
قبل أي تدخل جراحي، يحرص
الأستاذ الدكتور محمد هطيف
على تحسين الحالة الصحية العامة للمريض:
*
الموافقة الطبية:
ضرورية لجميع المرضى، خاصة أولئك الذين يعانون من أمراض مصاحبة مهمة (مثل الفشل الكلوي، السكري).
*
إدارة الأدوية:
إدارة مضادات التخثر، ومضادات الصفائح الدموية، والكورتيكوستيرويدات. يحتاج المرضى الذين يعتمدون على الستيرويدات إلى جرعات إجهاد من الستيرويدات.
*
الحالة الغذائية:
تحسين التغذية، خاصة في المرضى الذين يعانون من أمراض مزمنة، لتعزيز التئام الجروح.
*
الإقلاع عن التدخين:
يُشجع عليه بشدة نظرًا لآثاره الضارة على التئام الأنسجة وزيادة خطر المضاعفات.
خيارات العلاج لتمزق الوتر الرباعي
تعتمد عملية اتخاذ القرار بشأن علاج تمزقات الوتر الرباعي بشكل أساسي على مدى التمزق، ومدة الإصابة، والمتطلبات الوظيفية للمريض، وحالته الصحية العامة.
دواعي العلاج الجراحي
يُعد التدخل الجراحي هو الخيار الأكثر شيوعًا وفعالية لمعظم تمزقات الوتر الرباعي، خاصة الكاملة منها.
-
التمزقات الكاملة للوتر الرباعي:
هذا هو المؤشر الأكثر وضوحًا للإصلاح الجراحي. بدون التدخل الجراحي، لا يمكن استعادة آلية الباسطة، مما يؤدي إلى عدم القدرة الدائمة على بسط الركبة بنشاط وإعاقة وظيفية شديدة.
- التمزقات الكاملة الحادة: يُعد الإصلاح الذي يُجرى في غضون 2-3 أسابيع من الإصابة هو الأفضل تشخيصًا بسبب الحد الأدنى من انكماش الوتر، وقلة تكوين الأنسجة الندبية، والحفاظ على جودة الأنسجة.
- التمزقات الكاملة شبه الحادة: التمزقات التي تظهر بين 3-6 أسابيع. لا يزال الإصلاح موصى به بشكل عام، على الرغم من أن جهودًا أكبر قد تكون مطلوبة للتعبئة والشد.
- التمزقات الكاملة المزمنة: التمزقات التي تظهر بعد 6 أسابيع. غالبًا ما تنطوي هذه الحالات على انكماش كبير في الوتر، وضمور في العضلات، وتكوين واسع للأنسجة الندبية. على الرغم من أنها صعبة تقنيًا، إلا أن إعادة البناء الجراحي تُشار إليها عادةً في المرضى النشطين، وغالبًا ما تتطلب تقنيات تعزيز أو إطالة الوتر الرباعي بطريقة V-Y.
- التمزقات الجزئية للوتر الرباعي مع تأخر كبير في البسط أو عجز وظيفي: قد تتطلب التمزقات الجزئية الكبيرة (>50% من مساحة المقطع العرضي) التي تؤدي إلى تأخر واضح في البسط (>10-15 درجة)، أو ألم مستمر، أو عدم القدرة على أداء الأنشطة اليومية على الرغم من الإدارة غير الجراحية الكافية، استكشافًا جراحيًا وإصلاحًا. يُعد التصوير (الرنين المغناطيسي) حاسمًا لتحديد حجم وموقع التمزق.
- كسور القلع في القطب العلوي للرضفة: إذا تم قلع جزء كبير من الرضفة مع الوتر، فإن التثبيت الجراحي ضروري لاستعادة آلية الباسطة.
دواعي العلاج غير الجراحي
- التمزقات الجزئية الصغيرة والمستقرة للوتر الرباعي (<50% من مساحة المقطع العرضي): التمزقات التي لا تُعرض بسط الركبة النشط للخطر بشكل كبير وتستجيب جيدًا لبرنامج إعادة تأهيل منظم. يُظهر هؤلاء المرضى عادةً تأخرًا بسيطًا أو معدومًا في البسط.
- المرضى الذين يعانون من أمراض مصاحبة خطيرة: الأفراد الذين يعانون من حالات طبية شديدة (مثل أمراض القلب الشديدة، السكري غير المتحكم فيه، مخاطر جراحية عالية) حيث تفوق مخاطر التخدير والجراحة الفوائد المحتملة، خاصة إذا كانت متطلباتهم الوظيفية منخفضة.
- المرضى غير القادرين على المشي وذوي المتطلبات الوظيفية المنخفضة: في حالات نادرة، للمرضى الذين لا يمشون بالفعل أو لديهم توقعات وظيفية محدودة للغاية، يمكن النظر في الإدارة المحافظة.
موانع العلاج الجراحي
موانع الاستعمال المطلقة نادرة ولكنها تشمل:
*
العدوى النشطة:
عدوى موضعية داخل مفصل الركبة أو الأنسجة الرخوة المحيطة في موقع الجراحة المقترح.
*
الحالة الطبية غير المستقرة:
المرضى غير المستقرين طبيًا والذين لا يستطيعون تحمل التخدير أو الجراحة.
*
جودة الأنسجة السيئة للغاية:
على الرغم من أنها ليست موانع مطلقة، إذا كانت الأنسجة الوترية المتبقية متدهورة بشدة وغير قابلة لإعادة البناء، فقد يُ
خشونة الركبة وتمزق الأربطة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات منظار الركبة والمفاصل الصناعية.
مواضيع أخرى قد تهمك


