تليف الأنسجة وآلام الظهر بعد الجراحة: دليل شامل للوقاية والعلاج مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية السريعة: تليف الأنسجة بعد جراحة الظهر، المعروف بالتليف فوق الجافية، هو نمو طبيعي للأنسجة الليفية حول جذور الأعصاب بعد الجراحة، وقد يسبب آلامًا مزمنة. يشمل علاجه التحفظي، الحقن، أو التدخل الجراحي في حالات مختارة، مع التركيز على الوقاية الجراحية لتقليل حدوثه.
مقدمة: فهم تليف الأنسجة وآلام الظهر بعد الجراحة
تُعد جراحات الظهر من التدخلات الطبية الشائعة التي تهدف إلى تخفيف الألم وتحسين جودة حياة المرضى الذين يعانون من مشاكل في العمود الفقري. ومع ذلك، قد يواجه بعض المرضى تحديًا غير متوقع بعد الجراحة، وهو ظهور تليف الأنسجة، المعروف طبياً بالتليف فوق الجافية (Epidural Fibrosis). هذا التليف هو عبارة عن تجمع للأنسجة الليفية التي تتشكل حول جذر العصب الشوكي الذي تم علاجه جراحياً. ورغم أنه جزء من عملية الشفاء الطبيعية للجسم، إلا أنه قد يسبب التصاقاً أو انحباساً لجذور الأعصاب والأنسجة العصبية الأخرى، مما يؤدي إلى آلام ما بعد الجراحة واضطرابات وظيفية قد تكون محبطة للمريض.
تعتبر هذه الحالة من الأسباب الشائعة لمتلازمة فشل جراحة الظهر (FBSS)، وهي حالة تتميز باستمرار أو عودة الألم بعد الجراحة. في اليمن، ومع تزايد الحاجة للتدخلات الجراحية للعمود الفقري، يبرز دور الخبراء المتخصصين في التعامل مع هذه التعقيدات. في هذا السياق، يقف الأستاذ الدكتور محمد هطيف، كأحد أبرز جراحي العمود الفقري في صنعاء واليمن، بخبرته الواسعة ومعرفته العميقة في تشخيص وعلاج تليف الأنسجة وآلام الظهر بعد الجراحة، مقدماً للمرضى الأمل في استعادة حياتهم الطبيعية.
يهدف هذا الدليل الشامل إلى تقديم معلومات مفصلة للمرضى حول تليف الأنسجة بعد جراحة الظهر، بدءاً من فهم طبيعته وتكونه، مروراً بأعراضه وتشخيصه، وصولاً إلى أحدث طرق الوقاية والعلاج المتاحة. نسعى لتزويدكم بالمعرفة اللازمة لاتخاذ قرارات مستنيرة بشأن صحتكم، مع التأكيد على أهمية استشارة طبيب متخصص مثل الأستاذ الدكتور محمد هطيف لتقديم الرعاية الأمثل.

تُعد عملية تكون الأنسجة الندبية بعد جراحة العمود الفقري شائعة جداً. تشير الأبحاث إلى أن ما بين 24% إلى 100% من المرضى يُصابون بدرجة معينة من تليف الأنسجة بعد جراحة الظهر. ورغم أن هذا التليف قد لا يسبب الألم دائماً، إلا أنه في بعض الحالات يمكن أن يؤدي إلى مضاعفات طويلة الأمد وآلام قد تكون أشد من الأعراض التي سبقت الجراحة.
التشريح: فهم بنية العمود الفقري وتأثرها بالتليف
لفهم تليف الأنسجة بعد جراحة الظهر بشكل أفضل، من الضروري أن نلقي نظرة سريعة على بنية العمود الفقري والأجزاء التي تتأثر بهذه الحالة. العمود الفقري هو دعامة الجسم الأساسية، ويتكون من فقرات عظمية متراصة تفصل بينها أقراص غضروفية تعمل كممتص للصدمات. يمر عبر هذا الهيكل قناة عظمية تُعرف بالقناة الشوكية، والتي تحتوي على الحبل الشوكي والأعصاب الشوكية المتفرعة منه.
الحبل الشوكي وجذور الأعصاب الشوكية
الحبل الشوكي هو امتداد للدماغ، وهو المسؤول عن نقل الإشارات العصبية بين الدماغ وبقية أجزاء الجسم. تخرج من الحبل الشوكي جذور الأعصاب الشوكية، والتي تتفرع لتغذي الأطراف والأعضاء المختلفة. هذه الجذور العصبية حساسة للغاية وتلعب دوراً حاسماً في الإحساس والحركة.
الغشاء الجافية والنسيج حول الجافية
يُحاط الحبل الشوكي وجذور الأعصاب بغشاء واقٍ يُسمى "الأم الجافية" (Dura Mater). يُعرف الفراغ المحيط بهذا الغشاء، والذي يحتوي على دهون وأوعية دموية صغيرة، بالفراغ فوق الجافية (Epidural Space). هذا الفراغ يوفر بيئة واقية ومرنة للأعصاب.
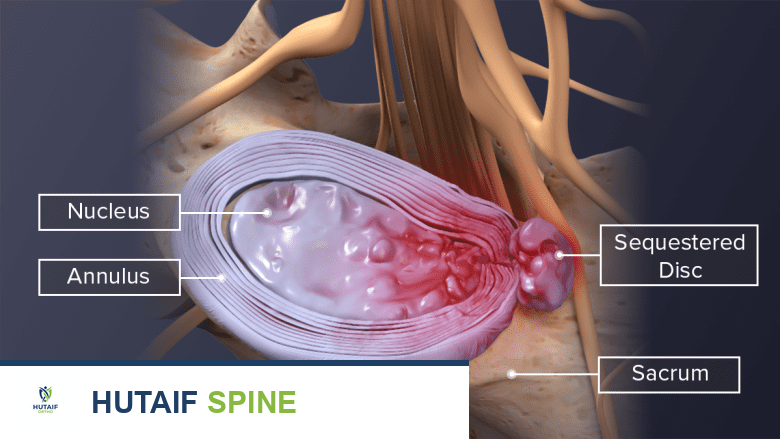
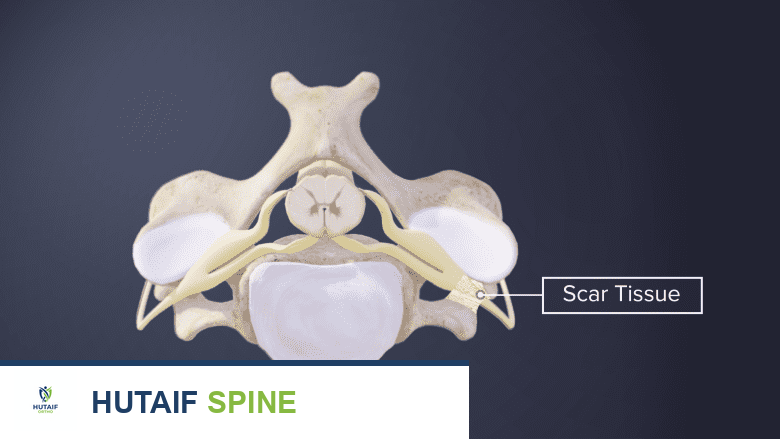
عند إجراء جراحة في الظهر، مثل استئصال القرص الغضروفي، يتم الوصول إلى هذه المنطقة الحساسة. يقوم الجراح بإزالة الأنسجة التالفة أو الضغط عن الأعصاب. كجزء من عملية الشفاء الطبيعية، يبدأ الجسم في إصلاح الأنسجة المتضررة، وهذا يشمل تكوين نسيج ليفي جديد. عندما يتشكل هذا النسيج الليفي في الفراغ فوق الجافية وحول جذور الأعصاب التي تم علاجها جراحياً، فإنه يُعرف بـ "التليف فوق الجافية" أو "تليف الأنسجة الندبية".
كيف يؤثر التليف على الأعصاب
يمكن أن يؤدي تليف الأنسجة إلى عدة مشاكل:
- انحباس الأعصاب: قد يلتصق النسيج الليفي بجذور الأعصاب أو يحيط بها، مما يعيق حركتها الطبيعية ويسبب انحباساً.
- الضغط على الأعصاب: في بعض الحالات، يمكن أن ينمو النسيج الليفي بكثافة ويضغط مباشرة على جذور الأعصاب، مما يؤدي إلى الألم.
- الالتهاب: قد يسبب التليف التهاباً موضعياً حول الأعصاب، مما يزيد من الحساسية والألم.
- نقص التروية الدموية: يمكن أن يؤثر النسيج الليفي على الأوعية الدموية الصغيرة التي تغذي الأعصاب، مما يقلل من إمدادها بالمواد الغذائية والأكسجين، ويؤثر على وظيفتها.
فهم هذه العلاقات التشريحية يساعد المرضى على إدراك سبب أهمية التشخيص الدقيق والعلاج الفعال لتليف الأنسجة، وهو ما يركز عليه الأستاذ الدكتور محمد هطيف في ممارسته.
الأسباب وعوامل الخطر لتكون تليف الأنسجة بعد جراحة الظهر
تليف الأنسجة بعد جراحة الظهر هو استجابة طبيعية من الجسم لعملية الشفاء بعد أي تدخل جراحي. ومع ذلك، هناك عوامل معينة تزيد من احتمالية تكون هذا التليف وشدته، مما قد يؤدي إلى ظهور الألم والمضاعفات.
الأسباب الرئيسية لتكون التليف
- الاستجابة الطبيعية للشفاء: بعد أي جراحة، يبدأ الجسم في عملية إصلاح الأنسجة المتضررة. تتضمن هذه العملية تكوين ألياف الكولاجين التي تشكل النسيج الندبي. في حالة جراحة الظهر، يتشكل هذا النسيج حول المنطقة التي تم العمل عليها، خاصة حول جذور الأعصاب الشوكية.
- النزيف: تراكم الدم (الورم الدموي) حول جذور الأعصاب في الفراغ فوق الجافية بعد الجراحة يمكن أن يحفز استجابة التهابية وتكون نسيج ندبي أكثر كثافة.
- الالتهاب: أي درجة من الالتهاب بعد الجراحة يمكن أن تساهم في تكون التليف.
عوامل الخطر التي تزيد من شدة التليف
ليست كل حالات تليف الأنسجة تسبب الألم، ولكن بعض العوامل تزيد من احتمالية أن يكون التليف شديداً ومسبباً للأعراض:
- تعدد الجراحات التصحيحية (Revision Surgeries): كلما زاد عدد الجراحات التي تُجرى على نفس المنطقة في العمود الفقري، زادت فرصة تكون نسيج ندبي أكثر كثافة وشمولية. تشير الدراسات إلى أن حجم التليف يزداد تدريجياً مع كل جراحة تصحيحية.
- استخدام التثبيت المعدني (Spinal Instrumentation): الجراحات التي تتضمن استخدام ألواح أو مسامير أو قضبان معدنية لتثبيت العمود الفقري قد تزيد أيضاً من احتمالية تكون تليف شديد.
- التقنية الجراحية: بعض التقنيات الجراحية قد تزيد أو تقلل من خطر التليف. على سبيل المثال، عدم الحفاظ على الأنسجة الدهنية الطبيعية حول جذر العصب المعالج جراحياً، أو عدم استخدام حواجز بين جذر العصب والأنسجة الشافية، يمكن أن يزيد من خطر التليف.
- الاستعداد الوراثي: قد يكون لدى بعض الأفراد استعداد وراثي أكبر لتكوين نسيج ندبي بشكل مفرط.
- العدوى بعد الجراحة: على الرغم من ندرتها، يمكن أن تؤدي العدوى إلى استجابة التهابية شديدة وتكون تليف أكثر كثافة.
يؤكد الأستاذ الدكتور محمد هطيف على أهمية تقييم هذه العوامل قبل الجراحة وبعدها، وتطبيق أفضل الممارسات الجراحية لتقليل خطر تكون التليف الشديد، وهو ما يساهم بشكل كبير في نتائج أفضل للمرضى.
الأعراض: كيف يظهر ألم تليف الأنسجة بعد جراحة الظهر
تليف الأنسجة بعد جراحة الظهر لا يسبب الألم دائماً، فبعض المرضى قد يكون لديهم تليف فوق الجافية دون أي أعراض. ومع ذلك، عندما يتسبب التليف في مشاكل، فإنه عادة ما يظهر بأعراض مميزة، وغالباً ما يكون السبب وراء "متلازمة فشل جراحة الظهر" (FBSS).
توقيت ظهور الأعراض
من العلامات المميزة للألم الناتج عن تليف الأنسجة هو توقيت ظهوره:
- عادة ما يبدأ الألم الناتج عن تليف الأنسجة بشكل تدريجي بعد 6 أسابيع إلى 6 أشهر من الجراحة.
- يلاحظ المريض تحسناً مبدئياً بعد الجراحة، ثم يعود الألم ببطء في الفترة التي يبدأ فيها التليف بالتشكل.
- الألم الذي يبدأ بعد سنوات عديدة من الجراحة، أو الألم الذي يستمر مباشرة بعد الجراحة دون فترة تحسن، عادة ما لا يكون ناجماً عن تليف الأنسجة، بل قد يشير إلى أسباب أخرى.
طبيعة الأعراض ومواقعها
يمكن أن يسبب تليف الأنسجة ضغطاً مباشراً أو غير مباشر، أو التهاباً، أو تورماً، أو نقصاً في التغذية العصبية لجذور الأعصاب المعالجة. تشمل الأعراض الشائعة ما يلي:
- آلام الظهر: ألم مزمن في منطقة الظهر، قد يكون خفيفاً أو شديداً، وقد يزداد سوءاً مع الحركة أو بعض الوضعيات.
- ألم الساق (عرق النسا): هذا الألم، المعروف أيضاً بالاعتلال الجذري (Radiculopathy)، ينتشر من الظهر إلى الأرداف والفخذ والساق، وقد يصل إلى القدم. يمكن أن يكون الألم حارقاً، أو طاعناً، أو شعوراً بالوخز.
- الخدر والتنميل: شعور بالخدر أو التنميل في الساق أو القدم، مما يشير إلى تأثر الأعصاب الحسية.
- الضعف العضلي: في بعض الحالات، قد يؤثر التليف على الأعصاب الحركية، مما يؤدي إلى ضعف في عضلات الساق أو القدم.
- تفاقم الأعراض: قد تكون الأعراض أحياناً أشد من تلك التي كانت موجودة قبل الجراحة.
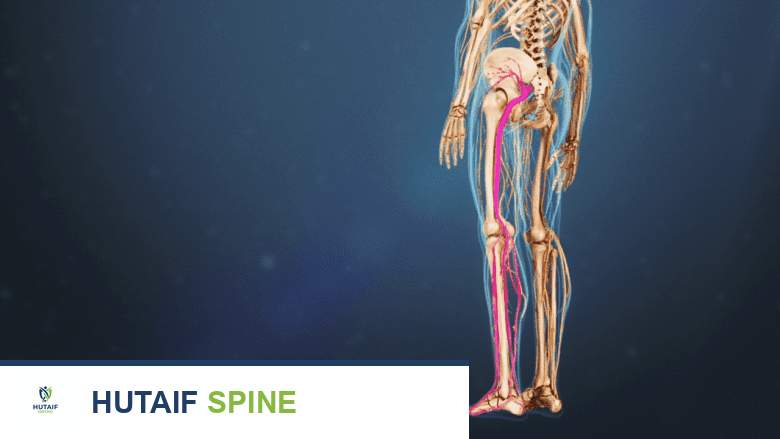
تشير بعض الدراسات إلى أن المرضى الذين يعانون من تليف شديد يكونون أكثر عرضة للإصابة بألم الساق وأعراض الاعتلال الجذري بمقدار 3.2 مرة مقارنة بمن لديهم تليف خفيف.
متلازمة فشل جراحة الظهر (FBSS)
يُعد تليف الأنسجة أحد الأسباب الرئيسية لمتلازمة فشل جراحة الظهر (FBSS)، حيث يُعزى ما بين 20% إلى 36% من حالات FBSS إلى الألم الناتج عن هذا النسيج الليفي. هذه المتلازمة هي مصطلح يصف استمرار أو عودة الألم بعد جراحة الظهر التي كان من المفترض أن تخفف الألم.
يؤكد الأستاذ الدكتور محمد هطيف على أهمية التقييم الدقيق للأعراض وتوقيتها لتحديد ما إذا كان تليف الأنسجة هو السبب المحتمل للألم بعد الجراحة، وتمييزه عن الأسباب الأخرى المحتملة مثل الانزلاق الغضروفي المتكرر أو عدم استقرار العمود الفقري.
التشخيص: الكشف عن تليف الأنسجة المسبب للألم
تشخيص تليف الأنسجة بعد جراحة الظهر يتطلب نهجاً شاملاً يجمع بين التقييم السريري الدقيق والفحوصات التصويرية المتقدمة. من المهم جداً التفريق بين تليف الأنسجة الذي لا يسبب أعراضاً، والتليف الذي يضغط على الأعصاب ويولد الألم. الأستاذ الدكتور محمد هطيف، بخبرته الطويلة، يتبع بروتوكولات تشخيصية دقيقة لضمان تحديد السبب الحقيقي لألم المريض.
التقييم السريري
يبدأ التشخيص بمقابلة مفصلة مع المريض وفحص بدني شامل. يركز الأستاذ الدكتور هطيف على:
- تاريخ الألم: متى بدأ الألم؟ هل كان هناك فترة تحسن بعد الجراحة؟ ما هي طبيعة الألم (حارق، وخز، خدر)؟ هل ينتشر إلى الساقين؟
- الأعراض المصاحبة: هل يعاني المريض من ضعف عضلي، تنميل، أو صعوبة في المشي؟
- التاريخ الجراحي: عدد الجراحات السابقة، نوع الجراحة، وأي مضاعفات سابقة.
- الفحص البدني: تقييم قوة العضلات، ردود الفعل العصبية، الإحساس، وحركة العمود الفقري.
الفحوصات التصويرية
تُعد الفحوصات التصويرية حجر الزاوية في تشخيص تليف الأنسجة:
-
التصوير بالرنين المغناطيسي (MRI):
- يُعد التصوير بالرنين المغناطيسي (MRI) الفحص الأكثر حساسية وقدرة على تحديد تليف الأنسجة حول جذور الأعصاب.
- يمكن تحديد التليف بشكل واضح في فحوصات الرنين المغناطيسي الحساسة بعد حوالي 3 أشهر من الجراحة.
- يساعد الرنين المغناطيسي في التمييز بين تليف الأنسجة والانزلاق الغضروفي المتكرر أو الالتهاب، خاصة عند استخدام حقن التباين (الصبغة). يظهر التليف عادةً بتعزيز (امتصاص) للصبغة، بينما لا يظهر القرص الغضروفي المتكرر بنفس الطريقة.
- بحلول 6 أشهر بعد الجراحة، يتوقف تكون التليف، وعادة لا تحدث تغييرات إضافية بعد 12 شهراً.
-
التصوير المقطعي المحوسب (CT Scan):
- على الرغم من أنه أقل فعالية من الرنين المغناطيسي في رؤية الأنسجة الرخوة، إلا أن التصوير المقطعي قد يُستخدم في بعض الحالات لتقييم بنية العظام واستبعاد مشاكل أخرى.
-
التصوير المقطعي بالإصدار البوزيتروني (PET-MRI):
- في بعض الحالات المعقدة، قد تُستخدم تقنيات تصوير متقدمة مثل التصوير المقطعي بالإصدار البوزيتروني المتزامن مع الرنين المغناطيسي (2-18F-Fluorodeoxyglucose Simultaneous Positron Emission Tomography-Magnetic Resonance Imaging) لتحديد انحباس جذر العصب بسبب التليف بدقة أكبر.
التشخيص التفريقي
من الأهمية بمكان أن يقوم الأستاذ الدكتور محمد هطيف باستبعاد الأسباب الأخرى المحتملة لألم الظهر بعد الجراحة، والتي قد تشمل:
- الانزلاق الغضروفي المتكرر: قد يحدث انزلاق غضروفي جديد في نفس المستوى أو مستوى مختلف.
- عدم استقرار العمود الفقري: ضعف في الأربطة أو الفقرات يؤدي إلى حركة غير طبيعية.
- التهاب المفاصل الوجهية: التهاب في المفاصل الصغيرة التي تربط الفقرات.
- التهاب القرص الغضروفي (التهاب الفقار): عدوى في القرص الغضروفي.
- تضيق القناة الشوكية: تضيق في القناة التي يمر بها الحبل الشوكي.
يتطلب التشخيص الدقيق لتليف الأنسجة خبرة واسعة في جراحة العمود الفقري، وهو ما يتمتع به الأستاذ الدكتور محمد هطيف، مما يضمن وضع خطة علاجية مستهدفة وفعالة للمرضى في صنعاء واليمن.
العلاج والوقاية: استراتيجيات التعامل مع تليف الأنسجة بعد جراحة الظهر
التعامل مع تليف الأنسجة بعد جراحة الظهر يتطلب نهجاً متعدد الأوجه يجمع بين استراتيجيات الوقاية أثناء الجراحة وبعدها، وخيارات علاجية متنوعة للألم الناتج عن التليف الموجود. يركز الأستاذ الدكتور محمد هطيف على تقديم أحدث وأنجع الطرق لتقليل خطر تكون التليف وتخفيف الألم عند حدوثه.
طرق الوقاية من تكون تليف الأنسجة
على الرغم من أن تكون تليف الأنسجة لا يمكن تجنبه بالكامل، إلا أنه يمكن تقليله بشكل كبير باتباع إجراءات جراحية محددة وتدخلات ما بعد الجراحة. تشمل الأساليب الشائعة للوقاية ما يلي:
-
تعديل التقنيات الجراحية:
- تقليل تجمع الدم (الورم الدموي): يستخدم الجراحون تقنيات دقيقة لتقليل النزيف أثناء الجراحة، وقد يستخدمون مصارف شفط (suction drains) بعد الجراحة لتقليل تراكم الدم حول جذور الأعصاب. يقلل هذا من الاستجابة الالتهابية التي تحفز تكون التليف.
- الحفاظ على الأنسجة الدهنية: الحفاظ على الأنسجة الدهنية الطبيعية حول المنطقة المعالجة جراحياً يمكن أن يعمل كحاجز طبيعي يمنع التصاق التليف بالأعصاب.
-
استخدام الحواجز الفيزيائية:
- الطعوم الدهنية (Fat Grafts): تُعد الطعوم الدهنية، التي تُؤخذ عادة من جسم المريض نفسه، الطريقة الأكثر شيوعاً واستخداماً كحاجز فيزيائي بين النسيج العصبي والأنسجة الشافية. تعمل هذه الطعوم على منع التصاق التليف بجذور الأعصاب.
- المواد الاصطناعية: يمكن استخدام مواد اصطناعية، مثل الأغشية المضادة للالتصاق، كحواجز لمنع تكون التليف.
-
استخدام علاجات معينة بعد الجراحة:
- مضادات الالتهاب غير الستيرويدية (NSAIDs): يمكن أن تساعد هذه الأدوية في تقليل الالتهاب بعد الجراحة، مما قد يقلل من تكون التليف.
- العلاج الإشعاعي: في حالات نادرة ومعقدة، قد يُستخدم العلاج الإشعاعي بجرعات منخفضة لتقليل تكون التليف، ولكن هذا الخيار يُستخدم بحذر بسبب آثاره الجانبية المحتملة.
يستخدم جراحو العمود الفقري مثل الأستاذ الدكتور محمد هطيف مزيجاً من هذه الطرق لضمان أفضل النتائج وتقليل خطر التليف.
خيارات علاج الألم الناتج عن تليف الأنسجة
عندما يتسبب تليف الأنسجة في ألم مزمن، يهدف العلاج إلى تخفيف الضغط والالتهاب وتحسين وظيفة الأعصاب. يعتمد اختيار العلاج على شدة الأعراض، مدى تأثيرها على حياة المريض، والاستجابة للعلاجات السابقة.
-
العلاجات التحفظية (غير الجراحية):
- العلاج الطبيعي والتأهيل: برامج العلاج الطبيعي المصممة خصيصاً يمكن أن تساعد في تحسين المرونة، تقوية العضلات، وتحسين وضعية الجسم، مما يقلل الضغط على الأعصاب.
- الأدوية: قد يصف الأستاذ الدكتور محمد هطيف أدوية لتخفيف الألم والالتهاب، مثل مضادات الالتهاب غير الستيرويدية، مرخيات العضلات، أو أدوية الألم العصبية.
- حقن الستيرويد فوق الجافية: يمكن حقن الكورتيكوستيرويدات مباشرة في الفراغ فوق الجافية لتقليل الالتهاب والتورم حول الأعصاب المتأثرة بالتليف، مما يوفر راحة مؤقتة من الألم.
- حقن التحلل اللاصق (Percutaneous Adhesiolysis): يُعرف هذا الإجراء أيضاً باسم حقن رايزومي (Racz Procedure)، ويتضمن إدخال قسطرة رفيعة إلى الفراغ فوق الجافية لتوصيل محلول ملحي وستيرويدات وأنزيمات لتحطيم الالتصاقات الليفية وتخفيف الضغط على الأعصاب. يُعد هذا الإجراء خياراً فعالاً لبعض المرضى.
-
التدخل الجراحي (جراحة المراجعة):
- تُعتبر جراحة المراجعة (Revision Surgery) خياراً أخيراً عندما تفشل جميع العلاجات التحفظية في تخفيف الألم الشديد والمزمن.
- تهدف الجراحة إلى إزالة النسيج الندبي الذي يضغط على الأعصاب. ومع ذلك، يجب أن يتم هذا القرار بحذر شديد، حيث أن كل جراحة مراجعة تزيد من خطر تكون تليف جديد وأكثر كثافة.
- يزيد وجود تليف الأنسجة حول جذر العصب من خطر حدوث تمزقات في الأم الجافية (dural tears) أثناء جراحة المراجعة، مما يتطلب مهارة جراحية عالية وخبرة واسعة مثل تلك التي يتمتع بها الأستاذ الدكتور محمد هطيف.
- قد تتضمن جراحة المراجعة أيضاً تقنيات مثل "تحرير الأعصاب" (Neurolysis) لإزالة الالتصاقات حول الأعصاب.
يؤكد الأستاذ الدكتور محمد هطيف على أن اختيار العلاج يعتمد على تقييم فردي لكل مريض، مع مراعاة الحالة الصحية العامة، شدة الألم، والتوقعات. الهدف هو استعادة الوظيفة وتقليل الألم بأقل تدخل ممكن.
التعافي والتعايش: استراتيجيات ما بعد العلاج
رحلة التعافي والتعايش مع تليف الأنسجة بعد جراحة الظهر تتطلب صبراً والتزاماً بخطة العلاج الموصى بها. حتى بعد التدخلات الجراحية أو العلاجية، من المهم أن يتبع المرضى استراتيجيات معينة للحفاظ على تحسنهم وتجنب تفاقم الأعراض. الأستاذ الدكتور محمد هطيف وفريقه يقدمون إرشادات شاملة لدعم المرضى في هذه المرحلة.
أهمية إعادة التأهيل والعلاج الطبيعي
- برامج التمارين المنزلية: بعد أي تدخل، يُعد العلاج الطبيعي جزءاً حيوياً من التعافي. سيقوم أخصائي العلاج الطبيعي بتصميم برنامج تمارين مخصص يهدف إلى تقوية عضلات الظهر والجذع، تحسين المرونة، وزيادة نطاق الحركة. هذه التمارين تساعد في تخفيف الضغط على الأعصاب وتحسين وظيفة العمود الفقري بشكل عام.
- العودة التدريجية للأنشطة: يجب على المرضى العودة تدريجياً إلى أنشطتهم اليومية والعمل، مع تجنب الحركات المفاجئة أو رفع الأثقال لفترة معينة.
- التعليم حول وضعيات الجسم: تعلم الوضعيات الصحيحة للجلوس والوقوف والنوم يمكن أن يقلل من الضغط على العمود الفقري ويمنع تفاقم الألم.
إدارة الألم المزمن
إذا استمر الألم، حتى بعد العلاج، فإن إدارة الألم المزمن تصبح جزءاً أساسياً من التعايش:
- الأدوية: قد يصف الطبيب أدوية مساعدة للتحكم في الألم العصبي أو لتقليل الالتهاب على المدى الطويل.
- التقنيات التكميلية: بعض المرضى يجدون الراحة في تقنيات مثل الوخز بالإبر، التدليك، أو اليوغا، ولكن يجب استشارة الطبيب قبل البدء بأي منها.
- الدعم النفسي: الألم المزمن يمكن أن يؤثر على الصحة النفسية. طلب الدعم النفسي أو الانضمام إلى مجموعات دعم المرضى يمكن أن يكون مفيداً جداً.
المتابعة الدورية مع الأستاذ الدكتور محمد هطيف
المتابعة المنتظمة مع الأستاذ الدكتور محمد هطيف ضرورية لتقييم التقدم، تعديل خطة العلاج إذا لزم الأمر، ومراقبة أي علامات على عودة الأعراض أو تطور مضاعفات جديدة.
- الفحوصات الدورية: قد تشمل المتابعة فحوصات سريرية وتصويرية (مثل الرنين المغناطيسي) لتقييم حالة التليف والأعصاب.
- نمط الحياة الصحي: الحفاظ على وزن صحي، ممارسة الرياضة بانتظام (بإشراف طبي)، الإقلاع عن التدخين، وتناول نظام غذ
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك