تشخيص خشونة فقرات الرقبة: دليلك الشامل مع الأستاذ الدكتور محمد هطيف

الخلاصة الطبية السريعة: يُعد تشخيص خشونة فقرات الرقبة (التهاب مفاصل الرقبة) أمرًا حاسمًا لتحديد خطة علاج فعالة. يبدأ التشخيص بفحص سريري دقيق وتاريخ مرضي، ثم قد يتطلب فحوصات متقدمة مثل الأشعة السينية والرنين المغناطيسي لتأكيد الحالة وتحديد مدى الضرر.
مقدمة: فهم خشونة فقرات الرقبة وأهمية التشخيص الدقيق
تُعد خشونة فقرات الرقبة، المعروفة طبيًا باسم التهاب المفاصل العنقي (Cervical Osteoarthritis) أو الفُصال العظمي العنقي، حالة شائعة تؤثر على ملايين الأشخاص حول العالم، خاصة مع التقدم في العمر. تنجم هذه الحالة عن تآكل الغضاريف والأنسجة المحيطة بفقرات الرقبة بمرور الوقت، مما يؤدي إلى الألم، التيبس، وقد يؤثر على جودة الحياة بشكل كبير. نظرًا لتشابه أعراضها مع حالات أخرى، فإن التشخيص الدقيق لخشونة فقرات الرقبة يُعد الخطوة الأولى والأكثر أهمية نحو وضع خطة علاج فعالة ومناسبة لحالة المريض.
في هذا الدليل الشامل، سنتعمق في كل ما يتعلق بتشخيص خشونة فقرات الرقبة، بدءًا من الفحوصات الأولية وصولًا إلى التقنيات التشخيصية المتقدمة. سنستعرض أهمية كل خطوة، وما يمكن توقعه خلال زيارة الطبيب، وكيفية التمييز بين هذه الحالة وغيرها من المشكلات التي قد تصيب الرقبة.
إن الهدف من هذا المحتوى هو تمكين المرضى بالمعرفة اللازمة لفهم حالتهم والمشاركة بفعالية في رحلة علاجهم. ولأن التشخيص الصحيح هو مفتاح العلاج الناجح، فإننا نؤكد على ضرورة استشارة طبيب متخصص وذو خبرة عالية. في صنعاء، يُعد الأستاذ الدكتور محمد هطيف مرجعًا رائدًا في جراحة العظام والعمود الفقري، ويقدم أحدث الأساليب التشخيصية والعلاجية لمرضى خشونة فقرات الرقبة، مستندًا إلى سنوات طويلة من الخبرة والكفاءة.
التشريح الأساسي للرقبة: مفتاح فهم خشونة الفقرات
لفهم خشونة فقرات الرقبة، من الضروري أن نلقي نظرة سريعة على التركيب التشريحي للرقبة. الرقبة، أو العمود الفقري العنقي، هي جزء معقد وحيوي من جسم الإنسان، وهي مصممة لتوفير الدعم للرأس الثقيل وتوفير نطاق واسع من الحركة، بالإضافة إلى حماية الحبل الشوكي والأعصاب التي تمر عبرها.
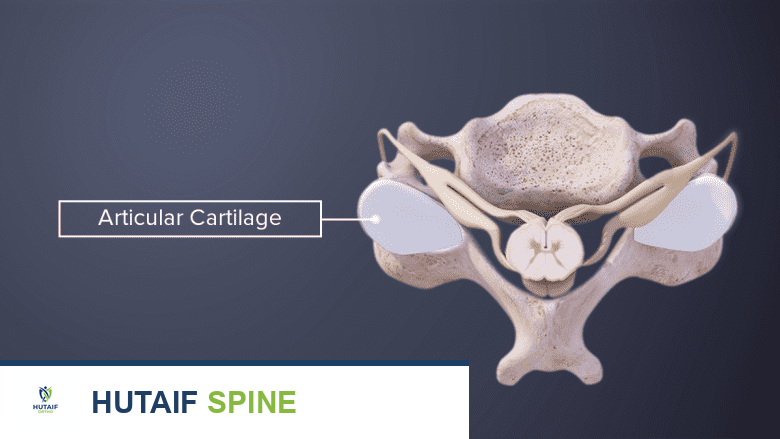
تتكون الرقبة من سبع فقرات عنقية (C1-C7)، وهي أصغر الفقرات في العمود الفقري وأكثرها مرونة. بين كل فقرتين، توجد أقراص بين فقرية تعمل كوسائد لامتصاص الصدمات وتسمح بالحركة السلسة. هذه الأقراص تتكون من مركز هلامي ناعم (النواة اللبية) وطبقة خارجية صلبة (الحلقة الليفية).
بالإضافة إلى الفقرات والأقراص، تحتوي الرقبة على:
*
المفاصل الوجيهية (Facet Joints):
وهي مفاصل صغيرة تقع في الجزء الخلفي من الفقرات، وتساعد على توجيه حركة الرقبة وتوفير الاستقرار. هذه المفاصل مغطاة بغضاريف ناعمة تسمح بانزلاق العظام بسلاسة.
*
الأربطة والعضلات:
شبكة معقدة من الأربطة والعضلات تدعم العمود الفقري العنقي وتسمح بحركات الرأس والرقبة في اتجاهات متعددة.
*
الأعصاب:
يمر الحبل الشوكي عبر القناة الشوكية في الفقرات، وتتفرع منه أعصاب شوكية تخرج بين الفقرات لتغذي الذراعين والكتفين وأجزاء أخرى من الجسم.
كيف تتطور خشونة الفقرات؟
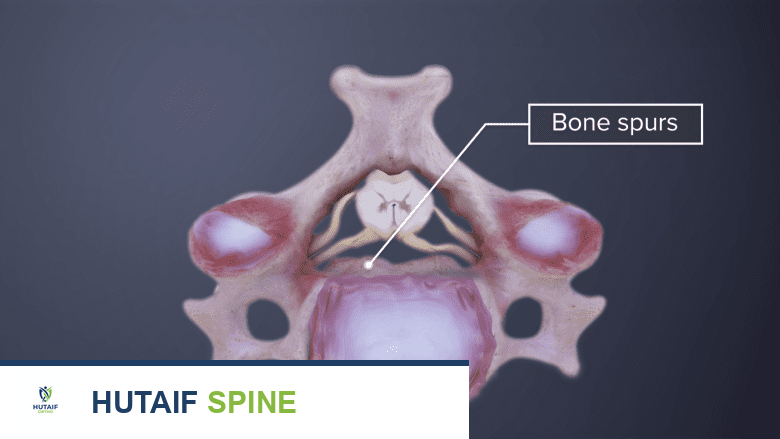
تحدث خشونة فقرات الرقبة عندما تتآكل الغضاريف الواقية في المفاصل الوجيهية أو الأقراص البين فقرية. هذا التآكل يؤدي إلى احتكاك العظام ببعضها، مما يسبب الألم والالتهاب. مع مرور الوقت، قد يحاول الجسم إصلاح هذا التلف عن طريق تكوين نتوءات عظمية صغيرة تسمى "النتوءات العظمية" (Bone Spurs أو Osteophytes). هذه النتوءات يمكن أن تضيق المساحات التي تمر فيها الأعصاب أو الحبل الشوكي، مما يؤدي إلى ضغط على الأعصاب وظهور أعراض مثل الألم المنتشر، التنميل، أو الضعف في الذراعين.
فهم هذه التراكيب وكيفية تأثرها بالخشونة يساعد المرضى على استيعاب سبب أعراضهم وأهمية التشخيص الدقيق.
الأسباب وعوامل الخطر لخشونة فقرات الرقبة
خشونة فقرات الرقبة هي عملية تنكسية تحدث عادة مع التقدم في العمر، ولكن هناك عدة عوامل يمكن أن تزيد من خطر الإصابة بها أو تسرع من تطورها. فهم هذه الأسباب وعوامل الخطر يساعد في الوقاية وإدارة الحالة.
الأسباب الرئيسية:
- العمر: يعتبر التقدم في العمر هو السبب الرئيسي. مع مرور السنين، تبدأ الغضاريف في التآكل وتفقد مرونتها وقدرتها على امتصاص الصدمات.
- التآكل والتمزق اليومي: الاستخدام المتكرر للرقبة والحركات المتكررة على مر السنين تؤدي إلى تآكل تدريجي في المفاصل والأقراص.
عوامل الخطر:
- الإصابات السابقة للرقبة: أي إصابة سابقة في الرقبة، مثل حوادث السيارات (إصابات الرقبة الارتدادية - Whiplash) أو السقوط، يمكن أن تزيد من خطر تطور الخشونة لاحقًا.
- الوراثة: إذا كان هناك تاريخ عائلي لخشونة المفاصل، فقد تكون أكثر عرضة للإصابة بها.
- المهن التي تتطلب حركات متكررة للرقبة أو وضعيات غير صحيحة: بعض المهن التي تتطلب النظر إلى الأسفل لفترات طويلة (مثل الجراحين، أطباء الأسنان، عمال المكاتب الذين يستخدمون الكمبيوتر لساعات طويلة) أو حمل أوزان ثقيلة على الرأس، يمكن أن تزيد من الضغط على فقرات الرقبة.
- سوء الوضعية (Poor Posture): الجلوس أو الوقوف بوضعية غير صحيحة لفترات طويلة يضع ضغطًا غير طبيعي على الرقبة ويساهم في تآكل الغضاريف.
- البدانة: الوزن الزائد يمكن أن يزيد من الضغط على المفاصل في جميع أنحاء الجسم، بما في ذلك الرقبة.
- التدخين: أظهرت بعض الدراسات أن التدخين قد يؤثر سلبًا على صحة الأقراص الفقرية ويسرع من عملية التنكس.
- الأمراض الالتهابية المزمنة: بعض أمراض المناعة الذاتية مثل التهاب المفاصل الروماتويدي يمكن أن تزيد من خطر تلف المفاصل.
فهم هذه العوامل يساعد الأفراد على اتخاذ خطوات وقائية وتعديل نمط حياتهم لتقليل المخاطر، وفي حال ظهور الأعراض، يوجه الطبيب نحو التشخيص الصحيح.
الأعراض الشائعة لخشونة فقرات الرقبة
يمكن أن تختلف أعراض خشونة فقرات الرقبة من شخص لآخر، وتتراوح شدتها من خفيفة إلى شديدة. في بعض الحالات، قد لا تظهر أي أعراض على الإطلاق، ويكتشف المرض بالصدفة أثناء فحوصات أخرى. ومع ذلك، عندما تظهر الأعراض، فإنها عادة ما تكون مزمنة وقد تتفاقم بمرور الوقت.
الأعراض الأكثر شيوعًا:
- ألم الرقبة: هو العرض الأكثر شيوعًا. يمكن أن يكون الألم خفيفًا ومستمرًا أو حادًا ومتقطعًا. قد يزداد سوءًا مع الحركة أو بعد فترات طويلة من الجلوس أو الوقوف.
- تصلب الرقبة (Stiffness): غالبًا ما يكون التصلب أسوأ في الصباح أو بعد فترات من عدم النشاط. قد يجد المريض صعوبة في تحريك رقبته بحرية، خاصة عند محاولة الالتفات إلى الجانب أو إمالة الرأس.
- صداع: يمكن أن ينتشر الألم من الرقبة إلى الرأس، مما يسبب صداعًا في مؤخرة الرأس أو على جانبيها.
- ألم ينتشر إلى الكتفين والذراعين: إذا كان هناك ضغط على الأعصاب الخارجة من الرقبة، فقد يشعر المريض بألم حاد أو حارق يمتد إلى الكتف، الذراع، الساعد، وقد يصل إلى اليد والأصابع.
- تنميل أو وخز في الذراعين واليدين: يمكن أن يكون هذا إشارة إلى ضغط الأعصاب. قد يشعر المريض بإحساس "الدبابيس والإبر" (Pins and Needles).
- ضعف في الذراعين أو اليدين: في الحالات الأكثر تقدمًا، يمكن أن يؤدي ضغط الأعصاب الشديد إلى ضعف في عضلات الذراعين أو اليدين، مما يجعل الإمساك بالأشياء صعبًا.
- صوت طقطقة أو فرقعة في الرقبة: قد يسمع المريض أو يشعر بصوت طقطقة أو احتكاك عند تحريك الرقبة، نتيجة لاحتكاك العظام ببعضها.
- نطاق حركة محدود: صعوبة في تدوير الرأس أو إمالته بشكل كامل.
أعراض أقل شيوعًا (ولكنها قد تكون خطيرة):
في حالات نادرة، إذا كان هناك ضغط شديد على الحبل الشوكي نفسه (اعتلال النخاع العنقي)، فقد تظهر أعراض أكثر خطورة تتطلب تدخلًا طبيًا فوريًا:
* فقدان التوازن أو صعوبة في المشي.
* ضعف عام في الساقين.
* فقدان السيطرة على المثانة أو الأمعاء.
* تنميل أو ضعف في جميع الأطراف.
من المهم جدًا عدم تجاهل هذه الأعراض وطلب المشورة الطبية فورًا. يمكن أن تتشابه هذه الأعراض مع حالات أخرى، لذلك من الضروري زيارة طبيب متخصص مثل الأستاذ الدكتور محمد هطيف لإجراء تشخيص دقيق ووضع خطة علاج مناسبة.
التشخيص الدقيق لخشونة فقرات الرقبة: رحلة نحو الفهم والعلاج
نظرًا لأن بعض الحالات يمكن أن تسبب أعراضًا مشابهة لخشونة فقرات الرقبة، فمن الضروري استشارة الطبيب للحصول على تشخيص دقيق ووضع خطة علاج فعالة. يبدأ التشخيص عادةً بزيارة أولية للطبيب تتضمن تاريخًا مرضيًا وفحصًا بدنيًا، وقد يتبعها فحوصات تشخيصية متقدمة إذا لزم الأمر.
الزيارة الأولية للطبيب
للتوصل إلى تشخيص سبب ألم رقبة المريض، سيبدأ الطبيب على الأرجح بالخطوات التالية:
مراجعة التاريخ الطبي للمريض

يُعد التاريخ الطبي الشامل خطوة مهمة في تشخيص خشونة فقرات الرقبة.
تُعد هذه الخطوة حجر الزاوية في عملية التشخيص. سيقوم الطبيب بطرح أسئلة مفصلة حول:
*
الأعراض الحالية:
متى بدأت الأعراض؟ ما هي طبيعة الألم (حاد، خفيف، حارق)؟ هل ينتشر الألم إلى أجزاء أخرى من الجسم (مثل الذراعين)؟ ما هي العوامل التي تزيد أو تخفف من الألم؟ هل هناك تنميل، وخز، أو ضعف؟
*
التاريخ المرضي السابق:
هل عانى المريض من إصابات سابقة في الرقبة أو العمود الفقري؟ هل لديه أي حالات طبية مزمنة أخرى (مثل السكري، أمراض القلب، أمراض المناعة الذاتية)؟
*
الأدوية الحالية:
ما هي الأدوية التي يتناولها المريض حاليًا، بما في ذلك الأدوية التي لا تستلزم وصفة طبية والمكملات الغذائية؟
*
نمط الحياة والعادات:
هل يمارس المريض أي أنشطة رياضية؟ ما هي طبيعة عمله؟ هل يدخن؟ هل يتبع نظامًا غذائيًا معينًا؟
*
التاريخ العائلي:
هل هناك أي تاريخ عائلي لخشونة المفاصل أو أمراض العمود الفقري؟
من خلال جمع قائمة مفصلة بأعراض المريض الحالية، تاريخه الطبي السابق، وعادات نمط حياته الحالية، يمكن استبعاد العديد من الحالات ببساطة، مما يساعد في تضييق نطاق التشخيص المحتمل.
إجراء فحص بدني
يتضمن الفحص البدني التحقق من وجود تشوهات، ضعف، وردود أفعال.
لمزيد من تضييق قائمة الأسباب المحتملة لألم الرقبة، سيقوم الطبيب بإجراء فحص بدني شامل يتضمن:
*
الجس (Palpation):
سيقوم الطبيب بلمس (جس) رقبة المريض للتحقق من وجود أي تشوهات أو مناطق مؤلمة عند اللمس.
*
تقييم نطاق الحركة (Range of Motion):
سيطلب الطبيب من المريض تحريك رقبته في اتجاهات مختلفة (إمالة، تدوير، ثني) لتقييم مدى مرونتها وأي قيود في الحركة.
*
تقييم القوة العضلية (Muscle Strength):
سيتم اختبار قوة عضلات الرقبة والذراعين للبحث عن أي ضعف قد يشير إلى ضغط على الأعصاب.
*
فحص ردود الأفعال (Reflexes):
سيتم فحص ردود الأفعال في الذراعين والساقين لتقييم وظيفة الأعصاب.
*
اختبار سبيرلينج (Spurling's Test):
إذا اشتكى المريض من أعراض تنتشر إلى الذراع، فمن المرجح أن يجري الطبيب اختبار سبيرلينج. يتضمن هذا الاختبار تطبيق ضغط لطيف على الجزء العلوي من الرأس بينما يكون الرأس مائلًا إلى الجانب. يتحقق اختبار سبيرلينج مما إذا كان ضغط العمود الفقري العنقي (مؤقتًا) يزيد أو يعيد ظهور أعراض المريض، مما قد يشير إلى انضغاط عصب.
*
فحص المشي والتوازن:
في حالات الاشتباه بضغط الحبل الشوكي، قد يطلب الطبيب من المريض المشي لتقييم التوازن والتنسيق.
إذا جمع الطبيب معلومات كافية للاشتباه في خشونة فقرات الرقبة، فمن المرجح أن يوصي ببدء المريض في برنامج علاجي غير جراحي مبدئي.
التقنيات التشخيصية المتقدمة
إذا لم يوفر التاريخ الطبي والفحص البدني معلومات كافية للطبيب، أو إذا لم توفر خطة العلاج الأولية الراحة، فقد يطلب الطبيب إجراء فحوصات تشخيصية متقدمة. قد يشمل ذلك واحدًا أو أكثر مما يلي:
الأشعة السينية (X-ray)
باستخدام الإشعاع الكهرومغناطيسي، يمكن للأشعة السينية (الراديوغراف) للعمود الفقري أن تظهر صورًا جيدة للعظام والغضاريف، وما إذا كانت تتآكل. يمكن للأشعة السينية أن تكشف عن:
*
تضييق المسافات بين الفقرات:
يشير إلى تآكل الأقراص الفقرية.
*
النتوءات العظمية (Osteophytes):
وهي نمو عظمي إضافي يحاول الجسم تكوينه للتعويض عن تآكل الغضاريف.
*
تصلب العظام تحت الغضاريف (Subchondral Sclerosis):
علامة على تآكل الغضاريف.
*
تغيرات في محاذاة العمود الفقري:
قد تشير إلى عدم استقرار.
على الرغم من أنها مفيدة لرؤية العظام، إلا أن الأشعة السينية لا تظهر الأنسجة الرخوة مثل الأقراص أو الأعصاب بوضوح.
التصوير بالرنين المغناطيسي (MRI scan)
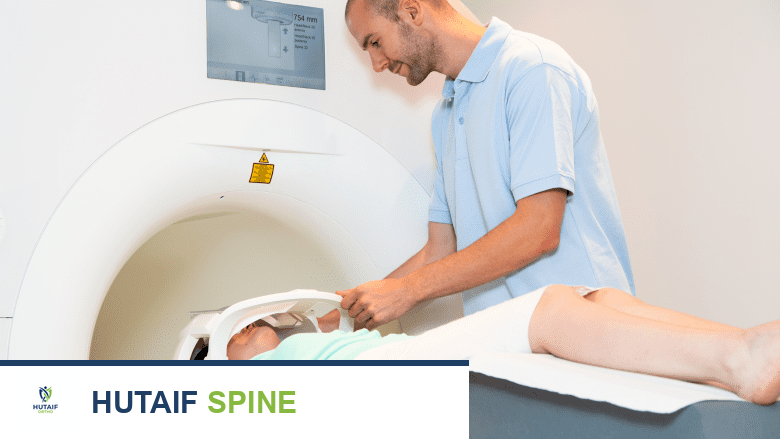
يُعد التصوير بالرنين المغناطيسي أداة تشخيصية مفيدة تساعد في تحديد انضغاط الأعصاب.
باستخدام موجات الراديو ومغناطيس قوي، يُنشئ التصوير بالرنين المغناطيسي سلسلة من المقاطع العرضية التفصيلية للأنسجة الرخوة والعظام. لا يُظهر التصوير بالرنين المغناطيسي العظام بنفس جودة الأشعة السينية، ولكنه أفضل في إظهار الأنسجة الرخوة ويمكن أن يكون مفيدًا إذا كان يُشتبه في انضغاط الأعصاب. يمكن للرنين المغناطيسي أن يكشف عن:
*
انزلاق غضروفي (Disc Herniation):
خروج المادة الهلامية من القرص الضاغطة على الأعصاب.
*
تضيق القناة الشوكية (Spinal Stenosis):
تضييق المساحة التي يمر فيها الحبل الشوكي.
*
تضيق الثقوب العصبية (Foraminal Stenosis):
تضييق المساحات التي تخرج منها الأعصاب.
*
التهاب الأنسجة الرخوة.
*
تلف الأربطة والأوتار.
يُعد الرنين المغناطيسي أداة لا تقدر بثمن في تحديد مصدر الألم العصبي.
الحقن التشخيصية
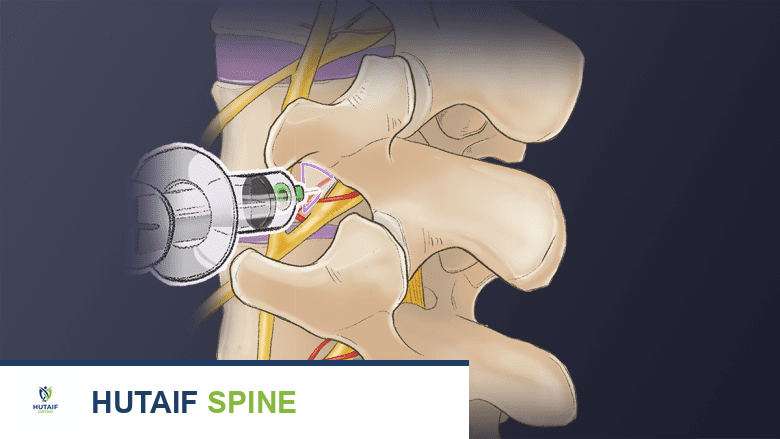
قد توفر حقنة المفصل الوجيهي العنقي راحة مؤقتة من الألم عن طريق تقليل الالتهاب.
يمكن لأخصائي طبي معتمد، باستخدام توجيه الأشعة السينية (Fluoroscopy) لضمان الدقة، أن يقوم بحقن دواء (ستيرويد و/أو مخدر) مباشرة في المفصل الوجيهي العنقي أو بالقرب منه.
*
حقنة المفصل الوجيهي العنقي (Cervical Facet Injection):
تُحقن مباشرة في المفصل.
*
حقنة العصب الفرعي الإنسي (Medial Branch Nerve Block):
تُحقن بالقرب من المفصل وتوصل الدواء إلى الأعصاب الصغيرة التي تحمل إشارات الألم من المفصل الوجيهي إلى الدماغ.
بينما يمكن أن توفر هذه الأنواع من الحقن راحة مؤقتة لعدة أسابيع أو بضعة أشهر، إلا أنها تُستخدم بشكل أكبر كأداة تشخيصية لمعرفة ما إذا كان المفصل الوجيهي هو مصدر الألم. إذا شعر المريض بتحسن كبير بعد الحقنة، فهذا يشير بقوة إلى أن المفصل هو المشكلة. تشير بعض الدراسات إلى أن حقن العصب الفرعي الإنسي تميل إلى توفير راحة أطول أمدًا من حقن المفاصل الوجيهية في العمود الفقري العنقي.
اختبارات التخطيط الكهربي للعضلات والأعصاب (Electrodiagnostic testing)
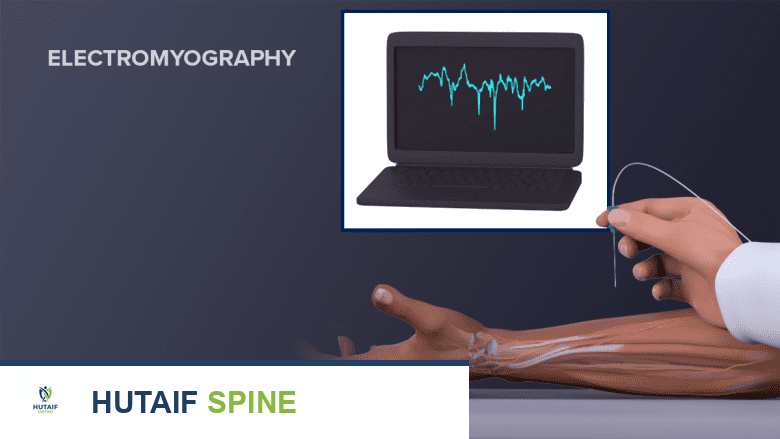
يقوم تخطيط كهربية العضلات بمراقبة وظيفة العضلات والأعصاب عن طريق تتبع النشاط الكهربائي في العضلات.
يمكن إجراء اختبارات مختلفة للتحقق من وظيفة الأعصاب. يتم إجراء اختبارين شائعين معًا غالبًا:
*
تخطيط كهربية العضلات (Electromyography - EMG):
يقيس النشاط الكهربائي في العضلات. يتم إدخال إبر صغيرة في العضلات لتسجيل النشاط الكهربائي أثناء الراحة وأثناء الانقباض.
*
دراسة توصيل الأعصاب (Nerve Conduction Study - NCS):
تقيس مدى سرعة إرسال الأعصاب للإشارات. يتم وضع أقطاب كهربائية على الجلد فوق العصب ويتم إرسال نبضات كهربائية صغيرة لقياس سرعة وقوة الإشارة.
يمكن أن تشير المشكلة المكتشفة أثناء اختبار التخطيط الكهربي للعضلات والأعصاب إلى انضغاط عصب في الرقبة بسبب تنكس العمود الفقري.
هذه ليست قائمة كاملة بالتقنيات التشخيصية المتقدمة. توجد العديد من الاحتمالات الأخرى، بما في ذلك التصوير المقطعي المحوسب (CT scan) مع صبغة النخاع (Myelogram)، والذي يوفر صورًا مفصلة للعظام ويساعد على رؤية الضغط على الحبل الشوكي والأعصاب.
تميل الفحوصات التشخيصية المتقدمة إلى أن تكون مكلفة وغير مريحة، لذلك لا تُستخدم عادةً إلا إذا تم استنفاد الخيارات التشخيصية الأخرى أو إذا كانت هناك حاجة ماسة لتحديد سبب الأعراض بدقة قبل التخطيط للتدخلات الجراحية.
التشخيص قد يكون صعبًا
لا يوجد اختبار واحد يمكن استخدامه لتشخيص خشونة فقرات الرقبة بشكل قاطع. بدلاً من ذلك، سيقوم الطبيب بجمع أكبر قدر ممكن من المعلومات ذات الصلة لاستبعاد حالات معينة وتضييق القائمة للوصول في النهاية إلى تشخيص دقيق.
علاوة على ذلك، من المهم تذكر أن دراسات التصوير، مثل الأشعة السينية أو التصوير بالرنين المغناطيسي أو التصوير المقطعي، قد تظهر نتائج لا تتطابق مع أعراض المريض. على سبيل المثال، قد يشير التصوير بالرنين المغناطيسي إلى تنكس شديد في العمود الفقري ولكن قد لا تبدو أعراض المريض ناجمة عن تلك المنطقة. وبالمثل، قد يعاني المريض من أعراض شديدة ولكن قد لا يظهر التصوير بالرنين المغناطيسي تنكسًا كبيرًا في العمود الفقري.
على هذا النحو، من المهم أن تتناول أي خطة علاجية أعراض المريض المعلنة بدلاً من الاعتماد فقط على دراسة تصوير أو أي اختبار تشخيصي آخر. الخبرة السريرية للطبيب، مثل الأستاذ الدكتور محمد هطيف ، هي المفتاح لربط نتائج الفحوصات بالأعراض الفعلية للمريض ووضع خطة علاج شاملة.
العلاج الشامل لخشونة فقرات الرقبة
بعد التشخيص الدقيق، يتم وضع خطة علاجية مخصصة تهدف إلى تخفيف الألم، تحسين وظيفة الرقبة، ومنع تفاقم الحالة. في معظم الحالات، يبدأ العلاج بالطرق التحفظية غير الجراحية، وقد يتم اللجوء إلى التدخلات الجراحية فقط عندما تفشل العلاجات الأخرى أو في الحالات الشديدة التي تهدد وظيفة الأعصاب.
1. العلاج التحفظي (غير الجراحي)
هذه هي الخطوة الأولى في علاج معظم حالات خشونة فقرات الرقبة، وتشمل:
-
الأدوية:
- مسكنات الألم التي لا تستلزم وصفة طبية: مثل مضادات الالتهاب غير الستيرويدية (NSAIDs) مثل الإيبوبروفين والنابروكسين، لتخفيف الألم والالتهاب.
- مرخيات العضلات: للمساعدة في تخفيف تشنجات عضلات الرقبة.
- مسكنات الألم الموصوفة: في بعض الحالات، قد يصف الطبيب مسكنات ألم أقوى أو أدوية معينة للألم العصبي.
-
العلاج الطبيعي (Physical Therapy):
يُعد العلاج الطبيعي جزءًا أساسيًا من خطة العلاج. يهدف إلى:
- تقوية عضلات الرقبة والكتفين لدعم العمود الفقري بشكل أفضل.
- تحسين نطاق حركة الرقبة.
- تعليم المريض الوضعيات الصحيحة وتعديل الأنشطة اليومية.
- استخدام تقنيات مثل العلاج بالحرارة أو البرودة، التدليك، الموجات فوق الصوتية، والتحفيز الكهربائي لتخفيف الألم والالتهاب.
-
تعديل نمط الحياة:
- الوضعية الصحيحة: الحفاظ على وضعية جيدة عند الجلوس، الوقوف، واستخدام الأجهزة الإلكترونية.
- الراحة: تجنب الأنشطة التي تزيد الألم.
- ممارسة الرياضة بانتظام: التمارين منخفضة التأثير مثل المشي والسباحة يمكن أن تساعد في الحفاظ على مرونة المفاصل وتقوية العضلات.
- فقدان الوزن: إذا كان المريض يعاني من زيادة الوزن، فإن فقدانه يمكن أن يقلل الضغط على المفاصل.
- الكمادات الساخنة والباردة: يمكن أن تساعد في تخفيف الألم والتيبس.
- دعامات الرقبة (Neck Braces): قد يوصى باستخدام دعامة الرقبة لفترة قصيرة لتوفير الدعم وتقليل الحركة، ولكن الاستخدام المطول قد يؤدي إلى ضعف العضلات.
2. الحقن
كما ذكرنا في قسم التشخيص، يمكن أن تكون الحقن ذات فائدة علاجية بالإضافة إلى دورها التشخيصي:
- حقن الستيرويد فوق الجافية (Epidural Steroid Injections): يتم حقن الستيرويدات في الفراغ حول الحبل الشوكي والأعصاب لتخفيف الالتهاب والألم العصبي.
- حقن المفاصل الوجيهية (Facet Joint Injections): تُحقن الستيرويدات والمخدر الموضعي مباشرة في المفاصل الوجيهية لتخفيف الألم والالتهاب.
- حقن الأعصاب الفرعية الإنسية (Medial Branch Nerve Blocks): تُستخدم لتشخيص وعلاج الألم الناتج عن المفاصل الوجيهية. إذا نجحت، يمكن إجراء استئصال العصب بالترددات الراديوية (Radiofrequency Ablation) لتدمير الأعصاب الصغيرة التي تحمل إشارات الألم من المفصل، مما يوفر راحة أطول أمدًا.
3. التدخل الجراحي
يُعد التدخل الجراحي عادةً الملاذ الأخير، ويُوصى به فقط عندما تفشل العلاجات التحفظية في تخفيف الأعراض الشديدة، أو عندما يكون هناك دليل على ضغط شديد على الحبل الشوكي أو الأعصاب يسبب ضعفًا متزايدًا أو مشاكل عصبية خطيرة. تهدف الجراحة إلى تخفيف الضغط على الحبل الشوكي أو الأعصاب واستعادة استقرار العمود الفقري.
تشمل الإجراءات الجراحية الشائعة:
*
استئصال القرص العنقي الأمامي ودمج الفقرات (Anterior Cervical Discectomy and Fusion - ACDF):
يتم إزالة القرص التالف من الجزء الأمامي للرقبة، ثم يتم دمج الفقرات باستخدام طعم عظمي وصفيحة معدنية.
*
استبدال القرص العنقي الاصطناعي (Cervical Artificial Disc Replacement - ADR):
بدلاً من دمج الفقرات، يتم استبدال القرص التالف بقرص اصطناعي للحفاظ على حركة الرقبة.
*
استئصال الصفيحة الفقرية (Laminectomy):
يتم إزالة جزء من العظم في الجزء الخلفي من الفقرة لتوسيع القناة الشوكية وتخفيف الضغط على الحبل الشوكي.
*
تثبيت الفقرات العنقية (Cervical Fusion):
دمج فقرتين أو أكثر بشكل دائم لتقليل الحركة وتخفيف الألم.
يعتمد اختيار نوع الجراحة على موقع وشدة الضغط العصبي، والحالة الصحية العامة للمريض. يتطلب اتخاذ قرار الجراحة تقييمًا دقيقًا من قبل جراح عظام متخصص في العمود الفقري، مثل الأستاذ الدكتور محمد هطيف ، الذي يمكنه تقديم المشورة الأ
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك