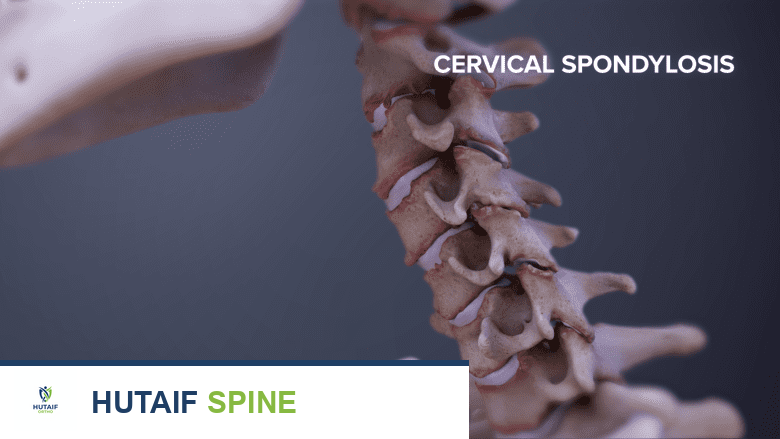
تشخيص ألم الرقبة الناتج عن التهاب الفقار اللاصق: دليلك الشامل مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية السريعة: تشخيص ألم الرقبة الناتج عن التهاب الفقار اللاصق (AS) يعتمد على تاريخ المريض، الفحص السريري، الأشعة، وتحاليل الدم، خاصة جين HLA-B27. العلاج يهدف لتخفيف الألم وتقليل الالتهاب والحفاظ على وظيفة العمود الفقري من خلال الأدوية والعلاج الطبيعي.
مقدمة: ألم الرقبة ليس دائمًا مجرد شد عضلي
يُعد ألم الرقبة شكوى شائعة جدًا، ويمكن أن ينجم عن أسباب عديدة تتراوح من الإجهاد العضلي البسيط إلى حالات أكثر تعقيدًا. ومع ذلك، عندما يصبح ألم الرقبة مزمنًا ومصحوبًا بتيبس، خاصة في الصباح، فقد يكون مؤشرًا على حالة التهابية مزمنة مثل التهاب الفقار اللاصق (Ankylosing Spondylitis)، وهو مرض روماتيزمي يؤثر بشكل رئيسي على العمود الفقري.
في كثير من الأحيان، يبدأ التهاب الفقار اللاصق في الجزء السفلي من الظهر والمفاصل العجزية الحرقفية قبل أن يمتد تدريجيًا إلى الرقبة. ورغم أن الأعراض قد تبدأ في أسفل العمود الفقري، إلا أن العديد من المرضى يبدأون في الشعور بألم الرقبة والتيبس الناتج عن التهاب الفقار اللاصق قبل أن يتم تشخيص حالتهم بشكل رسمي.
يهدف هذا الدليل الشامل إلى تسليط الضوء على كيفية تشخيص ألم الرقبة المرتبط بالتهاب الفقار اللاصق، مع التركيز على أهمية التشخيص المبكر والدقيق لضمان أفضل النتائج العلاجية. إن فهم هذه الحالة المعقدة والتعرف على علاماتها يمكن أن يحدث فرقًا كبيرًا في جودة حياة المريض.
فهم التهاب الفقار اللاصق وتأثيره على العمود الفقري
التهاب الفقار اللاصق (Ankylosing Spondylitis - AS) هو شكل مزمن من التهاب المفاصل يصيب بشكل أساسي العمود الفقري، مما يؤدي إلى التهاب في الفقرات والمفاصل العجزية الحرقفية التي تربط قاعدة العمود الفقري بالحوض. بمرور الوقت، يمكن أن يؤدي هذا الالتهاب إلى اندماج الفقرات، مما يجعل العمود الفقري أقل مرونة ويؤدي إلى وضعية انحناء للأمام تُعرف باسم "حدبة الاستقامة".
عادة ما يبدأ المرض في المفاصل العجزية الحرقفية وأسفل الظهر (العمود الفقري القطني) قبل أن يتطور ببطء، على مدى أشهر أو سنوات، ليصل إلى الجزء العلوي من العمود الفقري، بما في ذلك الرقبة (العمود الفقري العنقي). عندما يصل الالتهاب إلى الرقبة، فإنه يسبب ألمًا وتيبسًا يمكن أن يؤثر بشكل كبير على الحركة اليومية وجودة الحياة.
التشريح الأساسي للعمود الفقري والمفاصل المتأثرة
لفهم كيفية تأثير التهاب الفقار اللاصق على الرقبة، من المهم أن نلقي نظرة سريعة على تشريح العمود الفقري والمفاصل الرئيسية التي يتأثر بها هذا المرض:
- العمود الفقري العنقي (الرقبة): يتكون هذا الجزء من سبع فقرات (C1-C7) وهو الأكثر مرونة في العمود الفقري، مما يسمح بحركة واسعة للرأس والرقبة. عندما يصاب بالتهاب الفقار اللاصق، يمكن أن يؤدي الالتهاب إلى تيبس وألم شديد، وفي الحالات المتقدمة، قد يحدث اندماج للفقرات مما يحد من حركة الرقبة بشكل دائم. يمكنك معرفة المزيد عن تشريح العمود الفقري العنقي .
- العمود الفقري القطني (أسفل الظهر): يتكون من خمس فقرات (L1-L5) ويوفر الدعم لمعظم وزن الجسم. غالبًا ما تكون هذه المنطقة هي نقطة البداية لأعراض التهاب الفقار اللاصق.
- المفاصل العجزية الحرقفية: هي مفاصل قوية تربط الجزء السفلي من العمود الفقري (العجز) بالحوض (الحرقفة). هذه المفاصل هي الموقع الأكثر شيوعًا لبداية الالتهاب في التهاب الفقار اللاصق، حيث تظهر فيها التغيرات الالتهابية غالبًا في الأشعة السينية قبل ظهورها في أجزاء أخرى من العمود الفقري. للمزيد من التفاصيل، يمكنك قراءة تشريح المفصل العجزي الحرقفي .
فهم هذه المكونات التشريحية يساعد في تقدير مسار المرض وكيفية تأثيره على وظيفة العمود الفقري بأكمله، بدءًا من أسفل الظهر وصولاً إلى الرقبة.
الأسباب وعوامل الخطر لالتهاب الفقار اللاصق
على الرغم من أن السبب الدقيق لالتهاب الفقار اللاصق لا يزال غير مفهوم تمامًا، إلا أن الأبحاث تشير إلى وجود مزيج من العوامل الوراثية والبيئية التي تلعب دورًا في تطور المرض.
العوامل الوراثية: جين HLA-B27
يُعد العامل الوراثي الأبرز المرتبط بالتهاب الفقار اللاصق هو وجود جين يسمى HLA-B27. يحمل معظم الأشخاص المصابين بالتهاب الفقار اللاصق هذا الجين. ومع ذلك، من المهم ملاحظة أن:
- وجود جين HLA-B27 لا يعني بالضرورة أن الشخص سيصاب بالمرض. فالعديد من الأشخاص الذين يحملون هذا الجين لا يصابون أبدًا بالتهاب الفقار اللاصق.
- يمكن أن يصاب بعض الأشخاص بالتهاب الفقار اللاصق دون أن يكونوا حاملين لهذا الجين.
هذا يشير إلى أن جين HLA-B27 يزيد من قابلية الإصابة بالمرض، ولكن عوامل أخرى، ربما بيئية أو مناعية، يجب أن تكون موجودة لتحفيز تطوره.
عوامل الخطر الأخرى
بالإضافة إلى العامل الوراثي، هناك بعض عوامل الخطر الأخرى التي قد تزيد من احتمالية الإصابة بالتهاب الفقار اللاصق:
- العمر: يبدأ المرض عادة في أواخر مرحلة المراهقة أو مرحلة البلوغ المبكر، وعادة ما تظهر الأعراض قبل سن الأربعين.
- الجنس: كان يُعتقد سابقًا أن المرض يصيب الرجال أكثر من النساء، ولكن الأبحاث الحديثة تشير إلى أن النسبة قد تكون متساوية تقريبًا، مع اختلاف في شدة الأعراض وطرق التعبير عن المرض بين الجنسين. قد تكون الأعراض عند النساء أقل حدة أو أكثر انتشارًا في المفاصل الطرفية، مما قد يؤخر التشخيص.
- التاريخ العائلي: إذا كان هناك تاريخ عائلي للإصابة بالتهاب الفقار اللاصق، فإن خطر الإصابة يزداد.
فهم هذه العوامل يساعد الأطباء على تحديد الأشخاص الأكثر عرضة للإصابة بالمرض ويوجه عملية التشخيص، خاصة عندما تكون الأعراض غير واضحة في البداية.
الأعراض الشائعة لالتهاب الفقار اللاصق وتأثيره على الرقبة
تتطور أعراض التهاب الفقار اللاصق بشكل تدريجي على مدى أسابيع أو أشهر، وغالبًا ما تكون خفيفة في البداية، مما يجعل التشخيص المبكر تحديًا.
الأعراض الأولية (غالبًا في أسفل الظهر والمفاصل العجزية الحرقفية)
- الألم والتيبس في أسفل الظهر والأرداف: هذا هو العرض الأكثر شيوعًا ويكون أسوأ في الصباح أو بعد فترات طويلة من الراحة أو عدم النشاط. يتحسن الألم عادة مع الحركة والنشاط البدني.
- ألم ينتشر إلى مؤخرة الفخذين: قد يشعر المريض بألم يشبه عرق النسا، ولكنه عادة لا يمتد إلى ما دون الركبة.
- الاستيقاظ من النوم بسبب الألم: غالبًا ما يوقظ الألم المريض في النصف الثاني من الليل.
تطور الأعراض إلى الرقبة
مع تقدم المرض، يمكن أن يمتد الالتهاب إلى العمود الفقري العنقي، مما يسبب:
- ألم الرقبة وتيبسها: يصبح ألم الرقبة مزمنًا ويصاحبه تيبس شديد، خاصة في الصباح. قد يجد المريض صعوبة في تحريك رأسه أو النظر إلى الجانب أو الأعلى.
- صعوبة في الحفاظ على وضعية مستقيمة: قد يشعر المريض بأن رأسه يميل إلى الأمام، ويجد صعوبة في الوقوف بظهر مستقيم أو لمس الحائط برأسه عند الوقوف بظهر مستقيم.
- انخفاض نطاق حركة الرقبة: يصبح من الصعب القيام بالحركات اليومية مثل القيادة أو استخدام الهاتف بسبب محدودية حركة الرقبة.
أعراض أخرى قد تصاحب التهاب الفقار اللاصق
بالإضافة إلى أعراض العمود الفقري، يمكن أن يؤثر التهاب الفقار اللاصق على أجزاء أخرى من الجسم:
- التعب الشديد: يُعد التعب من الأعراض الشائعة والمُنهكة للمرضى.
- التهاب العين (التهاب القزحية الأمامي أو القزحية): يمكن أن يسبب ألمًا في العين، احمرارًا، حساسية للضوء، وتشوشًا في الرؤية.
- ألم وتورم في المفاصل الطرفية: مثل الوركين، الركبتين، الكاحلين، أو الكتفين.
- التهاب المفاصل (Enthesitis): وهو التهاب في الأماكن التي تتصل فيها الأوتار والأربطة بالعظام، مثل وتر أخيل أو كعب القدم.
- مشاكل في الجهاز الهضمي: قد يعاني بعض المرضى من التهاب الأمعاء.
- مشاكل في القلب أو الرئة: في حالات نادرة، يمكن أن يؤثر المرض على القلب أو الرئتين.
إن الانتباه إلى هذه الأعراض، خاصة إذا كانت مزمنة وتتفاقم مع الراحة وتتحسن مع الحركة، يُعد خطوة أولى حاسمة نحو التشخيص الصحيح.
رحلة التشخيص الدقيق لالتهاب الفقار اللاصق
تشخيص التهاب الفقار اللاصق، وخاصة عندما يكون ألم الرقبة هو العرض الأبرز، يتطلب نهجًا شاملاً ودقيقًا. لا يوجد اختبار واحد يمكنه تأكيد التشخيص بشكل قاطع، بل يعتمد الأمر على تجميع الأدلة التي تشير بقوة إلى التهاب الفقار اللاصق مع استبعاد الحالات الأخرى المشابهة. الأستاذ الدكتور محمد هطيف، بخبرته الواسعة في جراحة العظام والعمود الفقري في صنعاء، يقدم رعاية تشخيصية وعلاجية متكاملة لمرضى التهاب الفقار اللاصق.
أهمية التشخيص المبكر
يُعد التشخيص المبكر لالتهاب الفقار اللاصق أمرًا بالغ الأهمية. فالتأخر في التشخيص، والذي قد يستغرق سنوات في بعض الحالات بسبب طبيعة الأعراض المبكرة التي قد تكون خفيفة أو غير محددة، يمكن أن يؤدي إلى تفاقم المرض وتطور تلف هيكلي لا رجعة فيه في العمود الفقري. التشخيص المبكر يتيح بدء العلاج في الوقت المناسب، مما قد يبطئ من تقدم المرض ويحسن من جودة حياة المريض بشكل كبير.
الخطوات الأربع الرئيسية للتشخيص
تتضمن عملية التشخيص عادة أربع خطوات رئيسية:
التاريخ المرضي الشامل
يبدأ التشخيص بجمع معلومات مفصلة من المريض حول تاريخه الطبي العام، والأعراض الحالية التي يعاني منها، ونمط حياته. سيقوم الطبيب بطرح أسئلة حول:
- طبيعة الألم: متى بدأ، شدته، ما الذي يجعله أفضل أو أسوأ (هل يتحسن مع الحركة؟ هل يتفاقم مع الراحة؟).
- الأعراض المصاحبة: هل هناك تيبس صباحي، تعب، مشاكل في العين، أو ألم في مفاصل أخرى؟
- التاريخ العائلي: هل يوجد أفراد في العائلة مصابون بالتهاب الفقار اللاصق أو أمراض روماتيزمية أخرى؟
- العادات اليومية: مستوى النشاط البدني، النظام الغذائي، وأي عوامل أخرى قد تكون ذات صلة.
هذه المعلومات حاسمة في توجيه الطبيب نحو التشخيص الصحيح واستبعاد الحالات الأخرى.
الفحص السريري الدقيق
يقوم الطبيب بإجراء فحص بدني شامل لتقييم حالة العمود الفقري والمفاصل. يتضمن الفحص:
- مراقبة الوضعية: ملاحظة أي تشوهات في القوام، مثل انحناء الرأس أو الظهر، أو صعوبة في الوقوف بشكل مستقيم. قد يُطلب من المريض الوقوف بظهره على الحائط لمعرفة ما إذا كان رأسه يلامس الحائط، وهو اختبار شائع لتقييم مرونة العمود الفقري العنقي.
- تحسس (Palpation) الرقبة والظهر: يقوم الطبيب بلمس مناطق معينة على طول العمود الفقري والرقبة للكشف عن أي مناطق مؤلمة أو متيبسة أو متورمة.
- تقييم نطاق الحركة: يتم فحص نطاق حركة الرقبة والعمود الفقري والقفص الصدري لتقييم أي قيود في الحركة قد تشير إلى التهاب أو اندماج في المفاصل.
الفحوصات التصويرية المتقدمة
تُعد الفحوصات التصويرية أدوات حيوية لرؤية التغيرات الهيكلية في العمود الفقري والمفاصل.
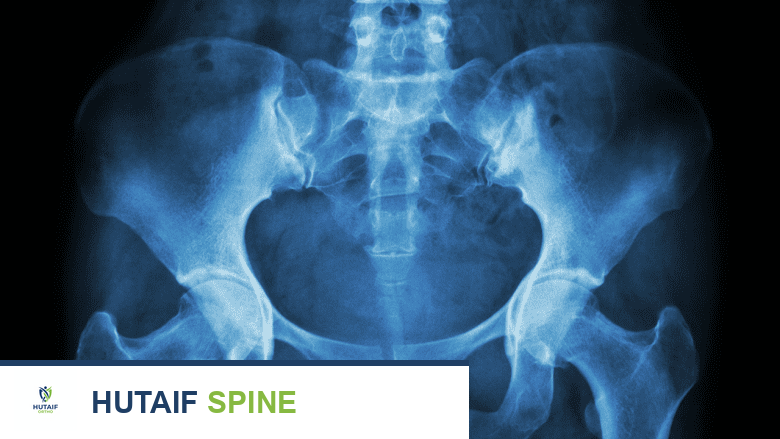
- الأشعة السينية (X-ray): تُعد صورة الأشعة السينية التقليدية عاملًا رئيسيًا في تشخيص التهاب الفقار اللاصق، خاصة في إظهار الالتهاب والتغيرات في المفصل العجزي الحرقفي (الذي يربط أسفل العمود الفقري بالحوض). ومع ذلك، قد لا تظهر هذه التغيرات في الأشعة السينية إلا بعد سنوات من بدء الأعراض.

صورة أشعة سينية توضح التهابًا في المفاصل العجزية الحرقفية، وهو مؤشر مهم لتشخيص التهاب الفقار اللاصق.
- التصوير بالرنين المغناطيسي (MRI): يُعد الرنين المغناطيسي أكثر حساسية من الأشعة السينية ويمكنه الكشف عن التغيرات الالتهابية المبكرة في المفاصل والعظام، حتى قبل أن تظهر في الأشعة السينية التقليدية. يمكن أن يكون مفيدًا بشكل خاص في تشخيص التهاب الفقار اللاصق في مراحله الأولى.
- الأشعة المقطعية (CT Scans): يمكن استخدام الأشعة المقطعية لتقديم صور مفصلة للعظام، ولكنها أقل فعالية من الرنين المغناطيسي في الكشف عن الالتهاب النشط في الأنسجة الرخوة.
تحاليل الدم والمؤشرات الجينية
تُستخدم تحاليل الدم للمساعدة في تأكيد التشخيص واستبعاد الحالات الأخرى:
- مؤشرات الالتهاب: يمكن أن تكشف تحاليل الدم عن علامات التهابية مثل ارتفاع معدل ترسيب كريات الدم الحمراء (ESR) أو البروتين المتفاعل C (CRP). هذه المؤشرات ليست خاصة بالتهاب الفقار اللاصق ولكنها تشير إلى وجود التهاب في الجسم.
- جين HLA-B27: يمكن أن يكشف اختبار الدم عن وجود جين HLA-B27. كما ذكرنا سابقًا، فإن معظم الأشخاص المصابين بالتهاب الفقار اللاصق يحملون هذا الجين، لذا فإن اكتشافه يمكن أن يكون مفيدًا لتأكيد التشخيص عندما تكون الأعراض موجودة بالفعل. ومع ذلك، فإن عدم وجود الجين لا يستبعد المرض، ووجوده لا يؤكد التشخيص بمفرده.
تحديات التشخيص المتأخر وعواقبه
يعاني العديد من مرضى التهاب الفقار اللاصق من تأخر في التشخيص لعدة سنوات بعد ظهور الأعراض الأولية. قد يكون ذلك بسبب:
- الأعراض غير المحددة: قد تكون الأعراض الأولية خفيفة أو تُفسر بشكل خاطئ على أنها آلام ظهر عادية.
- نقص الوعي: قد لا يكون المرضى أو حتى بعض الأطباء على دراية كافية بالمرض.
- عدم وجود تاريخ عائلي: قد يجعل غياب التاريخ العائلي للمرض التشخيص أكثر صعوبة.
الخبر السار هو أن التشخيص المبكر يمكن أن يبطئ من تقدم المرض ويمنع التلف الهيكلي الشديد. لذلك، من الضروري استشارة طبيب متخصص في العمود الفقري مثل الأستاذ الدكتور محمد هطيف عند ظهور أعراض ألم مزمن في الظهر أو الرقبة، خاصة إذا كان مصحوبًا بتيبس صباحي.
يمكنك قراءة المزيد حول تشخيص التهاب الفقار اللاصق للحصول على معلومات إضافية.
خيارات العلاج المتاحة لالتهاب الفقار اللاصق
بمجرد تشخيص التهاب الفقار اللاصق، يهدف العلاج إلى تخفيف الألم والتيبس، وتقليل الالتهاب، ومنع أو إبطاء تقدم المرض، والحفاظ على وظيفة العمود الفقري وقدرة المريض على الحركة. الأستاذ الدكتور محمد هطيف في صنعاء يقدم خطط علاجية متكاملة ومصممة خصيصًا لكل مريض، مع التركيز على النهج الشمولي.
الأدوية المضادة للالتهاب ومعدلات المرض
- مضادات الالتهاب غير الستيرويدية (NSAIDs): غالبًا ما تكون هذه هي الخط الأول للعلاج. تساعد في تخفيف الألم والالتهاب.
- الأدوية البيولوجية (Biologics): تُعد هذه الأدوية ثورة في علاج التهاب الفقار اللاصق، خاصة مثبطات عامل نخر الورم ألفا (TNF inhibitors). تعمل هذه الأدوية على استهداف بروتينات معينة في الجهاز المناعي تسبب الالتهاب، مما يقلل بشكل كبير من الألم والتيبس ويمنع التلف الهيكلي.
- مثبطات JAK: هي فئة أحدث من الأدوية التي تستهدف مسارات إشارات محددة داخل الخلايا المشاركة في الالتهاب.
- الأدوية المضادة للروماتيزم المعدلة لسير المرض (DMARDs) التقليدية: مثل سلفاسالازين، قد تكون مفيدة لبعض المرضى، خاصة إذا كانت المفاصل الطرفية متأثرة.
العلاج الطبيعي والتمارين التأهيلية
يُعد العلاج الطبيعي جزءًا لا يتجزأ من خطة العلاج، ويلعب دورًا حاسمًا في الحفاظ على مرونة العمود الفقري وتقليل الألم:
- التمارين اليومية: تساعد في الحفاظ على مرونة المفاصل والعمود الفقري، وتقوية العضلات الداعمة، وتحسين الوضعية.
- تمارين الإطالة: تهدف إلى زيادة نطاق حركة الرقبة والظهر والمفاصل الأخرى.
- العلاج المائي: قد توفر التمارين في الماء بيئة لطيفة لتقوية العضلات وتحسين الحركة دون إجهاد المفاصل.
- العلاج التنفسي: يمكن أن يساعد في الحفاظ على مرونة القفص الصدري، حيث يمكن أن يؤثر التهاب الفقار اللاصق على القدرة على التنفس العميق.
التعديلات على نمط الحياة
يمكن أن تساهم بعض التعديلات في نمط الحياة بشكل كبير في إدارة الأعراض وتحسين جودة الحياة:
- النشاط البدني المنتظم: ممارسة الرياضة بانتظام، مثل السباحة أو المشي، يمكن أن تساعد في تقليل الألم والتيبس.
- الحفاظ على وضعية جيدة: الانتباه إلى وضعية الجسم أثناء الجلوس والوقوف والنوم يمكن أن يقلل من الضغط على العمود الفقري.
- الإقلاع عن التدخين: يزيد التدخين من سوء أعراض التهاب الفقار اللاصق وقد يسرع من تقدم المرض.
- النظام الغذائي الصحي: على الرغم من عدم وجود نظام غذائي محدد لعلاج التهاب الفقار اللاصق، فإن النظام الغذائي الغني بالفواكه والخضروات والبروتينات الخالية من الدهون يمكن أن يدعم الصحة العامة.
- إدارة الإجهاد: يمكن أن يؤدي الإجهاد إلى تفاقم الأعراض، لذا فإن تقنيات الاسترخاء مثل اليوغا أو التأمل يمكن أن تكون مفيدة.
التدخلات الجراحية (في حالات نادرة)
الجراحة نادرة جدًا في علاج التهاب الفقار اللاصق، ولكن قد تكون ضرورية في بعض الحالات الشديدة:
- تصحيح التشوهات الشديدة: في حالات نادرة حيث يؤدي اندماج الفقرات إلى انحناء شديد في العمود الفقري (حدبة) يعيق الرؤية أو يسبب مشاكل عصبية.
- استبدال المفاصل: إذا كان التهاب الفقار اللاصق قد أثر بشكل كبير على مفاصل كبيرة مثل الوركين وتسبب في تلف لا يمكن إصلاحه.
الهدف الأساسي من العلاج هو تمكين المرضى من العيش حياة كاملة ونشطة قدر الإمكان، مع السيطرة على الأعراض ومنع تقدم المرض.
التعافي والإدارة طويلة الأمد لمرضى التهاب الفقار اللاصق
التعافي من التهاب الفقار اللاصق ليس شفاءً بالمعنى التقليدي، بل هو عملية إدارة مستمرة للحالة لتقليل الأعراض، ومنع التلف، والحفاظ على أقصى قدر من الوظائف. تتطلب الإدارة طويلة الأمد التزامًا من المريض وتعاونًا وثيقًا مع فريق الرعاية الصحية.
أهمية المتابعة الدورية
- الزيارات المنتظمة للطبيب: تُعد المتابعة المنتظمة مع الأستاذ الدكتور محمد هطيف ضرورية لتقييم فعالية العلاج، وتعديل الأدوية إذا لزم الأمر، ومراقبة أي مضاعفات محتملة.
- فحوصات التصوير والدم: قد يطلب الطبيب إجراء فحوصات تصويرية دورية (مثل الأشعة السينية أو الرنين المغناطيسي) وتحاليل دم لمراقبة تقدم المرض وتقييم الالتهاب.
دور العلاج الطبيعي المستمر
حتى بعد تخفيف الأعراض، يجب على المرضى الاستمرار في برنامج العلاج الطبيعي والتمارين اليومية للحفاظ على مرونة العمود الفقري والمفاصل، وتقوية العضلات، وتحسين الوضعية. يمكن لأخصائي العلاج الطبيعي تقديم إرشادات حول التمارين الآمنة والفعالة التي تناسب حالة المريض.
التكيف مع التحديات اليومية
- التعامل مع الألم المزمن: قد يحتاج المرضى إلى تعلم استراتيجيات للتعامل مع الألم المزمن، مثل تقنيات الاسترخاء، اليوجا، أو التأمل.
- تعديل بيئة العمل والمنزل: قد يكون من المفيد إجراء تعديلات على بيئة العمل والمنزل لتقليل الضغط على العمود الفقري، مثل استخدام كراسي مريحة، أو تعديل ارتفاع شاشات الكمبيوتر.
- الدعم النفسي والاجتماعي: يمكن أن يكون للعيش مع مرض مزمن تأثير عاطفي ونفسي. الانضمام إلى مجموعات الدعم أو التحدث مع أخصائي نفسي يمكن أن يوفر الدعم اللازم.
الوقاية من المضاعفات
- هشاشة العظام: يزيد التهاب الفقار اللاصق من خطر الإصابة بهشاشة العظام. قد يوصي الطبيب بمكملات الكالسيوم وفيتامين د، وإجراء فحوصات دورية لكثافة العظام.
- الكسور: بسبب هشاشة العظام وتيبس العمود الفقري، يكون مرضى التهاب الفقار اللاصق أكثر عرضة للكسور، خاصة في العمود الفقري. يجب توخي الحذر لتجنب السقوط.
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك