النتوءات العظمية: دليلك الشامل لتشخيص دقيق وعلاج فعال مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية السريعة: النتوءات العظمية هي زوائد عظمية تتشكل على حواف العظام، وغالباً ما تتطور مع التقدم في العمر أو نتيجة لالتهاب المفاصل. يمكن أن تسبب الألم وتحد من الحركة. يشمل التشخيص الفحص السريري والتصوير الطبي، بينما يتراوح العلاج من التحفظي إلى الجراحي لتخفيف الأعراض وتحسين جودة الحياة.
مقدمة عن النتوءات العظمية
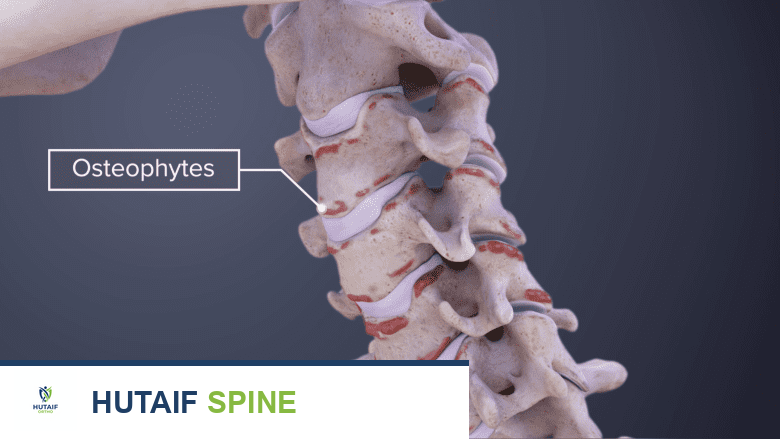
تُعرف النتوءات العظمية، أو ما يسمى أحياناً "شوكة العظم"، بأنها زوائد عظمية صغيرة وناعمة تتشكل على حواف العظام، وغالباً ما تنمو في المفاصل حيث تلتقي العظام ببعضها البعض، أو في المناطق التي تتصل فيها الأوتار والأربطة بالعظام. على الرغم من أن النتوءات العظمية قد لا تسبب أي أعراض في كثير من الأحيان، إلا أنها عندما تتضخم أو تضغط على الأعصاب والأنسجة المحيطة، يمكن أن تؤدي إلى آلام شديدة، وتصلب، ومحدودية في الحركة، مما يؤثر بشكل كبير على جودة حياة المريض.
تعتبر آلام الظهر الناتجة عن النتوءات العظمية من أكثر الشكاوى شيوعاً، ويمكن أن تتشابه أعراضها مع حالات أخرى مثل التهاب المفاصل العام، الروماتيزم، إجهاد الظهر، إرهاق العضلات، وحتى تمزق القرص الحاد مع انضغاط الأعصاب. هذا التشابه يجعل التشخيص الدقيق أمراً بالغ الأهمية لتحديد السبب الحقيقي للألم ووضع خطة علاج مناسبة وفعالة.
في هذا الدليل الشامل، سنتعمق في فهم النتوءات العظمية، بدءاً من تشريحها وكيفية تكونها، مروراً بالأسباب وعوامل الخطر، وصولاً إلى الأعراض، والطرق التشخيصية المتقدمة، وخيارات العلاج المتاحة. نهدف إلى تزويدك بالمعلومات اللازمة لاتخاذ قرارات مستنيرة بشأن صحتك. وللحصول على التشخيص الدقيق والتوصيات العلاجية المناسبة، من الضروري استشارة طبيب متخصص في جراحة العظام والعمود الفقري. في صنعاء، يُعد الأستاذ الدكتور محمد هطيف، بخبرته الواسعة وكفاءته العالية، الخيار الأمثل لتقديم الرعاية الطبية المتخصصة في هذا المجال.
التشريح وكيف تتكون النتوءات العظمية
لفهم النتوءات العظمية، من المهم أولاً أن نلقي نظرة سريعة على تشريح المفاصل وكيف تعمل. المفاصل هي نقاط التقاء عظمتين أو أكثر، وهي مصممة لتوفير المرونة والدعم للحركة. تتغطى أسطح العظام داخل المفصل بطبقة ناعمة ومرنة من الغضروف، والتي تعمل كوسادة لامتصاص الصدمات وتسمح للعظام بالانزلاق بسلاسة فوق بعضها البعض.
مع مرور الوقت أو نتيجة لعوامل معينة، يمكن أن يبدأ الغضروف في التآكل والتلف. عندما يتلف الغضروف، يحاول الجسم إصلاح هذا الضرر عن طريق إنشاء عظم جديد. ومع ذلك، بدلاً من إصلاح الغضروف التالف، غالباً ما يقوم الجسم بإنتاج زوائد عظمية صغيرة وغير منتظمة على حواف العظام، وهي ما نطلق عليها اسم النتوءات العظمية (Osteophytes).
يمكن أن تتكون النتوءات العظمية في أي مفصل في الجسم، ولكنها أكثر شيوعاً في المناطق التي تتعرض لضغط وتآكل مستمر، مثل:
- العمود الفقري: يمكن أن تتكون النتوءات العظمية على الفقرات، مما قد يضيق المساحة حول الحبل الشوكي أو جذور الأعصاب، مسببة الألم والتنميل والضعف.
- الركبتين: تتكون غالباً على حواف عظم الفخذ والساق، مما يسبب الألم وصعوبة في ثني الركبة.
- الوركين: قد تتشكل حول مفصل الورك، مما يؤدي إلى ألم في الفخذ وصعوبة في المشي.
- الكتفين: يمكن أن تتكون حول مفصل الكتف، مما يحد من نطاق الحركة ويسبب الألم.
- الأصابع والقدمين: شائعة أيضاً في مفاصل الأصابع والقدمين، خاصة لدى كبار السن.
تتكون هذه النتوءات كآلية دفاعية من الجسم لمواجهة عدم استقرار المفصل أو تآكل الغضروف، ولكنها في النهاية يمكن أن تصبح هي نفسها مصدراً للمشكلة والألم عندما تبدأ في الاحتكاك بالأنسجة المحيطة أو تضغط على الأعصاب.
الأسباب وعوامل الخطر المؤدية للنتوءات العظمية
تتطور النتوءات العظمية عادةً كاستجابة طبيعية لتلف أو تآكل المفاصل، خاصة تلك التي تتعرض لضغط مستمر. هناك عدة عوامل تزيد من خطر الإصابة بها:
التهاب المفاصل التنكسي (الفُصال العظمي)
يُعد الفُصال العظمي السبب الرئيسي لتكون النتوءات العظمية. وهو مرض مزمن يتآكل فيه الغضروف الواقي الذي يغطي أطراف العظام في المفاصل تدريجياً. عندما يتلف الغضروف، تحاول العظام إصلاح نفسها عن طريق إنتاج عظم جديد، مما يؤدي إلى تكوين النتوءات العظمية.
التقدم في العمر
مع التقدم في السن، تتدهور المفاصل والغضاريف بشكل طبيعي. تقل مرونة الغضاريف وتصبح أكثر عرضة للتلف، مما يزيد من احتمالية تكون النتوءات العظمية. معظم الأشخاص فوق سن الستين لديهم بعض النتوءات العظمية، حتى لو لم تكن تسبب لهم أي أعراض.
إصابات المفاصل والصدمات
الإصابات السابقة للمفاصل، مثل الكسور أو الالتواءات الشديدة، يمكن أن تسرع من عملية تآكل الغضروف وتزيد من خطر تكون النتوءات العظمية في المستقبل. يمكن أن يؤدي الإجهاد المتكرر على مفصل معين، كما هو الحال في بعض المهن أو الرياضات، إلى تلف الغضروف وتكوين النتوءات.
العوامل الوراثية
قد يكون هناك استعداد وراثي للإصابة بالنتوءات العظمية أو التهاب المفاصل التنكسي. إذا كان لديك تاريخ عائلي للإصابة بهذه الحالات، فقد تكون أكثر عرضة للإصابة بها.
السمنة وزيادة الوزن
يضع الوزن الزائد ضغطاً إضافياً على المفاصل الحاملة للوزن، مثل الركبتين والوركين والعمود الفقري. هذا الضغط المفرط يمكن أن يسرع من تآكل الغضروف ويزيد من خطر تكون النتوءات العظمية.
الوضعيات الخاطئة والإجهاد المتكرر
الجلوس أو الوقوف بوضعيات خاطئة لفترات طويلة، أو تكرار حركات معينة بشكل غير صحيح، يمكن أن يضع ضغطاً غير متساوٍ على المفاصل ويؤدي إلى تآكل الغضروف وتكون النتوءات العظمية.
الأمراض الالتهابية
بعض الأمراض الالتهابية مثل التهاب المفاصل الروماتويدي أو النقرس يمكن أن تسبب تلفاً في المفاصل وتزيد من خطر تكون النتوءات العظمية كجزء من عملية الشفاء أو التدهور.
نقص الكالسيوم والفيتامينات
على الرغم من أن نقص الكالسيوم لا يسبب النتوءات العظمية بشكل مباشر، إلا أن صحة العظام العامة وتوازن الفيتامينات والمعادن تلعب دوراً في قدرة الجسم على إصلاح الأنسجة والحفاظ على صحة المفاصل.
الأعراض المصاحبة للنتوءات العظمية
غالباً ما تكون النتوءات العظمية صامتة ولا تسبب أي أعراض، ويتم اكتشافها بالصدفة أثناء التصوير الطبي لأسباب أخرى. ومع ذلك، عندما تبدأ في الضغط على الأعصاب، أو الأربطة، أو الأوتار، أو تحتك بالعظام المجاورة، يمكن أن تظهر مجموعة من الأعراض المؤلمة والمزعجة.
الألم الموضعي
- آلام الظهر والرقبة: من أكثر الأعراض شيوعاً، خاصة إذا كانت النتوءات في العمود الفقري. يمكن أن يتراوح الألم من خفيف ومتقطع إلى شديد ومستمر.
- ألم المفاصل: في الركبتين، الوركين، الكتفين، أو الأصابع، والذي قد يزداد سوءاً مع الحركة أو بعد فترات طويلة من الراحة.
- ألم حاد ومفاجئ: خاصة إذا كانت النتوءات تضغط على عصب أو تسبب احتكاكاً شديداً.
التصلب ومحدودية الحركة
- تصلب المفاصل: خاصة في الصباح أو بعد فترات من عدم النشاط. قد يستغرق الأمر بعض الوقت حتى "تتحرك" المفاصل بشكل طبيعي.
- صعوبة في أداء حركات معينة: مثل الانحناء، الدوران، رفع الذراع، أو المشي لمسافات طويلة، بسبب الألم أو بسبب العائق الميكانيكي الذي تسببه النتوءات.
- تقييد نطاق الحركة: قد يلاحظ المريض عدم قدرته على تحريك المفصل بنفس السهولة أو المدى الذي كان عليه من قبل.
الأعراض العصبية
عندما تضغط النتوءات العظمية على الأعصاب القريبة، يمكن أن تظهر أعراض عصبية، مثل:
- التنميل والخدر: إحساس بالوخز أو الخدر في الأطراف (اليدين، الذراعين، الساقين، القدمين).
- الضعف العضلي: ضعف في العضلات التي يغذيها العصب المضغوط، مما يؤثر على قوة القبضة أو القدرة على رفع الأشياء.
- الألم المنتشر (الألم الإشعاعي): ألم ينتشر من منطقة النتوءات إلى أجزاء أخرى من الجسم. على سبيل المثال، النتوءات في العمود الفقري العنقي قد تسبب ألماً ينتشر إلى الذراعين، بينما النتوءات في العمود الفقري القطني قد تسبب ألماً يمتد إلى الساقين (عرق النسا).
- صعوبة في التوازن أو المشي: في حالات نادرة وشديدة، إذا كانت النتوءات تضغط على الحبل الشوكي، قد تؤثر على التوازن والتنسيق.
أعراض أخرى
- صوت طقطقة أو احتكاك: قد يسمع المريض صوت طقطقة أو احتكاك عند تحريك المفصل المصاب.
- تورم أو احمرار: في بعض الحالات، قد يحدث تورم أو احمرار حول المفصل المصاب، خاصة إذا كان هناك التهاب مصاحب.
من المهم ملاحظة أن هذه الأعراض يمكن أن تتشابه مع العديد من الحالات الأخرى، مما يؤكد على أهمية التشخيص الدقيق من قبل أخصائي.
تشخيص النتوءات العظمية
عندما تسبب النتوءات العظمية آلاماً في الظهر أو أي جزء آخر من الجسم، يمكن أن تتشابه الأعراض مع مجموعة واسعة من الحالات الأخرى مثل التهاب المفاصل العام، الروماتيزم، إجهاد الظهر، إرهاق العضلات، وحتى تمزق القرص الحاد مع انضغاط الأعصاب. لذلك، فإن التشخيص الدقيق هو الخطوة الأولى والوحيدة للحصول على خطة علاج مناسبة وفعالة. يقوم الأستاذ الدكتور محمد هطيف في صنعاء، بخبرته الواسعة، باتباع نهج شامل لتشخيص النتوءات العظمية، يبدأ بالفحص السريري والتاريخ الطبي، ثم ينتقل إلى التصوير الطبي والاختبارات المتقدمة عند الحاجة.
التاريخ الطبي والفحص السريري
عندما يبلغ المريض عن آلام في الظهر أو المفاصل، يبدأ الأستاذ الدكتور محمد هطيف بأخذ تاريخ طبي مفصل وإجراء فحص سريري شامل.
التاريخ الطبي:
يسأل الدكتور هطيف المريض عن:
* طبيعة الألم: متى بدأ، شدته، ما الذي يزيده أو يخففه.
* الأعراض المصاحبة: هل هناك تنميل، خدر، ضعف عضلي، أو صعوبة في الحركة.
* التاريخ المرضي: هل يعاني المريض من أمراض مزمنة (مثل السكري، ارتفاع ضغط الدم)، أو خضع لعمليات جراحية سابقة.
* الأدوية التي يتناولها المريض.
* النمط الحياتي: طبيعة العمل، النشاط البدني، عادات النوم.
الفحص السريري:
يقوم الأستاذ الدكتور محمد هطيف بإجراء فحص دقيق لتقييم:
*
نطاق حركة العمود الفقري والمفاصل:
يطلب من المريض أداء حركات معينة لتقييم مدى مرونة العمود الفقري والمفاصل المصابة وقدرتها على الحركة في جميع الاتجاهات.
*
وظيفة الأعصاب وقوة العضلات:
يتم اختبار ردود الأفعال (المنعكسات) والإحساس وقوة العضلات في الساقين أو الذراعين. تساعد هذه الاختبارات السريرية في تحديد ما إذا كانت الأعراض ناجمة عن انضغاط الأعصاب الشوكية و/أو الحبل الشوكي، أو عن سبب آخر.
التصوير الطبي
تعتبر تقنيات التصوير الطبي أدوات أساسية لتأكيد وجود النتوءات العظمية وتقييم مدى تأثيرها على الهياكل المحيطة.

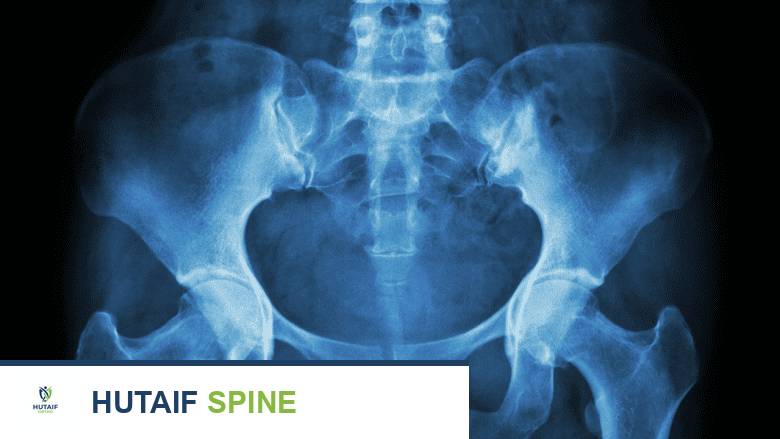
تساعد تقنيات التصوير، مثل الأشعة السينية، في تشخيص تنكس العمود الفقري.
قد يطلب الأستاذ الدكتور محمد هطيف إجراء الفحوصات التصويرية التالية:
-
الأشعة السينية (X-rays):
- تعتبر الأشعة السينية للعمود الفقري هي الاختبار الأولي والأساسي.
- يمكن أن تُظهر بوضوح تكون النتوءات العظمية وعلامات تنكس العمود الفقري (مثل تضيق المسافات بين الفقرات).
- كما تساعد الأشعة السينية الدكتور هطيف في تحديد ما إذا كانت هناك حاجة إلى تصوير طبي إضافي، مثل الأشعة المقطعية أو الرنين المغناطيسي.
-
الأشعة المقطعية (CT scan):
- تُعد الأشعة المقطعية الاختبار المفضل لتقييم دقيق للتشريح العظمي، خاصة في العمود الفقري الذي خضع لعملية جراحية سابقة.
- توفر الأشعة المقطعية صوراً متعددة مقطعية للجسم باستخدام الأشعة السينية.
- عند استخدامها مع مادة تباين يتم حقنها في السائل الذي يحيط بالعمود الفقري (السائل الدماغي الشوكي، الموجود في الحيز داخل القراب)، تُظهر الأشعة المقطعية الأعصاب والأنسجة الرخوة بشكل أفضل بالإضافة إلى العظام.
- تُسمى الأشعة المقطعية مع مادة التباين "تصوير النخاع المقطعي" (CT myelogram).
-
الرنين المغناطيسي (MRI scan):
- يُعد الرنين المغناطيسي الاختبار المفضل لمراقبة الأنسجة الرخوة مثل الأقراص الفقرية، جذور الأعصاب، الأربطة، العضلات، الأوتار، والغضاريف.
- على عكس الأشعة السينية والأشعة المقطعية، لا تتضمن فحوصات الرنين المغناطيسي استخدام الإشعاع.
- تستغرق فحوصات الرنين المغناطيسي وقتاً أطول وتميل إلى أن تكون أكثر تكلفة من الأشعة السينية والأشعة المقطعية.
من المهم التأكيد على أن ظهور النتوءات العظمية في هذه الفحوصات التصويرية لا يعني بالضرورة أنها هي السبب المباشر لألم المريض. بل توفر نتائج فحوصات التصوير الطبي أدلة إضافية، مما يسمح للأستاذ الدكتور محمد هطيف بالنظر في تشخيصات معينة أو استبعادها للوصول إلى التشخيص الأكثر دقة.
اختبارات التشخيص الكهربائي (Electrodiagnostic Tests)
في بعض الأحيان، قد تُطلب اختبارات التشخيص الكهربائي بالإضافة إلى التصوير الطبي، خاصة عندما تكون هناك شكوك حول انضغاط الأعصاب. تُستخدم هذه الاختبارات لتأكيد موقع إصابة العصب وقياس شدتها.
-
تخطيط كهربية العضل (EMG) واختبارات توصيل العصب (NCV):
- يمكن أن تساعد اختبارات تخطيط كهربية العضل وتوصيل العصب في تحديد ما إذا كانت الأعراض ناجمة عن انضغاط العصب الشوكي أو العصب الطرفي.
- على سبيل المثال، قد يُظهر الاختبار ما إذا كانت الأعراض التي تؤثر على اليد تنبع من مشاكل في العمود الفقري العنقي (الرقبة) أو من انضغاط الأعصاب الطرفية في الرسغ (مثل متلازمة النفق الرسغي).
- تُقدم هذه الاختبارات معلومات قيمة حول وظيفة الأعصاب والعضلات، وتساعد في توجيه خطة العلاج.
من خلال هذا النهج الشامل والدقيق، يضمن الأستاذ الدكتور محمد هطيف في مركزه بصنعاء تقديم أفضل رعاية تشخيصية لمرضاه، مما يمهد الطريق لعلاج فعال ومخصص لكل حالة.
خيارات علاج النتوءات العظمية
يعتمد علاج النتوءات العظمية بشكل كبير على شدة الأعراض، موقع النتوءات، ومدى تأثيرها على جودة حياة المريض. يهدف العلاج إلى تخفيف الألم، استعادة وظيفة المفصل، ومنع تفاقم الحالة. يقدم الأستاذ الدكتور محمد هطيف في صنعاء مجموعة واسعة من خيارات العلاج، بدءاً من الأساليب التحفظية غير الجراحية وصولاً إلى التدخلات الجراحية المتقدمة عند الضرورة.
العلاج التحفظي (غير الجراحي)
تُعد الأساليب التحفظية هي خط العلاج الأول في معظم الحالات، وتهدف إلى إدارة الأعراض وتحسين وظيفة المفصل دون الحاجة للجراحة.
1. الراحة وتعديل النشاط
- الراحة: تجنب الأنشطة التي تزيد الألم.
- تعديل النشاط: تغيير طريقة أداء المهام اليومية لتقليل الضغط على المفصل المصاب.
2. الأدوية
- مسكنات الألم المتاحة دون وصفة طبية: مثل الباراسيتامول لتخفيف الألم الخفيف.
- مضادات الالتهاب غير الستيرويدية (NSAIDs): مثل الإيبوبروفين والنابروكسين، لتقليل الألم والالتهاب.
- مرخيات العضلات: قد توصف لتخفيف التشنجات العضلية المصاحبة للألم.
- الأدوية الموصوفة: في حالات الألم الشديد، قد يصف الدكتور هطيف أدوية أقوى للتحكم في الألم.
3. العلاج الطبيعي والتمارين الرياضية
- برنامج تمارين مخصص: يهدف إلى تقوية العضلات المحيطة بالمفصل المصاب، تحسين المرونة، وزيادة نطاق الحركة.
- تمارين الإطالة: للمساعدة في تخفيف التصلب وتحسين المرونة.
- العلاج اليدوي: تقنيات يدوية يقوم بها أخصائي العلاج الطبيعي لتحسين حركة المفاصل.
- الكمادات الساخنة والباردة: يمكن أن تساعد الكمادات الباردة في تقليل الالتهاب والتورم، بينما تساعد الكمادات الساخنة في إرخاء العضلات المتشنجة وتخفيف الألم.
4. الحقن الموضعية
- حقن الستيرويد (الكورتيزون): تُحقن مباشرة في المفصل أو حول العصب المضغوط لتقليل الالتهاب والألم بشكل فعال وسريع. عادة ما تكون تأثيراتها مؤقتة.
- حقن البلازما الغنية بالصفائح الدموية (PRP): قد تُستخدم لتحفيز الشفاء وتقليل الالتهاب في بعض الحالات، على الرغم من أن فعاليتها لا تزال قيد البحث المكثف.
- حقن حمض الهيالورونيك: تُستخدم أحياناً في المفاصل الكبيرة مثل الركبة لتحسين تليين المفصل وتخفيف الألم.
5. تغيير نمط الحياة
- فقدان الوزن: إذا كان المريض يعاني من زيادة الوزن، فإن فقدان بضعة كيلوغرامات يمكن أن يقلل بشكل كبير من الضغط على المفاصل الحاملة للوزن.
- تحسين الوضعية: الحفاظ على وضعية جيدة أثناء الجلوس والوقوف يمكن أن يقلل من الإجهاد على العمود الفقري والمفاصل.
- الأحذية المناسبة: ارتداء أحذية مريحة وداعمة، واستخدام دعامات تقويم العظام إذا لزم الأمر.
العلاج الجراحي
يتم اللجوء إلى الجراحة فقط عندما تفشل العلاجات التحفظية في تخفيف الأعراض بشكل كافٍ، أو عندما تكون النتوءات العظمية تسبب ضغطاً شديداً على الأعصاب أو الحبل الشوكي، مما يؤدي إلى ضعف عضلي متزايد، خدر شديد، أو فقدان للوظيفة.
يقوم الأستاذ الدكتور محمد هطيف، بصفته جراح عظام متخصص، بإجراء مجموعة متنوعة من العمليات الجراحية لعلاج النتوءات العظمية:
1. استئصال النتوءات العظمية (Osteophytectomy)
- تتضمن هذه الجراحة إزالة النتوءات العظمية مباشرة التي تسبب الضغط على الأعصاب أو الأنسجة المحيطة.
- تُجرى عادة لتخفيف الضغط على الحبل الشوكي أو جذور الأعصاب في العمود الفقري.
2. تخفيف الضغط (Decompression Surgery)
- استئصال الصفيحة الفقرية (Laminectomy): يتم إزالة جزء من العظم (الصفيحة الفقرية) من الفقرة لتوسيع القناة الشوكية وتخفيف الضغط على الحبل الشوكي والأعصاب.
- استئصال القرص (Discectomy): إذا كانت النتوءات مصحوبة بقرص منزلق يضغط على العصب، قد يتم إزالة جزء من القرص.
- توسيع الثقب العصبي (Foraminotomy): يتم توسيع الفتحات العظمية التي تخرج منها الأعصاب من العمود الفقري لتخفيف الضغط على جذور الأعصاب.
3. دمج الفقرات (Spinal Fusion)
- في بعض الحالات التي تكون فيها النتوءات العظمية مصحوبة بعدم استقرار في العمود الفقري، قد يُوصى بدمج فقرتين أو أكثر معاً.
- تتضمن هذه الجراحة ربط الفقرات بشكل دائم باستخدام ترقيع عظمي أو أدوات معدنية (مثل البراغي والقضبان) لمنع الحركة بينها، وبالتالي تثبيت العمود الفقري وتخفيف الألم.
4. استبدال المفاصل
- في حالات نادرة وشديدة من الفُصال العظمي المتقدم في مفاصل مثل الركبة أو الورك، حيث تكون النتوءات العظمية جزءاً من التلف الواسع للمفصل، قد يكون استبدال المفصل الكلي هو الخيار الأفضل.
يتم اتخاذ قرار الجراحة بعد تقييم دقيق للحالة من قبل الأستاذ الدكتور محمد هطيف، ومناقشة شاملة مع المريض حول المخاطر والفوائد المتوقعة. يُعد الدكتور هطيف من أبرز الأطباء في صنعاء الذين يمتلكون الخبرة في إجراء هذه العمليات الجراحية المعقدة بنجاح، مما يضمن أفضل النتائج الممكنة لمرضاه.
التعافي والوقاية من النتوءات العظمية
بعد التشخيص والعلاج، سواء كان تحفظياً أو جراحياً، يلعب التعافي والوقاية دوراً حاسماً في استعادة الصحة والحفاظ عليها. يشدد الأستاذ الدكتور محمد هطيف على أهمية اتباع خطة شاملة للتعافي والالتزام بإرشادات الوقاية لتقليل خطر تكرار المشكلة أو تفاقمها.
التعافي بعد العلاج
تختلف فترة التعافي ومدتها اعتماداً على نوع العلاج الذي تلقاه المريض.
1. التعافي بعد العلاج التحفظي
- الالتزام بالعلاج الطبيعي: من الضروري الاستمرار في برنامج التمارين الموصوف لتقوية العضلات وتحسين المرونة ونطاق الحركة.
- إدارة الألم: الاستمرار في تناول الأدوية الموصوفة حسب إرشادات الطبيب.
- تعديل الأنشطة: تجنب الأنشطة التي تزيد من الألم والضغط على المفصل المصاب.
- المتابعة الدورية: زيارة الأستاذ الدكتور محمد هطيف للمتابعة وتقييم التقدم وتعديل خطة العلاج إذا لزم الأمر.
2. التعافي بعد الجراحة
- الراحة الأولية: بعد الجراحة، تكون هناك فترة راحة ضرورية للسماح للأنسجة بالشفاء.
- العلاج الطبيعي المكثف: يُعد العلاج الطبيعي جزءاً حيوياً من التعافي بعد الجراحة. يبدأ عادة بتمارين خفيفة ثم يتدرج ليصبح أكثر قوة لتعزيز القوة والمرونة.
- إدارة الألم بعد الجراحة: قد يصف الدكتور هطيف أدوية لتخفيف الألم بعد الجراحة.
- الالتزام بالإرشادات: اتباع جميع تعليمات الطبيب الجراح بدقة، بما في ذلك العناية بالجرح، تجنب رفع الأثقال، والامتناع عن حركات معينة.
- فترة العودة للأنشطة: العودة التدريجية للأنشطة اليومية والعمل، وتجنب الأنشطة الشاقة حتى يسمح الطبيب بذلك.
الوقاية من النتوءات العظمية
على الرغم من أن النتوءات العظمية غالباً ما تكون جزءاً من عملية الشيخوخة الطبيعية، إلا أن هناك خطوات يمكن اتخاذها لتقليل خطر تكونها أو تفاقمها:
1. الحفاظ على وزن صحي
- يقلل الحفاظ على وزن صحي من الضغط على المفاصل الحاملة للوزن، مثل الركبتين، الوركين، والعمود الفقري، مما يبطئ من تآكل الغضروف ويقلل من خطر تكون النتوءات العظمية.
2. ممارسة الرياضة بانتظام
- التمارين منخفضة التأثير: مثل المشي، السباحة، وركوب الدراجات، تساعد في تقوية العضلات المحيطة بالمفاصل دون إجهادها.
- تمارين القوة والمرونة: تساعد في دعم المفاصل والح
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك