النتوءات العظمية (المناقير العظمية): الأسباب، الأعراض، والحلول العلاجية المتقدمة في العمود الفقري
الخلاصة الطبية السريعة: النتوءات العظمية هي زوائد عظمية تنشأ غالبًا نتيجة للتآكل والالتهاب في المفاصل، وقد تسبب آلامًا عند ضغطها على الأعصاب. يعتمد علاجها على تخفيف الألم والالتهاب، وقد يشمل العلاج الطبيعي أو التدخل الجراحي في الحالات المتقدمة.
مقدمة: فهم النتوءات العظمية وآثارها على العمود الفقري
تُعد النتوءات العظمية، المعروفة أيضًا بالمناقير العظمية أو الأوستيوفايت (Osteophytes)، من الحالات الشائعة التي تُكتشف غالبًا بالصدفة أثناء الفحوصات التصويرية، خاصةً لدى الأفراد الذين تجاوزوا الخمسين من العمر. كثيرًا ما يُخبر المرضى بوجود نتوءات عظمية في ظهورهم أو رقابهم، مع افتراض أن هذه النتوءات هي السبب المباشر لآلام الظهر أو الرقبة التي يعانون منها. في حين أن النتوءات العظمية قد تكون مصدرًا للألم، إلا أن العديد منها لا يسبب أي أعراض على الإطلاق.
إن التحدي الحقيقي يكمن في التمييز بين النتوءات العظمية غير المؤلمة وتلك التي تضغط على الهياكل العصبية أو تسبب التهابًا، مما يؤدي إلى الألم. ولذلك، من الأهمية بمكان الحصول على تشخيص سريري دقيق للسبب الكامن وراء الألم لتحديد خطة علاجية فعالة وموجهة.
في اليمن، وبالتحديد في صنعاء، يقف الأستاذ الدكتور محمد هطيف كأحد أبرز الجراحين والأطباء المتخصصين في جراحة العظام والعمود الفقري. بفضل خبرته الواسعة ومعرفته العميقة بأحدث التقنيات التشخيصية والعلاجية، يقدم الدكتور هطيف رعاية طبية متكاملة لمرضى النتوءات العظمية، بدءًا من التشخيص الدقيق وصولاً إلى وضع خطط علاجية مخصصة تهدف إلى تخفيف الألم وتحسين جودة حياة المرضى.
يهدف هذا الدليل الشامل إلى توضيح كل ما يتعلق بالنتوءات العظمية في العمود الفقري، من تعريفها وأسبابها وأعراضها، مرورًا بأساليب التشخيص المتقدمة، وصولًا إلى خيارات العلاج المتاحة، مع التركيز على النهج الشامل الذي يتبعه الأستاذ الدكتور محمد هطيف.
التشريح الأساسي للعمود الفقري وعلاقته بالنتوءات العظمية
لفهم كيفية تأثير النتوءات العظمية على العمود الفقري، من الضروري أن نلقي نظرة سريعة على التركيب التشريحي لهذه المنطقة الحيوية من الجسم. العمود الفقري هو دعامة الجسم الأساسية، ويتكون من سلسلة من العظام تسمى الفقرات، والتي تتراص فوق بعضها البعض لتشكل قناة واقية للحبل الشوكي.
يتكون العمود الفقري من عدة مناطق:
*
الفقرات العنقية (الرقبة):
7 فقرات.
*
الفقرات الصدرية (الصدر):
12 فقرة.
*
الفقرات القطنية (أسفل الظهر):
5 فقرات.
*
العجز والعصعص:
فقرات ملتحمة في قاعدة العمود الفقري.
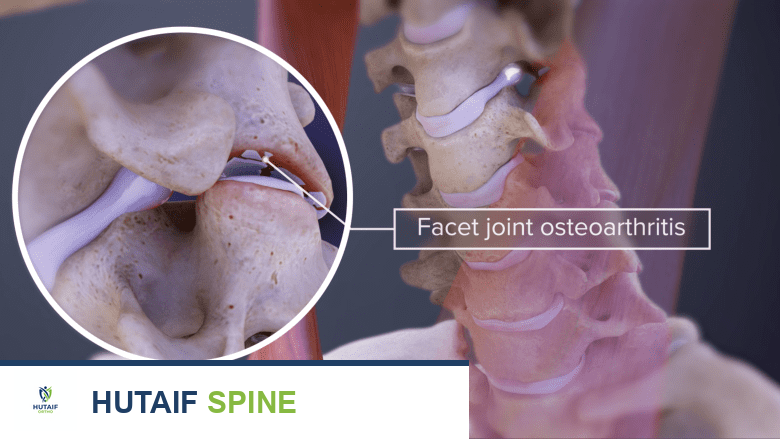
بين كل فقرة وأخرى توجد أقراص ليفية غضروفية تعمل كممتص للصدمات وتسمح بحركة مرنة للعمود الفقري. تتصل الفقرات ببعضها البعض أيضًا عبر مفاصل صغيرة تسمى المفاصل الوجيهية (Facet Joints) ، وهي مفاصل زليلية مغطاة بالغضاريف وتسمح بحركة الانثناء والتمدد والدوران.
يخرج من الحبل الشوكي، الذي يمر عبر القناة الشوكية، أعصاب شوكية تتفرع لتغذي أجزاء مختلفة من الجسم. تخرج هذه الأعصاب من العمود الفقري عبر فتحات جانبية تسمى النقبات العصبية (Neural Foramina) .
تنشأ النتوءات العظمية عادةً في المناطق التي تتعرض لضغط أو احتكاك مستمر، مثل:
*
المفاصل الوجيهية:
حيث تلتقي الفقرات.
*
حواف الأقراص الفقرية:
خاصةً عندما تبدأ الأقراص في التدهور.
*
نقاط اتصال الأربطة والأوتار بالعظم:
وهي ما يسمى بالارتكازات (Entheses).
عندما تتشكل هذه النتوءات، يمكن أن تؤثر على الهياكل المحيطة بها، مما يؤدي إلى الأعراض التي سنناقشها لاحقًا.
الأسباب وعوامل الخطر لتكون النتوءات العظمية في العمود الفقري
تُعد النتوءات العظمية استجابة طبيعية للجسم للتآكل والتمزق المستمر الذي يحدث في المفاصل، خاصةً مع التقدم في العمر. إنها ليست بالضرورة علامة على مرض خطير، بل غالبًا ما تكون مؤشرًا على عملية الشيخوخة الطبيعية. ومع ذلك، هناك عدة عوامل تزيد من خطر تطورها وتفاقمها:
عملية الشيخوخة الطبيعية
تعتبر النتوءات العظمية جزءًا طبيعيًا من الشيخوخة. مع تقدم العمر، تتعرض المفاصل والأقراص الفقرية لسنوات من الاستخدام، مما يؤدي إلى تآكل الغضاريف وتدهور الأقراص. يستجيب الجسم لهذه التغيرات بمحاولة تثبيت المفصل المتضرر عن طريق إنتاج عظم إضافي، وهو ما يؤدي إلى تكون النتوءات العظمية. في الواقع، تُعتبر النتوءات العظمية في العمود الفقري اكتشافًا طبيعيًا في صور الأشعة السينية والرنين المغناطيسي لدى البالغين.
التهاب المفاصل التنكسي (الفُصال العظمي)
يُعد التهاب المفاصل التنكسي، أو الفُصال العظمي، السبب الرئيسي لتكون النتوءات العظمية. في هذه الحالة، يتآكل الغضروف الذي يغطي نهايات العظام في المفاصل تدريجيًا. عندما يتآكل الغضروف، تحتك العظام ببعضها البعض، مما يسبب التهابًا وألمًا. يحاول الجسم إصلاح هذا التلف عن طريق نمو عظم جديد، مما يؤدي إلى تكون النتوءات العظمية حول المفصل المتضرر.
إصابات العمود الفقري
الإصابات أو الصدمات المتكررة للعمود الفقري يمكن أن تسرع من عملية تكون النتوءات العظمية. يمكن أن تؤدي الإصابات إلى تلف الأربطة أو الأوتار أو الأقراص الفقرية، مما يحفز الجسم على تكوين عظم جديد في محاولة لشفاء المنطقة وتثبيتها.
العوامل الوراثية
قد تلعب الوراثة دورًا في مدى استعداد الفرد لتطوير النتوءات العظمية. إذا كان هناك تاريخ عائلي للإصابة بالتهاب المفاصل التنكسي أو النتوءات العظمية، فقد يكون الفرد أكثر عرضة للإصابة بها.
الوضعيات الخاطئة والحركات المتكررة
يمكن أن يؤدي الحفاظ على وضعيات خاطئة لفترات طويلة، أو أداء حركات متكررة تضع ضغطًا غير طبيعي على العمود الفقري، إلى زيادة التآكل والتمزق في المفاصل والأقراص، مما يعزز تكون النتوءات العظمية.
السمنة وزيادة الوزن
يضع الوزن الزائد ضغطًا إضافيًا على العمود الفقري والمفاصل الحاملة للوزن، مما يزيد من معدل التآكل ويساهم في تطور التهاب المفاصل التنكسي وتكون النتوءات العظمية.
الأمراض الأيضية
بعض الأمراض الأيضية، مثل داء السكري، قد تؤثر على صحة العظام والغضاريف، مما يزيد من خطر تكون النتوءات العظمية.
التعريف الطبي للنتوءات العظمية: الأوستيوفايت والإنثيسوفايت
مصطلح "النتوء العظمي" قد يكون مضللاً بعض الشيء؛ فكلمة "نتوء" توحي بأن هذه الزوائد العظمية حادة وتسبب الألم عن طريق وخز أجزاء أخرى من العمود الفقري. على عكس اسمها، تكون النتوءات العظمية عادةً مستديرة وناعمة.
المصطلحات الطبية للنتوءات العظمية هي الأوستيوفايت (Osteophytes) و الإنثيسوفايت (Enthesophytes) . كلاهما عبارة عن بروزات على العظم حيث تنمو أنسجة عظمية زائدة، وعادة ما تكون رد فعل لعملية التهاب مفاصل مستمرة. (على الرغم من صلابتها، تتجدد العظام باستمرار، مثل الأظافر والشعر.) ينتج العظم نسيجًا زائدًا كمحاولة لتطبيع اختلال توازن القوى عبر المفصل.
تُعتبر كل من الأوستيوفايت والإنثيسوفايت رد فعل للعظم على الإجهاد:
*
الأوستيوفايت:
عادة ما تكون نتيجة للاحتكاك الزائد. في العمود الفقري، غالبًا ما توجد الأوستيوفايت حيث تلتقي الفقرات لتشكيل مفصل (المفاصل الوجيهية).
*
الإنثيسوفايت:
هي نتوءات عظمية تتطور حيث تلتصق الأربطة والأوتار بالعظم (نقطة تسمى الارتكاز). يسبب الإجهاد المزمن أو الإصابة أو المرض تلفًا والتهابًا في الرباط أو الوتر. إذا حدث التهاب عند نقطة الالتصاق، فقد يتطور نتوء عظمي.
ترتبط الأوستيوفايت والإنثيسوفايت ببعضهما البعض، مما يعني أن الأشخاص الذين لديهم أوستيوفايت من المرجح أن يكون لديهم إنثيسوفايت أيضًا. لا يميز الناس دائمًا بين الأوستيوفايت والإنثيسوفايت، وقد يُطلق على الإنثيسوفايت أحيانًا اسم أوستيوفايت. حتى عند النظر إلى التصوير الطبي المفصل، قد يكون من الصعب على الطبيب التمييز بين الأوستيوفايت والإنثيسوفايت. وهذا أمر مقبول، لأن علاجات كلا النوعين من النتوءات العظمية تبدأ بنفس الطريقة، وسيتم تخصيصها من قبل الطبيب المعالج بناءً على موقع النتوءات العظمية ومدى ضغطها على الأعصاب.
الأعراض والشكاوى الشائعة المرتبطة بالنتوءات العظمية
كما ذكرنا سابقًا، فإن العديد من النتوءات العظمية لا تسبب أي أعراض على الإطلاق، وتُكتشف بالصدفة. ومع ذلك، عندما تبدأ النتوءات العظمية في التسبب في الألم، فإنها تفعل ذلك عادةً بإحدى ثلاث طرق رئيسية، بالإضافة إلى طرق أقل شيوعًا:

النتوءات العظمية تضيّق الثقوب العصبية وتضغط على جذور الأعصاب، مما يؤدي إلى آلام الظهر.
1. التهاب المفاصل
يمكن أن تسبب النتوءات العظمية في مفاصل العمود الفقري (المفاصل الوجيهية) احتكاك الفقرات المجاورة ببعضها البعض، مما يؤدي إلى احتكاك والتهاب. يمكن أن يؤدي هذا الالتهاب إلى:
*
الألم:
غالبًا ما يكون ألمًا موضعيًا في منطقة النتوء، ويزداد سوءًا مع الحركة.
*
التيبس:
خاصة في الصباح أو بعد فترات الخمول.
*
نقص المرونة:
صعوبة في الانحناء أو تدوير العمود الفقري.
2. انضغاط جذر العصب
يمكن أن يؤدي نمو النتوءات العظمية إلى تضييق النقبات العصبية (Foramina)، وهي الفتحات التي تخرج منها جذور الأعصاب من العمود الفقري. مع مساحة أقل، قد تنضغط جذور الأعصاب. يمكن أن يسبب انضغاط جذر العصب مجموعة من الأعراض، تشمل:
*
الألم الإشعاعي (الراديكولار):
ألم حاد أو حارق يمتد على طول مسار العصب، مثل عرق النسا الذي يمتد من أسفل الظهر إلى الساق.
*
التنميل (Paresthesia):
إحساس بالوخز أو الخدر في المنطقة التي يغذيها العصب المضغوط.
*
الضعف العضلي:
في الحالات الشديدة، قد يؤدي الضغط المستمر على العصب إلى ضعف في العضلات التي يغذيها.
*
فقدان الإحساس:
في بعض الأحيان، قد يؤدي الضغط الشديد إلى فقدان الإحساس في منطقة معينة.
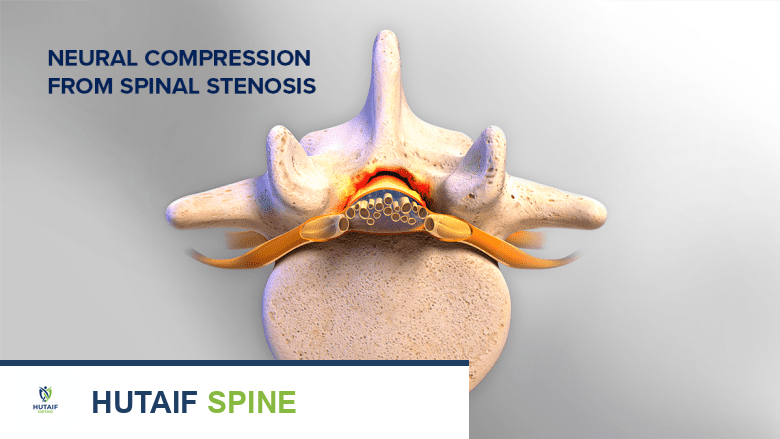
3. انضغاط الحبل الشوكي
يمكن أن تنمو النتوءات العظمية داخل القناة الشوكية، حيث يمر الحبل الشوكي، مما يترك مساحة أقل للحبل الشوكي نفسه. يُعرف هذا التضييق الشديد باسم
تضيق القناة الشوكية (Spinal Stenosis)
. يمكن أن يسبب انضغاط الحبل الشوكي أعراضًا أكثر خطورة، بما في ذلك:
*
الضعف العام:
في الأطراف (الذراعين والساقين).
*
فقدان القوة:
صعوبة في المشي أو أداء المهام اليومية.
*
الألم:
قد يكون ألمًا موضعيًا أو إشعاعيًا.
*
مشاكل في التوازن والتنسيق:
صعوبة في الحفاظ على التوازن.
*
خلل في وظائف المثانة والأمعاء:
في الحالات الشديدة والطارئة، قد يؤدي انضغاط الحبل الشوكي إلى مشاكل في التحكم في المثانة أو الأمعاء، وهي حالة تتطلب تدخلًا طبيًا فوريًا.
عادة ما يواجه الأشخاص الذين يعانون من انضغاط جذر العصب أو تضيق القناة الشوكية بسبب النتوءات العظمية في الستينات والسبعينات من العمر.
4. تهيج العضلات والأوتار
على الرغم من أنه أقل شيوعًا، من الممكن أيضًا أن تسبب النتوءات العظمية تهيجًا مباشرًا للعضلات والأوتار المحيطة، مما يؤدي إلى الألم والتيبس في تلك المناطق.
متى يجب زيارة الطبيب؟
إذا كنت تعاني من أي من هذه الأعراض، خاصة إذا كانت تتفاقم بمرور الوقت أو تؤثر على جودة حياتك، فمن الضروري استشارة طبيب متخصص. في صنعاء، يقدم
الأستاذ الدكتور محمد هطيف
تقييمًا شاملاً لتحديد ما إذا كانت النتوءات العظمية هي سبب آلامك ووضع خطة علاجية مناسبة.
تشخيص النتوءات العظمية في العمود الفقري
يعتمد تشخيص النتوءات العظمية على مزيج من التاريخ الطبي المفصل للمريض، الفحص البدني الدقيق، ونتائج الفحوصات التصويرية. يهدف التشخيص إلى تحديد ما إذا كانت النتوءات العظمية هي بالفعل سبب الأعراض، واستبعاد الأسباب الأخرى المحتملة للألم، وتحديد مدى تأثيرها على الهياكل العصبية.
يقوم الأستاذ الدكتور محمد هطيف في عيادته بصنعاء باتباع نهج منهجي وشامل لضمان تشخيص دقيق:
1. التاريخ الطبي والفحص البدني
- التاريخ الطبي: يبدأ الدكتور هطيف بسؤال المريض عن طبيعة الألم (متى بدأ، شدته، ما الذي يزيده أو يخففه)، الأعراض المصاحبة (مثل التنميل، الضعف، مشاكل التوازن)، التاريخ المرضي (مثل التهاب المفاصل، الإصابات السابقة)، والأدوية التي يتناولها المريض.
-
الفحص البدني:
يتضمن تقييمًا شاملاً للعمود الفقري، بما في ذلك:
- تقييم مدى الحركة: ملاحظة أي قيود في حركة الرقبة أو الظهر.
- فحص القوة العضلية: اختبار قوة العضلات في الذراعين والساقين.
- فحص الإحساس: اختبار القدرة على الإحساس باللمس والوخز.
- اختبارات ردود الفعل: تقييم ردود الفعل العصبية.
- اختبارات خاصة: مثل اختبارات التوتر العصبي لتحديد ما إذا كان هناك ضغط على جذور الأعصاب.
2. الفحوصات التصويرية
تُعد الفحوصات التصويرية حاسمة لتأكيد وجود النتوءات العظمية وتحديد موقعها وحجمها وتأثيرها على الهياكل المحيطة.
*
الأشعة السينية (X-rays):
* تُعد الأشعة السينية هي الخطوة الأولى غالبًا في تشخيص النتوءات العظمية.
* يمكنها إظهار النتوءات العظمية بوضوح، بالإضافة إلى علامات التهاب المفاصل التنكسي وتضييق المسافات بين الفقرات.
* توفر صورًا جيدة للعظام، ولكنها لا تظهر الأنسجة الرخوة مثل الأعصاب أو الأقراص بوضوح.
*
التصوير بالرنين المغناطيسي (MRI):
* يُعتبر التصوير بالرنين المغناطيسي (MRI) المعيار الذهبي لتقييم العمود الفقري عندما تكون هناك أعراض عصبية.
* يوفر صورًا مفصلة للغاية للأنسجة الرخوة، بما في ذلك الحبل الشوكي، جذور الأعصاب، الأقراص الفقرية، والأربطة.
* يمكنه تحديد ما إذا كانت النتوءات العظمية تضغط على الأعصاب أو الحبل الشوكي، ومدى تضيق القناة الشوكية (Stenosis).
*
التصوير المقطعي المحوسب (CT Scan):
* يمكن استخدام التصوير المقطعي المحوسب (CT Scan) للحصول على صور مفصلة للعظام، خاصة في الحالات التي لا يكون فيها التصوير بالرنين المغناطيسي ممكنًا (مثل المرضى الذين لديهم أجهزة معدنية مزروعة).
* يوفر صورًا ثلاثية الأبعاد للعظام، مما يساعد في تحديد شكل وحجم النتوءات العظمية بدقة.
*
تخطيط كهربية العضل (EMG) ودراسات توصيل الأعصاب (NCS):
* في بعض الحالات، قد يطلب الدكتور هطيف هذه الاختبارات لتقييم وظيفة الأعصاب وتحديد ما إذا كان هناك ضرر عصبي ناتج عن الضغط.
* تساعد هذه الاختبارات في تحديد العصب المتضرر وشدة الضرر.
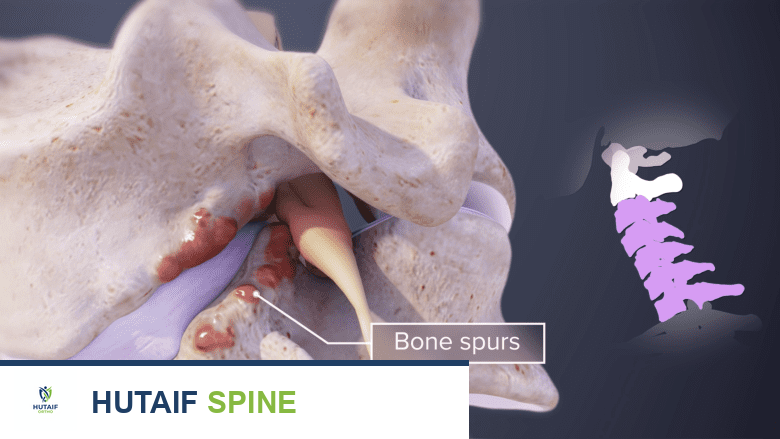
تتطور النتوءات العظمية استجابةً للتآكل المستمر في المفاصل.
من خلال الجمع بين هذه الأدوات التشخيصية، يمكن للأستاذ الدكتور محمد هطيف أن يقدم تشخيصًا دقيقًا وشاملًا، والذي يُعد أساسًا لوضع خطة علاجية مخصصة وفعالة لكل مريض.
خيارات علاج النتوءات العظمية
يعتمد علاج النتوءات العظمية بشكل كبير على ما إذا كانت تسبب أعراضًا، وشدة هذه الأعراض، ومدى تأثيرها على جودة حياة المريض. الهدف الأساسي من العلاج هو تخفيف الألم، تقليل الالتهاب، تحسين الوظيفة، ومنع تفاقم الحالة. يبدأ العلاج عادةً بالأساليب التحفظية غير الجراحية، وقد يتم اللجوء إلى التدخل الجراحي في الحالات التي لا تستجيب للعلاج التحفظي أو عندما تكون الأعراض شديدة وتؤثر على وظائف الأعصاب.
يقدم الأستاذ الدكتور محمد هطيف في صنعاء خطط علاجية متكاملة ومصممة خصيصًا لكل مريض، مع التركيز على تحقيق أفضل النتائج الممكنة.
1. العلاج التحفظي (غير الجراحي)
معظم حالات النتوءات العظمية التي تسبب أعراضًا يمكن إدارتها بنجاح من خلال العلاجات التحفظية.
*
الراحة وتعديل النشاط:
* تجنب الأنشطة التي تزيد الألم.
* تعديل الوضعيات والأنشطة اليومية لتقليل الضغط على العمود الفقري.
*
الأدوية:
*
مسكنات الألم المتاحة دون وصفة طبية:
مثل الباراسيتامول أو مضادات الالتهاب غير الستيرويدية (NSAIDs) مثل الإيبوبروفين أو النابروكسين، لتخفيف الألم والالتهاب.
*
مرخيات العضلات:
في حالات تشنج العضلات المصاحب.
*
الأدوية الموصوفة:
قد يصف الدكتور هطيف أدوية أقوى للألم أو مضادات الالتهاب في الحالات الشديدة، أو أدوية للألم العصبي مثل الجابابنتين أو البريجابالين إذا كان هناك انضغاط عصبي.
*
العلاج الطبيعي (Physiotherapy):
* برامج تمارين مخصصة لتقوية عضلات الظهر والبطن (العضلات الأساسية)، وتحسين المرونة، وزيادة مدى حركة العمود الفقري.
* تقنيات العلاج اليدوي مثل التدليك والعلاج بالحرارة أو البرودة.
* تعليم المريض الوضعيات الصحيحة وآليات الجسم السليمة.
*
الحقن الموضعية:
*
حقن الستيرويد فوق الجافية (Epidural Steroid Injections):
تُحقن الكورتيكوستيرويدات مباشرة في الفراغ فوق الجافية حول الحبل الشوكي والأعصاب لتقليل الالتهاب وتخفيف الألم. توفر هذه الحقن راحة مؤقتة ولكنها فعالة.
*
حقن المفاصل الوجيهية (Facet Joint Injections):
تستهدف هذه الحقن المفاصل الوجيهية الملتهبة مباشرة لتخفيف الألم.
*
حقن جذور الأعصاب (Nerve Root Blocks):
تُستخدم لتحديد العصب المتأثر وتخفيف التهابه.
*
العلاجات التكميلية:
* الوخز بالإبر الصينية.
* العلاج بالتدليك.
* العلاج بتقويم العمود الفقري (Chiropractic care)، ولكن يجب أن يتم بحذر وتحت إشراف متخصص.
2. التدخل الجراحي
يُعتبر التدخل الجراحي الخيار الأخير لعلاج النتوءات العظمية، ويُوصى به عادةً في الحالات التي:
* لا تستجيب للعلاج التحفظي بعد فترة كافية (عادة 6-12 أسبوعًا).
* تكون الأعراض شديدة وتؤثر بشكل كبير على جودة حياة المريض.
* يوجد انضغاط كبير على الحبل الشوكي أو جذور الأعصاب، مما يسبب ضعفًا تدريجيًا، أو فقدانًا للإحساس، أو مشاكل في التحكم بالمثانة والأمعاء (متلازمة ذيل الفرس)، وهي حالات طارئة تتطلب جراحة فورية.
يهدف التدخل الجراحي إلى تخفيف الضغط عن الأعصاب أو الحبل الشوكي عن طريق إزالة النتوءات العظمية أو توسيع القناة الشوكية. تشمل الإجراءات الجراحية الشائعة التي يجريها الأستاذ الدكتور محمد هطيف :
-
استئصال الصفيحة الفقرية (Laminectomy):
- يتضمن إزالة جزء من العظم (الصفيحة الفقرية) من الفقرة لتوسيع القناة الشوكية وتخفيف الضغط عن الحبل الشوكي والأعصاب.
- يُستخدم غالبًا في حالات تضيق القناة الشوكية الشديد.
-
استئصال النتوء العظمي (Osteophyte Excision):
- إزالة النتوءات العظمية مباشرة التي تضغط على الهياكل العصبية.
-
استئصال القرص المجهري (Microdiscectomy):
- على الرغم من أنه يستهدف الأقراص المنفتقة، إلا أنه يمكن أن يُجرى بالتزامن مع إزالة النتوءات العظمية إذا كانت تساهم في انضغاط الأعصاب.
-
دمج الفقرات (Spinal Fusion):
- في بعض الحالات، خاصة إذا كان هناك عدم استقرار في العمود الفقري أو إذا كانت إزالة النتوءات العظمية تتطلب إزالة جزء كبير من العظم، قد يلجأ الدكتور هطيف إلى دمج فقرتين أو أكثر معًا باستخدام أدوات معدنية (مثل البراغي والقضبان) أو طعوم عظمية. يهدف هذا الإجراء إلى تثبيت العمود الفقري ومنع الحركة التي قد تسبب الألم.
-
فتح النقبة العصبية (Foraminotomy):
- إجراء جراحي لتوسيع فتحة النقبة العصبية التي يخرج منها العصب، لتخفيف الضغط على جذر العصب المضغوط.
يتم اتخاذ قرار الجراحة بعد تقييم دقيق للحالة ومناقشة شاملة مع المريض حول المخاطر والفوائد المتوقعة. يحرص الدكتور هطيف على استخدام أحدث التقنيات الجراحية لضمان سلامة المريض وتحقيق أفضل النتائج.
التعافي وإعادة التأهيل بعد علاج النتوءات العظمية
سواء كان العلاج تحفظيًا أو جراحيًا، فإن مرحلة التعافي وإعادة التأهيل تلعب دورًا حاسمًا في استعادة الوظيفة الكاملة وتخفيف الألم على المدى الطويل. يهدف برنامج إعادة التأهيل إلى تقوية العضلات، تحسين المرونة، استعادة مدى الحركة، وتعليم المريض كيفية حماية عموده الفقري في المستقبل.
يُشرف الأستاذ الدكتور محمد هطيف عن كثب على خطة التعافي لكل مريض، غالبًا بالتعاون مع أخصائيي العلاج الطبيعي.
1. التعافي بعد العلاج التحفظي
إذا تم علاج النتوءات العظمية بالعلاج الطبيعي أو الأدوية أو الحقن، فإن التعافي يتضمن:
*
الالتزام ببرنامج التمارين:
الاستمرار في التمارين الموصى بها لتقوية العضلات الأساسية وتحسين المرونة.
*
تعديل نمط الحياة:
تبني عادات صحية مثل الحفاظ على وزن صحي، ممارسة الرياضة بانتظام، واتباع وضعيات جلوس ووقوف صحيحة.
*
إدارة الألم:
تعلم كيفية إدارة أي ألم متبقي باستخدام تقنيات مثل الحرارة أو البرودة أو تمارين الإطالة اللطيفة.
*
المتابعة الدورية:
زيارات منتظمة للدكتور هطيف لتقييم التقدم وتعديل خطة العلاج إذا لزم الأمر.
2. التعافي بعد الجراحة
التعافي بعد جراحة العمود الفقري يستغرق وقتًا أطول ويتطلب التزامًا أكبر ببرنامج إعادة التأهيل.
*
الفترة الأولية بعد الجراحة (المستشفى):
* إدارة الألم: سيتم توفير مسكنات الألم للتحكم في أي إزعاج بعد الجراحة.
* التحرك المبكر: سيتم تشجيع المريض على النهوض والمشي لمسافات قصيرة في أقرب وقت ممكن بعد الجراحة، تحت إشراف طاقم التمريض.
* تعليمات العناية بالجروح: سيتم تعليم المريض كيفية العناية بموقع الجراحة لمنع العدوى.
*
مرحلة إعادة التأهيل (بعد الخروج من المستشفى):
*
العلاج الطبيعي:
يبدأ عادة بعد عدة أيام أو أسابيع من الجراحة، بناءً على توصية الدكتور هطيف. يركز على:
*
تمارين التقوية:
لتقوية عضلات الظهر والبطن والأطراف.
*
تمارين المرونة:
لتحسين مدى حركة العمود الفقري.
*
إعادة تدريب المشي:
استعادة نمط المشي الطبيعي.
*
تعليمات رفع الأثقال وتجنب الحركات الضارة:
لضمان حماية العمود الفقري.
*
القيود والاحتياطات:
* تجنب الرفع الثقيل، الانحناء المفرط، والدوران المفاجئ للعمود الفقري لفترة معينة.
* قد يُنصح بارتداء دع
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك