الرعاية والتعافي في المستشفى بعد جراحة دمج الفقرات: دليل شامل من الأستاذ الدكتور محمد هطيف

الخلاصة الطبية السريعة: التعافي بعد جراحة دمج الفقرات يتطلب رعاية دقيقة في المستشفى لمدة 2-4 أيام، تركز على إدارة الألم، تعلم الحركة الآمنة، ومراقبة الشفاء. بإشراف الأستاذ الدكتور محمد هطيف، يتم وضع خطة تعافٍ متكاملة لضمان أفضل النتائج والعودة الآمنة للأنشطة اليومية بعد الجراحة.
مقدمة
تُعد جراحة دمج الفقرات إجراءً جراحيًا مهمًا يهدف إلى تثبيت فقرتين أو أكثر من فقرات العمود الفقري معًا، مما يقلل الألم ويحسن الاستقرار. إن قرار الخضوع لهذه الجراحة غالبًا ما يأتي بعد تجربة ألم مزمن أو ضعف وظيفي يؤثر بشكل كبير على جودة حياة المريض. ورغم أن الجراحة تمثل خطوة أولى حاسمة نحو الشفاء، فإن مرحلة التعافي التي تليها لا تقل أهمية.
التعافي بعد جراحة دمج الفقرات يبدأ فورًا في المستشفى، ويستمر لعدة أيام أو أسابيع، ثم يمتد لأشهر في المنزل. تُركز الأيام الأولى في المستشفى، والتي تستغرق عادةً ما بين يومين وأربعة أيام، على إدارة الألم بفعالية، ومساعدة المريض على تعلم كيفية التحرك بأمان مع بدء عملية التئام الفقرات المدمجة. خلال هذه الفترة، يعمل الفريق الطبي، بما في ذلك الأستاذ الدكتور محمد هطيف، الرائد في جراحة العظام والعمود الفقري في صنعاء، على ضمان توفير أقصى درجات الرعاية والدعم للمريض، لتهيئته للانتقال الآمن إلى المنزل ومواصلة رحلة التعافي.
يهدف هذا الدليل الشامل إلى تزويد المرضى وأسرهم بمعلومات مفصلة حول ما يمكن توقعه خلال فترة الإقامة في المستشفى بعد جراحة دمج الفقرات، بدءًا من اللحظات الأولى بعد الاستيقاظ من التخدير، مرورًا بخطوات استعادة الحركة، وصولًا إلى العناية بالجرح ومعايير الخروج من المستشفى. إن فهم هذه الجوانب سيساعد المرضى على الاستعداد بشكل أفضل لرحلة التعافي، والشعور بالثقة والطمأنينة تحت رعاية الخبراء.
التشريح الأساسي للعمود الفقري
لفهم جراحة دمج الفقرات وأهمية التعافي، من الضروري الإلمام بالتشريح الأساسي للعمود الفقري. العمود الفقري هو الدعامة الرئيسية للجسم، وهو يتكون من سلسلة من العظام الصغيرة تسمى الفقرات، والتي تمتد من قاعدة الجمجمة إلى الحوض.
مكونات العمود الفقري
-
الفقرات:
هي العظام التي تشكل العمود الفقري. يوجد عادة 33 فقرة مقسمة إلى مناطق:
- الفقرات العنقية (7 فقرات): في الرقبة.
- الفقرات الصدرية (12 فقرة): في الجزء العلوي من الظهر.
- الفقرات القطنية (5 فقرات): في الجزء السفلي من الظهر (وهي المنطقة الأكثر شيوعًا لجراحة دمج الفقرات).
- العجز والعصعص: فقرات ملتحمة في قاعدة العمود الفقري.
- الأقراص الفقرية: توجد بين كل فقرتين (باستثناء العجز والعصعص). تعمل هذه الأقراص كممتص للصدمات ووسائد مرنة تسمح بحركة العمود الفقري. تتكون من جزء خارجي ليفي قوي وجزء داخلي هلامي.
- النخاع الشوكي والأعصاب: يمر النخاع الشوكي، وهو حزمة من الأعصاب، عبر القناة الشوكية التي تشكلها الفقرات. تتفرع الأعصاب الشوكية من النخاع الشوكي وتخرج بين الفقرات لتصل إلى أجزاء مختلفة من الجسم، ناقلة الإشارات الحسية والحركية.
- المفاصل الوجيهية (Facet Joints): هي مفاصل صغيرة تقع في الجزء الخلفي من كل فقرة، وتسمح بحركة الانثناء والتمدد والدوران في العمود الفقري، وتوفر الاستقرار.
- الأربطة والعضلات: تحيط بالعمود الفقري شبكة معقدة من الأربطة والعضلات التي توفر الدعم والاستقرار والمرونة.
لماذا يتم دمج الفقرات
تهدف جراحة دمج الفقرات إلى ربط فقرتين أو أكثر بشكل دائم، مما يوقف الحركة بينهما. يتم ذلك عادةً لمعالجة حالات تسبب الألم أو عدم الاستقرار أو ضغطًا على الأعصاب. عندما يتم دمج الفقرات، تتوقف الحركة في هذا الجزء من العمود الفقري، مما يقلل من تهيج الأعصاب والألم الناتج عن الحركة غير الطبيعية أو الاحتكاك.
يؤكد الأستاذ الدكتور محمد هطيف أن فهم هذا التشريح يساعد المرضى على تقدير الهدف من الجراحة وكيف ستؤثر على حركتهم وراحتهم على المدى الطويل.
الأسباب وعوامل الخطر التي تستدعي جراحة دمج الفقرات
تُعد جراحة دمج الفقرات حلاً جراحيًا يُلجأ إليه عادةً بعد فشل العلاجات التحفظية في تخفيف الألم أو استعادة الوظيفة. هناك عدة حالات طبية يمكن أن تستدعي هذا الإجراء، وتتضمن ما يلي:
أسباب شائعة لجراحة دمج الفقرات
- الانزلاق الغضروفي الشديد أو المتكرر: عندما ينزلق القرص الفقري (الغضروف) ويضغط على الأعصاب الشوكية، مسببًا ألمًا شديدًا أو تنميلاً أو ضعفًا في الساقين (عرق النسا). إذا كان الانزلاق متكررًا أو شديدًا ولا يستجيب للعلاجات الأخرى، قد يكون الدمج ضروريًا لتثبيت الفقرات ومنع الضغط المستقبلي.
- التضيق الشوكي (Spinal Stenosis): تضييق القناة الشوكية أو الفتحات التي تخرج منها الأعصاب، مما يضغط على النخاع الشوكي أو الأعصاب. يمكن أن يحدث هذا بسبب نمو العظام الزائد (النتوءات العظمية)، أو تضخم الأربطة، أو انزلاق غضروفي.
- انزلاق الفقرات (Spondylolisthesis): حالة تنزلق فيها فقرة من مكانها الطبيعي فوق الفقرة التي تحتها، مما يسبب ألمًا وعدم استقرار وضغطًا على الأعصاب.
- الجنف أو الحداب (Scoliosis or Kyphosis): تشوهات في انحناء العمود الفقري. في حالات الجنف الشديدة (انحناء جانبي) أو الحداب (انحناء مفرط للأمام)، قد يكون الدمج ضروريًا لتصحيح الانحناء وتثبيت العمود الفقري.
- كسور الفقرات: كسور خطيرة في الفقرات يمكن أن تسبب عدم استقرار أو ضغطًا على النخاع الشوكي، وتتطلب الدمج لتثبيت العمود الفقري أثناء الشفاء.
- الالتهابات أو الأورام: في بعض الحالات، يمكن أن تؤدي الالتهابات الشديدة (مثل التهاب الفقار) أو الأورام في العمود الفقري إلى تدمير الفقرات وعدم استقرارها، مما يستدعي الدمج.
- التهاب المفاصل التنكسي (Osteoarthritis) في العمود الفقري: تآكل الغضاريف والمفاصل الوجيهية بين الفقرات يمكن أن يسبب ألمًا مزمنًا وعدم استقرار، وقد يتطلب الدمج لتثبيت المنطقة المصابة.
عوامل الخطر
بعض العوامل تزيد من خطر الإصابة بمشاكل العمود الفقري التي قد تستدعي جراحة دمج الفقرات:
- العمر: تزداد مشاكل العمود الفقري التنكسية مع التقدم في العمر.
- الوراثة: قد يكون هناك استعداد وراثي لبعض حالات العمود الفقري.
- نمط الحياة: قلة النشاط البدني، السمنة، والتدخين يمكن أن تساهم في تدهور صحة العمود الفقري.
- الإصابات السابقة: التعرض لإصابات في الظهر يمكن أن يزيد من خطر المشاكل المستقبلية.
- المهن التي تتطلب جهدًا بدنيًا: رفع الأثقال بشكل متكرر أو الحركات المتكررة قد تزيد من الضغط على العمود الفقري.
يؤكد الأستاذ الدكتور محمد هطيف على أهمية التشخيص الدقيق لتحديد السبب الجذري للمشكلة، وتقديم أفضل خيارات العلاج، سواء كانت تحفظية أو جراحية.
الأعراض التي تستدعي جراحة دمج الفقرات
تظهر الأعراض التي تستدعي النظر في جراحة دمج الفقرات عادةً عندما تؤثر مشكلة في العمود الفقري على الأعصاب أو تسبب عدم استقرارًا كبيرًا. غالبًا ما تكون هذه الأعراض مزمنة وموهنة، وتؤثر بشكل كبير على جودة حياة المريض.
الأعراض الشائعة
- الألم المزمن في الظهر أو الرقبة: هذا هو العرض الأكثر شيوعًا. قد يكون الألم حادًا أو خفيفًا، مستمرًا أو متقطعًا، وقد يتفاقم مع الحركة أو الوقوف لفترات طويلة.
-
الألم المنتشر (Radicular Pain):
- عرق النسا (Sciatica): ألم حاد ينتشر من أسفل الظهر إلى الأرداف والساقين، وأحيانًا يصل إلى القدم. غالبًا ما يكون مصحوبًا بالخدر أو التنميل.
- ألم الذراع أو الكتف: إذا كانت المشكلة في الفقرات العنقية، فقد ينتشر الألم إلى الكتفين والذراعين واليدين.
- الخدر أو التنميل (Numbness or Tingling): إحساس بالخدر أو "الدبابيس والإبر" في الأطراف (الساقين والقدمين أو الذراعين واليدين)، بسبب الضغط على الأعصاب.
- الضعف العضلي (Muscle Weakness): ضعف في الساقين أو الذراعين، مما يجعل المشي صعبًا أو يؤثر على القدرة على الإمساك بالأشياء. في الحالات الشديدة، قد يؤدي إلى صعوبة في رفع القدم (foot drop).
- صعوبة في المشي أو الوقوف: قد يشعر المريض بعدم الاستقرار أو الحاجة إلى الانحناء للأمام لتخفيف الضغط على الأعصاب، خاصةً في حالات التضيق الشوكي.
- فقدان السيطرة على المثانة أو الأمعاء (Cauda Equina Syndrome): هذه علامة حمراء خطيرة تتطلب رعاية طبية طارئة. تشير إلى ضغط شديد على حزمة الأعصاب في الجزء السفلي من العمود الفقري، وتتطلب تدخلًا جراحيًا فوريًا.
- تشوه العمود الفقري المرئي: في حالات الجنف أو الحداب الشديد، قد يكون هناك انحناء واضح في العمود الفقري.
متى يجب استشارة الطبيب
ينصح الأستاذ الدكتور محمد هطيف بالبحث عن الرعاية الطبية إذا كنت تعاني من أي من الأعراض التالية:
- ألم في الظهر أو الرقبة لا يتحسن مع الراحة أو العلاجات المنزلية البسيطة.
- ألم ينتشر إلى الذراعين أو الساقين.
- خدر أو تنميل أو ضعف في الأطراف.
- صعوبة في المشي أو فقدان التوازن.
- فقدان السيطرة على المثانة أو الأمعاء (حالة طارئة).
التشخيص المبكر والعلاج المناسب يمكن أن يمنع تفاقم الحالة ويحسن من فرص التعافي.
تشخيص الحاجة لجراحة دمج الفقرات
قبل اتخاذ قرار إجراء جراحة دمج الفقرات، يقوم الأستاذ الدكتور محمد هطيف وفريقه بإجراء تقييم شامل لتحديد السبب الدقيق للألم وتحديد ما إذا كانت الجراحة هي الخيار الأنسب. يتضمن التشخيص عدة خطوات:
التاريخ المرضي والفحص السريري
- التاريخ المرضي: يبدأ الطبيب بسؤال المريض عن الأعراض، متى بدأت، ما الذي يجعلها أسوأ أو أفضل، أي إصابات سابقة، التاريخ العائلي لمشاكل العمود الفقري، والأدوية التي يتناولها.
-
الفحص السريري:
يقوم الأستاذ الدكتور محمد هطيف بإجراء فحص جسدي شامل يتضمن:
- تقييم مدى الحركة: ملاحظة كيف يتحرك المريض ويشعر بالألم عند الانحناء أو الدوران.
- فحص الأعصاب: اختبار ردود الفعل، قوة العضلات، والإحساس في الأطراف لتحديد ما إذا كانت هناك أعصاب مضغوطة.
- فحص المشية: ملاحظة كيفية مشي المريض لتحديد أي مشاكل في التوازن أو القوة.
الفحوصات التصويرية
تُعد الفحوصات التصويرية حاسمة لتأكيد التشخيص وتحديد موقع المشكلة ومدى شدتها:
- الأشعة السينية (X-rays): تُظهر صور العظام بوضوح ويمكن أن تكشف عن كسور الفقرات، الجنف، الحداب، التغيرات التنكسية، أو انزلاق الفقرات. يمكن أخذ صور الأشعة السينية أثناء الحركة (الانثناء والتمدد) لتقييم استقرار العمود الفقري.
- التصوير بالرنين المغناطيسي (MRI): يوفر صورًا مفصلة للأنسجة الرخوة مثل الأقراص الفقرية، النخاع الشوكي، والأعصاب. يُعد التصوير بالرنين المغناطيسي ممتازًا لتحديد الانزلاق الغضروفي، التضيق الشوكي، الأورام، والالتهابات.
- التصوير المقطعي المحوسب (CT Scan): يوفر صورًا مقطعية مفصلة للعظام، وهو مفيد جدًا لتقييم بنية العظام، النتوءات العظمية، وكسور الفقرات. غالبًا ما يستخدم جنبًا إلى جنب مع التصوير بالرنين المغناطيسي.
- تصوير النخاع (Myelogram): في بعض الحالات، قد يتم حقن صبغة تباين في السائل الشوكي قبل الأشعة السينية أو التصوير المقطعي المحوسب لإظهار الضغط على النخاع الشوكي أو الأعصاب بشكل أوضح.
الفحوصات الكهربائية
- دراسات التوصيل العصبي وتخطيط كهربية العضل (Nerve Conduction Studies and Electromyography - NCS/EMG): تقيس هذه الفحوصات النشاط الكهربائي للعضلات والأعصاب لتحديد ما إذا كانت الأعصاب متضررة ومدى الضرر.
بناءً على نتائج هذه الفحوصات والتقييم السريري، يقوم الأستاذ الدكتور محمد هطيف بتشخيص دقيق ومناقشة الخيارات العلاجية مع المريض، مع التأكيد على أن الجراحة تُعد الخيار الأخير بعد استنفاد جميع العلاجات غير الجراحية الممكنة.
خيارات علاج دمج الفقرات
تُعد جراحة دمج الفقرات إجراءً مهمًا يُلجأ إليه عادةً بعد استنفاد جميع الخيارات العلاجية غير الجراحية. ومع ذلك، من المهم فهم التسلسل العلاجي الذي يقود إلى هذا القرار.
العلاجات التحفظية (غير الجراحية)
قبل التفكير في الجراحة، يوصي الأستاذ الدكتور محمد هطيف عادةً بتجربة مجموعة من العلاجات التحفظية لمدة تتراوح من 6 أسابيع إلى عدة أشهر. تشمل هذه العلاجات:
-
الأدوية:
- مسكنات الألم المتاحة دون وصفة طبية: مثل مضادات الالتهاب غير الستيرويدية (NSAIDs) لتخفيف الألم والالتهاب.
- مرخيات العضلات: لتخفيف التشنجات العضلية.
- الأدوية الموصوفة: مثل المسكنات الأفيونية (لفترات قصيرة)، أو الأدوية المضادة للاكتئاب أو مضادات الاختلاج التي يمكن أن تساعد في الألم العصبي.
- العلاج الطبيعي: يتضمن تمارين لتقوية عضلات الظهر والبطن (الأساسية)، وتحسين المرونة، وتعلم الوضعيات الصحيحة للحركة والجلوس.
-
الحقن:
- حقن الستيرويد فوق الجافية: يتم حقن الكورتيزون مباشرة في الفراغ حول الأعصاب الشوكية لتقليل الالتهاب والألم.
- حقن المفاصل الوجيهية: تستهدف الألم الناتج عن التهاب المفاصل في العمود الفقري.
- العلاج بالحرارة والبرودة: لتخفيف الألم والتشنجات العضلية.
- تعديل النشاط: تجنب الأنشطة التي تزيد الألم.
جراحة دمج الفقرات: متى تكون ضرورية؟
يتم اللجوء إلى جراحة دمج الفقرات عندما تكون الأعراض شديدة ومستمرة، وتؤثر على جودة حياة المريض بشكل كبير، ولا تستجيب للعلاجات التحفظية. يؤكد الأستاذ الدكتور محمد هطيف أن الهدف الرئيسي من الجراحة هو:
- تخفيف الألم: عن طريق إزالة الضغط على الأعصاب أو تثبيت الفقرات غير المستقرة.
- استعادة الاستقرار: للعمود الفقري، خاصة بعد الإصابات أو الأمراض التنكسية.
- تصحيح التشوهات: مثل الجنف أو الحداب الشديد.
أنواع جراحة دمج الفقرات
هناك عدة طرق لإجراء جراحة دمج الفقرات، ويعتمد اختيار الطريقة على موقع المشكلة وحالة المريض. يقوم الأستاذ الدكتور محمد هطيف بتقييم كل حالة بعناية لتحديد النهج الأنسب:
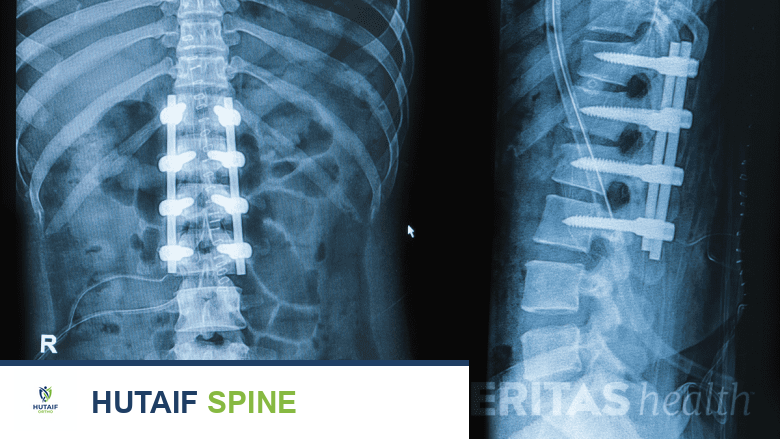
- الدمج الخلفي (Posterior Lumbar Interbody Fusion - PLIF / Transforaminal Lumbar Interbody Fusion - TLIF): يتم الوصول إلى العمود الفقري من الخلف عبر شق في الظهر. يتم إزالة القرص المتضرر، ثم يتم إدخال طعم عظمي (أو قفص يحتوي على طعم عظمي) بين الفقرات، وتثبيتها بمسامير وقضبان.
- الدمج الأمامي (Anterior Lumbar Interbody Fusion - ALIF): يتم الوصول إلى العمود الفقري من الأمام عبر شق في البطن. يُستخدم هذا النهج غالبًا لتجنب تحريك الأعصاب الشوكية.
- الدمج الجانبي (Lateral Lumbar Interbody Fusion - LLIF / XLIF): يتم الوصول إلى العمود الفقري من الجانب، وغالبًا ما يتم ذلك باستخدام تقنيات طفيفة التوغل.
- الدمج الخلفي الأمامي المشترك (Posterior-Anterior Fusion): في بعض الحالات المعقدة، قد يتطلب الأمر الوصول من الأمام والخلف لضمان تثبيت قوي.
ما يحدث أثناء الجراحة
أثناء جراحة دمج الفقرات، يقوم الجراح، مثل الأستاذ الدكتور محمد هطيف، بإزالة القرص الفقري المتضرر أو جزء من العظم الذي يضغط على الأعصاب. ثم يتم وضع طعم عظمي (من جسم المريض نفسه، أو من متبرع، أو مادة صناعية) بين الفقرات المراد دمجها. يتم تثبيت الفقرات بمسامير وقضبان معدنية لضمان بقائها في مكانها أثناء نمو العظم الجديد ودمج الفقرات معًا. هذه العملية تستغرق عادةً عدة أشهر.
تستغرق الجراحة نفسها عدة ساعات، ويتم إجراؤها تحت التخدير العام. يضمن الأستاذ الدكتور محمد هطيف وفريقه استخدام أحدث التقنيات وأكثرها أمانًا لتقليل المخاطر وتحقيق أفضل النتائج الجراحية.
التعافي بعد جراحة دمج الفقرات
تُعد مرحلة التعافي بعد جراحة دمج الفقرات حاسمة لنجاح الجراحة على المدى الطويل. تبدأ هذه المرحلة فورًا في المستشفى وتركز على إدارة الألم، استعادة الحركة الآمنة، وضمان التئام الجرح. تستمر الإقامة في المستشفى عادةً ما بين يومين وأربعة أيام، وخلال هذه الفترة، يتلقى المريض رعاية مكثفة وإرشادات مفصلة.
مباشرة بعد جراحة دمج الفقرات
عند الاستيقاظ من التخدير بعد الجراحة، من الطبيعي أن يشعر معظم المرضى ببعض الألم والنعاس. يركز الفريق الطبي، بقيادة الأستاذ الدكتور محمد هطيف، بشكل كبير على إدارة الألم بفعالية لضمان راحة المريض وبدء التعافي بشكل سليم.
إدارة الألم
- الأيام الأولى: يكون الألم أكثر حدة في اليومين الأولين بعد الجراحة. تُعطى الأدوية المسكنة بانتظام لإدارة هذا الألم. قد تُعطى هذه الأدوية عن طريق الوريد (في الوريد) أو عن طريق الحقن في العضلات (في الذراع أو الساق).
- مضخة PCA: في بعض الأحيان، تُستخدم مضخة التحكم الذاتي في الألم (PCA - Patient-Controlled Analgesia)، حيث يتحكم المريض بنفسه في وقت إعطاء جرعة محددة من الدواء المسكن عن طريق جهاز متصل. هذا يمنح المريض شعورًا بالتحكم ويساعد في إدارة الألم بفعالية.
- الانتقال إلى الأدوية الفموية: مع انخفاض حدة الألم، يتم الانتقال تدريجيًا إلى الأدوية المسكنة التي تُؤخذ عن طريق الفم.
المراقبة والفحوصات
- فحوصات الدم: تُجرى فحوصات الدم بشكل دوري بعد الجراحة. على سبيل المثال، نظرًا لفقدان الدم أثناء الجراحة، يتم مراقبة مستوى الهيموجلوبين للتأكد من أن مستويات الأكسجين في الدم لا تنخفض كثيرًا. قد تُطلب فحوصات دم أخرى أيضًا لمراقبة وظائف الجسم العامة.
- الأكسجين ومراقبة القلب: قد يُعطى الأكسجين للمساعدة في التنفس، ويُستخدم جهاز مراقبة القلب لتتبع معدل ضربات القلب وإيقاعه بعد الجراحة. يضمن هذا المراقبة المستمرة لأي تغيرات قد تحدث.
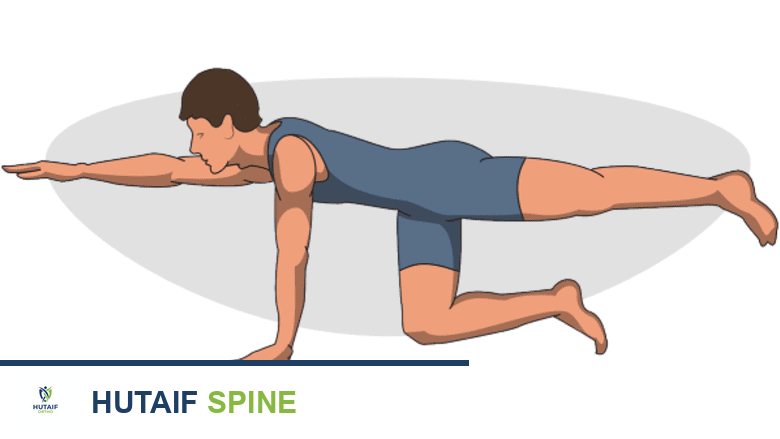
المشي والحركة بعد جراحة دمج الفقرات
تُعد الحركة المبكرة والآمنة حجر الزاوية في التعافي بعد جراحة دمج الفقرات. يشدد الأستاذ الدكتور محمد هطيف وفريقه على أهمية الحفاظ على استقامة العمود الفقري بشكل صحيح لتقليل الضغط عليه وتقليل خطر تعطيل عملية الشفاء.
- العلاج الطبيعي والوظيفي: يعمل المرضى مع أخصائيي العلاج الطبيعي والوظيفي كل يوم لتعلم الطرق الأكثر أمانًا لارتداء الملابس، الجلوس، الوقوف، المشي، والمشاركة في الأنشطة الأخرى دون وضع ضغط إضافي على الظهر.
- تقنية "التدحرج كالجذع" (Log-rolling): حتى النهوض من السرير يتطلب تقنية خاصة تُعرف باسم "التدحرج كالجذع" لتجنب التواء العمود الفقري. تتضمن هذه التقنية تحريك الجسم بالكامل كوحدة واحدة، مع الحفاظ على استقامة الظهر.
- استخدام المشاية: في بعض الحالات، قد ينصح أخصائي العلاج الطبيعي المريض باستخدام مشاية للمساعدة في الثبات والتوازن أثناء المشي.
- تجهيزات المنزل: يساعد أخصائي العلاج الوظيفي أو الطبيعي أيضًا في ترتيب المعدات الطبية لاستخدامها لاحقًا في منزل المريض، إذا لزم الأمر، مثل مقعد المرحاض المرتفع أو أدوات المساعدة على ارتداء الجوارب.
- الأحذية المريحة: يجد العديد من الأشخاص أنه من المفيد إحضار أحذية متينة سهلة الارتداء معهم إلى المستشفى، حيث يشجع الجراحون وموظفو المستشفى المرضى على النهوض والمشي في أقرب وقت ممكن بعد الجراحة.
دعامة الظهر
يتم تزويد بعض المرضى بدعامة للظهر لتقييد الحركة في العمود الفقري. يساعد ارتداء قميص داخلي ضيق أو قميص بلا أكمام تحت الدعامة على جعلها أكثر راحة على الجلد، ويمنع تهيج الجلد مثل الطفح الجلدي أو البثور. يحدد الأستاذ الدكتور محمد هطيف مدة وضرورة استخدام الدعامة لكل مريض بناءً على حالته الجراحية.
العناية بالجرح
تُعد العناية الجيدة بالجرح بعد الجراحة ضرورية لمنع العدوى وتعزيز الشفاء.
- الضمادة الجراحية: تغطي ضمادة كبيرة، تُسمى الضمادة الجراحية، الشق (الجرح الجراحي) في اليوم الأول بعد الجراحة.
- تغيير الضمادة: تقوم الممرضة في النهاية بتغيير الضمادة إلى ضمادة أصغر. يتم فحص الشق كل يوم للتأكد من بقائه جافًا ونظيفًا.
- الاستحمام: لا يُسمح بالاستحمام عادةً في الأيام القليلة الأولى بعد جراحة دمج الفقرات. ومع ذلك، قد يُسمح بالاستحمام بالإسفنجة طالما أن موقع الشق لا يبتل. سيقدم الفريق الطبي إرشادات واضحة حول متى يمكن للمريض الاستحمام بشكل طبيعي.
معايير الخروج من المستشفى بعد جراحة دمج الفقرات
تتم مراقبة تقدم كل فرد من قبل طاقم المستشفى طوال فترة الإقامة. هذه بعض المعايير التي يحتاج المرضى عادةً إلى تحقيقها قبل الخروج من المستشفى للتعافي في المنزل:
- التحكم في الألم: يجب أن يكون الألم تحت السيطرة باستخدام الأدوية الفموية.
- القدرة على الحركة: أن يكون المريض قادرًا على النهوض من السرير والتحرك دون مساعدة كبيرة.
- وظيفة المثانة: أن يكون المريض قادرًا على إفراغ مثانته بشكل طبيعي.
- موقع الجرح: عدم وجود علامات للعدوى في موقع الشق (احمرار، تورم، إفرازات).
العودة إلى المنزل والترتيبات
- القيادة: لن يتمكن المرضى من قيادة سياراتهم بأنفسهم عند الخروج من المستشفى. يجب أن يكون هناك شخص آخر يقودهم إلى المنزل.
- الرحلات الطويلة: إذا كان المنزل
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك