الانزلاق الفقاري: دليلك الشامل لفهم وعلاج هذه الحالة مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية السريعة: الانزلاق الفقاري هو حالة انزلاق فقرة من العمود الفقري فوق أخرى، وغالبًا ما يسبب آلام الظهر والساقين. يشمل العلاج خيارات تحفظية مثل العلاج الطبيعي والأدوية، وقد يتطلب التدخل الجراحي في الحالات الشديدة، وجميعها متوفرة بخبرة الأستاذ الدكتور محمد هطيف.
مقدمة عن الانزلاق الفقاري (Spondylolisthesis)
يُعد الانزلاق الفقاري (Spondylolisthesis) حالة شائعة تصيب العمود الفقري، وقد تكون مصدرًا للألم والإزعاج للكثيرين. ببساطة، هو انزلاق فقرة من العمود الفقري إلى الأمام أو الخلف فوق الفقرة التي تليها مباشرة. يمكن أن يحدث هذا الانزلاق في أي جزء من العمود الفقري، لكنه أكثر شيوعًا في منطقة أسفل الظهر (الفقرات القطنية).
عندما يحدث الانزلاق الفقاري نتيجة لوجود كسر إجهادي أو عيب في جزء صغير من الفقرة يُعرف باسم "البرزخ" (pars interarticularis)، تُسمى هذه الحالة بالانزلاق الفقاري البرزخي (Isthmic Spondylolisthesis). هذه الحالة قد تؤثر بشكل كبير على جودة حياة المريض، مسببة آلامًا مزمنة، ضعفًا، أو خدرًا في الساقين.
يهدف هذا الدليل الشامل إلى تزويدك بمعلومات مفصلة حول الانزلاق الفقاري، بدءًا من فهم تشريح العمود الفقري، مرورًا بالأسباب والأعراض، وصولًا إلى خيارات التشخيص والعلاج المتاحة. يقدم الأستاذ الدكتور محمد هطيف، أحد أبرز خبراء جراحة العظام والعمود الفقري في صنعاء، رؤيته وخبرته لضمان حصولك على أفضل رعاية ممكنة. إن فهمك لهذه الحالة هو الخطوة الأولى نحو التعافي والعودة إلى حياة طبيعية خالية من الألم.

التشريح الأساسي للعمود الفقاري وعلاقته بالانزلاق الفقاري
لفهم الانزلاق الفقاري بشكل أفضل، من الضروري الإلمام بالتركيب الأساسي للعمود الفقاري. العمود الفقاري هو محور الجسم وداعم رئيسي له، ويتكون من سلسلة من العظام تسمى الفقرات، والتي تتراص فوق بعضها البعض لتشكل قناة حماية للحبل الشوكي.
مكونات العمود الفقاري الرئيسية
يتكون العمود الفقاري البشري عادةً من 33 فقرة، مقسمة إلى خمس مناطق رئيسية:
*
الفقرات العنقية (Cervical Vertebrae):
7 فقرات في الرقبة.
*
الفقرات الصدرية (Thoracic Vertebrae):
12 فقرة في منطقة الصدر.
*
الفقرات القطنية (Lumbar Vertebrae):
5 فقرات في أسفل الظهر، وهي المنطقة الأكثر عرضة للانزلاق الفقاري.
*
الفقرات العجزية (Sacral Vertebrae):
5 فقرات ملتحمة تشكل العجز.
*
الفقرات العصعصية (Coccygeal Vertebrae):
4 فقرات ملتحمة تشكل العصعص.
بين كل فقرتين (باستثناء العجز والعصعص)، توجد أقراص بين فقرية تعمل كممتصات للصدمات وتسمح بمرونة العمود الفقاري. كما تربط الفقرات ببعضها البعض أربطة قوية ومفاصل صغيرة تسمى المفاصل الوجهية (Facet Joints)، والتي تسمح بالحركة وتوفر الاستقرار.
دور البرزخ الفقاري (Pars Interarticularis)
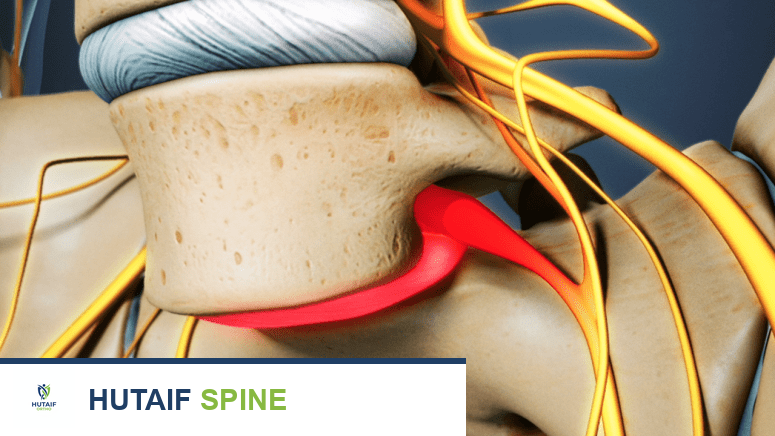
البرزخ الفقاري هو جزء صغير من العظم يربط الجزء الأمامي والخلفي من الفقرة. في بعض أنواع الانزلاق الفقاري، خاصة الانزلاق الفقاري البرزخي، يحدث كسر أو عيب في هذا البرزخ. عندما ينكسر البرزخ في جانب واحد أو كلا الجانبين، تفقد الفقرة استقرارها وقد تنزلق إلى الأمام. هذا الكسر يُعرف باسم "انحلال الفقرة" أو "Spondylolysis". إذا أدى انحلال الفقرة إلى انزلاق الفقرة، فإنه يُسمى "الانزلاق الفقاري".
كيف يؤثر الانزلاق الفقاري على الأعصاب
عندما تنزلق الفقرة، يمكن أن يضيق الفراغ الذي يمر من خلاله الحبل الشوكي أو الأعصاب الشوكية (القناة الشوكية أو الثقوب العصبية). هذا الضغط على الأعصاب يمكن أن يسبب مجموعة واسعة من الأعراض، بما في ذلك الألم، الخدر، والضعف في الأطراف. فهم هذه العلاقة بين التشريح والانزلاق الفقاري يساعد الأستاذ الدكتور محمد هطيف على تحديد السبب الدقيق للأعراض ووضع خطة علاجية فعالة.
الأسباب وعوامل الخطر للانزلاق الفقاري
يمكن أن يحدث الانزلاق الفقاري نتيجة لمجموعة متنوعة من الأسباب، وتصنف عادةً إلى عدة أنواع رئيسية بناءً على السبب الكامن وراءها. فهم هذه الأسباب ضروري للتشخيص الدقيق وتحديد أفضل مسار للعلاج.
أنواع الانزلاق الفقاري الرئيسية
-
الانزلاق الفقاري البرزخي (Isthmic Spondylolisthesis):
- السبب: الأكثر شيوعًا، وينتج عن عيب أو كسر إجهادي في البرزخ الفقاري (pars interarticularis). هذا الكسر يُعرف بانحلال الفقرة (Spondylolysis).
- الفئة العمرية: غالبًا ما يظهر في سن المراهقة والشباب، خاصةً لدى الرياضيين الذين يمارسون أنشطة تتطلب تكرارًا لحركات تمديد الظهر (مثل الجمباز، رفع الأثقال، كرة القدم).
- التطور: قد يكون موجودًا منذ الولادة كضعف خلقي في البرزخ، أو يتطور مع مرور الوقت بسبب الإجهاد المتكرر.
-
الانزلاق الفقاري التنكسي (Degenerative Spondylolisthesis):
- السبب: يحدث نتيجة للتغيرات التنكسية المرتبطة بالتقدم في العمر، مثل تآكل الأقراص الفقرية والمفاصل الوجهية. يؤدي هذا التآكل إلى فقدان استقرار الفقرات.
- الفئة العمرية: أكثر شيوعًا لدى البالغين فوق سن الخمسين.
- الموقع: غالبًا ما يصيب الفقرات القطنية، خاصةً عند مستوى L4-L5.
-
الانزلاق الفقاري الخلقي (Dysplastic Spondylolisthesis):
- السبب: عيب خلقي في الفقرات، حيث تكون المفاصل الوجهية أو القوس الفقري العلوي مشوهة أو غير مكتملة التكوين، مما يؤدي إلى عدم استقرار الفقرة وانزلاقها.
- الفئة العمرية: يظهر عادةً في مرحلة الطفولة أو المراهقة.
-
الانزلاق الفقاري الرضحي (Traumatic Spondylolisthesis):
- السبب: ينتج عن إصابة حادة أو صدمة مباشرة للعمود الفقاري، مما يؤدي إلى كسر في جزء آخر من الفقرة غير البرزخ، أو تمزق في الأربطة، مسببًا انزلاقًا فجائيًا.
- الأمثلة: حوادث السيارات، السقوط من ارتفاعات عالية.
-
الانزلاق الفقاري المرضي (Pathological Spondylolisthesis):
- السبب: يحدث نتيجة لتلف العظام بسبب أمراض معينة مثل الأورام، الالتهابات، أو أمراض العظام الأيضية التي تضعف بنية الفقرة.
عوامل الخطر التي تزيد من احتمالية الإصابة
بالإضافة إلى الأسباب المباشرة، هناك عدة عوامل قد تزيد من خطر الإصابة بالانزلاق الفقاري:
- الوراثة: قد يكون هناك استعداد وراثي لضعف في البرزخ الفقاري أو تشوهات خلقية في العمود الفقاري.
- الرياضات العنيفة: الرياضات التي تتضمن تمديدًا مفرطًا ومتكررًا للعمود الفقاري أو حمل أوزان ثقيلة (مثل الجمباز، رفع الأثقال، الغوص، كرة القدم) تزيد من خطر الانزلاق الفقاري البرزخي.
- العمر: المراهقون معرضون بشكل أكبر للانزلاق الفقاري البرزخي، بينما كبار السن أكثر عرضة للانزلاق الفقاري التنكسي.
- الجنس: النساء أكثر عرضة للإصابة بالانزلاق الفقاري التنكسي من الرجال.
- أمراض العظام: حالات مثل هشاشة العظام قد تزيد من خطر الانزلاق الفقاري المرضي.
- السمنة: يمكن أن تزيد السمنة من الضغط على العمود الفقاري، مما يساهم في التغيرات التنكسية.
يساعد تقييم هذه العوامل الأستاذ الدكتور محمد هطيف في تحديد السبب المحتمل للانزلاق الفقاري لديك ووضع خطة علاجية مخصصة بناءً على حالتك الفردية.
الأعراض والعلامات الشائعة للانزلاق الفقاري
تتراوح أعراض الانزلاق الفقاري من خفيفة إلى شديدة، وقد تظهر بشكل تدريجي أو مفاجئ حسب نوع الانزلاق ودرجته. في بعض الحالات، قد لا تظهر أي أعراض على الإطلاق، ويكتشف الانزلاق بالصدفة أثناء فحوصات تصويرية لأسباب أخرى.
الأعراض الشائعة للانزلاق الفقاري
-
ألم أسفل الظهر:
- هو العرض الأكثر شيوعًا.
- يمكن أن يكون الألم خفيفًا ومتقطعًا أو شديدًا ومزمنًا.
- غالبًا ما يزداد سوءًا مع النشاط البدني، الوقوف لفترات طويلة، أو تمديد الظهر.
- قد يتحسن مع الراحة أو الانحناء إلى الأمام.
-
ألم يمتد إلى الساقين (عرق النسا):
- إذا كان الانزلاق يضغط على الأعصاب الشوكية الخارجة من العمود الفقاري، فقد يسبب ألمًا حادًا أو حارقًا يمتد إلى الأرداف، الفخذين، الساقين، وحتى القدمين.
- قد يترافق مع خدر أو تنميل في نفس المنطقة.
-
ضعف في الساقين:
- ضغط الأعصاب يمكن أن يؤدي إلى ضعف عضلي في إحدى الساقين أو كلتيهما، مما يجعل المشي أو الوقوف صعبًا.
-
تشنجات عضلية:
- قد تحدث تشنجات في عضلات أسفل الظهر أو عضلات الفخذ الخلفية (الأوتار المأبضية) كاستجابة وقائية من الجسم لمحاولة تثبيت العمود الفقاري.
-
تصلب الظهر:
- قد يشعر المريض بتصلب في أسفل الظهر، خاصةً في الصباح أو بعد فترات طويلة من الجلوس أو عدم الحركة.
-
تغيرات في المشية أو الوضعية:
- قد يحاول المريض تغيير طريقة مشيه أو وقوفه لتخفيف الضغط على الأعصاب أو الألم. قد يبدو وكأنه يمشي بخطوات قصيرة أو يميل إلى الأمام.
- في حالات نادرة وشديدة، قد يتسبب الانزلاق في تشوه ملحوظ في العمود الفقاري.
-
أعراض متلازمة ذيل الفرس (Cauda Equina Syndrome):
- هذه حالة طبية طارئة ونادرة جدًا، تحدث عندما يكون هناك ضغط شديد على حزمة الأعصاب في نهاية الحبل الشوكي.
- تشمل الأعراض: ضعف شديد أو خدر في كلا الساقين، فقدان السيطرة على المثانة أو الأمعاء (سلس البول أو البراز)، خدر في منطقة العجان (المنطقة المحيطة بالأعضاء التناسلية والمستقيم).
- تتطلب هذه الحالة تدخلًا طبيًا فوريًا.
متى يجب زيارة الطبيب
يُنصح بشدة بزيارة الأستاذ الدكتور محمد هطيف إذا كنت تعاني من أي من الأعراض التالية:
* ألم مستمر في أسفل الظهر لا يتحسن بالراحة أو الأدوية المسكنة المتاحة دون وصفة طبية.
* ألم يمتد إلى الساقين، مصحوبًا بخدر، تنميل، أو ضعف.
* تفاقم مفاجئ في الأعراض.
* ظهور أي من أعراض متلازمة ذيل الفرس (يجب التماس العناية الطارئة في هذه الحالة).
التشخيص المبكر والعلاج المناسب يمكن أن يمنعا تفاقم الحالة ويساعدان في تخفيف الألم واستعادة الوظيفة الطبيعية. الأستاذ الدكتور محمد هطيف بخبرته الواسعة في صنعاء، يقدم تقييمًا دقيقًا وخطة علاجية مخصصة لكل مريض.
التشخيص الدقيق للانزلاق الفقاري
يُعد التشخيص الدقيق حجر الزاوية في علاج الانزلاق الفقاري بفعالية. يعتمد الأستاذ الدكتور محمد هطيف على نهج شامل يجمع بين الفحص السريري الدقيق والفحوصات التصويرية المتقدمة لتحديد نوع الانزلاق، درجته، ومدى تأثيره على الأعصاب.
1. الفحص السريري الشامل
تبدأ عملية التشخيص بمقابلة مفصلة مع المريض، حيث يقوم الأستاذ الدكتور محمد هطيف بجمع معلومات حول:
*
التاريخ المرضي:
متى بدأت الأعراض؟ ما هي طبيعة الألم؟ ما الذي يجعله أفضل أو أسوأ؟ هل هناك أي إصابات سابقة؟
*
الفحص البدني:
يتضمن الفحص البدني تقييمًا دقيقًا لـ:
*
وضعية الجسم والمشية:
ملاحظة أي تشوهات أو تغييرات.
*
مجال الحركة:
تقييم مدى مرونة العمود الفقاري في حركات الانحناء والتمديد.
*
الجس:
تحسس العمود الفقاري لتحديد مناطق الألم أو التشنج العضلي.
*
الفحص العصبي:
اختبار قوة العضلات، ردود الأفعال، والإحساس في الساقين والقدمين لتحديد ما إذا كانت الأعصاب متأثرة.
*
اختبارات خاصة:
مثل اختبار رفع الساق المستقيمة للكشف عن ضغط عصب الورك (عرق النسا).
2. الفحوصات التصويرية (Imaging Tests)
تُعد الفحوصات التصويرية ضرورية لتأكيد التشخيص وتحديد درجة الانزلاق وتأثيره على الهياكل المحيطة.
-
الأشعة السينية (X-rays):
- هي الخطوة الأولى والأكثر أهمية.
- تظهر صور الأشعة السينية العظام بوضوح ويمكنها الكشف عن انزلاق الفقرة وتحديد درجته.
- غالبًا ما يتم أخذ صور الأشعة السينية في وضع الوقوف، وقد يطلب الأستاذ الدكتور محمد هطيف صورًا إضافية أثناء الانحناء للأمام والخلف (صور ديناميكية) لتقييم استقرار العمود الفقاري وتحديد ما إذا كان الانزلاق يزداد سوءًا مع الحركة.
- يمكنها أيضًا الكشف عن انحلال الفقرة (Spondylolysis) في البرزخ الفقاري.
-
التصوير بالرنين المغناطيسي (MRI):
- يُعد التصوير بالرنين المغناطيسي الأداة الأكثر فعالية لتقييم الأنسجة الرخوة، مثل الأقراص الفقرية، الأربطة، والحبل الشوكي والأعصاب.
- يستخدم لتحديد ما إذا كان الانزلاق يسبب ضغطًا على الأعصاب الشوكية أو الحبل الشوكي، ومدى هذا الضغط.
- يساعد في الكشف عن أي التهابات أو أورام قد تكون سببًا في الانزلاق.
-
التصوير المقطعي المحوسب (CT Scan):
- يوفر صورًا تفصيلية للعظام أكثر من الأشعة السينية.
- يُستخدم لتحديد طبيعة الكسر في البرزخ الفقاري بدقة، أو لتقييم التشوهات العظمية الأخرى.
- قد يُطلب في حالات معينة عندما تكون هناك حاجة لتفاصيل عظمية دقيقة لا يمكن رؤيتها بوضوح في الأشعة السينية أو الرنين المغناطيسي.
3. درجات الانزلاق الفقاري (Meyerding Classification)
بعد الحصول على الفحوصات التصويرية، يقوم الأستاذ الدكتور محمد هطيف بتصنيف الانزلاق الفقاري بناءً على مدى انزلاق الفقرة. يُستخدم نظام Meyerding Classification الأكثر شيوعًا، والذي يقسم الفقرة السفلية إلى أربعة أرباع:
- الدرجة الأولى (Grade I): انزلاق من 0% إلى 25%.
- الدرجة الثانية (Grade II): انزلاق من 26% إلى 50%.
- الدرجة الثالثة (Grade III): انزلاق من 51% إلى 75%.
- الدرجة الرابعة (Grade IV): انزلاق من 76% إلى 100%.
- الدرجة الخامسة (Grade V) أو الانزلاق الكامل (Spondyloptosis): انزلاق الفقرة بالكامل عن الفقرة السفلية.
يساعد هذا التصنيف في تحديد شدة الحالة وتوجيه القرارات العلاجية، حيث أن الدرجات الأعلى قد تتطلب تدخلًا جراحيًا بشكل أكبر.
أهمية التشخيص المبكر والدقيق
إن التشخيص المبكر والدقيق للانزلاق الفقاري أمر حيوي لمنع تفاقم الحالة وتجنب المضاعفات المحتملة. بفضل خبرته الواسعة واستخدامه لأحدث تقنيات التشخيص، يضمن الأستاذ الدكتور محمد هطيف في صنعاء تحديد السبب الجذري لأعراضك ووضع خطة علاجية مخصصة وفعالة.
خيارات العلاج المتاحة للانزلاق الفقاري
يعتمد علاج الانزلاق الفقاري على عدة عوامل، بما في ذلك نوع الانزلاق، درجته، شدة الأعراض، وعمر المريض وصحته العامة. يهدف العلاج إلى تخفيف الألم، استعادة الوظيفة، ومنع تفاقم الانزلاق. يقدم الأستاذ الدكتور محمد هطيف مجموعة واسعة من الخيارات العلاجية، بدءًا من التدابير التحفظية وصولًا إلى التدخلات الجراحية المتقدمة.
1. العلاج التحفظي (غير الجراحي)
يُعد العلاج التحفظي الخط الأول لمعظم حالات الانزلاق الفقاري، خاصةً في الدرجات الأولى والثانية. يركز على تخفيف الألم وتحسين الاستقرار دون الحاجة إلى جراحة.
-
الراحة وتعديل النشاط:
- الحد من الأنشطة التي تزيد الألم، مثل رفع الأثقال، الرياضات العنيفة، أو الحركات التي تتطلب تمديد الظهر.
- الراحة القصيرة قد تكون مفيدة، ولكن الراحة المطلقة لفترات طويلة غير موصى بها.
-
الأدوية:
- المسكنات ومضادات الالتهاب غير الستيرويدية (NSAIDs): مثل الإيبوبروفين والنابروكسين لتخفيف الألم والالتهاب.
- مرخيات العضلات: للمساعدة في تخفيف التشنجات العضلية.
- أدوية آلام الأعصاب: مثل الجابابنتين أو البريجابالين إذا كان هناك ضغط على الأعصاب.
-
العلاج الطبيعي:
- برنامج علاجي مخصص لتقوية عضلات الجذع (البطن والظهر) لتحسين استقرار العمود الفقاري.
- تمارين لزيادة مرونة العضلات المشدودة (مثل أوتار الركبة).
- تعليم المريض الوضعيات الصحيحة للجسم وتقنيات رفع الأشياء.
- العلاج اليدوي والتدليك لتخفيف التوتر العضلي.
-
الدعامات أو الأحزمة الظهرية (Bracing):
- قد يُوصى بها لفترة وجيزة لتوفير الدعم وتقليل الحركة في العمود الفقاري، خاصةً لدى الأطفال والمراهقين المصابين بالانزلاق الفقاري البرزخي، للمساعدة في التئام كسر البرزخ.
-
حقن العمود الفقاري:
- حقن الستيرويد فوق الجافية (Epidural Steroid Injections): تُحقن أدوية الستيرويد المخففة للألم ومضادات الالتهاب مباشرة في الفراغ حول الأعصاب المتأثرة لتخفيف الألم والتورم.
- حقن المفاصل الوجهية (Facet Joint Injections): تستهدف الألم الناجم عن التهاب المفاصل الوجهية.
- تُستخدم هذه الحقن عادةً كجزء من خطة علاجية شاملة لتوفير راحة مؤقتة وتمكين المريض من المشاركة بفعالية في العلاج الطبيعي.
يؤكد الأستاذ الدكتور محمد هطيف على أهمية وضع خطة علاجية تحفظية مخصصة لكل مريض، مع المتابعة الدورية لتقييم الاستجابة للعلاج.
2. العلاج الجراحي (Surgical Treatment)
يُعتبر التدخل الجراحي عادةً الخيار الأخير، ويُوصى به عندما تفشل العلاجات التحفظية في تخفيف الأعراض بشكل كافٍ، أو عندما يكون هناك دليل على تفاقم الانزلاق، أو ضغط شديد على الأعصاب، أو أعراض عصبية متقدمة (مثل ضعف الساقين التدريجي أو متلازمة ذيل الفرس).
دواعي الجراحة الرئيسية:
- ألم شديد ومزمن لا يستجيب للعلاج التحفظي لمدة 6-12 شهرًا.
- تفاقم الأعراض العصبية، مثل الضعف التدريجي في الساقين.
- انزلاق الفقرة يزداد سوءًا بمرور الوقت (خاصة في الدرجات العالية).
- أعراض متلازمة ذيل الفرس.
أنواع الجراحات الشائعة للانزلاق الفقاري:
-
تخفيف الضغط (Decompression):
- استئصال الصفيحة الفقرية (Laminectomy): يتم إزالة جزء من الصفيحة الفقرية (الجزء الخلفي من الفقرة) لتوسيع القناة الشوكية وتخفيف الضغط عن الحبل الشوكي والأعصاب.
- استئصال الثقبة (Foraminotomy): يتم توسيع الفتحات التي تخرج منها الأعصاب الشوكية لتخفيف الضغط عليها.
- غالبًا ما تُجرى هذه العملية جنبًا إلى جنب مع عملية دمج الفقرات لضمان الاستقرار.
-
دمج الفقرات (Spinal Fusion):
- الهدف من هذه الجراحة هو تثبيت الفقرات المنزلقة ومنع المزيد من الانزلاق.
- يتم دمج الفقرة المنزلقة مع الفقرة التي تحتها (أو أكثر) باستخدام طعوم عظمية (من جسم المريض أو متبرع أو صناعية) وأدوات معدنية مثل البراغي والقضبان لربط الفقرات معًا.
- تنمو العظام معًا بمرور الوقت، مكونة كتلة عظمية واحدة صلبة، مما يزيل الحركة في الجزء المدمج من العمود الفقاري ويخفف الألم الناتج عن عدم الاستقرار.
-
أنواع دمج الفقرات:
- الدمج الخلفي (Posterior Lumbar Interbody Fusion - PLIF): يتم الوصول إلى العمود الفقاري من الخلف.
- **الدمج الأمامي (
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك