الخلاصة الطبية السريعة: الألم الفقري المنشأ هو حالة طبية محددة ومُعرفة، تُمثل مصدرًا رئيسيًا لألم أسفل الظهر المزمن. ينشأ هذا الألم بشكل خاص من تلف الصفائح الفقرية النهائية (Vertebral Endplates) التي تربط بين الفقرات والأقراص الفقرية، ويُشخص غالبًا بوجود "تغيرات موديك" (Modic Changes) في صور الرنين المغناطيسي. يرتكز العلاج الفعال على التشخيص الدقيق والمتخصص، ثم يتبع مسارًا علاجيًا قد يشمل العلاج الطبيعي، الحقن الموجهة، وصولاً إلى التدخلات المتقدمة مثل استئصال العصب القاعدي الفقري (Basivertebral Nerve Ablation) التي تُعد ثورة في تخفيف الألم وتحسين جودة الحياة بشكل دائم. يُقدم الأستاذ الدكتور محمد هطيف، بخبرته الواسعة وتقنياته المتطورة، حلولاً شاملة ومُخصصة لهذه الحالات في صنعاء واليمن.
مقدمة شاملة عن الألم الفقري المنشأ: فهم جديد لآلام الظهر المزمنة
لطالما كان ألم أسفل الظهر المزمن لغزًا طبيًا محيرًا، يُصنف في كثير من الأحيان على أنه "غير محدد السبب"، مما يترك الملايين من المرضى يعانون دون تشخيص دقيق أو علاج فعال. إلا أن التطورات الهائلة في الأبحاث الطبية والتصوير التشخيصي قد أحدثت ثورة في فهمنا لهذه المشكلة الصحية العالمية. اليوم، أصبحنا ندرك أن نسبة كبيرة من حالات ألم الظهر المزمن لها مصدر محدد ومُعرف بدقة، وهو ما يُعرف بـ "الألم الفقري المنشأ" (Vertebrogenic Pain).
يُشير مصطلح "الألم الفقري المنشأ" إلى الألم الذي ينبع بشكل مباشر من الفقرات، وهي اللبنات العظمية التي تُشكل العمود الفقري، أو بالأحرى من المنطقة الحيوية التي تلتقي فيها الفقرات بالأقراص الفقرية. هذه المنطقة الدقيقة، والتي تُسمى "الصفيحة الفقرية النهائية" (Vertebral Endplate)، هي المفتاح لفهم هذا النوع من الألم. عندما تتعرض هذه الصفيحة للتلف أو الضرر، تصبح مصدرًا مباشرًا للألم المزمن الذي يُمكن أن يُعيق الحياة اليومية ويُقلل من جودتها بشكل كبير.
إن اكتشاف الألم الفقري المنشأ ككيان مرضي مستقل ومُحدد يُمثل نقلة نوعية في مجال علاج آلام الظهر. فبدلاً من التعامل مع الألم كظاهرة غامضة، أصبح لدينا الآن هدف واضح للتشخيص والعلاج: معالجة الضرر الذي يلحق بالصفيحة الفقرية النهائية والعصب القاعدي الفقري المرتبط بها. هذا التطور يُمكن أن يُغير حياة الكثيرين ممن عانوا طويلًا من آلام الظهر المستمرة دون تشخيص دقيق أو علاج مُجدي.
في هذا الدليل الشامل والمفصل، سنتعمق في كل جانب من جوانب الألم الفقري المنشأ؛ بدءًا من تشريح العمود الفقري المعقد وكيفية تأثير التلف على بنية الصفيحة الفقرية النهائية، مرورًا بالأسباب الدقيقة التي تؤدي إلى هذا الألم، وتحديد الأعراض المميزة التي تُميزه عن غيره من آلام الظهر، وصولاً إلى أحدث طرق التشخيص المتقدمة وخيارات العلاج المتاحة، سواء كانت تحفظية أو تدخلية، مع التركيز بشكل خاص على التقنيات الحديثة التي تُقدم أملًا حقيقيًا بالشفاء.
يُقدم لكم الأستاذ الدكتور محمد هطيف، أحد أبرز استشاريي جراحة العظام والعمود الفقري في صنعاء واليمن، خلاصة خبرته الواسعة ومعرفته العميقة في هذا المجال. بصفته أستاذًا في جامعة صنعاء، وخبيرًا يتمتع بأكثر من 20 عامًا من الخبرة العملية، ومُتبنيًا لأحدث التقنيات العالمية مثل الجراحة المجهرية (Microsurgery)، والمناظير الجراحية بتقنية 4K، وعمليات تغيير المفاصل (Arthroplasty)، يُعتبر الدكتور هطيف مرجعًا رئيسيًا في تشخيص وعلاج حالات الألم الفقري المنشأ. يُقدم لمرضاه في صنعاء واليمن أحدث التقنيات وأكثرها فعالية، مع التزام صارم بالمصداقية الطبية والشفافية، لتحقيق الشفاء وتخفيف الألم وتحسين جودة الحياة. إذا كنت تعاني من آلام الظهر المزمنة، فإن فهم الألم الفقري المنشأ هو خطوتك الأولى نحو استعادة جودة حياتك والعودة إلى ممارسة أنشطتك اليومية دون قيود.
تشريح العمود الفقري: فهم أساسي للألم الفقري المنشأ
لفهم الألم الفقري المنشأ، يجب أولاً أن نُلقي نظرة متعمقة على التركيب المعقد للعمود الفقري، هذه التحفة الهندسية التي تدعم جسمنا وتُمكننا من الحركة.
العمود الفقري يتكون من سلسلة من العظام تُسمى الفقرات، والتي تتراص فوق بعضها البعض لتُشكل قناة حماية للحبل الشوكي. بين كل فقرتين متجاورتين، يوجد قرص فقري (Intervertebral Disc) يعمل كوسادة لامتصاص الصدمات ويسمح بالمرونة في الحركة.
الصفيحة الفقرية النهائية (Vertebral Endplate): نقطة الضعف الرئيسية
المكون الأهم في سياق الألم الفقري المنشأ هو الصفيحة الفقرية النهائية. هذه الصفيحة هي طبقة رقيقة من الغضروف والعظم تقع بين جسم الفقرة والقرص الفقري. وظيفتها الأساسية هي:
* توزيع الضغط: تُساعد في توزيع الأحمال والضغوط بالتساوي على القرص الفقري والفقرة.
* التغذية: تُعد ممرًا أساسيًا للمغذيات والأكسجين للوصول إلى القرص الفقري، حيث أن القرص نفسه لا يحتوي على إمداد دموي مباشر في مرحلة البلوغ.
عندما تتلف الصفيحة الفقرية النهائية، تفقد قدرتها على أداء هذه الوظائف الحيوية. يُمكن أن يؤدي التلف إلى:
* التهاب مزمن: يُصبح موقع التلف عرضة للالتهاب المزمن.
* نمو الأوعية الدموية والأعصاب: في الحالات الطبيعية، تكون الصفيحة الفقرية النهائية قليلة التعصيب (الأعصاب) والإمداد الدموي. لكن عند تلفها، تُصبح أكثر عُرضة لنمو الأوعية الدموية والألياف العصبية الدقيقة، والتي تُصبح حساسة للألم.
* تغيرات موديك (Modic Changes): هذه التغيرات هي علامات مميزة تُرى في صور الرنين المغناطيسي (MRI) وتُشير إلى تغيرات التهابية وتنكسية في العظم تحت الصفيحة الفقرية النهائية. تُصنف إلى ثلاثة أنواع (Modic Type 1, 2, 3)، حيث يُعتبر النوع الأول (الوذمة والالتهاب) الأكثر ارتباطًا بالألم.
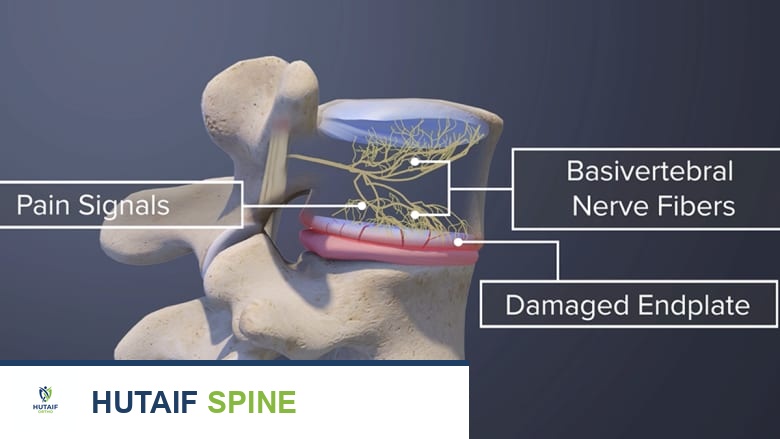
العصب القاعدي الفقري (Basivertebral Nerve): ناقل الألم
داخل كل فقرة، يوجد عصب صغير يُسمى العصب القاعدي الفقري (Basivertebral Nerve). هذا العصب يتفرع من العصب الفقري ويُعصب جسم الفقرة والصفيحة الفقرية النهائية. عندما تتلف الصفيحة الفقرية النهائية وتُصبح ملتهبة، يقوم هذا العصب بنقل إشارات الألم إلى الدماغ. فهم دور هذا العصب هو أساس العلاجات الحديثة للألم الفقري المنشأ.
الأسباب الجذرية لتلف الصفيحة الفقرية النهائية وتطور الألم الفقري المنشأ
إن الألم الفقري المنشأ لا يظهر من فراغ، بل هو نتيجة لتفاعل معقد من العوامل التي تؤدي إلى تلف الصفيحة الفقرية النهائية. فهم هذه الأسباب يُساعد في الوقاية والتشخيص المبكر:
- التنكس الطبيعي المرتبط بالعمر (Degenerative Disc Disease): مع تقدم العمر، تفقد الأقراص الفقرية مرونتها ومحتواها المائي، مما يجعلها أقل قدرة على امتصاص الصدمات. هذا يؤدي إلى زيادة الضغط على الصفائح الفقرية النهائية، مما يُسبب تآكلها وتلفها التدريجي.
- الإصابات الدقيقة والمتكررة (Microtrauma): الأنشطة اليومية التي تتضمن رفع الأثقال بشكل خاطئ، أو الحركات المتكررة، أو حتى الجلوس لفترات طويلة بوضعية سيئة، يُمكن أن تُسبب إصابات دقيقة ومتراكمة للصفائح الفقرية النهائية. هذه الإصابات قد لا تكون مؤلمة في البداية، لكنها تتراكم مع مرور الوقت.
- التهاب منخفض الدرجة (Low-Grade Inflammation): يُمكن أن تؤدي التغيرات التنكسية في القرص الفقري إلى إطلاق مواد كيميائية التهابية تُحفز استجابة التهابية في الصفيحة الفقرية النهائية والعظم المجاور لها. هذا الالتهاب المزمن هو أحد المكونات الرئيسية للألم الفقري المنشأ.
- نقص التروية الدموية (Ischemia): قد يؤدي تلف الصفائح الفقرية النهائية إلى ضعف في إمداد الدم إلى القرص الفقري، مما يُعيق قدرته على الشفاء ويُفاقم من عملية التنكس.
- الوراثة والعوامل الجينية: تلعب الجينات دورًا في تحديد مدى سرعة تنكس الأقراص الفقرية والصفائح النهائية لدى بعض الأفراد.
- عوامل نمط الحياة:
- السمنة: تُزيد من الحمل والضغط على العمود الفقري.
- التدخين: يُقلل من تدفق الدم إلى الأقراص الفقرية ويُعيق عملية الشفاء.
- قلة النشاط البدني: تُضعف عضلات الجذع التي تدعم العمود الفقري.
- المهن التي تتطلب جهدًا بدنيًا عاليًا أو جلوسًا طويلاً: تُعرض العمود الفقري لضغوط متكررة.
الأعراض المميزة للألم الفقري المنشأ وكيفية التعرف عليها
تحديد الألم الفقري المنشأ يتطلب فهمًا دقيقًا لخصائصه المميزة، والتي قد تختلف عن أنواع آلام الظهر الأخرى. يُشدد الأستاذ الدكتور محمد هطيف على أهمية أخذ تاريخ مرضي مفصل وإجراء فحص سريري دقيق للتمييز بين هذه الحالات.
الخصائص الرئيسية للألم الفقري المنشأ:
- ألم أسفل الظهر المزمن (Chronic Low Back Pain): هو العرض الأكثر شيوعًا، ويستمر لأكثر من 3 أشهر.
- ألم محوري (Axial Pain): يتركز الألم عادة في منتصف أسفل الظهر، ولا يمتد بشكل كبير إلى الأطراف السفلية (على عكس عرق النسا مثلاً).
- تفاقم الألم مع الأنشطة الحاملة للوزن: يزداد الألم سوءًا مع الوقوف لفترات طويلة، المشي، الجلوس (خاصة لفترات طويلة)، والرفع.
- تخفيف الألم بالاستلقاء: يجد المرضى غالبًا راحة من الألم عند الاستلقاء على الظهر أو الجانب، حيث يقل الضغط على الصفائح الفقرية النهائية.
- الألم عند ثني الجذع للأمام أو الخلف: قد يتفاقم الألم مع حركات معينة في العمود الفقري.
- لا يوجد خدر أو تنميل واضح (No Significant Numbness or Tingling): على الرغم من أن بعض المرضى قد يُبلغون عن شعور بالثقل أو التعب في الساقين، إلا أن الأعراض العصبية الواضحة مثل الخدر أو الضعف في الأطراف السفلية تكون نادرة، مما يُساعد في تمييزه عن انضغاط الأعصاب الشوكية.
- عدم الاستجابة للعلاجات التقليدية: غالبًا ما يكون المرضى قد جربوا العديد من العلاجات التحفظية (مثل العلاج الطبيعي والأدوية) دون تحقيق راحة مستدامة.
مقارنة بين أعراض الألم الفقري المنشأ وأنواع آلام الظهر الأخرى الشائعة:
يُعد التمييز بين أنواع آلام الظهر أمرًا بالغ الأهمية لتوجيه العلاج الصحيح. يُقدم الجدول التالي مقارنة سريعة:
| الخاصية / نوع الألم | الألم الفقري المنشأ (Vertebrogenic Pain) | انزلاق غضروفي (Disc Herniation) | ألم مفصل الوجه (Facet Joint Pain) | ألم المفصل العجزي الحرقفي (Sacroiliac Joint Pain) |
|---|---|---|---|---|
| موقع الألم الرئيسي | منتصف أسفل الظهر (محوري) | أسفل الظهر، يمتد غالبًا إلى الساق (عرق النسا) | أسفل الظهر، غالبًا جانبي، قد يمتد إلى الأرداف/الفخذ | أسفل الظهر/الأرداف، غالبًا من جانب واحد، قد يمتد إلى الفخذ |
| طبيعة الألم | عميق، مؤلم، يزداد مع التحميل | حاد، لاذع، كهربائي، غالبًا مع خدر/تنميل | ألم موضعي، يزداد مع التمدد للخلف أو الدوران | ألم حاد أو مؤلم، يزداد مع الجلوس، الوقوف على ساق واحدة |
| العوامل المؤثرة | يزداد مع الجلوس، الوقوف، المشي. يتحسن بالاستلقاء. | يزداد مع السعال، العطس، الانحناء للأمام. | يزداد مع التمدد للخلف، الدوران، الوقوف لفترات طويلة. | يزداد مع الجلوس الطويل، صعود الدرج، الوقوف على ساق واحدة. |
| الأعراض العصبية المرافقة | نادرة (قد يكون هناك شعور بالثقل/التعب) | شائعة (خدر، تنميل، ضعف في الساق/القدم) | نادرة | نادرة |
| التغيرات في الرنين المغناطيسي | تغيرات موديك (Modic Changes) في الصفائح الفقرية النهائية | بروز أو انزلاق القرص، انضغاط جذر العصب | تآكل أو التهاب في مفاصل الوجه | التهاب أو تآكل في المفصل العجزي الحرقفي |
التشخيص الدقيق: حجر الزاوية في العلاج الفعال للألم الفقري المنشأ
التشخيص الدقيق هو الخطوة الأولى والأكثر أهمية نحو علاج فعال للألم الفقري المنشأ. يتطلب الأمر نهجًا شاملاً يجمع بين الخبرة السريرية المتقدمة والتصوير التشخيصي المتخصص. يُعد الأستاذ الدكتور محمد هطيف، بخبرته التي تزيد عن عقدين في جراحة العظام والعمود الفقري، رائدًا في هذا المجال، حيث يُطبق أحدث البروتوكولات التشخيصية لضمان تحديد السبب الجذري لألم المريض.
خطوات التشخيص التي يتبعها الدكتور هطيف:
-
التاريخ الطبي الشامل والفحص السريري الدقيق:
- التاريخ المرضي: يبدأ الدكتور هطيف بسؤال المريض عن تفاصيل الألم: متى بدأ؟ ما هي طبيعته (حاد، مؤلم، حارق)؟ ما الذي يُفاقمه ويُخففه؟ هل هناك أي إصابات سابقة؟ ما هي العلاجات التي جربها المريض من قبل؟ هذه المعلومات حاسمة للتمييز بين الألم الفقري المنشأ وأنواع آلام الظهر الأخرى.
- الفحص البدني: يُجري الدكتور هطيف فحصًا شاملاً للعمود الفقري، يُقيّم فيه مدى الحركة، وجود أي نقاط مؤلمة عند اللمس، قوة العضلات، وردود الأفعال العصبية. هذا الفحص يُساعد على استبعاد الأسباب العصبية الأخرى للألم.
-
التصوير التشخيصي المتقدم:
- الأشعة السينية (X-rays): تُستخدم لتقييم البنية العظمية العامة للعمود الفقري، والكشف عن أي تشوهات هيكلية أو علامات تنكسية متقدمة.
- الرنين المغناطيسي (MRI): هو الأداة التشخيصية الأكثر أهمية للألم الفقري المنشأ. يُمكن للرنين المغناطيسي أن يُظهر بوضوح التغيرات في الأنسجة الرخوة والعظام. يبحث الدكتور هطيف بشكل خاص عن:
- تغيرات موديك (Modic Changes): هذه التغيرات هي العلامة الذهبية لتشخيص الألم الفقري المنشأ. تُشير إلى تغيرات التهابية وتنكسية في العظم تحت الصفيحة الفقرية النهائية وتُصنف إلى:
- Modic Type 1: (التهاب ووذمة) الأكثر ارتباطًا بالألم، ويظهر كإشارة ساطعة في صور T2 وداكنة في صور T1.
- Modic Type 2: (تحول دهني) يُشير إلى الشفاء من الالتهاب أو مرحلة لاحقة للتنكس.
- Modic Type 3: (تصلب العظم) يُشير إلى مرحلة متقدمة من التنكس.
- علامات تنكس القرص الفقري (Disc Degeneration).
- استبعاد الأسباب الأخرى للألم مثل انزلاق غضروفي كبير أو تضيق القناة الشوكية.
- تغيرات موديك (Modic Changes): هذه التغيرات هي العلامة الذهبية لتشخيص الألم الفقري المنشأ. تُشير إلى تغيرات التهابية وتنكسية في العظم تحت الصفيحة الفقرية النهائية وتُصنف إلى:
- الأشعة المقطعية (CT Scans): قد تُستخدم في بعض الحالات لتقييم البنية العظمية بشكل أكثر تفصيلاً، خاصة إذا كانت هناك شكوك حول الكسور أو التشوهات العظمية.
-
الحقن التشخيصية (Diagnostic Injections) - في بعض الحالات:
- على الرغم من أن تغيرات موديك في الرنين المغناطيسي تُعد مؤشرًا قويًا، إلا أنه في بعض الحالات المعقدة، قد يُلجأ إلى الحقن التشخيصية لتأكيد مصدر الألم. هذا يُمكن أن يشمل حقنًا موجهة لمناطق معينة لاستبعاد مصادر ألم أخرى، على الرغم من أن الحقن المباشر للعصب القاعدي الفقري ليس ممارسة شائعة كإجراء تشخيصي بحت.
يُؤكد الأستاذ الدكتور محمد هطيف أن الجمع بين الفحص السريري الدقيق وقراءة متأنية ومُتخصصة لصور الرنين المغناطيسي، مع التركيز على تغيرات موديك، هو المفتاح لوضع تشخيص صحيح للألم الفقري المنشأ، مما يُمكّن من وضع خطة علاجية مُخصصة وفعالة.
خيارات العلاج المتاحة للألم الفقري المنشأ: نهج شامل ومتدرج
يهدف علاج الألم الفقري المنشأ إلى تخفيف الألم، استعادة الوظيفة، وتحسين جودة الحياة. يُقدم الأستاذ الدكتور محمد هطيف نهجًا علاجيًا شاملًا ومتدرجًا، بدءًا من العلاجات التحفظية وصولاً إلى التدخلات المتقدمة والجراحية، مع الأخذ في الاعتبار حالة كل مريض واحتياجاته الفردية.
أولاً: العلاج التحفظي (Conservative Treatment)
يُعد العلاج التحفظي الخط الأول في معظم الحالات، ويُمكن أن يُحقق تحسنًا كبيرًا لدى العديد من المرضى.
-
الأدوية (Medications):
- مضادات الالتهاب غير الستيرويدية (NSAIDs): مثل الإيبوبروفين أو النابروكسين، لتخفيف الألم والالتهاب.
- مرخيات العضلات (Muscle Relaxants): للمساعدة في تخفيف التشنجات العضلية المصاحبة.
- مسكنات الألم الموصوفة (Prescription Pain Relievers): في الحالات الشديدة، قد تُوصف مسكنات أقوى لفترة محدودة.
- الأدوية المعدلة للأعصاب (Neuropathic Pain Medications): مثل الجابابنتين أو البريجابالين، قد تُستخدم إذا كان هناك مكون عصبي للألم، أو لتهدئة الأعصاب المتأثرة.
-
العلاج الطبيعي والتأهيل (Physical Therapy and Rehabilitation):
- يُعد العلاج الطبيعي حجر الزاوية في العلاج التحفظي. يهدف إلى:
- تقوية عضلات الجذع (Core Strengthening): لزيادة دعم العمود الفقري وتقليل الضغط على الصفائح الفقرية النهائية.
- تحسين المرونة (Flexibility): من خلال تمارين التمدد للعضلات المشدودة.
- تصحيح الوضعية (Posture Correction): لتقليل الإجهاد على العمود الفقري أثناء الأنشطة اليومية.
- التمارين الهوائية الخفيفة (Low-Impact Aerobics): مثل المشي أو السباحة، لتحسين اللياقة البدنية العامة وتقليل الألم.
- يُعد العلاج الطبيعي حجر الزاوية في العلاج التحفظي. يهدف إلى:
-
الحقن الموجهة (Targeted Injections):
- على الرغم من أنها لا تُعالج السبب الجذري للألم الفقري المنشأ مباشرة، إلا أن بعض أنواع الحقن قد تُستخدم لتخفيف الأعراض المصاحبة أو للمساعدة في التشخيص التفريقي:
- حقن الستيرويد فوق الجافية (Epidural Steroid Injections): تُقلل الالتهاب حول الأعصاب الشوكية.
- حقن مفاصل الوجه (Facet Joint Injections): إذا كان هناك مكون لألم مفصل الوجه.
- حقن جذور الأعصاب (Nerve Root Blocks): لتحديد ما إذا كان جذر عصب معين هو مصدر الألم.
- على الرغم من أنها لا تُعالج السبب الجذري للألم الفقري المنشأ مباشرة، إلا أن بعض أنواع الحقن قد تُستخدم لتخفيف الأعراض المصاحبة أو للمساعدة في التشخيص التفريقي:
-
تعديل نمط الحياة (Lifestyle Modifications):
- فقدان الوزن: لتقليل الضغط على العمود الفقري.
- الإقلاع عن التدخين: لتحسين تدفق الدم وتعزيز الشفاء.
- تجنب الأنشطة التي تُفاقم الألم: وتعديل طريقة أداء المهام اليومية.
- استخدام الأجهزة المساعدة: مثل دعامات الظهر (لفترات قصيرة) أو الكراسي المريحة.
ثانياً: التدخلات المتقدمة والعلاج الجراحي (Advanced Interventions and Surgical Treatment)
عندما يفشل العلاج التحفظي في تحقيق راحة مستدامة بعد فترة معقولة (عادة 6-12 أسبوعًا)، أو إذا كان الألم شديدًا ومُعيقًا، يُمكن النظر في التدخلات المتقدمة. يُعتبر الأستاذ الدكتور محمد هطيف خبيرًا في تطبيق هذه التقنيات الحديثة، ويُقدمها في عيادته بصنعاء.
-
استئصال العصب القاعدي الفقري (Basivertebral Nerve Ablation - BVNA):
- يُعد هذا الإجراء ثورة في علاج الألم الفقري المنشأ، وهو مُصمم خصيصًا لاستهداف مصدر الألم.
- كيف يعمل: يتم استخدام ترددات الراديو لتوليد حرارة صغيرة ودقيقة تُدمر العصب القاعدي الفقري الذي يُعصب الصفيحة الفقرية النهائية المتضررة. هذا يُوقف إشارات الألم من الوصول إلى الدماغ.
- المؤشرات: يُوصى به للمرضى الذين يُعانون من ألم أسفل الظهر المزمن (أكثر من 6 أشهر)، والذين لديهم تغيرات موديك من النوع الأول أو الثاني في صور الرنين المغناطيسي، ولم يستجيبوا للعلاجات التحفظية.
- الفوائد: إجراء طفيف التوغل، يُمكن أن يُوفر تخفيفًا كبيرًا وطويل الأمد للألم، ويُحسن الوظيفة ونوعية الحياة.
- الأستاذ الدكتور محمد هطيف رائد في تطبيق هذه التقنيات المتقدمة، ويُقدمها لمرضاه بأعلى معايير الدقة والأمان.
-
جراحة دمج الفقرات (Spinal Fusion):
- في حالات نادرة جدًا وشديدة، حيث يكون هناك عدم استقرار كبير في العمود الفقري بالإضافة إلى الألم الفقري المنشأ، قد يُنظر في جراحة دمج الفقرات. هذا الإجراء يُثبت الفقرات المتأثرة معًا لتقليل الحركة والألم.
- ومع ذلك، يُفضل الدكتور هطيف دائمًا الحلول الأقل توغلاً أولاً، نظرًا لأن دمج الفقرات إجراء كبير وله فترة تعافٍ طويلة.
-
العلاجات التجريبية أو الناشئة:
- البحث مستمر في علاجات جديدة، مثل العلاج بالخلايا الجذعية أو عوامل النمو، لكنها لا تزال في مراحل تجريبية وليست جزءًا من الممارسة السريرية الروتينية للألم الفقري المنشأ.
مقارنة بين خيارات العلاج التحفظي والتدخلي للألم الفقري المنشأ:
| الخاصية / نوع العلاج | العلاج التحفظي (Medications, PT) | استئصال العصب القاعدي الفقري (BVNA) |
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
