الخلاصة الطبية السريعة: تضيق العمود الفقري هو مصطلح عام يشير إلى ضيق المساحات داخل العمود الفقري، مما يضغط على الأعصاب أو الحبل الشوكي. يشمل تضيق الثقوب العصبية (الجانبي) وتضيق القناة الشوكية المركزية. يعتمد العلاج على نوع وموقع التضيق، ويتراوح بين العلاج الطبيعي والأدوية وصولاً إلى التدخل الجراحي لتخفيف الضغط.
جدول المحتويات:
- مقدمة موسعة: فهم تضيق العمود الفقري
- التشريح الأساسي للعمود الفقري ودوره في التضيق
- أنواع تضيق العمود الفقري: تصنيف شامل
- الأسباب وعوامل الخطر الرئيسية لتضيق العمود الفقري
- أعراض تضيق العمود الفقري حسب الموقع والنوع: دليلك التفصيلي
- تشخيص تضيق العمود الفقري بدقة: من الفحص السريري إلى التصوير المتقدم
- خيارات علاج تضيق العمود الفقري: نهج الأستاذ الدكتور محمد هطيف المتكامل
- التعافي وإعادة التأهيل بعد علاج تضيق العمود الفقري: برنامج شامل
- الوقاية من تضيق العمود الفقري: نصائح للحفاظ على صحة عمودك الفقري
- قصص نجاح مرضى الأستاذ الدكتور محمد هطيف في علاج تضيق العمود الفقري
- الأسئلة الشائعة حول تضيق العمود الفقري (FAQ)
مقدمة موسعة: فهم تضيق العمود الفقري
يُعد تضيق العمود الفقري حالة شائعة تؤثر على ملايين الأشخاص حول العالم، وتتسبب في آلام مزمنة وقيود على الحركة، مما يؤثر بشكل كبير على جودة الحياة. ببساطة، يشير مصطلح تضيق العمود الفقري إلى ضيق في المساحات العظمية داخل العمود الفقري، والتي يمر من خلالها الحبل الشوكي والأعصاب. هذا الضيق يمكن أن يضغط على هذه الهياكل العصبية الحيوية، مما يؤدي إلى ظهور مجموعة واسعة من الأعراض المؤلمة والموهنة، مثل الألم، التنميل، الوخز، والضعف في الأطراف.
تزداد حالات تضيق العمود الفقري شيوعًا مع التقدم في العمر، حيث يُعد التآكل والتلف المرتبط بالعمر في الغالب هو السبب الرئيسي. ومع ذلك، يمكن أن ينجم التضيق أيضًا عن عوامل أخرى مثل الإصابات، التشوهات الخلقية، أو حتى بعض الأمراض الجهازية. فهم الأنواع المختلفة لتضيق العمود الفقري، وأسبابه، وأعراضه، وخيارات علاجه المتاحة أمر بالغ الأهمية للمرضى وأسرهم.
في هذا الدليل الشامل، سنستكشف كل جانب من جوانب تضيق العمود الفقري، بدءًا من تشريحه المعقد وصولاً إلى أحدث تقنيات التشخيص والعلاج. وسنسلط الضوء بشكل خاص على دور الأستاذ الدكتور محمد هطيف، الأستاذ بجامعة صنعاء وخبير جراحة العظام والعمود الفقري لأكثر من 20 عامًا، والذي يُعد مرجعًا لا يُضاهى في علاج هذه الحالات في اليمن والمنطقة، مستخدمًا أحدث التقنيات مثل الجراحة المجهرية (Microsurgery) والمناظير 4K (Arthroscopy 4K) والجراحات التعويضية (Arthroplasty) لضمان أفضل النتائج لمرضاه، مع التزامه الراسخ بالنزاهة الطبية.
التشريح الأساسي للعمود الفقري ودوره في التضيق
العمود الفقري هو المحور المركزي لجسم الإنسان، ويوفر الدعم الهيكلي، ويحمي الحبل الشوكي الحساس، ويسمح بحركة واسعة النطاق. يتكون العمود الفقري من 33 فقرة عظمية (24 منها متحركة) مكدسة فوق بعضها البعض، مفصولة بأقراص بين فقرية تعمل كممتصات للصدمات.
لفهم تضيق العمود الفقري، من الضروري معرفة هذه المكونات الرئيسية:
- الفقرات (Vertebrae): هي الكتل العظمية التي تشكل العمود الفقري. تحتوي كل فقرة على جسم أمامي صلب وقوس خلفي يحيط بالقناة الشوكية.
- الأقراص الفقرية (Intervertebral Discs): تقع بين الفقرات، وتتكون من مركز هلامي (النواة اللبية) وحلقة خارجية ليفية (الحلقة الليفية). تسمح بالمرونة وتوزيع الضغط.
- القناة الشوكية (Spinal Canal): هي مساحة مجوفة تمتد على طول العمود الفقري، وتحتوي على الحبل الشوكي والأعصاب الشوكية.
- الثقوب العصبية (Neural Foramina): هي فتحات صغيرة تقع على جانبي كل فقرة، يخرج منها الأعصاب الشوكية من القناة الشوكية لتتفرع إلى أجزاء مختلفة من الجسم.
- الأربطة (Ligaments): هي أنسجة ضامة قوية تربط الفقرات ببعضها البعض وتوفر الاستقرار للعمود الفقري.
- المفاصل الوجيهية (Facet Joints): هي مفاصل صغيرة تقع في الجزء الخلفي من الفقرات، وتسمح بحركة الانحناء والدوران للعمود الفقري.
عندما يحدث تضيق، فإنه يؤثر على واحدة أو أكثر من هذه المساحات التي يمر من خلالها الحبل الشوكي أو الأعصاب. يمكن أن يكون الضغط ناتجًا عن نمو عظمي زائد (نتوءات عظمية)، أو تضخم في الأربطة، أو انزلاق غضروفي، أو انزلاق فقاري، أو مجموعة من هذه العوامل.
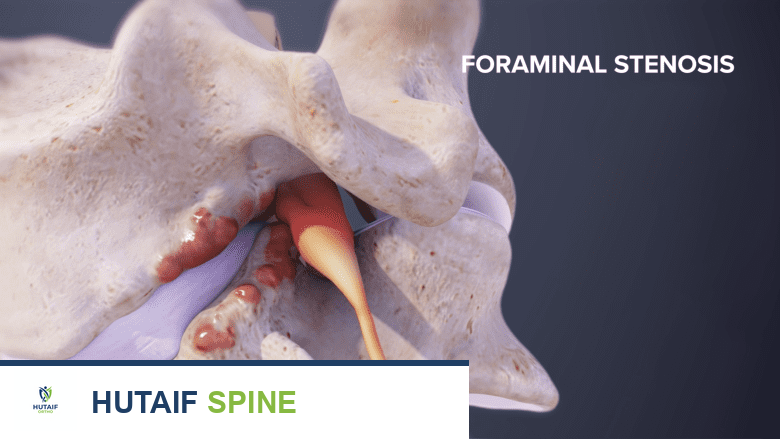
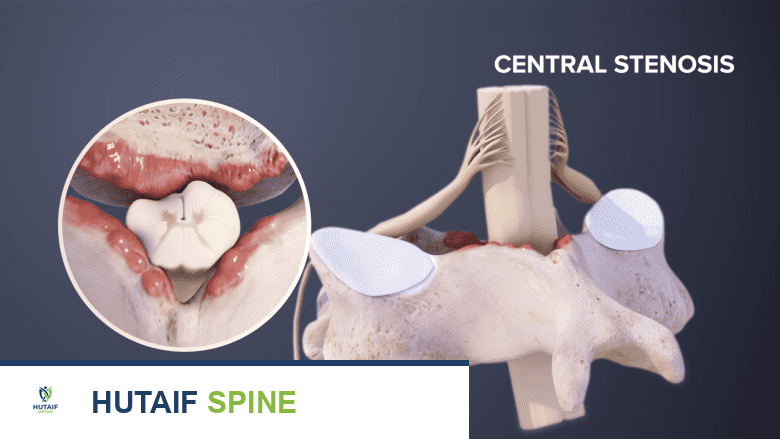
أنواع تضيق العمود الفقري: تصنيف شامل
يمكن تصنيف تضيق العمود الفقري بناءً على موقعه التشريحي أو سبب حدوثه. فهم هذه الأنواع يساعد في تحديد الأعراض وخطة العلاج المناسبة.
تضيق الثقوب العصبية الجانبي (Foraminal Stenosis)
يحدث هذا النوع عندما تضيق الفتحات الصغيرة (الثقوب العصبية) التي تخرج منها الأعصاب الشوكية من القناة الشوكية. يمكن أن يؤدي هذا الضيق إلى ضغط مباشر على العصب الشوكي الخارج، مما يسبب أعراضًا عصبية محددة في منطقة توزيع ذلك العصب.
الأسباب الشائعة:
* النتوءات العظمية (Osteophytes): نمو عظمي زائد على حواف الفقرات أو المفاصل الوجيهية.
* الانزلاق الغضروفي (Herniated Disc): بروز القرص الفقري نحو الثقب العصبي.
* تضخم المفاصل الوجيهية (Facet Joint Hypertrophy): تضخم المفاصل الخلفية للفقرات.
* انزلاق فقاري (Spondylolisthesis): انزلاق فقرة واحدة فوق الأخرى.
تضيق القناة الشوكية المركزية (Central Canal Stenosis)
يحدث هذا النوع عندما تضيق المساحة المركزية التي يمر من خلالها الحبل الشوكي نفسه. هذا الضيق يمكن أن يؤثر على الحبل الشوكي بأكمله أو على مجموعة من الأعصاب (مثل متلازمة ذنب الفرس في المنطقة القطنية).
الأسباب الشائعة:
* تضخم الرباط الأصفر (Ligamentum Flavum Hypertrophy): تضخم وسمك أحد الأربطة الرئيسية في القناة الشوكية.
* النتوءات العظمية: نمو عظمي داخل القناة.
* الانزلاق الغضروفي الكبير: قرص منزلق يضغط مباشرة على الحبل الشوكي.
* انزلاق فقاري: يمكن أن يقلل من قطر القناة الشوكية.
* الأورام أو الخراجات: أقل شيوعًا ولكنها يمكن أن تسبب تضيقًا.
التضيق المتزامن (Combined Stenosis)
في كثير من الحالات، يعاني المريض من تضيق في كل من القناة الشوكية المركزية والثقوب العصبية الجانبية في نفس المستوى أو مستويات مختلفة من العمود الفقري. هذا يزيد من تعقيد الحالة ويتطلب تقييمًا دقيقًا وشاملًا.
التضيق الخلقي والمكتسب
يمكن أيضًا تصنيف تضيق العمود الفقري بناءً على سبب حدوثه:
- التضيق الخلقي (Congenital Stenosis): يولد بعض الأشخاص بقناة شوكية ضيقة بشكل طبيعي. قد لا تظهر الأعراض إلا في وقت لاحق من الحياة عندما تبدأ التغيرات التنكسية العادية في التسبب بضغط إضافي على الأعصاب.
- التضيق المكتسب (Acquired Stenosis): هو الأكثر شيوعًا وينجم عن التغيرات التي تحدث في العمود الفقري بمرور الوقت. يشمل:
- التضيق التنكسي (Degenerative Stenosis): الناتج عن التآكل والتلف المرتبط بالعمر، وهو السبب الأكثر شيوعًا.
- التضيق ما بعد الصدمة (Post-traumatic Stenosis): يحدث بعد إصابة في العمود الفقري تؤدي إلى كسور أو تغيرات تشريحية.
- التضيق الناتج عن أمراض أخرى: مثل مرض باجيت (Paget's disease) أو التهاب المفاصل الروماتويدي.
الأسباب وعوامل الخطر الرئيسية لتضيق العمود الفقري
تضيق العمود الفقري هو حالة متعددة الأسباب، وغالبًا ما تنتج عن مزيج من العوامل. العمر هو العامل الأكثر شيوعًا، ولكن هناك العديد من العوامل الأخرى التي تساهم في تطور الحالة:
-
التغيرات التنكسية المرتبطة بالعمر (Osteoarthritis):
- تآكل الغضاريف: مع تقدم العمر، تتآكل الغضاريف التي تغطي المفاصل الوجيهية، مما يؤدي إلى احتكاك العظام ببعضها وتكوين نتوءات عظمية (شوكات عظمية).
- تضخم الأربطة: الأربطة التي تدعم العمود الفقري يمكن أن تتضخم وتتصلب مع تقدم العمر، خاصة الرباط الأصفر، مما يقلل من مساحة القناة الشوكية.
- جفاف الأقراص الفقرية: الأقراص تفقد محتواها المائي ومرونتها، مما يجعلها أقل قدرة على امتصاص الصدمات ويمكن أن تتسبب في انتفاخها أو انزلاقها.
-
الانزلاق الغضروفي (Herniated Discs): عندما يبرز الجزء الداخلي الهلامي للقرص الفقري عبر الحلقة الخارجية، يمكن أن يضغط مباشرة على الحبل الشوكي أو الأعصاب الخارجة من الثقوب العصبية.
-
النتوءات العظمية (Bone Spurs / Osteophytes): هي نمو عظمي زائد يتشكل على حواف الفقرات أو المفاصل كاستجابة طبيعية للجسم لمحاولة تثبيت العمود الفقري المتضرر. يمكن لهذه النتوءات أن تقلل من مساحة القناة الشوكية أو الثقوب العصبية.
-
انزلاق فقاري (Spondylolisthesis): هي حالة تنزلق فيها فقرة واحدة إلى الأمام أو الخلف فوق الفقرة التي تحتها. هذا الانزلاق يمكن أن يقلل من حجم القناة الشوكية ويضغط على الأعصاب.
-
التشوهات الخلقية (Congenital Defects): يولد بعض الأشخاص بقناة شوكية أضيق من المعتاد، مما يجعلهم أكثر عرضة لتطوير الأعراض في وقت مبكر من حياتهم حتى مع حدوث تغيرات تنكسية طفيفة.
-
الأورام (Tumors): يمكن أن تنمو الأورام داخل القناة الشوكية أو بالقرب منها، مما يضغط على الحبل الشوكي أو الأعصاب.
-
الإصابات الرضحية (Trauma): الحوادث أو السقوط يمكن أن تسبب كسورًا في الفقرات أو إصابات في الأقراص، مما يؤدي إلى تضيق فوري أو لاحق.
-
مرض باجيت (Paget's Disease): هو اضطراب مزمن في العظام يؤدي إلى تضخم وتشوه العظام، بما في ذلك عظام العمود الفقري، مما قد يؤدي إلى تضيق.
-
التكيسات أو الخراجات (Cysts or Abscesses): يمكن أن تتكون داخل أو حول العمود الفقري وتسبب ضغطًا.
عوامل الخطر:
* العمر: أكثر شيوعًا لدى الأشخاص الذين تزيد أعمارهم عن 50 عامًا.
* الجنس: قد تكون النساء أكثر عرضة للإصابة.
* الوراثة: تاريخ عائلي لتضيق العمود الفقري أو مشاكل العمود الفقري الأخرى.
* المهن التي تتطلب جهدًا بدنيًا: رفع الأثقال المتكرر أو الحركات المتكررة.
* السمنة: تزيد من الضغط على العمود الفقري.
أعراض تضيق العمود الفقري حسب الموقع والنوع: دليلك التفصيلي
تختلف أعراض تضيق العمود الفقري بشكل كبير اعتمادًا على موقع التضيق (عنقي أو قطني) وشدته، والأعصاب أو الحبل الشوكي المتأثر. الأعراض غالبًا ما تتطور ببطء وتتفاقم مع مرور الوقت.
أعراض تضيق العمود الفقري القطني (الأسفل)
تضيق العمود الفقري القطني هو النوع الأكثر شيوعًا ويؤثر على الجزء السفلي من الظهر. الأعراض الرئيسية غالبًا ما تتفاقم مع الوقوف أو المشي وتتحسن مع الجلوس أو الانحناء إلى الأمام.
- ألم في أسفل الظهر: قد يكون خفيفًا أو شديدًا، وقد ينتشر إلى الأرداف.
- عرق النسا (Sciatica): ألم حاد أو حارق يمتد من الأرداف إلى أسفل الساق، وقد يصل إلى القدم.
- العرج العصبي (Neurogenic Claudication): وهو عرض مميز لتضيق العمود الفقري القطني. يشعر المريض بألم، تشنج، تنميل، أو ضعف في إحدى الساقين أو كلتيهما عند المشي أو الوقوف لفترة طويلة. تتحسن هذه الأعراض عادةً بالجلوس أو الانحناء إلى الأمام.
- التنميل أو الوخز: في الساقين أو القدمين.
- الضعف أو الثقل: في الساقين، مما قد يؤثر على القدرة على المشي أو الوقوف.
- تقلصات عضلية: في الساقين.
- فقدان الإحساس: في مناطق معينة من الساق أو القدم.
جدول 1: مقارنة أعراض تضيق العمود الفقري القطني والعنقي
| العرض/الميزة | تضيق العمود الفقري القطني (أسفل الظهر) | تضيق العمود الفقري العنقي (الرقبة) |
|---|---|---|
| موقع الألم الرئيسي | أسفل الظهر، الأرداف، الفخذين، الساقين، القدمين. | الرقبة، الكتفين، الذراعين، اليدين، وقد ينتشر إلى الساقين (في حالات المايلوباثي). |
| طبيعة الألم | حارق، خفيف إلى شديد، تشنجات، عرق النسا. | حاد، خفيف إلى شديد، كهربائي، صداع في مؤخرة الرأس. |
| التنميل/الوخز | في الساقين والقدمين. | في الذراعين واليدين، وقد يصل إلى الساقين والقدمين. |
| الضعف | في الساقين والقدمين، صعوبة في المشي أو الوقوف. | في الذراعين واليدين (صعوبة في الإمساك بالأشياء)، وقد يؤثر على الساقين (مشاكل في التوازن والمشي). |
| العرج العصبي | شائع جدًا، ألم في الساقين مع المشي/الوقوف يتحسن بالجلوس/الانحناء للأمام. | أقل شيوعًا، ولكن قد يحدث اختلال في التوازن والمشي. |
| أعراض أخرى مميزة | مشاكل في التوازن (في الحالات الشديدة)، متلازمة ذنب الفرس (نادرًا). | مشاكل في التوازن والتنسيق (المايلوباثي)، صعوبة في الكتابة أو استخدام الأزرار، تصلب الرقبة. |
| العوامل المفاقمة | المشي، الوقوف لفترات طويلة. | حركات الرقبة، حمل الأشياء الثقيلة. |
| العوامل المخففة | الجلوس، الانحناء للأمام. | الراحة، وضعيات معينة للرقبة. |
أعراض تضيق العمود الفقري العنقي (الرقبة)
تضيق العمود الفقري العنقي يؤثر على الرقبة وقد يكون أكثر خطورة لأنه يضغط على الحبل الشوكي نفسه، مما قد يؤدي إلى حالة تسمى اعتلال النخاع الشوكي (Myelopathy).
- ألم في الرقبة: قد يكون مستمرًا أو متقطعًا، وقد ينتشر إلى الكتفين أو الذراعين.
- تنميل أو وخز: في الذراعين، اليدين، أو الأصابع.
- ضعف في الذراعين واليدين: صعوبة في الإمساك بالأشياء، إسقاط الأشياء بشكل متكرر، صعوبة في الأنشطة الدقيقة مثل الكتابة أو استخدام الأزرار.
- مشاكل في التوازن والتنسيق (Myelopathy):
- صعوبة في المشي، الشعور بعدم الثبات.
- التعثر المتكرر.
- تغير في طريقة المشي (المشية غير المستقرة).
- ضعف عام في الأطراف السفلية.
- ألم يشبه الصدمة الكهربائية: ينتشر إلى الذراعين أو الساقين عند ثني الرقبة إلى الأمام (علامة ليرميت).
- تصلب في الرقبة: محدودية في نطاق حركة الرقبة.
- صداع في مؤخرة الرأس.
- نادرًا: مشاكل في التحكم في المثانة أو الأمعاء (في الحالات الشديدة جدًا من اعتلال النخاع الشوكي).
متلازمة ذنب الفرس (Cauda Equina Syndrome): حالة طارئة
هي حالة نادرة ولكنها خطيرة جدًا وتتطلب تدخلًا طبيًا طارئًا. تحدث عندما تتعرض الأعصاب الموجودة في نهاية الحبل الشوكي (ذنب الفرس) لضغط شديد، عادةً في المنطقة القطنية.
أعراض متلازمة ذنب الفرس:
* ألم شديد في أسفل الظهر.
* ضعف شديد أو تنميل في كلتا الساقين.
* فقدان الإحساس في منطقة السرج (الأرداف الداخلية، العجان، الأعضاء التناسلية).
* صعوبة في التحكم في المثانة (سلس البول أو احتباس البول).
* صعوبة في التحكم في الأمعاء (سلس البراز).
* ضعف في ردود الفعل في الساقين.
إذا ظهرت هذه الأعراض، يجب طلب الرعاية الطبية الفورية. الأستاذ الدكتور محمد هطيف وفريقه على أتم الاستعداد للتعامل مع مثل هذه الحالات الطارئة التي تتطلب تدخلاً جراحيًا عاجلاً لتجنب الضرر العصبي الدائم.
تشخيص تضيق العمود الفقري بدقة: من الفحص السريري إلى التصوير المتقدم
التشخيص الدقيق لتضيق العمود الفقري هو مفتاح وضع خطة علاج فعالة. يعتمد التشخيص على مزيج من التاريخ الطبي الشامل، الفحص البدني، ودراسات التصوير المتقدمة. في عيادة الأستاذ الدكتور محمد هطيف، يتم اتباع بروتوكول تشخيصي صارم لضمان تحديد السبب الدقيق وموقع التضيق.
-
التاريخ الطبي والفحص السريري:
- التاريخ الطبي: سيسأل الأستاذ الدكتور محمد هطيف عن الأعراض التي تعاني منها، متى بدأت، ما الذي يجعلها أفضل أو أسوأ، تاريخك المرضي، الأدوية التي تتناولها، وأي إصابات سابقة.
- الفحص البدني: يتضمن تقييمًا شاملاً للقوة العضلية، ردود الفعل العصبية، الإحساس في الأطراف، نطاق حركة العمود الفقري، واختبارات خاصة لتحفيز أو تخفيف الأعراض. سيقوم الدكتور هطيف بتقييم المشية وقدرة المريض على التوازن.
-
دراسات التصوير:
- الأشعة السينية (X-rays): يمكن أن تظهر التغيرات العظمية مثل النتوءات العظمية، وفقدان ارتفاع القرص، والانزلاق الفقاري، أو التشوهات الهيكلية. ومع ذلك، لا تظهر الأنسجة الرخوة مثل الأقراص أو الأعصاب.
- التصوير بالرنين المغناطيسي (MRI): هو الفحص الذهبي لتشخيص تضيق العمود الفقري. يوفر صورًا مفصلة للحبل الشوكي، الأعصاب، الأقراص الفقرية، الأربطة، والعظام. يمكنه تحديد موقع وشدة التضيق بدقة كبيرة، وتحديد ما إذا كان الضغط على الحبل الشوكي أو جذور الأعصاب.
- التصوير المقطعي المحوسب (CT Scan): قد يُستخدم في بعض الحالات، خاصة إذا كان المريض لا يستطيع إجراء التصوير بالرنين المغناطيسي (بسبب وجود معادن في الجسم، على سبيل المثال). يوفر صورًا مفصلة للعظام ويمكن أن يُجرى مع صبغة (Myelogram CT) لتصوير القناة الشوكية بشكل أوضح.
- دراسات التوصيل العصبي وتخطيط كهربية العضل (Nerve Conduction Studies & Electromyography - NCS/EMG): يمكن أن تساعد في تحديد مدى تضرر الأعصاب وتحديد ما إذا كانت الأعراض ناتجة عن ضغط عصبي في العمود الفقري أو حالة عصبية أخرى (مثل الاعتلال العصبي المحيطي).
بفضل خبرته الواسعة التي تتجاوز 20 عامًا، وقدرته على استخدام أحدث التقنيات التشخيصية، يضمن الأستاذ الدكتور محمد هطيف تشخيصًا دقيقًا وشاملًا لكل حالة، مما يمهد الطريق لخطة علاجية شخصية وفعالة.
خيارات علاج تضيق العمود الفقري: نهج الأستاذ الدكتور محمد هطيف المتكامل
يعتمد علاج تضيق العمود الفقري على عدة عوامل، بما في ذلك شدة الأعراض، موقع التضيق، عمر المريض وصحته العامة، ومدى استجابته للعلاجات الأولية. يتبنى الأستاذ الدكتور محمد هطيف نهجًا علاجيًا متكاملًا يبدأ دائمًا بالخيارات التحفظية غير الجراحية، وينتقل إلى التدخل الجراحي فقط عند الضرورة القصوى، مع التركيز على التقنيات الحديثة والأقل توغلاً.
العلاجات التحفظية غير الجراحية: الخط الأول للعلاج
يهدف العلاج التحفظي إلى تخفيف الألم وتحسين الوظيفة دون الحاجة إلى الجراحة. غالبًا ما تكون هذه الخيارات فعالة في المراحل الأولية أو للحالات الخفيفة إلى المتوسطة.
-
الأدوية:
- مضادات الالتهاب غير الستيرويدية (NSAIDs): مثل الإيبوبروفين والنابروكسين، لتقليل الألم والالتهاب.
- مسكنات الألم: مثل الأسيتامينوفين.
- مرخيات العضلات: لتخفيف التشنجات العضلية.
- مضادات الاكتئاب ثلاثية الحلقات (Tricyclic Antidepressants): بجرعات منخفضة يمكن أن تساعد في إدارة الألم المزمن المرتبط بالأعصاب.
- الأدوية المضادة للنوبات (Anticonvulsants): مثل جابابنتين وبريجابالين، فعالة في علاج الألم العصبي.
-
العلاج الطبيعي (Physical Therapy):
- برامج تمارين مصممة لتقوية عضلات الجذع والظهر والأطراف، وتحسين المرونة، والحفاظ على وضعية جيدة.
- تقنيات العلاج اليدوي لتخفيف التيبس وتحسين حركة العمود الفقري.
- التعليم حول الوضعيات الصحيحة والآليات الحركية لتقليل الضغط على العمود الفقري.
-
حقن الستيرويد فوق الجافية (Epidural Steroid Injections):
- يتم حقن ال
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
