أنواع أورام العمود الفقري: دليل شامل للمرضى مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية السريعة: أورام العمود الفقري هي كتل غير طبيعية تنمو داخل أو حول العمود الفقري، وقد تكون حميدة أو خبيثة. يعتمد العلاج على نوع الورم وموقعه، ويشمل المراقبة، الجراحة، العلاج الإشعاعي، أو الكيميائي، ويهدف إلى تخفيف الأعراض والحفاظ على الوظيفة العصبية.
مقدمة عن أورام العمود الفقري
تُعد أورام العمود الفقري من الحالات الطبية المعقدة التي تتطلب فهمًا دقيقًا وتشخيصًا مبكرًا وعلاجًا متخصصًا. هذه الأورام هي كتل غير طبيعية من الخلايا تنمو داخل أو حول العمود الفقري، وقد تكون حميدة (غير سرطانية) أو خبيثة (سرطانية). يمكن أن تؤثر على أي جزء من العمود الفقري، بما في ذلك العظام، الأقراص، الأعصاب، أو الحبل الشوكي نفسه.
نظرًا للحساسية الشديدة للمنطقة المحيطة بالورم، فإن حتى الأورام الحميدة يمكن أن تسبب مشاكل خطيرة إذا ضغطت على الحبل الشوكي أو الأعصاب المحيطة، مما يؤدي إلى الألم، الضعف، أو حتى الشلل. أما الأورام الخبيثة، فهي تحمل مخاطر انتشار السرطان وتتطلب تدخلًا علاجيًا أكثر عدوانية.
يهدف هذا الدليل الشامل إلى تزويد المرضى وأسرهم بمعلومات مفصلة حول أنواع أورام العمود الفقري، أسبابها، أعراضها، طرق تشخيصها، وخيارات العلاج المتاحة. إن فهم هذه الجوانب أمر حيوي لاتخاذ قرارات مستنيرة بالتعاون مع فريق الرعاية الصحية.
في صنعاء، يُعتبر الأستاذ الدكتور محمد هطيف رائدًا في مجال جراحة العظام والعمود الفقري، ويقدم خبرته الواسعة في تشخيص وعلاج أورام العمود الفقري باستخدام أحدث التقنيات وأفضل الممارسات العالمية. يلتزم الدكتور هطيف بتقديم رعاية شاملة ومخصصة لكل مريض، مع التركيز على استعادة جودة الحياة.
التشريح الأساسي للعمود الفقري
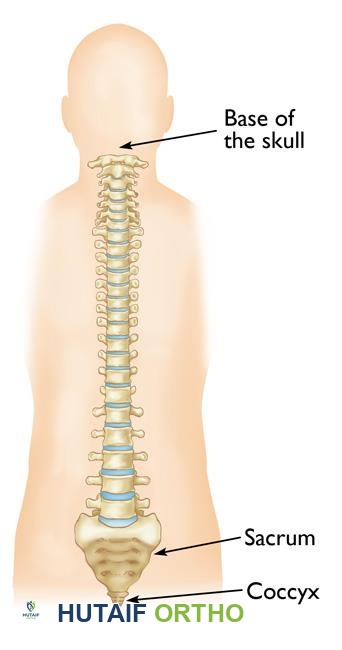
لفهم أورام العمود الفقري وتأثيراتها، من الضروري أولاً التعرف على البنية الأساسية للعمود الفقري. العمود الفقري هو الدعامة الرئيسية للجسم، وهو مسؤول عن دعم الوزن، السماح بالحركة، وحماية الحبل الشوكي الحساس. يتكون العمود الفقري من ثلاثة أجزاء رئيسية:
-
الفقرات:
هي 33 عظمة فردية تتراص فوق بعضها البعض لتشكل العمود الفقري. تُقسم هذه الفقرات إلى مناطق:
- الفقرات العنقية (7 فقرات): في الرقبة.
- الفقرات الصدرية (12 فقرة): في الجزء العلوي من الظهر.
- الفقرات القطنية (5 فقرات): في الجزء السفلي من الظهر.
- الفقرات العجزية (5 فقرات ملتحمة): في منطقة الحوض.
- الفقرات العصعصية (4 فقرات ملتحمة): في نهاية العمود الفقري.
- الأقراص الفقرية: توجد بين كل فقرتين (باستثناء الفقرات العجزية والعصعصية). تعمل هذه الأقراص كممتصات للصدمات وتسمح بمرونة العمود الفقري.
- الحبل الشوكي والأعصاب: يمر الحبل الشوكي، وهو امتداد للجهاز العصبي المركزي، عبر قناة داخل الفقرات تسمى القناة الشوكية. تتفرع الأعصاب الشوكية من الحبل الشوكي وتخرج بين الفقرات لتصل إلى جميع أنحاء الجسم، وتنقل الإشارات الحسية والحركية.
- الأغشية الواقية (السحايا): يحيط بالحبل الشوكي ثلاث طبقات من الأغشية الواقية تُسمى السحايا، أهمها الطبقة الخارجية السميكة المعروفة باسم "الأم الجافية" (Dura Mater).
يمكن أن تنشأ أورام العمود الفقري في أي من هذه المكونات، أو تنتشر إليها من أجزاء أخرى من الجسم. موقع الورم هو عامل حاسم في تحديد نوع الأعراض وخطة العلاج.
أنواع أورام العمود الفقري
يمكن تصنيف أورام العمود الفقري بشكل عام إلى نوعين رئيسيين بناءً على منشأها: الأورام الأولية والأورام الثانوية (المنتشرة).
الأورام الأولية للعمود الفقري
تنشأ الأورام الأولية مباشرة داخل العمود الفقري، أي أنها تبدأ في عظام العمود الفقري، الأقراص، الأعصاب، أو الأنسجة الأخرى الموجودة داخله. غالبًا ما تكون هذه الأورام حميدة (غير سرطانية) وتصيب الأشخاص الأصغر سنًا.
-
الأورام الحميدة الأولية:
- الأورام الوعائية (Hemangiomas): تُعد من أكثر الأورام الأولية الحميدة شيوعًا في العمود الفقري. تتكون من أوعية دموية غير طبيعية وتكون بطيئة النمو عادةً.
- الورم العظمي العظمي (Osteoid Osteoma): ورم حميد صغير يسبب ألمًا شديدًا عادةً ما يزداد سوءًا في الليل ويستجيب جيدًا لمضادات الالتهاب غير الستيرويدية.
- الورم الأرومي الغضروفي (Chondroblastoma): ورم حميد نادر يصيب عادةً نهايات العظام الطويلة ولكنه يمكن أن يصيب العمود الفقري.
- الورم الحبيبي اليوزيني (Eosinophilic Granuloma): ورم حميد يصيب العظام غالبًا لدى الأطفال والشباب.
-
الأورام الخبيثة الأولية:
على الرغم من أن معظم الأورام الأولية حميدة، إلا أن بعضها قد يكون سرطانيًا (خبيثًا).
- الساركوما العظمية (Osteosarcoma): نوع عدواني من سرطان العظام يمكن أن يصيب العمود الفقري، وهو أكثر شيوعًا لدى الأطفال والشباب.
- الورم النقوي المتعدد (Multiple Myeloma): سرطان يصيب خلايا البلازما في نخاع العظم، ويمكن أن يسبب آفات متعددة في عظام العمود الفقري.
- ساركوما إوينغ (Ewing's Sarcoma): سرطان نادر يصيب العظام أو الأنسجة الرخوة، ويمكن أن يظهر في العمود الفقري، خاصة لدى الأطفال والمراهقين.
- الورم الحبلي (Chordoma): ورم نادر بطيء النمو ينشأ من بقايا الحبل الظهري (notochord) ويصيب غالبًا قاعدة الجمجمة أو العجز، ولكنه يمكن أن يصيب أي جزء من العمود الفقري.
الأورام الثانوية المنتقلة للعمود الفقري
تُعرف الأورام الثانوية أيضًا بالأورام المنتقلة (Metastatic tumors)، وهي أورام انتشرت إلى العمود الفقري من سرطان بدأ في جزء آخر من الجسم. تُعد هذه الأورام هي النوع الأكثر شيوعًا من أورام العمود الفقري، وتشير التقديرات إلى أن حوالي 90% من أورام العمود الفقري المشخصة هي أورام ثانوية.
تكون هذه الأورام دائمًا سرطانية (خبيثة) ولديها القدرة على الانتشار بشكل أكبر، وتكون سريعة النمو عادةً. الخلايا السرطانية من الرئة، الثدي، والبروستاتا هي الأكثر احتمالًا للانتشار والاستقرار في العمود الفقري. تشمل السرطانات الأخرى التي يمكن أن تنتشر إلى العمود الفقري:
- سرطان الكلى
- سرطان الغدة الدرقية
- سرطان الجهاز الهضمي (مثل القولون)
- سرطان الجلد (الميلانوما)
تُعد الأورام المنتقلة أكثر خطورة لأنها غالبًا ما تشير إلى مرحلة متقدمة من السرطان الأصلي، وتتطلب خطة علاجية شاملة تستهدف السرطان الأساسي بالإضافة إلى الورم في العمود الفقري.
أورام العمود الفقري حسب الموقع
بالإضافة إلى التصنيف حسب المنشأ، يمكن أيضًا تصنيف أورام العمود الفقري بناءً على موقعها الدقيق داخل أو خارج الحبل الشوكي بالنسبة للأغشية الواقية (خاصة الأم الجافية).

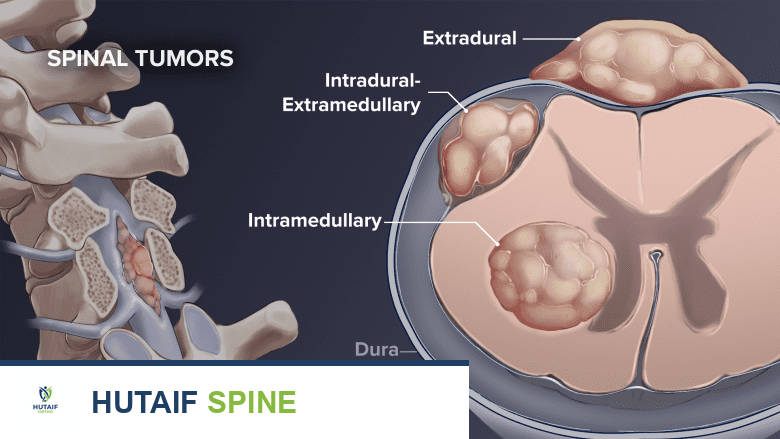
تُصنف أورام العمود الفقري إلى أورام داخل النخاع، خارج النخاع داخل الجافية، وخارج الجافية.
الأورام خارج الجافية (Extradural)
الورم خارج الجافية (أو ورم فوق الجافية) هو ورم يتشكل خارج الطبقة الواقية الخارجية للحبل الشوكي (الأم الجافية). هذه الأورام عادة ما تكون أورامًا ثانوية (منتشرة) وقد انتشرت من سرطان يقع في جزء آخر من الجسم. نظرًا لموقعها، يمكن أن تضغط هذه الأورام بسرعة على الحبل الشوكي والأعصاب، مما يسبب أعراضًا عصبية حادة.
الأورام داخل الجافية خارج النخاع (Intradural-Extramedullary)
ينمو الورم داخل الجافية خارج النخاع (داخل الأم الجافية) تحت الطبقة الخارجية (الجافية) التي تغطي الحبل الشوكي، ولكنه ينمو خارج الحبل الشوكي نفسه. عادةً ما تكون هذه الأورام حميدة وبطيئة النمو. يمكن أن تسبب أعراضًا مثل الألم والضعف مع مرور الوقت.
تشمل الأورام الشائعة داخل الجافية خارج النخاع ما يلي:
- الأورام السحائية (Meningiomas): تنشأ في الأغشية المحيطة بالحبل الشوكي (السحايا). وهي أكثر شيوعًا لدى النساء في منتصف العمر أو كبار السن. غالبًا ما تكون حميدة ولكن يمكن أن تسبب مشاكل بالضغط على الحبل الشوكي.
- أورام غمد العصب (Nerve sheath tumors): مثل الأورام الشفانية (Schwannomas) والأورام الليفية العصبية (Neurofibromas). تنشأ هذه الأورام من جذور الأعصاب التي تتفرع من الحبل الشوكي. قد تكون موجودة لسنوات عديدة قبل أن تسبب أعراضًا عصبية.
الأورام داخل النخاع (Intramedullary)
ينمو الورم داخل النخاع داخل الحبل الشوكي نفسه. تنشأ هذه الأورام عادةً من الخلايا التي توفر الدعم المادي والعزل للجهاز العصبي (الخلايا الدبقية). تحدث هذه الأورام غالبًا في العمود الفقري العنقي (الرقبة). تميل هذه الأورام إلى أن تكون حميدة، وقد تكون الجراحة لإزالتها صعبة بسبب موقعها الحساس داخل الحبل الشوكي.
النوعان الأكثر شيوعًا من أورام داخل النخاع هما:
- الأورام النجمية (Astrocytomas): تنشأ من الخلايا النجمية التي تدعم الخلايا العصبية.
- الأورام البطانية العصبية (Ependymomas): تنشأ من الخلايا البطانية العصبية التي تبطن القناة المركزية للحبل الشوكي.
يُعد جمع أكبر قدر ممكن من المعلومات حول نوع وموقع ورم العمود الفقري، بالإضافة إلى الأعراض التي يسببها، أمرًا بالغ الأهمية للوصول إلى تشخيص دقيق ووضع خطة علاجية فعالة.
الأسباب وعوامل الخطر لأورام العمود الفقري
في حين أن السبب الدقيق لمعظم أورام العمود الفقري الأولية غالبًا ما يكون غير معروف، إلا أن هناك بعض العوامل التي قد تزيد من خطر الإصابة بها. بالنسبة للأورام الثانوية، فإن السبب واضح وهو وجود سرطان في مكان آخر من الجسم.
العوامل الجينية والوراثية
قد تلعب بعض المتلازمات الوراثية دورًا في زيادة خطر الإصابة بأورام العمود الفقري:
- الورم الليفي العصبي من النوع 2 (Neurofibromatosis 2 - NF2): هذا الاضطراب الوراثي يزيد بشكل كبير من خطر الإصابة بأورام حميدة في الدماغ والحبل الشوكي والأعصاب، مثل الأورام الشفانية والأورام السحائية.
- مرض فون هيبل لينداو (Von Hippel-Lindau disease): متلازمة وراثية نادرة يمكن أن تسبب أورامًا حميدة (أورام وعائية دموية) في الدماغ والحبل الشوكي والكلى وأعضاء أخرى.
- التصلب الحدبي (Tuberous Sclerosis): اضطراب وراثي نادر يسبب نمو أورام حميدة في أجزاء مختلفة من الجسم، بما في ذلك الدماغ والحبل الشوكي والكلى والقلب.
- متلازمة لي فروميني (Li-Fraumeni syndrome): متلازمة وراثية نادرة تزيد من خطر الإصابة بأنواع مختلفة من السرطان، بما في ذلك الساركوما العظمية.
الأمراض السرطانية الأولية المسببة للانتقال
كما ذكرنا سابقًا، فإن الأورام الثانوية هي الأكثر شيوعًا. أي سرطان يمكن أن ينتشر إلى العمود الفقري، ولكن بعض الأنواع لديها ميل أكبر لذلك:
- سرطان الرئة
- سرطان الثدي
- سرطان البروستاتا
- سرطان الكلى
- سرطان الغدة الدرقية
- سرطان الجهاز الهضمي (القولون والمستقيم)
- الميلانوما (سرطان الجلد)
التعرض للإشعاع
في حالات نادرة، قد يرتبط التعرض السابق للعلاج الإشعاعي، خاصة بجرعات عالية، بزيادة خطر الإصابة بأنواع معينة من أورام العمود الفقري بعد سنوات.
ضعف الجهاز المناعي
الأشخاص الذين يعانون من ضعف في الجهاز المناعي، مثل مرضى الإيدز أو أولئك الذين يتناولون أدوية مثبطة للمناعة بعد زرع الأعضاء، قد يكونون أكثر عرضة للإصابة بأنواع معينة من الأورام، على الرغم من أن العلاقة المباشرة مع أورام العمود الفقري الأولية ليست واضحة دائمًا.
من المهم ملاحظة أن وجود عامل خطر لا يعني بالضرورة أن الشخص سيصاب بورم في العمود الفقري، كما أن العديد من الأشخاص الذين يصابون بهذه الأورام لا يمتلكون أي عوامل خطر معروفة.
أعراض أورام العمود الفقري
تعتمد أعراض أورام العمود الفقري بشكل كبير على نوع الورم، حجمه، وموقعه الدقيق داخل العمود الفقري. يمكن أن تتطور الأعراض ببطء وتزداد سوءًا تدريجيًا، أو تظهر فجأة وبشكل حاد.
الألم كعرض رئيسي
الألم هو العرض الأكثر شيوعًا لأورام العمود الفقري، ويتميز بخصائص معينة:
- ألم الظهر أو الرقبة: غالبًا ما يكون الألم موضعيًا في منطقة الورم وقد ينتشر إلى الذراعين أو الساقين أو الصدر.
- ألم يزداد سوءًا في الليل: عادة ما يزداد الألم سوءًا عند الاستلقاء أو أثناء النوم وقد لا يتحسن بالراحة.
- ألم لا يرتبط بالإجهاد: قد يكون الألم غير مرتبط بالنشاط البدني وقد يكون مستمرًا.
- ألم لا يستجيب للعلاجات التقليدية: قد لا يستجيب الألم لمسكنات الألم العادية أو العلاج الطبيعي المعتاد.
الأعراض العصبية
نظرًا لقرب الأورام من الحبل الشوكي والأعصاب، فإن الأعراض العصبية شائعة وقد تشمل:
- الضعف العضلي: ضعف في الذراعين أو الساقين أو كليهما، مما قد يؤثر على المشي أو الإمساك بالأشياء.
- الخدر أو التنميل: إحساس بالخدر، الوخز، أو التنميل في الأطراف أو أجزاء أخرى من الجسم.
- فقدان الإحساس: صعوبة في الشعور بالحرارة، البرودة، أو الألم.
- صعوبة في المشي: فقدان التوازن أو التنسيق، مما يؤدي إلى التعثر والسقوط.
- خلل في وظائف المثانة والأمعاء: سلس البول أو البراز، أو صعوبة في التبول أو التبرز.
- تقلصات عضلية أو تشنجات: حركات لا إرادية للعضلات.
- تشوه العمود الفقري: في بعض الحالات، قد يؤدي الورم إلى تشوه العمود الفقري مثل الجنف (انحناء جانبي) أو الحداب (انحناء أمامي).
الأعراض الجهازية العامة
في حالات الأورام الخبيثة، خاصة الأورام المنتقلة، قد تظهر أعراض عامة للسرطان:
- فقدان الوزن غير المبرر.
- الحمى أو التعرق الليلي.
- التعب والإرهاق الشديد.
متى يجب زيارة الطبيب
يجب على أي شخص يعاني من ألم في الظهر أو الرقبة لا يتحسن بالراحة، أو يزداد سوءًا في الليل، أو يرافقه أي من الأعراض العصبية المذكورة أعلاه، أن يطلب العناية الطبية فورًا. التشخيص المبكر أمر بالغ الأهمية لتحقيق أفضل النتائج العلاجية.
في صنعاء، يقدم الأستاذ الدكتور محمد هطيف استشارات متخصصة لتقييم هذه الأعراض بدقة وتحديد ما إذا كانت مرتبطة بورم في العمود الفقري أو بأي حالة أخرى. خبرته العميقة في تشخيص وعلاج أمراض العمود الفقري تضمن للمرضى الحصول على الرعاية الأفضل.
تشخيص أورام العمود الفقري
يتطلب تشخيص أورام العمود الفقري نهجًا منهجيًا وشاملاً لضمان الدقة وتحديد أفضل مسار للعلاج. يعتمد التشخيص على مزيج من الفحص السريري، التاريخ الطبي، والفحوصات التصويرية، وفي كثير من الأحيان، خزعة من الورم.
الفحص السريري والتاريخ الطبي
يبدأ التشخيص بمقابلة مفصلة مع المريض لجمع التاريخ الطبي الكامل، بما في ذلك:
- الأعراض: متى بدأت، شدتها، العوامل التي تزيدها أو تخففها.
- الأمراض السابقة: تاريخ السرطان، الاضطرابات الوراثية، أو أي حالات طبية أخرى.
- الأدوية الحالية.
يلي ذلك فحص سريري دقيق، يشمل:
- الفحص العصبي: لتقييم القوة العضلية، ردود الأفعال، الإحساس، التوازن، والمشي.
- فحص العمود الفقري: للبحث عن أي تشوهات، ألم عند الجس، أو قيود في الحركة.
الفحوصات التصويرية
تُعد الفحوصات التصويرية حجر الزاوية في تشخيص أورام العمود الفقري، حيث توفر صورًا مفصلة للعمود الفقري والأنسجة المحيطة به.
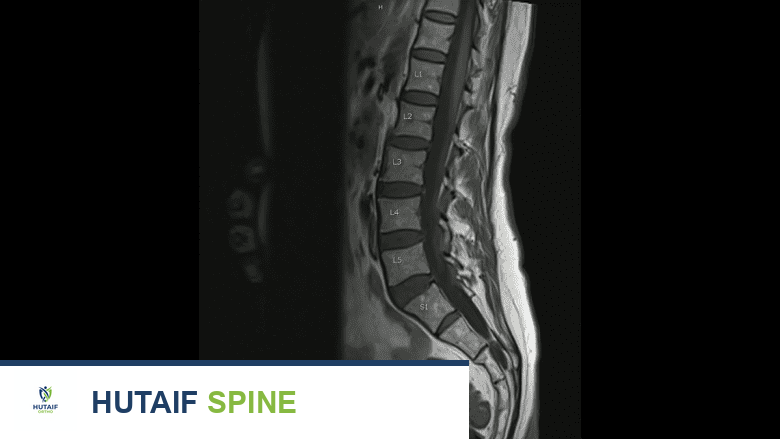
- التصوير بالرنين المغناطيسي (MRI): هو الفحص الأكثر تفصيلاً وحساسية لأورام العمود الفقري. يستخدم موجات الراديو ومجالًا مغناطيسيًا قويًا لإنتاج صور مقطعية مفصلة للحبل الشوكي والأعصاب والأنسجة الرخوة والأورام. غالبًا ما يتم حقن صبغة تباين (الجادولينيوم) لتحسين رؤية الورم وحدوده.
- التصوير المقطعي المحوسب (CT Scan): يستخدم الأشعة السينية لإنشاء صور مقطعية للعمود الفقري. يكون مفيدًا بشكل خاص لتقييم عظام العمود الفقري وتحديد مدى تآكل العظام أو الكسور الناتجة عن الورم. يمكن استخدامه أيضًا لتقييم الأوعية الدموية المحيطة بالورم (CT Angiography).
- الأشعة السينية (X-rays): قد تكون مفيدة في الكشف عن التغيرات الهيكلية في العمود الفقري، مثل تآكل العظام أو الكسور، ولكنها أقل حساسية في الكشف عن الأورام الصغيرة أو تلك التي تؤثر على الأنسجة الرخوة.
- مسح العظام (Bone Scan): يستخدم مادة مشعة للكشف عن المناطق التي تظهر فيها زيادة في نشاط العظام، والتي قد تشير إلى وجود ورم أو انتشار للسرطان.
- التصوير المقطعي بالإصدار البوزيتروني (PET Scan): غالبًا ما يُستخدم للكشف عن الأورام السرطانية المنتشرة في العمود الفقري من أجزاء أخرى من الجسم، حيث يظهر النشاط الأيضي للخلايا السرطانية.
خزعة الورم
في معظم الحالات، تُعد الخزعة (أخذ عينة صغيرة من الورم) الطريقة الوحيدة لتأكيد طبيعة الورم (حميد أم خبيث) وتحديد نوعه الدقيق. يمكن إجراء الخزعة بطرق مختلفة:
- الخزعة بالإبرة الموجهة بالتصوير: يتم إدخال إبرة رفيعة عبر الجلد إلى الورم بتوجيه من الأشعة المقطعية أو الأشعة السينية لأخذ عينة.
- الخزعة المفتوحة: في بعض الحالات، قد يتطلب الأمر إجراء جراحي صغير لأخذ عينة من الورم، خاصة إذا كان الموقع صعب الوصول إليه أو كانت الخزعة بالإبرة غير كافية.
دور الأستاذ الدكتور محمد هطيف في التشخيص الدقيق
يُعد التشخيص الدقيق حجر الزاوية في خطة العلاج الناجحة، وهنا يبرز دور الأستاذ الدكتور محمد هطيف. بفضل خبرته الواسعة في جراحة العمود الفقري، يتمتع الدكتور هطيف بالقدرة على تفسير نتائج الفحوصات التصويرية المعقدة بدقة، وتحديد الحاجة إلى خزعة، واختيار الطريقة الأمثل لإجرائها. يضمن هذا النهج المتكامل تشخيصًا شاملًا وموثوقًا، مما يمهد الطريق لخطط علاجية مخصصة وفعالة.
خيارات علاج أورام العمود الفقري
يعتمد علاج أورام العمود الفقري على عدة عوامل، بما في ذلك نوع الورم (حميد أم خبيث)، حجمه، موقعه، ما إذا كان يضغط على الحبل الشوكي أو الأعصاب، والحالة الصحية العامة للمريض. غالبًا ما يتطلب العلاج نهجًا متعدد التخصصات يضم جراح أعصاب أو جراح عمود فقري، أخصائي علاج الأورام بالإشعاع، أخصائي علاج الأورام الكيميائي، ومعالجين فيزيائيين.
المراقبة النشطة
في بعض حالات الأورام الحميدة الصغيرة التي لا تسبب أعراضًا ولا تضغط على الحبل الشوكي أو الأعصاب، قد يوصي الأستاذ الدكتور محمد هطيف بالمراقبة النشطة. يتضمن ذلك إجراء فحوصات تصويرية دورية (مثل الرنين المغناطيسي) لمراقبة نمو الورم
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك