أسباب عرق النسا: دليلك الشامل من الأستاذ الدكتور محمد هطيف في صنعاء
الخلاصة الطبية السريعة: عرق النسا هو عرض لحالة كامنة، وعلاجه يركز على معالجة السبب الجذري. يشمل العلاج الراحة، الأدوية، العلاج الطبيعي، وفي بعض الحالات الجراحة. يقدم الأستاذ الدكتور محمد هطيف في صنعاء تشخيصًا دقيقًا وخطة علاج مخصصة.
مقدمة
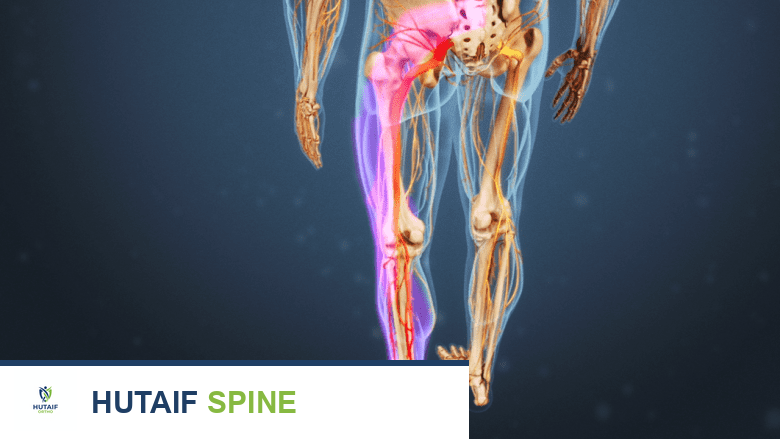
يُعد عرق النسا، أو الألم الوركي، من الحالات الشائعة التي تسبب إزعاجًا وألمًا للكثيرين. إنه ليس مرضًا بحد ذاته، بل هو عرض لحالة طبية كامنة تؤثر على العصب الوركي، وهو أكبر عصب في جسم الإنسان. فهم الأسباب المحتملة لعرق النسا يُعد خطوة أساسية نحو توجيه العلاج بشكل فعال لمعالجة المشكلة الجذرية، بدلاً من مجرد إخفاء الأعراض.
في هذه الصفحة، يقدم لكم الأستاذ الدكتور محمد هطيف، أحد أبرز استشاريي جراحة العظام والعمود الفقري في صنعاء واليمن، دليلاً شاملاً ومفصلاً حول أسباب عرق النسا المختلفة، وكيف يمكن تشخيصها وعلاجها. يهدف هذا الدليل إلى تزويد المرضى بالمعلومات الدقيقة والموثوقة لمساعدتهم على فهم حالتهم واتخاذ قرارات مستنيرة بشأن صحتهم.
إن آلية إصابة العصب الوركي غالبًا ما تكون نتيجة لضغط مباشر على العصب، أو التهاب، أو استجابة غير طبيعية من الجهاز المناعي للجسم، أو مزيج من كل هذه العوامل. من خلال فهم هذه الآليات، يمكننا تحديد أفضل مسار للعلاج والتعافي.
التشريح ووظيفة العصب الوركي
لفهم أسباب عرق النسا، من الضروري أولاً فهم العصب الوركي وتشريحه ووظيفته. العصب الوركي هو أطول وأسمك عصب في جسم الإنسان، وينشأ من شبكة من الأعصاب الشوكية في الجزء السفلي من الظهر (الفقرات القطنية L4-S3). هذه الأعصاب تتجمع لتشكل العصب الوركي الذي يمتد عبر الأرداف، ثم يتفرع إلى أسفل الساقين، وصولاً إلى القدمين.
مسار العصب الوركي:
1.
المنشأ:
يبدأ من الأعصاب الشوكية L4، L5، S1، S2، وS3 في الجزء السفلي من العمود الفقري.
2.
الحوض والأرداف:
يمر العصب الوركي عميقًا داخل الحوض، ثم يخرج من الجزء الخلفي للحوض ليمر تحت عضلة الكمثري (Piriformis muscle) في الأرداف.
3.
الفخذ والساق:
يمتد العصب إلى أسفل الفخذ من الخلف، ثم يتفرع إلى عصبين رئيسيين: العصب الشظوي المشترك (Common Peroneal Nerve) والعصب الظنبوبي (Tibial Nerve)، اللذين يواصلان طريقهما إلى أسفل الساق والقدم.
وظيفة العصب الوركي:
يُعد العصب الوركي مسؤولاً عن:
*
الحركة:
توفير الإشارات العصبية للعضلات في الجزء الخلفي من الفخذ، وكذلك لمعظم عضلات الساق والقدم، مما يسمح بحركة هذه الأجزاء.
*
الإحساس:
نقل الإحساس (مثل اللمس، الألم، درجة الحرارة) من الجزء الخلفي من الفخذ، والساق، والقدم إلى الدماغ.
عندما يتعرض هذا العصب للضغط أو الالتهاب في أي نقطة على طول مساره، تظهر أعراض عرق النسا، والتي يمكن أن تتراوح من الألم الخفيف إلى الشديد، بالإضافة إلى التنميل أو الضعف في الساق المصابة.
الأسباب الشائعة لعرق النسا
يُعد تحديد السبب الجذري لعرق النسا أمرًا بالغ الأهمية لتوجيه العلاج الفعال. يؤكد الأستاذ الدكتور محمد هطيف في صنعاء على أن التشخيص الدقيق هو مفتاح الشفاء. فيما يلي، نستعرض الأسباب الأكثر شيوعًا لعرق النسا:
الانزلاق الغضروفي القطني (الديسك)
تشير الأبحاث إلى أن ما يصل إلى 90% من حالات عرق النسا تكون ناجمة عن الانزلاق الغضروفي القطني . يحدث هذا عندما يضغط القرص المنزلق على واحد أو أكثر من جذور الأعصاب الشوكية (L4-S3) التي تُشكل العصب الوركي.
يمكن أن يتسبب الانزلاق الغضروفي القطني في عرق النسا بطريقتين رئيسيتين:
- الضغط المباشر: يحدث الضغط المباشر على العصب الوركي عندما يتورم القرص القطني (اضطراب القرص المحتوي) أو عندما تتسرب المادة الداخلية اللينة للقرص أو تنزلق عبر الغلاف الليفي الخارجي (اضطراب القرص غير المحتوي) وتضغط على العصب. هذا الضغط الميكانيكي يعيق الإشارات العصبية ويسبب الألم.
- الالتهاب الكيميائي: قد تتسرب مادة كيميائية حمضية مهيجة من مادة القرص (مثل الهيالورونان) وتسبب التهابًا وتهيجًا في المنطقة المحيطة بالعصب الوركي. هذا الالتهاب الكيميائي يمكن أن يكون مؤلمًا بنفس قدر الضغط الميكانيكي، أو حتى أكثر.
قد يضغط القرص المنزلق على العصب الوركي من جانب واحد، مما يسبب أعراضًا في ساق واحدة، أو قد يتورم القرص أو ينزلق من كلا الجانبين، مما يسبب أعراضًا في كلتا الساقين (عرق النسا الثنائي). قد يحدث عرق النسا الثنائي أيضًا بسبب انزلاق قرصين متجاورين على جانبي العمود الفقري، على الرغم من أن هذا الاحتمال نادر.
التنكس وتآكل العمود الفقري
يمكن أن يؤدي تنكس الأنسجة في العمود الفقري القطني إلى ضغط أو تهيج جذور العصب الوركي بعدة طرق:
- تنكس المفاصل الوجهية (Facet Joints): يمكن أن يتسبب تنكس المفاصل الوجهية في التهاب الأنسجة الزليلية داخل كبسولة المفصل وزيادة حجمها، مما يضغط على الأعصاب القريبة.
- النمو العظمي غير الطبيعي (النتوءات العظمية): قد يتسبب تنكس العظام الفقرية في نمو عظمي غير طبيعي يُعرف باسم النتوءات العظمية أو الزوائد العظمية (Osteophytes) . يمكن لهذه الأنسجة المتضخمة بشكل غير طبيعي في العمود الفقري القطني أن تسبب ضغطًا على واحد أو أكثر من جذور العصب الوركي.
- إفراز البروتينات الالتهابية: قد تفرز الأقراص الفقرية المتنكسة بروتينات التهابية، مما يسبب التهابًا في العصب الوركي.
تعتمد الأعراض التي تظهر في أسفل الظهر والساق على شدة الضغط على جذور الأعصاب. يمكن مشاهدة فيديو توضيحي حول مرض القرص التنكسي القطني لفهم أعمق.
تضيق القناة الشوكية القطنية
تضيق القناة الشوكية القطنية هو تضيّق في القناة الشوكية، وهو أمر شائع نسبيًا لدى البالغين الذين تزيد أعمارهم عن 60 عامًا. تشير الأبحاث إلى أن تضيق القناة الشوكية الجانبي قد يكون سببًا شائعًا لعرق النسا لدى كبار السن. يؤدي هذا التضيق إلى ضغط على الحبل الشوكي أو جذور الأعصاب الوركية، مما يسبب الألم والتنميل والضعف.
يمكن مشاهدة فيديو حول تضيق القناة الشوكية القطنية لمزيد من المعلومات.
الانزلاق الفقاري (Spondylolisthesis)
يحدث الانزلاق الفقاري عندما يتسبب كسر إجهادي صغير في انزلاق جسم فقري واحد إلى الأمام فوق فقرة أخرى. على سبيل المثال، قد تنزلق الفقرة L5 إلى الأمام فوق الفقرة S1. يمكن أن ينتج عرق النسا عن ضغط الأعصاب بعد انهيار مساحة القرص، الكسر، والانزلاق الأمامي للجسم الفقري. قد يتسبب الانزلاق الفقاري في عرق النسا الثنائي، وهو أكثر شيوعًا لدى الشباب.
يمكن مشاهدة فيديو حول الانزلاق الفقاري البرزخي لمزيد من التوضيح.
تتطور هذه الحالات بمرور الوقت أو بشكل تلقائي نتيجة لصدمة أو إصابة إجهادية جسدية. حوادث السيارات، الإصابات الرياضية، أو السقوط قد تسبب إصابة مباشرة للعصب الوركي. كما أن حالات مثل الانزلاق الفقاري والانزلاق الغضروفي قد تتطور من إصابات الإجهاد البدني، مثل رفع الأثقال بشكل خاطئ.
حالات أسفل الظهر التي تسبب أعراضًا مشابهة لعرق النسا
قد تسبب بعض حالات أسفل الظهر أعراضًا تُحاكي عرق النسا، على الرغم من أنها لا تنطوي على ضغط مباشر على العصب الوركي نفسه. فيما يلي بعض الأمثلة:
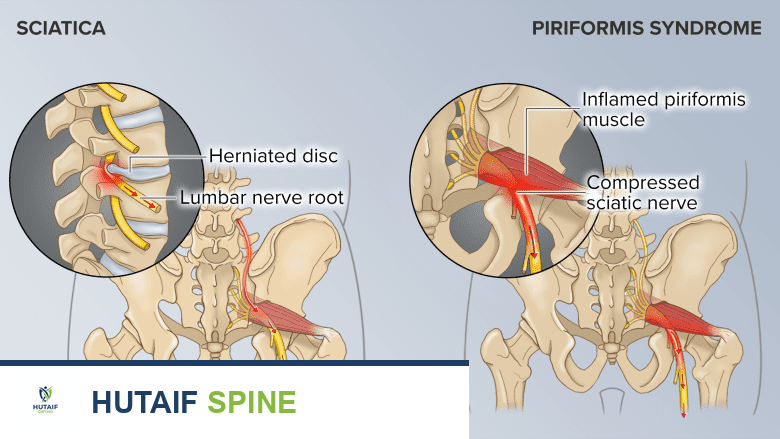
متلازمة الكمثري (Piriformis Syndrome)

قد تُحاكي أعراض متلازمة الكمثري أعراض عرق النسا.
تحدث متلازمة الكمثري بسبب تشنجات في عضلة الكمثري . قد تظهر أعراض عرق النسا عندما تهيج العضلة الملتهبة أو تضغط على العصب الوركي عند منشأه. عضلة الكمثري هي عضلة صغيرة تقع عميقًا في الأرداف، وتمر مباشرة فوق أو من خلال العصب الوركي.
تُعد متلازمة الكمثري أكثر شيوعًا عندما ينقسم العصب الوركي، وهو تباين طبيعي بالقرب من عضلة الكمثري، أو في التباينات التشريحية الطبيعية لعضلات الكمثري نفسها. كما أنها شائعة في إصابات الإفراط في الاستخدام، خاصة لدى العدائين والرياضيين.
يمكن مشاهدة فيديو حول متلازمة الكمثري لمزيد من التفاصيل.
خلل المفصل العجزي الحرقفي (Sacroiliac Joint Dysfunction)
تهيج المفصل العجزي الحرقفي، الذي يقع في الجزء السفلي من العمود الفقري، يمكن أن يهيج أيضًا العصب L5، الذي يقع فوق المفصل العجزي الحرقفي ، مما يسبب ألمًا يشبه عرق النسا.
في هذه الحالات، لا يوجد اعتلال جذري حقيقي أو ألم عصبي منتشر. ومع ذلك، فإن ألم الساق الناتج غالبًا ما يشبه عرق النسا.
أسباب أقل شيوعًا لعرق النسا
بينما تُعد الأسباب المذكورة أعلاه هي الأكثر شيوعًا، هناك بعض الحالات النادرة التي يمكن أن تؤدي إلى عرق النسا:
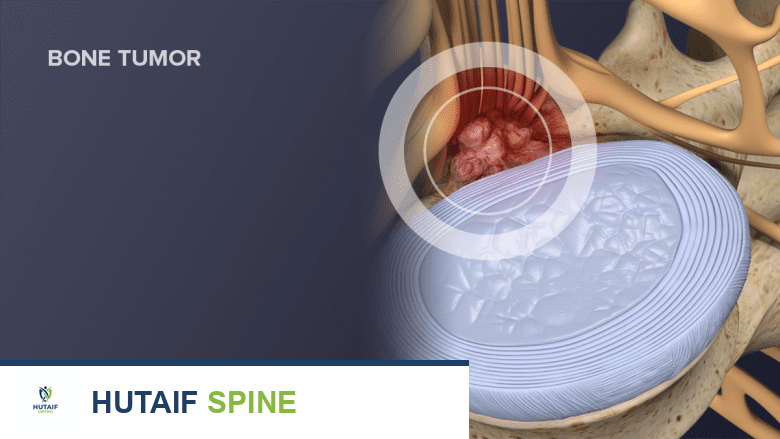
قد تسبب أورام العمود الفقري أحيانًا أعراض عرق النسا.
- الأورام الشوكية: في حالات نادرة، قد يتطور عرق النسا بسبب أورام تنمو في العمود الفقري أو بالقرب من العصب الوركي، مما يضغط عليه.
- العدوى: يمكن أن تسبب العدوى في العمود الفقري أو الأنسجة المحيطة به التهابًا وضغطًا على العصب الوركي.
- تكون الأنسجة الندبية: بعد الجراحة أو الإصابات، قد تتكون أنسجة ندبية تضغط على العصب.
- تجمع السوائل: تجمعات السوائل غير الطبيعية في منطقة العمود الفقري قد تسبب ضغطًا على الأعصاب.
- مرض بوت (السل الفقري): وهو شكل من أشكال السل الذي يصيب العمود الفقري، ويمكن أن يؤدي إلى تدمير الفقرات وضغط الأعصاب.
- الكسور في العمود الفقري القطني: يمكن أن تسبب الكسور المباشرة في الفقرات ضغطًا حادًا على العصب الوركي.
- مضاعفات الحقن العضلي الخاطئ: في حالات نادرة جدًا، قد يتطور عرق النسا كمضاعفات لطرق الحقن العضلي غير الصحيحة في الأرداف.
- بعد جراحة استبدال مفصل الورك: يمكن أن تحدث إصابة للعصب الوركي كأحد المضاعفات النادرة لجراحة استبدال مفصل الورك.
- الحمل: ما يقرب من 1% من النساء الحوامل قد يصبن بعرق النسا في مرحلة ما أثناء الحمل، وذلك بسبب الضغط الذي يمارسه الرحم المتنامي على العصب الوركي، أو التغيرات الهرمونية التي تؤثر على الأربطة والمفاصل.
عوامل الخطر لعرق النسا
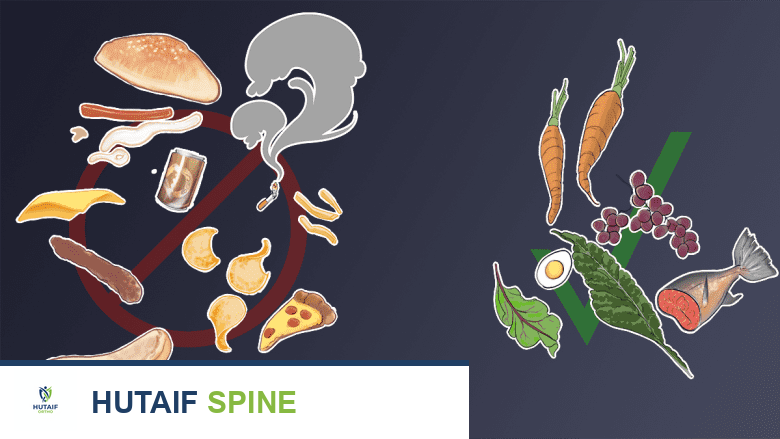
يمكن أن يزيد التدخين واتباع عادات الأكل غير الصحية من خطر الإصابة بعرق النسا.
توجد بعض عوامل الخطر التي قد تزيد من احتمالية الإصابة بعرق النسا. من المهم ملاحظة أن وجود هذه العوامل وحدها لا يحدد سبب تطور عرق النسا، ولكنها قد تلعب دورًا في ذلك عند دمجها مع العمر والصحة العامة للفرد.
جدول يوضح عوامل الخطر الشائعة لعرق النسا:
| عامل الخطر | الوصف |
|---|---|
| التدخين | يؤثر التدخين سلبًا على صحة الأقراص الفقرية ويقلل من تدفق الدم إليها، مما يزيد من خطر التنكس والانزلاق الغضروفي. |
| مشاكل الصحة النفسية | مثل الاكتئاب والقلق، قد تزيد من الإحساس بالألم وتؤثر على القدرة على التعامل مع الحالات المزمنة. |
| الطول الزائد | في الفئات العمرية الأكبر سنًا (50 إلى 60 عامًا)، قد يكون الطول الزائد مرتبطًا بزيادة خطر الإصابة. |
| السمنة والوزن الزائد | تزيد السمنة من الضغط على العمود الفقري القطني، مما يزيد من خطر الانزلاق الغضروفي وتنكس الأقراص. |
| الاستعداد الوراثي | قد يكون لدى بعض الأفراد استعداد وراثي للإصابة بمشاكل العمود الفقري التي تؤدي إلى عرق النسا. |
| نقص فيتامين ب12 | يلعب فيتامين ب12 دورًا حيويًا في صحة الأعصاب، وقد يؤدي نقصه إلى اعتلال الأعصاب الطرفية، بما في ذلك العصب الوركي. |
| الخمول البدني | نمط الحياة الخامل وعدم ممارسة النشاط البدني يؤدي إلى ضعف عضلات الظهر والبطن، مما يقلل من دعم العمود الفقري ويزيد من خطر الإصابة. |
| أنواع معينة من المهن | المهن التي تتطلب الجلوس لفترات طويلة (مثل سائقي الشاحنات)، أو رفع الأثقال، أو الحركات المتكررة، أو الاهتزازات المستمرة (مثل مشغلي الآلات)، تزيد من الضغط على العمود الفقري. |
| بيئة العمل السيئة | عدم وجود تصميم مريح لمكان العمل (Ergonomics) يمكن أن يضع ضغطًا غير ضروري على العمود الفقري. |
الأعراض المصاحبة لعرق النسا
بما أن عرق النسا هو عرض لحالة كامنة، فإن فهم أعراضه يساعد في التعرف عليه وطلب المساعدة الطبية. الألم الوركي عادة ما يكون ألمًا حادًا أو حارقًا يمتد على طول مسار العصب الوركي، من أسفل الظهر، عبر الأرداف، إلى الجزء الخلفي من الساق، وقد يصل إلى القدم.
الأعراض الشائعة لعرق النسا تشمل:
*
الألم:
يتراوح من خفيف إلى شديد، وقد يوصف بأنه حارق، طاعن، أو يشبه الصدمة الكهربائية. غالبًا ما يزداد سوءًا عند السعال، العطس، الجلوس لفترات طويلة، أو الانحناء.
*
التنميل أو الخدر:
إحساس بالخدر أو "الدبابيس والإبر" في الساق أو القدم المصابة.
*
الضعف العضلي:
قد يشعر المريض بضعف في عضلات الساق أو القدم، مما يؤثر على المشي أو الوقوف.
*
صعوبة تحريك الساق أو القدم:
في الحالات الشديدة، قد يواجه المريض صعوبة في رفع القدم (Foot Drop).
*
الألم من جانب واحد:
عادة ما يؤثر عرق النسا على جانب واحد فقط من الجسم.
*
الألم في أسفل الظهر:
قد يكون مصحوبًا بألم في أسفل الظهر، ولكنه غالبًا ما يكون أقل حدة من ألم الساق.
يؤكد الأستاذ الدكتور محمد هطيف على أهمية عدم تجاهل هذه الأعراض، حيث أن التدخل المبكر يمكن أن يمنع تفاقم الحالة ويحسن نتائج العلاج.
تشخيص عرق النسا
يعتمد تشخيص عرق النسا على تقييم شامل يجريه الطبيب المتخصص. يعتبر الأستاذ الدكتور محمد هطيف في صنعاء من الرواد في تشخيص وعلاج حالات العمود الفقري، ويتبع نهجًا دقيقًا لضمان أفضل النتائج.
خطوات التشخيص:
1.
التاريخ المرضي:
يبدأ الطبيب بسؤال المريض عن الأعراض التي يعاني منها، متى بدأت، شدتها، العوامل التي تزيدها أو تخففها، وأي تاريخ مرضي سابق للإصابات أو حالات العمود الفقري.
2.
الفحص البدني:
يتضمن الفحص البدني عدة اختبارات لتقييم قوة العضلات، ردود الأفعال، والإحساس في الساقين والقدمين. قد يُطلب من المريض أداء حركات معينة، مثل رفع الساق المستقيمة (Straight Leg Raise test)، لتحديد ما إذا كانت تزيد من الألم، مما يشير إلى ضغط على العصب الوركي.
3.
الفحوصات التصويرية:
*
الأشعة السينية (X-ray):
قد تكشف عن التغيرات في بنية العظام، مثل النتوءات العظمية أو الانزلاق الفقاري، ولكنها لا تظهر الأقراص أو الأعصاب بوضوح.
*
التصوير بالرنين المغناطيسي (MRI):
يُعد التصوير بالرنين المغناطيسي الأداة التشخيصية الأكثر فعالية لعرق النسا، حيث يوفر صورًا مفصلة للأنسجة الرخوة مثل الأقراص والأعصاب، مما يمكن الطبيب من رؤية الانزلاق الغضروفي، تضيق القناة الشوكية، أو أي ضغط آخر على العصب الوركي.
*
التصوير المقطعي المحوسب (CT Scan):
قد يُستخدم إذا كان التصوير بالرنين المغناطيسي غير ممكن.
4.
دراسات التوصيل العصبي وتخطيط كهربية العضل (Nerve Conduction Studies and Electromyography - NCS/EMG):
يمكن لهذه الاختبارات قياس النشاط الكهربائي للأعصاب والعضلات، وتحديد مدى تلف الأعصاب وموقع الضغط.
بناءً على نتائج هذه الفحوصات، يتمكن الأستاذ الدكتور محمد هطيف من تحديد السبب الدقيق لعرق النسا ووضع خطة علاجية مخصصة لكل مريض.
خيارات علاج عرق النسا
بعد التشخيص الدقيق، يركز العلاج على تخفيف الألم ومعالجة السبب الجذري لعرق النسا. يُقدم الأستاذ الدكتور محمد هطيف في صنعاء مجموعة واسعة من خيارات العلاج، بدءًا من التدابير التحفظية وصولاً إلى التدخلات الجراحية عند الضرورة.
العلاج التحفظي (غير الجراحي)
معظم حالات عرق النسا تستجيب بشكل جيد للعلاج التحفظي، والذي قد يشمل:
*
الراحة المعدلة:
تجنب الأنشطة التي تزيد الألم، ولكن من المهم البقاء نشطًا قدر الإمكان للحفاظ على قوة العضلات ومرونتها. الراحة المطلقة في الفراش لفترات طويلة لا يُنصح بها عادة.
*
الأدوية:
*
مسكنات الألم التي لا تستلزم وصفة طبية:
مثل مضادات الالتهاب غير الستيرويدية (NSAIDs) لتخفيف الألم والالتهاب.
*
مرخيات العضلات:
للمساعدة في تخفيف التشنجات العضلية.
*
مضادات الاكتئاب ثلاثية الحلقات أو الأدوية المضادة للنوبات:
قد تُستخدم لتخفيف الألم العصبي المزمن.
*
حقن الستيرويدات فوق الجافية:
يمكن حقن الستيرويدات مباشرة في المنطقة المحيطة بالعصب الشوكي لتخفيف الالتهاب والألم بشكل مؤقت.
*
العلاج الطبيعي:
يُعد العلاج الطبيعي حجر الزاوية في علاج عرق النسا. يتضمن تمارين لتقوية عضلات الظهر والبطن، وتحسين المرونة، وتصحيح الوضعية. يهدف إلى تقليل الضغط على العصب الوركي ومنع تكرار الأعراض.
*
العلاج بالحرارة والبرودة:
تطبيق الكمادات الباردة أو الساخنة بالتناوب يمكن أن يساعد في تخفيف الألم والالتهاب.
*
العلاج اليدوي والتدليك:
قد يساعد في تخفيف التوتر العضلي وتحسين حركة العمود الفقري.
العلاج الجراحي
يُلجأ إلى الجراحة عادةً عندما لا تستجيب الأعراض للعلاج التحفظي بعد فترة معقولة (عادة 6-12 أسبوعًا)، أو في حالات الألم الشديد الذي يعيق الأنشطة اليومية، أو إذا كان هناك ضعف عضلي متزايد أو فقدان للتحكم في المثانة أو الأمعاء (وهي حالة طارئة تتطلب تدخلاً فوريًا).
أنواع الجراحة الشائعة لعرق النسا:
*
استئصال القرص المجهري (Microdiscectomy):
هي الجراحة الأكثر شيوعًا لعلاج الانزلاق الغضروفي الذي يسبب عرق النسا. يتم فيها إزالة جزء صغير من القرص الغضروفي الذي يضغط على العصب، غالبًا باستخدام تقنيات طفيفة التوغل.
*
استئصال الصفيحة الفقرية (Laminectomy):
تُستخدم هذه الجراحة لتوسيع القناة الشوكية في حالات تضيق القناة الشوكية الشديد، عن طريق إزالة جزء من العظم (الصفيحة الفقرية) لتخفيف الضغط على الحبل الشوكي والأعصاب.
*
دمج الفقرات (Spinal Fusion):
في بعض الحالات، خاصة مع الانزلاق الفقاري أو عدم استقرار العمود الفقري، قد تكون هناك حاجة لدمج فقرتين أو أكثر لضمان الاستقرار.
يُقدم الأستاذ الدكتور محمد هطيف خبرته الواسعة في تقييم الحالات وتحديد ما إذا كانت الجراحة ضرورية، وأي نوع من الجراحة هو الأنسب لكل مريض، مع التركيز على التقنيات الحديثة والأقل تدخلاً لتحقيق أفضل النتائج.
التعافي والوقاية من عرق النسا
إن عملية التعافي من عرق النسا تتطلب صبرًا والتزامًا بخطة العلاج. بعد العلاج، سواء كان تحفظيًا أو جراحيًا، يلعب المريض دورًا حيويًا في تحقيق الشفاء الكامل والوقاية من تكرار الأعراض.
مراحل التعافي
- المرحلة الحادة: تهدف إلى تخفيف الألم والال
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك