هشاشة العظام: فهم العلامات، المضاعفات، والعلاج الشامل
الخلاصة الطبية السريعة: هشاشة العظام هي حالة صامتة تضعف العظام تدريجياً، مما يزيد من خطر الكسور، خاصة في العمود الفقري والورك. يبدأ العلاج بالتشخيص المبكر عبر فحص كثافة العظام، ويشمل تغييرات في نمط الحياة وأدوية لتقوية العظام ومنع المضاعفات.
مقدمة إلى هشاشة العظام
تُعد هشاشة العظام مرضًا صامتًا يُصيب ملايين الأشخاص حول العالم، وغالبًا ما لا يكتشف إلا بعد حدوث كسر مؤلم. إنه مرض يتميز بضعف العظام وفقدان كثافتها، مما يجعلها هشة وعرضة للكسور بسهولة حتى من إصابات طفيفة قد لا تؤثر على العظام السليمة. هذه الكسور، وخاصة كسور العمود الفقري والورك، يمكن أن تُحدث تغييرات جذرية في جودة حياة المريض، مسببة الألم المزمن، الإعاقة، وحتى فقدان الاستقلالية.
في هذا الدليل الشامل، سنتعمق في فهم هشاشة العظام، بدءًا من آلياتها البيولوجية، مرورًا بعلاماتها ومضاعفاتها، وصولًا إلى أحدث طرق التشخيص والعلاج المتاحة. نهدف إلى تزويد المرضى وعائلاتهم بالمعلومات اللازمة لاتخاذ قرارات مستنيرة بشأن صحتهم.
يُقدم الأستاذ الدكتور محمد هطيف، كواحد من أبرز أطباء العظام والعمود الفقري في صنعاء واليمن، خبرته الواسعة في تشخيص وعلاج هشاشة العظام ومضاعفاتها. يلتزم الدكتور هطيف بتوفير أعلى مستويات الرعاية الصحية لمرضاه، مستخدمًا أحدث التقنيات والبروتوكولات العلاجية لضمان أفضل النتائج الممكنة.
فهم تشريح العظام وتأثرها بالهشاشة
لفهم هشاشة العظام، يجب أولاً أن نفهم كيف تعمل عظامنا. العظم ليس مجرد نسيج صلب وثابت، بل هو نسيج حي وديناميكي يخضع لعملية مستمرة من إعادة التشكيل طوال حياتنا. تتكون العظام بشكل أساسي من الكولاجين (بروتين يوفر المرونة) وفوسفات الكالسيوم (معدن يوفر القوة والصلابة).
تحدث عملية إعادة تشكيل العظم على مرحلتين رئيسيتين:
1.
الارتشاف:
تقوم خلايا متخصصة تُسمى "ناقضات العظم" بإزالة العظم القديم والتالف.
2.
التكوين:
تقوم خلايا أخرى تُسمى "بانيات العظم" ببناء عظم جديد ليحل محل العظم الذي تم إزالته.
في مرحلة الشباب، تكون عملية بناء العظم أسرع من عملية إزالته، مما يؤدي إلى زيادة كثافة العظام. تصل كثافة العظام إلى ذروتها في أواخر العشرينات أو أوائل الثلاثينات. بعد ذلك، تبدأ عملية إزالة العظم في التغلب على عملية بنائه تدريجيًا، مما يؤدي إلى فقدان تدريجي في كثافة العظام.
تحدث هشاشة العظام عندما يصبح فقدان كثافة العظام مفرطًا، مما يجعل العظام مسامية وهشة. تصبح البنية الداخلية للعظم، التي تشبه شبكة من الأوتار، أرق وأضعف، مما يقلل من قدرتها على تحمل الضغوط اليومية.
تتأثر جميع العظام في الجسم بهشاشة العظام، ولكن بعض المناطق تكون أكثر عرضة للكسور، مثل:
*
العمود الفقري:
الفقرات، وخاصة الأجسام الفقرية، هي الأكثر عرضة للكسور الانضغاطية.
*
عظم الورك:
كسور الورك شائعة جدًا وخطيرة.
*
الرسغ:
كسور الرسغ غالبًا ما تكون أول علامة مرئية للمرض.
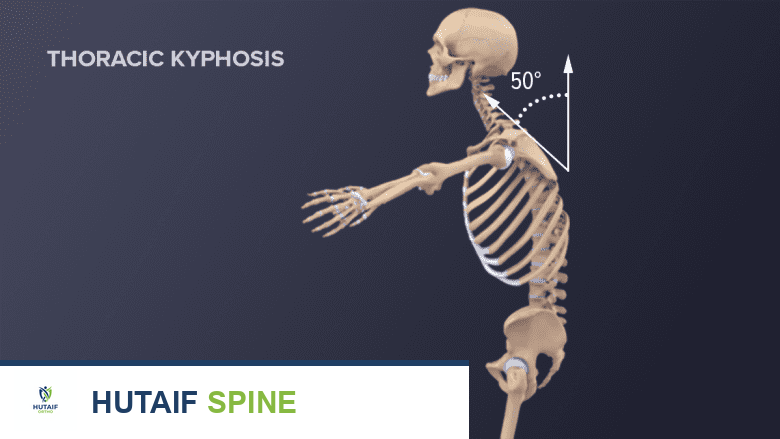
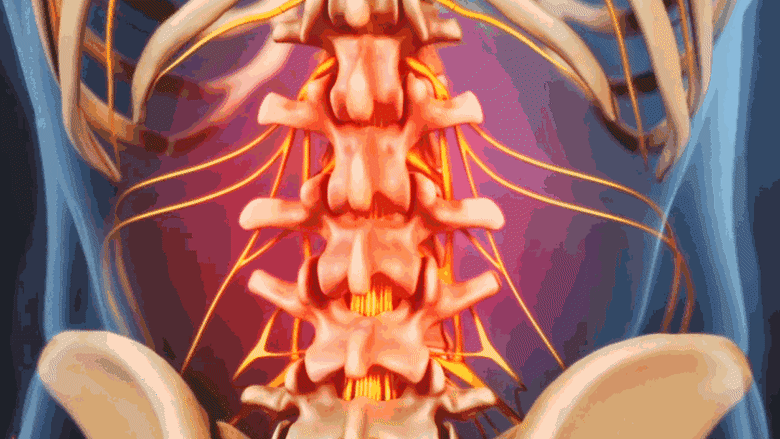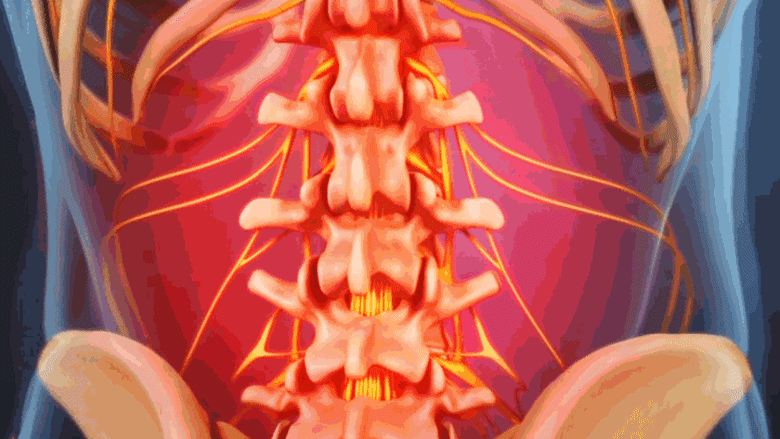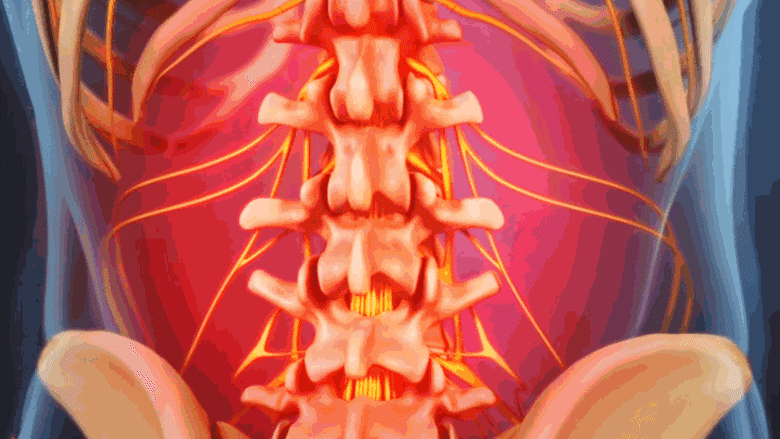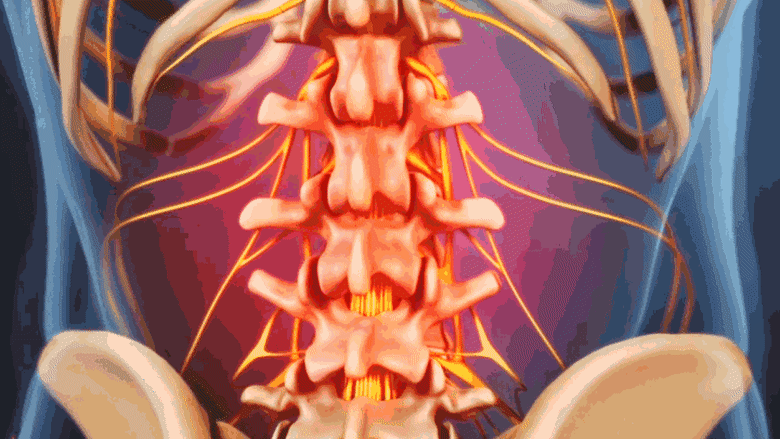
عندما تصبح الأجسام الفقرية ضعيفة جدًا بحيث لا تستطيع تحمل الضغط اليومي على العمود الفقري (مثل المشي أو رفع الأشياء الخفيفة)، فقد تنهار، مما يؤدي إلى ما يُعرف بـ كسر الانضغاط الفقاري . يمكن أن تؤدي هشاشة العظام المتقدمة إلى كسور انضغاطية متعددة في جميع أنحاء العمود الفقري، مما يسبب تشوهات كبيرة وآلامًا شديدة.
الأسباب وعوامل الخطر لهشاشة العظام
تُعد هشاشة العظام حالة معقدة تتأثر بمجموعة واسعة من العوامل. فهم هذه الأسباب وعوامل الخطر أمر بالغ الأهمية للوقاية والتشخيص المبكر.
الأسباب الأولية لهشاشة العظام
تحدث هشاشة العظام الأولية بشكل طبيعي مع التقدم في العمر، وتنقسم إلى نوعين:
*
هشاشة العظام ما بعد انقطاع الطمث:
تُصيب النساء بشكل أساسي بعد انقطاع الطمث بسبب الانخفاض الحاد في مستويات هرمون الإستروجين، الذي يلعب دورًا حيويًا في الحفاظ على كثافة العظام.
*
هشاشة العظام المرتبطة بالشيخوخة:
تُصيب كلًا من الرجال والنساء مع التقدم في العمر، وعادةً ما تظهر بعد سن السبعين، حيث تتدهور قدرة الجسم على بناء العظام الجديدة.
عوامل الخطر وعوامل الخطر الثانوية
بالإضافة إلى العمر والجنس، هناك العديد من العوامل التي تزيد من خطر الإصابة بهشاشة العظام:
- التاريخ العائلي: وجود تاريخ عائلي للإصابة بهشاشة العظام أو كسور الورك يزيد من خطر الإصابة.
- البنية الجسدية: الأشخاص ذوو البنية الصغيرة والنحيفة أكثر عرضة للإصابة.
- العرق: الأشخاص من أصول قوقازية وآسيوية لديهم خطر أعلى.
-
النظام الغذائي:
- نقص الكالسيوم: الكالسيوم هو المكون الرئيسي للعظام. عدم الحصول على كمية كافية منه يضعف العظام.
- نقص فيتامين د: فيتامين د ضروري لامتصاص الكالسيوم في الأمعاء.
- قلة النشاط البدني: العظام تحتاج إلى الضغط والحمل المنتظم لتبقى قوية. نمط الحياة الخامل يساهم في فقدان كثافة العظام.
- التدخين: يضر التدخين بخلايا بناء العظم ويقلل من امتصاص الكالسيوم.
- الإفراط في تناول الكحول: يمكن أن يعيق بناء العظام ويزيد من خطر السقوط.
-
بعض الحالات الطبية:
- اضطرابات الغدد الصماء: فرط نشاط الغدة الدرقية، فرط نشاط الغدة الجار درقية، داء كوشينغ، السكري.
- أمراض الجهاز الهضمي: الداء الزلاقي (السيلياك)، أمراض الأمعاء الالتهابية (مثل داء كرون)، التي تؤثر على امتصاص العناصر الغذائية.
- أمراض الكلى والكبد المزمنة.
- التهاب المفاصل الروماتويدي وأمراض المناعة الذاتية الأخرى.
- بعض أنواع السرطان.
-
بعض الأدوية:
- الكورتيكوستيرويدات: الاستخدام طويل الأمد لجرعات عالية من الكورتيزون (مثل البريدنيزون) يضعف العظام بشكل كبير.
- بعض أدوية الصرع.
- بعض أدوية علاج السرطان (مثل مثبطات الأروماتاز).
- مثبطات مضخة البروتون (أدوية الحموضة) عند استخدامها لفترات طويلة.
يُعد التعرف على هذه العوامل خطوة أولى حاسمة نحو الوقاية والتدخل المبكر. يُقدم الأستاذ الدكتور محمد هطيف استشارات متخصصة لتقييم عوامل الخطر لكل مريض ووضع خطة وقائية أو علاجية مخصصة في صنعاء.
علامات وأعراض هشاشة العظام
يُطلق على هشاشة العظام غالبًا لقب "المرض الصامت" لأنها في مراحلها المبكرة لا تسبب عادةً أي ألم أو أعراض واضحة. قد لا يدرك الشخص إصابته بالمرض إلا بعد حدوث كسر، وهو ما يُعد أول علامة خارجية للمرض.
هشاشة العظام الصامتة
في المراحل الأولى، لا تظهر هشاشة العظام أي مضاعفات بأعراض واضحة مثل آلام الظهر أو عدم الاستقرار. إذا تم تشخيص هشاشة العظام في هذه المرحلة، من خلال الفحص الروتيني والدراسات التشخيصية، فإنها عادةً لا تكون شديدة ويمكن إدارتها بفعالية لتأخير أو تجنب الكسور.
أعراض وعلامات الكسور الانضغاطية الفقارية
تنشأ المضاعفات عندما يؤدي فقدان قوة العظام إلى جعل العمود الفقري أقل قدرة على تحمل الضغوط اليومية، مثل السقوط الطفيف أو حتى رفع كيس بقالة من صندوق السيارة. يمكن أن تسبب الضغوط البسيطة والمتكررة كسورًا صغيرة في العمود الفقري.
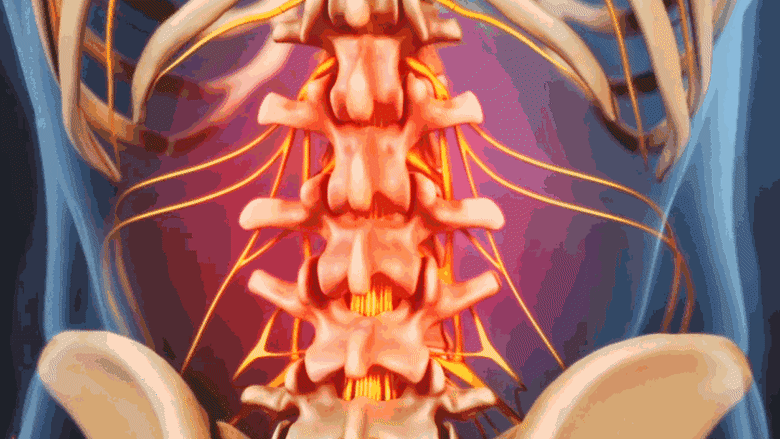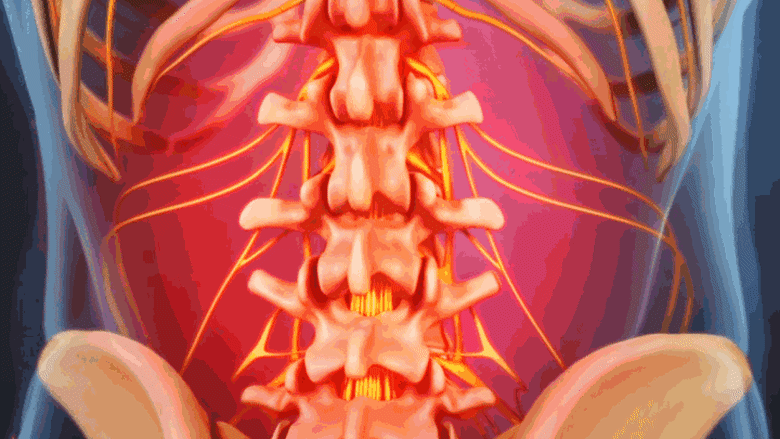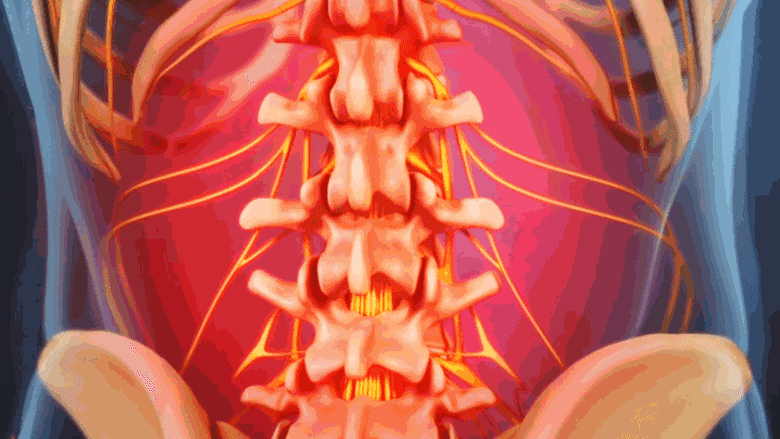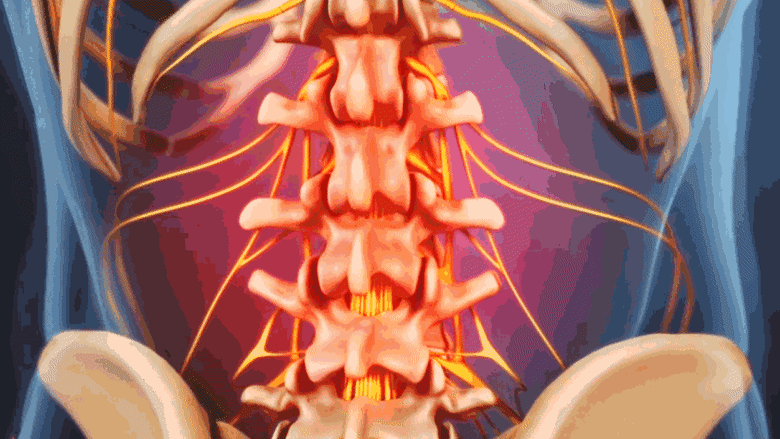
كسور العمود الفقري الناتجة عن هشاشة العظام تسبب ألمًا موضعيًا في موقع الكسر.
عندما تكون الأجسام الفقرية (الجزء العريض المسطح من الفقرة) ضعيفة جدًا لدعم الضغط اليومي على العمود الفقري، فقد تنهار، مما يُعرف بكسر الانضغاط الفقاري. يمكن أن تؤدي هشاشة العظام المتقدمة إلى كسور انضغاطية متعددة في جميع أنحاء العمود الفقري.
تشمل المضاعفات الشائعة لكسور العمود الفقري الناتجة عن هشاشة العظام ما يلي:
- آلام الظهر: قد يبدأ ألم الظهر في مستوى الكسر تدريجيًا أو فجأة، وقد يكون شديدًا. يميل الألم الناتج عن الكسر إلى أن يتحسن عند الاستلقاء (إزالة الوزن عن العمود الفقري) ويزداد سوءًا عند الجلوس أو الوقوف (وضع الوزن على العمود الفقري). آلام جذر العصب الناتجة عن هشاشة العظام أقل شيوعًا.
- الحدب في الجزء العلوي من الظهر (التقفع): يحدث عندما تنكسر الفقرات وتنهار جزئيًا في عدة أماكن، مما يغير منحنى العمود الفقري ويؤدي إلى "حدبة الأرملة".
- فقدان الطول: يحدث بسبب الكسور المتعددة في الأجسام الفقرية، مما يؤدي إلى تقصير الجذع.
- فقدان الحركة وعدم الاستقرار: بسبب ضعف العظام، يصبح المريض أقل قدرة على أداء الأنشطة اليومية بثبات.
- مضاعفات الجهاز التنفسي والقلب والأوعية الدموية: عندما تؤدي الكسور المتعددة إلى تقصير الجذع وضغط البطن، قد تتأثر وظائف الرئة والقلب.
- فقدان الثقة بالنفس، فقدان الاستقلالية، وتغيرات في المزاج: يمكن أن تؤثر الآثار الجسدية لهشاشة العظام بشكل كبير على الصحة النفسية والعاطفية للمريض.
- إصابة عصبية نادرة: في حالات نادرة جدًا، قد يؤدي الكسر إلى إصابة الأعصاب المجاورة.
قد تحدث العديد من الكسور بدون أعراض، أو قد لا تُشعر الأعراض على الفور. قد تتطور أعراض كسر الانضغاط فجأة. على سبيل المثال، قد يسقط الشخص ويعاني من بداية مفاجئة لآلام الظهر التي تزداد سوءًا أثناء الجلوس أو الوقوف.
متى تكون هشاشة العظام خطيرة؟
في بعض الحالات، قد لا تُشخص هشاشة العظام إلا بعد حدوث كسر. إذا تم تشخيص شخص مصاب بهشاشة العظام ولديه كسر واحد أو أكثر في العمود الفقري أو الورك، فقد تُعتبر الحالة شديدة. يمكن أن تسبب هشاشة العظام الشديدة في العمود الفقري آلامًا كبيرة في الظهر أو الرقبة وإعاقة.
يُمكن للأستاذ الدكتور محمد هطيف في صنعاء تقديم التشخيص الدقيق وتقييم مدى خطورة الحالة، ووضع خطة علاجية شاملة للتعامل مع هذه المضاعفات.
تشخيص هشاشة العظام وكسورها
التشخيص المبكر لهشاشة العظام أمر بالغ الأهمية للوقاية من الكسور الخطيرة وتحسين جودة حياة المريض. يعتمد التشخيص على مجموعة من الفحوصات السريرية والمخبرية والتصويرية.
الفحص السريري والتاريخ المرضي
يبدأ التشخيص بفحص شامل من قبل الأستاذ الدكتور محمد هطيف، حيث يتم أخذ تاريخ مرضي مفصل يتضمن:
* السؤال عن أي كسور سابقة، خاصة تلك التي حدثت نتيجة إصابات طفيفة.
* تقييم عوامل الخطر (التاريخ العائلي، الأدوية، الأمراض المزمنة، نمط الحياة).
* قياس الطول للتحقق من أي فقدان ملحوظ.
* فحص العمود الفقري بحثًا عن علامات الحدب أو التشوهات.
اختبار كثافة العظام (DEXA Scan)
يُعد فحص كثافة العظام (Dيكسا) المعيار الذهبي لتشخيص هشاشة العظام. إنه اختبار آمن وغير مؤلم يستخدم جرعة منخفضة من الأشعة السينية لقياس كثافة المعادن في العظام في مناطق محددة، عادةً الورك والعمود الفقري السفلي.
تُفسر النتائج باستخدام "درجة T-score":
*
درجة T-score من -1.0 أو أعلى:
كثافة عظام طبيعية.
*
درجة T-score بين -1.0 و -2.5:
تُشير إلى تخلخل العظم (osteopenia)، وهي مرحلة سابقة لهشاشة العظام حيث تكون كثافة العظام أقل من الطبيعي ولكن ليست بالسوء الكافي لتُصنف على أنها هشاشة.
*
درجة T-score من -2.5 أو أقل:
تُشير إلى هشاشة العظام.
يوصي الدكتور هطيف بإجراء فحص DEXA للنساء اللاتي بلغن سن اليأس والرجال فوق سن السبعين، أو للأشخاص الذين لديهم عوامل خطر متعددة.
الفحوصات المخبرية
يمكن إجراء فحوصات الدم والبول لتحديد الأسباب الثانوية لهشاشة العظام أو لتقييم صحة العظام بشكل عام. قد تشمل هذه الفحوصات:
* مستويات الكالسيوم والفوسفور في الدم.
* مستويات فيتامين د.
* وظائف الغدة الدرقية والكلى.
* مستويات هرمون الغدة الجار درقية (PTH).
* علامات دوران العظم (markers of bone turnover).
التصوير الإشعاعي للكسور
عند الاشتباه في وجود كسر، خاصة في العمود الفقري، قد تُستخدم تقنيات التصوير التالية:
*
الأشعة السينية (X-rays):
يمكن أن تُظهر كسور الانضغاط الفقارية، ولكنها قد لا تكشف عن الكسور الصغيرة أو المبكرة.
*
التصوير بالرنين المغناطيسي (MRI):
يُستخدم لتقييم الكسور الحديثة وتمييزها عن الكسور القديمة، وكذلك للكشف عن أي ضغط على الأعصاب أو الحبل الشوكي.
*
الأشعة المقطعية (CT scan):
توفر صورًا تفصيلية للعظام وقد تكون مفيدة في التخطيط الجراحي.
يُعد الأستاذ الدكتور محمد هطيف خبيرًا في تفسير هذه الفحوصات التشخيصية، ويستخدمها لتحديد التشخيص الدقيق ووضع خطة علاجية مخصصة لكل مريض في صنعاء.
خيارات علاج هشاشة العظام
يهدف علاج هشاشة العظام إلى منع الكسور، تقليل الألم، وتحسين جودة الحياة. يعتمد العلاج على شدة المرض، وجود الكسور، وعوامل الخطر الفردية للمريض.
أهداف العلاج
- تقليل خطر الكسور المستقبلية.
- الحفاظ على كثافة العظام أو زيادتها.
- تخفيف الألم الناتج عن الكسور.
- تحسين القدرة الوظيفية والاستقلالية.
تعديلات نمط الحياة
تُعد التغييرات في نمط الحياة حجر الزاوية في إدارة هشاشة العظام، وغالبًا ما تُدمج مع العلاج الدوائي:
*
التغذية السليمة:
*
الكالسيوم:
تناول كميات كافية من الكالسيوم من خلال الأطعمة الغنية به مثل منتجات الألبان، الخضروات الورقية الخضراء، الأسماك المعلبة (السردين والسلمون)، والأطعمة المدعمة.
*
فيتامين د:
الحصول على فيتامين د من التعرض لأشعة الشمس، الأطعمة المدعمة، أو المكملات الغذائية.
*
التمارين الرياضية المنتظمة:
*
تمارين تحمل الوزن:
مثل المشي، الرقص، المشي لمسافات طويلة، والركض الخفيف، تساعد على تقوية العظام.
*
تمارين تقوية العضلات:
مثل رفع الأثقال الخفيفة، تساعد على دعم العظام وتحسين التوازن.
*
تمارين التوازن والمرونة:
مثل التاي تشي واليوغا، لتقليل خطر السقوط.
*
الإقلاع عن التدخين والحد من تناول الكحول.
*
الوقاية من السقوط:
تعديل البيئة المنزلية لتقليل مخاطر التعثر والسقوط (إزالة السجاد الزائد، إضاءة كافية، استخدام درابزين).
العلاج الدوائي
تتوفر العديد من الأدوية التي يمكن أن تساعد في إبطاء فقدان العظام أو حتى زيادتها. يحدد الأستاذ الدكتور محمد هطيف الدواء الأنسب بناءً على حالة المريض:
-
مضادات الارتشاف (Antiresorptive Drugs): هذه الأدوية تبطئ عملية تكسير العظم.
- البيسفوسفونات (Bisphosphonates): مثل أليندرونات (Alendronate)، ريزيدرونات (Risedronate)، إيباندرونات (Ibandronate)، وحمض الزوليدرونيك (Zoledronic Acid). تُعد الخيار الأول لمعظم المرضى وتُؤخذ عن طريق الفم يوميًا، أسبوعيًا، أو شهريًا، أو عن طريق الحقن الوريدي سنويًا.
- دينوسوماب (Denosumab): دواء يُعطى عن طريق الحقن تحت الجلد كل ستة أشهر، وهو فعال جدًا في تقليل خطر الكسور.
- رالوكسيفين (Raloxifene): مُعدِّل انتقائي لمستقبلات الإستروجين (SERM) يُستخدم للنساء بعد انقطاع الطمث، ويساعد في الوقاية من هشاشة العظام في العمود الفقري.
- كالسيتونين (Calcitonin): هرمون يُعطى عن طريق بخاخ الأنف أو الحقن، ويُستخدم غالبًا لتخفيف الألم الناتج عن كسور العمود الفقري.
-
الأدوية البانية للعظام (Anabolic Agents): هذه الأدوية تحفز تكوين عظم جديد.
- **تيريباراتيد (Teriparat
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك