هشاشة العظام: دليل شامل للعلاج والوقاية بإشراف الأستاذ الدكتور محمد هطيف

الخلاصة الطبية السريعة: هشاشة العظام هي حالة مرضية تصيب العظام وتجعلها ضعيفة وهشة، مما يزيد من خطر الكسور. يشمل العلاج تغييرات في نمط الحياة كالتغذية الغنية بالكالسيوم وفيتامين د والتمارين الرياضية، بالإضافة إلى الأدوية التي تبطئ فقدان العظام أو تزيد من تكوينها، وقد تتطلب الكسور الشديدة تدخلات جراحية.
مقدمة عن هشاشة العظام
تُعد هشاشة العظام (Osteoporosis) مرضًا صامتًا يصيب ملايين الأشخاص حول العالم، ويُعرف بكونه حالة تصبح فيها العظام ضعيفة وهشة، مما يزيد من خطر تعرضها للكسور حتى من إصابات طفيفة. غالبًا ما لا تظهر أي أعراض واضحة لهشاشة العظام في مراحلها المبكرة، مما يجعل التشخيص المتأخر شائعًا ويزيد من تعقيد العلاج. هذه الحالة تُضعف الهيكل العظمي، وتؤثر بشكل خاص على العمود الفقري، الوركين، والمعصمين، مسببة آلامًا مزمنة، تشوهات في القوام، وفقدانًا للاستقلالية.
في اليمن، ومع تزايد الوعي بأهمية صحة العظام، يبرز اسم الأستاذ الدكتور محمد هطيف كمرجع أول في مجال جراحة العظام والعمود الفقري في صنعاء. بفضل خبرته الواسعة والتزامه بتقديم أحدث طرق التشخيص والعلاج، يُقدم الدكتور هطيف رعاية متكاملة لمرضى هشاشة العظام، مستخدمًا نهجًا شموليًا يجمع بين العلاجات الدوائية، التعديلات الغذائية، برامج التمارين الرياضية، والتدخلات الجراحية عند الضرورة. تهدف هذه الصفحة إلى توفير دليل شامل ومفصل حول هشاشة العظام، بدءًا من فهمها وحتى طرق علاجها والوقاية من مضاعفاتها، وذلك وفقًا لأحدث التوصيات الطبية وإرشادات الأستاذ الدكتور محمد هطيف .

التشريح ووظيفة العظام
لفهم هشاشة العظام، من الضروري أولاً فهم كيفية عمل العظام. العظام ليست مجرد هياكل صلبة تدعم الجسم، بل هي نسيج حي وديناميكي يخضع لعملية مستمرة من الهدم والبناء تُعرف باسم "إعادة تشكيل العظام" (Bone Remodeling).
بنية العظم
يتكون العظم بشكل أساسي من:
*
القشرة الخارجية (Compact Bone):
وهي الطبقة الكثيفة والصلبة التي تشكل حوالي 80% من كتلة العظم، وتوفر القوة والحماية.
*
الشبكة الداخلية (Trabecular or Spongy Bone):
وهي شبكة مسامية داخل العظم، تشبه الإسفنج، وتوجد بشكل خاص في نهايات العظام الطويلة وفي الفقرات. على الرغم من كونها أقل كثافة، إلا أنها حيوية لمرونة العظم وقدرته على امتصاص الصدمات.
عملية إعادة تشكيل العظام
تتضمن عملية إعادة تشكيل العظام خليتين رئيسيتين:
*
الخلايا الناقضَة للعظم (Osteoclasts):
وهي خلايا تقوم بتكسير النسيج العظمي القديم أو التالف وإزالته (Bone Resorption).
*
الخلايا البانية للعظم (Osteoblasts):
وهي خلايا تقوم ببناء نسيج عظمي جديد ليحل محل النسيج الذي تم إزالته.
في الأشخاص الأصحاء، تكون عملية الهدم والبناء متوازنة، مما يحافظ على قوة العظام وكثافتها. تستمر هذه العملية طوال الحياة، حيث يتم تجديد الهيكل العظمي بالكامل كل 7-10 سنوات تقريبًا.
كيف تؤثر هشاشة العظام على العظم
عند الإصابة بهشاشة العظام، يختل هذا التوازن الدقيق. تصبح عملية تكسير العظم أسرع من عملية بنائه، مما يؤدي إلى فقدان تدريجي في كثافة العظام. تصبح الشبكة الداخلية للعظم أقل كثافة وأكثر مسامية، وتصبح القشرة الخارجية أرق. هذا الضعف الهيكلي يجعل العظام أكثر عرضة للكسور، خاصة في مناطق مثل العمود الفقري (كسور الانضغاط الفقري)، الوركين، والمعصمين، حتى من السقوط البسيط أو الإجهاد اليومي.
أسباب وعوامل خطر هشاشة العظام
تُعد هشاشة العظام حالة معقدة تتأثر بمجموعة واسعة من العوامل الوراثية والبيئية ونمط الحياة. فهم هذه العوامل ضروري للوقاية والتشخيص المبكر. يؤكد الأستاذ الدكتور محمد هطيف على أهمية تقييم شامل لتحديد عوامل الخطر لدى كل مريض.
عوامل الخطر غير القابلة للتعديل (لا يمكن تغييرها)
- الجنس: النساء أكثر عرضة للإصابة بهشاشة العظام من الرجال، خاصة بعد انقطاع الطمث.
- العمر: يزداد خطر الإصابة مع التقدم في العمر، حيث تبدأ كثافة العظام في الانخفاض بشكل طبيعي بعد سن الثلاثين.
- التاريخ العائلي: إذا كان أحد الوالدين أو الأشقاء مصابًا بهشاشة العظام، يزداد خطر الإصابة لديك.
- العرق: الأشخاص من أصول قوقازية وآسيوية أكثر عرضة للإصابة.
- حجم الجسم: الأشخاص ذوو البنية الصغيرة والوزن المنخفض لديهم كتلة عظمية أقل بشكل عام، مما يجعلهم أكثر عرضة.
عوامل الخطر القابلة للتعديل (يمكن تغييرها أو التحكم فيها)
-
مستويات الهرمونات:
- انخفاض هرمون الإستروجين لدى النساء: يحدث بشكل طبيعي بعد انقطاع الطمث، وهو السبب الرئيسي لهشاشة العظام لدى النساء.
- انخفاض هرمون التستوستيرون لدى الرجال: يمكن أن يؤدي إلى فقدان كثافة العظام.
- فرط نشاط الغدة الدرقية: يمكن أن يسرع من فقدان العظام.
-
النظام الغذائي:
- نقص الكالسيوم: عدم الحصول على كمية كافية من الكالسيوم الضروري لبناء العظام.
- نقص فيتامين د: ضروري لامتصاص الكالسيوم.
- النحافة الشديدة أو اضطرابات الأكل: مثل فقدان الشهية العصبي، يمكن أن تؤدي إلى سوء التغذية وضعف العظام.
-
نمط الحياة:
- قلة النشاط البدني: عدم ممارسة التمارين الرياضية التي تحمل وزن الجسم يضعف العظام.
- التدخين: يضر بالخلايا العظمية ويقلل من قدرة الجسم على امتصاص الكالسيوم.
- الإفراط في تناول الكحول: يمكن أن يقلل من قدرة الجسم على امتصاص الكالسيوم وفيتامين د.
-
بعض الأدوية:
- الكورتيكوستيرويدات: الاستخدام طويل الأمد لجرعات عالية من الكورتيزون (مثل البريدنيزون) يضر بالعظام.
- مثبطات مضخة البروتون: المستخدمة لعلاج حرقة المعدة.
- مضادات التشنج: لبعض حالات الصرع.
- بعض علاجات السرطان: خاصة سرطان البروستاتا والثدي.
-
بعض الحالات الطبية:
- أمراض الجهاز الهضمي: مثل مرض كرون والداء البطني، التي تؤثر على امتصاص العناصر الغذائية.
- أمراض الكلى والكبد المزمنة.
- التهاب المفاصل الروماتويدي.
- التليف الكيسي.
- التصلب المتعدد.
يُشدد الأستاذ الدكتور محمد هطيف على أن التعرف على هذه العوامل ومعالجتها مبكرًا يمكن أن يقلل بشكل كبير من خطر الإصابة بهشاشة العظام أو تقدمها.
أعراض هشاشة العظام
تُعرف هشاشة العظام بـ "المرض الصامت" لأنها غالبًا لا تظهر عليها أي أعراض واضحة في مراحلها المبكرة. قد لا يدرك الشخص إصابته بالمرض إلا بعد تعرضه لكسر مفاجئ أو ملاحظة تغيرات في قوام جسمه. يؤكد الأستاذ الدكتور محمد هطيف على ضرورة الانتباه لأي علامات قد تشير إلى ضعف العظام.
الأعراض المبكرة (نادرًا ما تظهر)
في بعض الحالات النادرة، قد تظهر بعض العلامات الخفية التي قد تشير إلى فقدان كثافة العظام، مثل:
*
تراجع اللثة:
قد يكون علامة على فقدان العظام في الفك.
*
ضعف قوة القبضة:
قد يكون مؤشرًا على ضعف العضلات والعظام بشكل عام.
*
أظافر هشة وضعيفة:
على الرغم من أنها ليست علامة مؤكدة، إلا أنها قد تكون مرتبطة بنقص الكالسيوم أو ضعف صحة العظام.
الأعراض المتأخرة (عند حدوث كسر)
مع تفاقم هشاشة العظام وضعف العظام بشكل كبير، تظهر الأعراض عادةً عند حدوث كسر، حتى لو كان نتيجة إصابة طفيفة جدًا. تشمل هذه الأعراض:
*
كسور العمود الفقري (Vertebral Compression Fractures):
*
آلام الظهر الحادة:
غالبًا ما تكون مفاجئة وشديدة، وتحدث في منطقة معينة من الظهر.
*
فقدان الطول:
قد يلاحظ المريض أو المحيطون به نقصًا تدريجيًا في طوله بمرور الوقت.
*
انحناء الظهر (Kyphosis أو حداب):
قد يتطور انحناء في الجزء العلوي من الظهر، مما يؤدي إلى ما يُعرف بـ "سنمة الأرملة".
*
صعوبة في التنفس أو الهضم:
في الحالات الشديدة، يمكن أن يؤثر انحناء العمود الفقري على المساحة المتاحة للأعضاء الداخلية.
*
كسور الورك:
*
ألم شديد في الورك أو الفخذ.
*
عدم القدرة على الوقوف أو المشي.
*
تشوه في الساق المصابة:
قد تبدو أقصر أو ملتوية إلى الخارج.
*
كسور المعصم:
*
ألم حاد وتورم في المعصم.
*
تشوه واضح في منطقة المعصم.
*
صعوبة في تحريك اليد أو الأصابع.
*
الكسور في أماكن أخرى:
يمكن أن تحدث كسور في عظام أخرى مثل الذراع أو الحوض.
إذا كنت تعاني من أي من هذه الأعراض، خاصة إذا كان لديك عوامل خطر للإصابة بهشاشة العظام، فمن الضروري استشارة طبيب متخصص. في صنعاء، يُنصح بزيارة الأستاذ الدكتور محمد هطيف لتقييم شامل وتشخيص دقيق.
تشخيص هشاشة العظام
يُعد التشخيص المبكر والدقيق أمرًا حيويًا لإدارة هشاشة العظام بفعالية ومنع الكسور الخطيرة. يتبع الأستاذ الدكتور محمد هطيف بروتوكولات تشخيصية صارمة لضمان أفضل النتائج لمرضاه.
التاريخ الطبي والفحص السريري
يبدأ التشخيص بمراجعة شاملة للتاريخ الطبي للمريض، بما في ذلك:
*
التاريخ العائلي:
وجود حالات هشاشة العظام أو كسور الورك لدى الأقارب من الدرجة الأولى.
*
نمط الحياة:
النظام الغذائي، مستوى النشاط البدني، التدخين، واستهلاك الكحول.
*
الأدوية الحالية والسابقة:
خاصة الكورتيكوستيرويدات أو الأدوية التي قد تؤثر على كثافة العظام.
*
الحالات الطبية الأخرى:
الأمراض المزمنة التي قد تزيد من خطر الإصابة بهشاشة العظام.
*
الأعراض الحالية:
أي آلام في الظهر، فقدان في الطول، أو كسور سابقة.
يُجري الأستاذ الدكتور محمد هطيف فحصًا سريريًا لتقييم القوام، الطول، المشي، وأي علامات مرئية لانحناء العمود الفقري أو ألم عند الجس.
اختبارات كثافة المعادن في العظام (BMD)
يُعد قياس كثافة المعادن في العظام هو المعيار الذهبي لتشخيص هشاشة العظام.
*
فحص DEXA (Dual-energy X-ray Absorptiometry):
* يُعتبر فحص DEXA هو الاختبار الأكثر دقة وشيوعًا لقياس كثافة العظام.
* يستخدم جرعات منخفضة جدًا من الأشعة السينية لتقييم كثافة العظام في الورك والعمود الفقري عادةً.
* تُستخدم النتائج لحساب "درجة T" (T-score)، والتي تقارن كثافة عظام المريض بمتوسط كثافة عظام الشباب الأصحاء.
*
درجة T من -1.0 أو أعلى:
كثافة عظام طبيعية.
*
درجة T بين -1.0 و -2.5:
تُشير إلى قلة العظم (Osteopenia)، وهي مرحلة سابقة لهشاشة العظام.
*
درجة T -2.5 أو أقل:
تُشير إلى هشاشة العظام.
* يُوصي
الأستاذ الدكتور محمد هطيف
بإجراء فحص DEXA للنساء فوق سن 65، والرجال فوق سن 70، وأي شخص لديه عوامل خطر للإصابة بهشاشة العظام بغض النظر عن العمر.
اختبارات الدم والبول
قد يطلب
الأستاذ الدكتور محمد هطيف
بعض اختبارات الدم والبول للمساعدة في تحديد الأسباب الثانوية لهشاشة العظام أو استبعاد حالات أخرى:
*
مستويات الكالسيوم والفوسفور في الدم.
*
مستويات فيتامين د.
*
وظائف الكلى والكبد.
*
مستويات هرمون الغدة الدرقية والغدة الجار درقية.
*
مستويات هرمونات معينة
(مثل التستوستيرون لدى الرجال).
*
علامات تحول العظم:
اختبارات تقيس معدل هدم وبناء العظم.
من خلال هذه التقييمات الشاملة، يمكن للأستاذ الدكتور محمد هطيف وضع خطة علاجية مخصصة وفعالة لكل مريض.
علاج هشاشة العظام وإدارتها
يهدف علاج هشاشة العظام إلى منع الكسور، تقوية العظام، وتقليل الألم. يعتمد النهج العلاجي على شدة الحالة، عمر المريض، تاريخه الصحي، وعوامل الخطر الفردية. يؤكد الأستاذ الدكتور محمد هطيف على أن العلاج الفعال يتطلب نهجًا متعدد الأوجه يجمع بين التغييرات في نمط الحياة، العلاجات الدوائية، وقد يشمل التدخلات الجراحية عند الضرورة.
1. تغييرات نمط الحياة
تُعد التغييرات في نمط الحياة حجر الزاوية في علاج هشاشة العظام والوقاية منها.
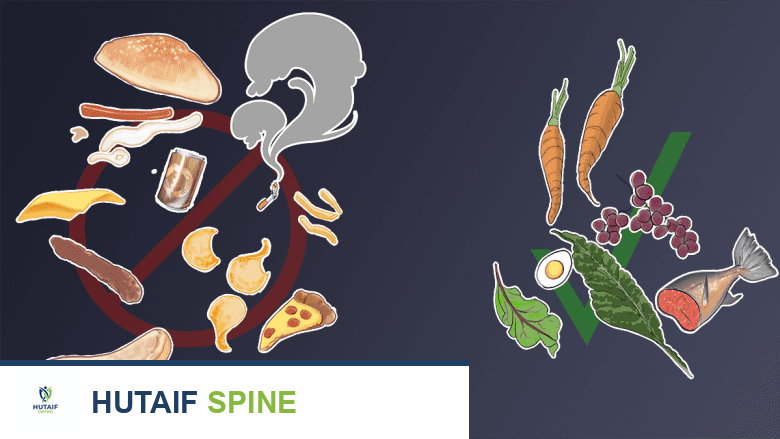
أ. النظام الغذائي والتغذية
من الضروري للمرضى الذين يعانون من هشاشة العظام الحصول على كميات كافية من الكالسيوم وفيتامين د من خلال نظام غذائي صحي ومتوازن. يمكن للطبيب أو أخصائي التغذية تقديم إرشادات حول الكميات اليومية الموصى بها وطرق دمجها بسهولة في النظام الغذائي اليومي.
الكالسيوم
يُنصح معظم المرضى في البداية بزيادة تناول الكالسيوم من خلال نظامهم الغذائي. يتوفر الكالسيوم الغذائي في منتجات الألبان مثل الحليب، الأجبان، والزبادي. إذا كان المريض يعاني من قيود على تناول منتجات الألبان (مثل عدم تحمل اللاكتوز)، فعادة ما يُوصى بالمكملات الغذائية. تشمل المصادر الأخرى للكالسيوم الغذائي الخضروات الورقية الداكنة (مثل السبانخ، البروكلي، واللفت) والأطعمة والعصائر المدعمة بالكالسيوم.
ملاحظة هامة:
لا يُنصح بتناول كميات أكبر من الكالسيوم الموصى بها، سواء من خلال النظام الغذائي أو المكملات. قد يزيد الكالسيوم الزائد من خطر الإصابة بمشاكل صحية أخرى، مثل حصوات الكلى، أمراض القلب والأوعية الدموية، أو السكتة الدماغية.
1
| مصدر الكالسيوم | أمثلة |
|---|---|
| منتجات الألبان | الحليب، الزبادي، الجبن |
| الخضروات الورقية | السبانخ، اللفت، البروكلي |
| الأسماك | السلمون، السردين (مع العظام) |
| البقوليات | الفاصوليا، العدس |
| الأطعمة المدعمة | بعض أنواع الخبز، حبوب الإفطار، عصير البرتقال |
فيتامين د
يُعد تناول كمية كافية من فيتامين د ضروريًا لامتصاص الجسم للكالسيوم. نظرًا لأن المستويات العالية من فيتامين د لا توجد في العديد من الأطعمة، فقد يُنصح بتناول المكملات الغذائية. قد تختلف كمية فيتامين د التكميلية الموصى بها من مريض هشاشة عظام لآخر اعتمادًا على احتياجاتهم الغذائية.
ليس من غير الشائع أن ينصح الطبيب بتناول فيتامين د بكميات أعلى من الكمية اليومية الموصى بها وهي 15 ميكروجرام (600 وحدة دولية) إلى 20 ميكروجرام (800 وحدة دولية). 1 يعتبر تناول ما يصل إلى 100 ميكروجرام (أو 4000 وحدة دولية) يوميًا هو الحد الأعلى الآمن. 2
ب. التمارين الرياضية واللياقة البدنية

تمارين تقوية الجذع تهدف إلى تقوية العضلات في الوركين وأسفل الظهر.
تُعد ممارسة التمارين الرياضية بانتظام أمرًا مهمًا للمساعدة في الحفاظ على كثافة العظام وتوفير تقوية شاملة للعضلات يمكن أن تقلل من خطر السقوط. تُعد التمارين التي تحمل وزن الجسم وتمارين تقوية العضلات مهمة بشكل خاص لصحة العظام والوقاية من السقوط. يؤكد الأستاذ الدكتور محمد هطيف على ضرورة تصميم برنامج تمارين مناسب لكل مريض.
تشمل أمثلة التمارين التي قد يُوصى بها لمرضى هشاشة العظام:
* المشي الرياضي
* الهرولة الخفيفة
* القيام بنزهة قصيرة وسهلة
* صعود السلالم
* تاي تشي (يُحسن التوازن)
* اليوغا اللطيفة (مع تعديلات)
* البلاتس (مع تعديلات)
* التنس، إذا كان المريض قادرًا
* الرقص، إذا كان المريض قادرًا
يجب على مرضى هشاشة العظام التحدث مع طبيبهم قبل البدء في برنامج تمارين جديد للتأكد من أن التمارين آمنة. إذا كان الشخص يعاني بالفعل من كسر، فعادة ما تكون خيارات التمارين محدودة لمنع المزيد من الإصابة.
اليوغا اللطيفة لآلام أسفل الظهر
شاهد فيديو أوضاع اليوغا اللطيفة لتخفيف آلام أسفل الظهر
ج. تقليل مخاطر السقوط
نظرًا لأن هشاشة العظام تتسبب في أن تصبح العظام أرق وأضعف، فمن المهم تقليل مخاطر الإصابات عالية التأثير قدر الإمكان، بما في ذلك السقوط. هناك بعض الطرق التي يمكن أن تساعد في تقليل خطر السقوط:
*
ممارسة التمارين الرياضية:
لتقوية العضلات وتحسين التوازن والتنسيق.
*
إجراء تعديلات على السلامة المنزلية:
مثل تركيب درابزين في الدش، استخدام مقعد دش، أو نقل الأغراض اليومية إلى الطابق الأرضي لتقليل استخدام السلالم.
*
تصحيح ضعف البصر:
الذي قد يتسبب في تعثر الشخص وسقوطه.
*
مراجعة الأدوية:
بعض الأدوية قد تسبب الدوخة أو النعاس، مما يزيد من خطر السقوط. يجب مناقشة ذلك مع الطبيب.
بالإضافة إلى ذلك، قد يعمل مريض هشاشة العظام مع معالج وظيفي للحصول على نصائح فردية أكثر للوقاية من السقوط. يُقدم الأستاذ الدكتور محمد هطيف إرشادات مفصلة للمرضى حول كيفية تهيئة بيئة آمنة.
2. الأدوية
تتوفر العديد من الأدوية الفعالة لعلاج هشاشة العظام، وتعمل هذه الأدوية على إبطاء معدل تكسير العظام (يسمى ارتشاف العظم)، أو زيادة تكوين العظام، أو كليهما. يتم اختيار الدواء المناسب بناءً على حالة المريض، شدة المرض، وتحمل الجسم للدواء، وذلك تحت إشراف الأستاذ الدكتور محمد هطيف .
أ. الأدوية المضادة لارتشاف العظم (Antiresorptive Medications)
هذه الأدوية تبطئ عملية تكسير العظم.
*
البسفوسفونات (Bisphosphonates):
هي الفئة الأكثر شيوعًا وفعالية. تُؤخذ عن طريق الفم (أسبوعيًا أو شهريًا) أو عن طريق الحقن الوريدي (كل 3 أشهر أو سنويًا).
*
أمثلة:
أليندرونات (Alendronate)، ريزيدرونات (Risedronate)، إيباندرونات (Ibandronate)، حمض الزوليدرونيك (Zoledronic Acid).
*
آلية العمل:
تلتصق بسطح العظم وتبطئ نشاط الخلايا الناقضَة للعظم.
*
الآثار الجانبية المحتملة:
مشاكل في الجهاز الهضمي (حرقة، غثيان)، آلام في العضلات والمفاصل. نادرًا ما تحدث مشاكل خطيرة مثل نخر عظم الفك أو كسور الفخذ غير النمطية.
*
دينوسوماب (Denosumab):
يُعطى عن طريق الحقن تحت الجلد كل 6 أشهر.
*
آلية العمل:
يستهدف بروتينًا معينًا ضروريًا لتكوين الخلايا الناقضَة للعظم ووظيفتها.
*
الآثار الجانبية المحتملة:
آلام في الظهر، آلام في المفاصل، ارتفاع مستويات الكوليسترول.
*
رالوكسيفين (Raloxifene):
مُعدِّل مستقبلات الإستروجين الانتقائي (SERM). يُؤخذ عن طريق الفم يوميًا.
*
آلية العمل:
يحاكي تأثير الإستروجين على العظام، مما يساعد على منع فقدان العظام. يُستخدم أيضًا لتقليل خطر سرطان الثدي لدى بعض النساء.
*
الآثار الجانبية المحتملة:
هبات ساخنة، تشنجات في الساق، وزيادة طفيفة في خطر الجلطات الدموية.
*
الكالسيتونين (Calcitonin):
يُعطى عن طريق بخاخ الأنف أو الحقن.
*
آلية العمل:
هرمون يساعد على تنظيم مستويات الكالسيوم ويقلل من ارتشاف العظم. يُستخدم بشكل أقل شيوعًا الآن بسبب توفر علاجات أكثر فعالية.
ب. الأدوية البانية للعظم (Anabolic Medications)
هذه الأدوية تزيد من معدل تكوين العظم الجديد.
*
تيريباراتيد (Teriparatide):
هرمون الغدة الجار درقية البشري المؤتلف، يُعطى عن طريق الحقن اليومي لمدة تصل إلى عامين.
*
آلية العمل:
يحفز الخلايا البانية للعظم لزيادة إنتاج العظم الجديد.
*
الآثار الجانبية المحتملة:
غثيان، دوخة، تشنجات في الساق.
*
أبالوباراتيد (Abaloparatide):
دواء مشابه للتيريباراتيد، يُعطى عن طريق الحقن اليومي.
*
آلية العمل:
يعمل بنفس طريقة التيريباراتيد لزيادة تكوين العظم.
*
روموسوزوماب (Romosozumab):
دواء جديد نسبيًا، يُعطى عن طريق الحقن شهريًا لمدة 12 شهرًا.
*
آلية العمل:
يعمل بطريقتين: يزيد من تكوين العظم ويقلل من ارتشافه.
*
الآثار الجانبية المحتملة:
آلام المفاصل، صداع، وقد يزيد من خطر الأحداث القلبية الوعائية الخطيرة.
يُشرف الأستاذ الدكتور محمد هطيف على اختيار الدواء الأنسب لكل مريض، ويتابع فعاليته ويُدير أي آثار جانبية محتملة لضمان أفضل نتائج العلاج.
3. التدخلات الجراحية
إذا تعرض المريض لكسر مؤلم في العمود الفقري (كسر انضغاطي فقري) بسبب هشاشة العظام، فقد يكون مرشحًا لعمليات جراحية مثل رأب الحدب (Kyphoplasty) أو رأب الفقرات (Vertebroplasty). تُعتبر هذه الإجراءات من التخصصات الدقيقة التي يتميز بها الأستاذ الدكتور محمد هطيف .
أ. رأب الفقرات (Vertebroplasty)
- وصف الإجراء: يتم حقن مادة أسمنتية خاصة بالعظام مباشرة في الفقرة المكسورة أو المتضررة. يتم ذلك عادةً تحت التخدير الموضعي أو العام، باستخدام إبرة رفيعة موجهة بالأشعة السينية.
- الهدف: تثبيت الفقرة المكسورة وتخفيف الألم بسرعة.
- النتائج: يُبلغ العديد من المرضى عن تخفيف كبير في الألم بعد وقت قصير من الإجراء.
شاهد فيديو إجراء رأب الفقرات
ب. رأب الحدب (Kyphoplasty)
- وصف الإجراء: يشبه رأب الفقرات، ولكنه يتضمن خطوة إضافية. يتم إدخال بالون صغير في الفقرة المكسورة ونف
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك