هشاشة العظام وكسورها: دليل شامل للمرضى من التشخيص إلى التعافي مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
هشاشة العظام هي حالة تضعف فيها العظام وتصبح أكثر عرضة للكسور، حتى من إصابات طفيفة. يشمل علاجها تثبيت الكسور جراحياً أو غير جراحياً، وإدارة الألم، وإعادة التأهيل المكثف، مع التركيز على الوقاية من كسور مستقبلية من خلال تحسين صحة العظام.
الخلاصة الطبية السريعة: هشاشة العظام هي حالة تضعف فيها العظام وتصبح أكثر عرضة للكسور، حتى من إصابات طفيفة. يشمل علاجها تثبيت الكسور جراحياً أو غير جراحياً، وإدارة الألم، وإعادة التأهيل المكثف، مع التركيز على الوقاية من كسور مستقبلية من خلال تحسين صحة العظام.
مقدمة
تُعد هشاشة العظام (Osteoporosis) حالة طبية شائعة وخطيرة تؤثر على ملايين الأشخاص حول العالم، وتُعرف بأنها ضعف في بنية العظام يجعلها هشة وعرضة للكسور بسهولة بالغة، حتى من أبسط السقطات أو الإجهادات. هذه الكسور، التي تُعرف بـ "كسور الهشاشة"، تمثل تحديًا كبيرًا في مجال جراحة العظام، حيث تؤثر بشكل عميق على جودة حياة المرضى واستقلاليتهم.
في اليمن، ومع تزايد متوسط العمر المتوقع، تتزايد أهمية فهم هذه الحالة وتقديم الرعاية المتخصصة لها. يهدف هذا الدليل الشامل إلى تزويد المرضى وأسرهم بمعلومات وافية حول هشاشة العظام وكسورها، بدءًا من فهم طبيعة المرض، مرورًا بخيارات التشخيص والعلاج المتاحة، وصولاً إلى رحلة التعافي وإعادة التأهيل.
يُقدم لكم هذا المحتوى برعاية وإشراف الأستاذ الدكتور محمد هطيف ، استشاري جراحة العظام والعمود الفقري البارز في صنعاء، والذي يُعد مرجعًا طبيًا وخبيرًا رائدًا في إدارة وعلاج كسور هشاشة العظام المعقدة. بفضل خبرته الواسعة والتزامه بالرعاية المتميزة، يُقدم الأستاذ الدكتور هطيف أحدث التقنيات الجراحية وأساليب العلاج المبتكرة لضمان أفضل النتائج لمرضاه.
إن فهم هشاشة العظام ليس مجرد ضرورة طبية، بل هو خطوة أساسية نحو تمكين المرضى من اتخاذ قرارات مستنيرة بشأن صحتهم، والعيش بجودة حياة أفضل، وتقليل مخاطر الكسور المستقبلية.
فهم هشاشة العظام وتأثيرها على العظام
لفهم هشاشة العظام، يجب أن ندرك أن عظامنا ليست مجرد هياكل صلبة، بل هي نسيج حي يتجدد باستمرار. في حالة هشاشة العظام، يختل هذا التوازن، حيث يفقد الجسم العظام بشكل أسرع مما ينتجها، مما يؤدي إلى ضعف تدريجي في كثافة العظام وبنيتها الدقيقة.
البنية الدقيقة للعظام وتأثرها
تتكون العظام بشكل أساسي من نوعين:
*
العظم القشري (الخارجي):
وهو الطبقة الصلبة الكثيفة التي تشكل السطح الخارجي للعظم. في حالة هشاشة العظام، تصبح هذه الطبقة أرق وأكثر مسامية، مما يقلل من قدرة العظم على تحمل الانحناء والالتواء.
*
العظم التربيقي (الداخلي):
وهو النسيج الإسفنجي الموجود داخل العظم، خاصة في نهايات العظام الطويلة والفقرات. يتكون هذا النسيج من شبكة معقدة من الصفائح العظمية الصغيرة (التربيق). مع هشاشة العظام، تفقد هذه الصفائح ترابطها وتصبح أرق، مما يقلل بشكل كبير من قدرة العظم على مقاومة الضغط والكسر. هذا الضعف يؤثر بشكل خاص على مناطق مثل عنق عظم الفخذ، الفقرات، نهاية عظم الكعبرة (الرسغ)، ورأس عظم العضد (الكتف).
كيف تؤدي هشاشة العظام إلى الكسور
بسبب هذه التغيرات في بنية العظم، تصبح العظام أكثر هشاشة وأقل مرونة. هذا يعني أنها:
*
تتكسر بسهولة:
حتى من صدمة بسيطة لا تسبب كسرًا في العظام السليمة، مثل السقوط من ارتفاع الوقوف.
*
تتفتت أكثر:
عند الكسر، تميل العظام المصابة بهشاشة العظام إلى التفتت إلى قطع صغيرة ومتعددة (كسور مفتتة)، مما يجعل تثبيتها أصعب وأكثر تعقيدًا.
*
ضعف التثبيت الجراحي:
عندما يتم استخدام المسامير أو الصفائح لتثبيت الكسر، تكون قدرة هذه الأدوات على التماسك بالعظم الضعيف أقل، مما يتطلب تقنيات جراحية خاصة وتخطيطًا دقيقًا.
إن فهم هذه التغيرات يساعد في تقدير سبب أهمية التشخيص المبكر والعلاج المناسب لهشاشة العظام، وكيف أن هذه الحالة تتطلب نهجًا متخصصًا في جراحة العظام.
الأسباب وعوامل الخطر لهشاشة العظام
تتطور هشاشة العظام غالبًا ببطء على مدى سنوات عديدة، وقد لا يلاحظ المريض أي أعراض حتى يتعرض لكسر. هناك العديد من العوامل التي تزيد من خطر الإصابة بهشاشة العظام.
عوامل الخطر الرئيسية
- العمر: يعد التقدم في العمر هو عامل الخطر الأكبر. فمع التقدم في السن، يبدأ الجسم بفقدان العظام بشكل أسرع مما يمكنه إنتاجه.
- الجنس: النساء أكثر عرضة للإصابة بهشاشة العظام من الرجال، خاصة بعد انقطاع الطمث.
- انقطاع الطمث (سن اليأس): يؤدي انخفاض مستويات هرمون الإستروجين بعد انقطاع الطمث إلى تسارع فقدان كثافة العظام.
- التاريخ العائلي: إذا كان أحد الوالدين أو الأشقاء مصابًا بهشاشة العظام أو تعرض لكسر في الورك، فقد يزيد ذلك من خطر الإصابة.
- النحافة الشديدة أو صغر حجم الجسم: الأشخاص ذوو البنية الصغيرة لديهم كتلة عظمية أقل يبدأون بها.
- بعض الحالات الطبية: مثل أمراض الغدة الدرقية النشطة، أمراض الكلى المزمنة، أمراض الجهاز الهضمي التي تؤثر على امتصاص الكالسيوم (مثل مرض كرون أو الداء الزلاقي)، التهاب المفاصل الروماتويدي، وبعض أنواع السرطان.
- بعض الأدوية: الاستخدام طويل الأمد لبعض الأدوية، مثل الكورتيكوستيرويدات الفموية (مثل البريدنيزون) المستخدمة لعلاج الربو والتهاب المفاصل، ومضادات الاختلاج، ومثبطات مضخة البروتون، يمكن أن يضعف العظام.
- نقص الكالسيوم وفيتامين د: عدم الحصول على كميات كافية من الكالسيوم وفيتامين د من النظام الغذائي أو التعرض لأشعة الشمس.
-
نمط الحياة:
- الخمول البدني: عدم ممارسة الرياضة بانتظام، خاصة التمارين التي تحمل وزن الجسم (مثل المشي أو الركض).
- التدخين: يضر التدخين بالعظام ويزيد من خطر الإصابة بالهشاشة.
- الإفراط في تناول الكحول: يمكن أن يؤثر على قدرة الجسم على امتصاص الكالسيوم وفيتامين د.
عوامل خطر أقل شيوعًا
- الأمراض الوراثية النادرة: بعض الاضطرابات الوراثية قد تزيد من خطر هشاشة العظام.
- جراحات معينة: مثل استئصال المبيضين قبل انقطاع الطمث، أو جراحات إنقاص الوزن التي تؤثر على امتصاص العناصر الغذائية.
من المهم جدًا تحديد عوامل الخطر هذه ومناقشتها مع طبيبك، حيث يمكن أن تساعد في وضع خطة وقائية أو علاجية مبكرة لتقليل خطر الإصابة بهشاشة العظام أو تفاقمها.
الأعراض ومتى يجب استشارة الطبيب
تُعرف هشاشة العظام غالبًا بـ "المرض الصامت" لأنها قد لا تظهر عليها أي أعراض واضحة في مراحلها المبكرة. لا يدرك الكثير من الناس أنهم مصابون بها إلا بعد تعرضهم لكسر. ومع ذلك، هناك بعض العلامات التي قد تشير إلى وجود هشاشة العظام أو تطورها.
الأعراض الشائعة لكسور الهشاشة
تحدث معظم الأعراض المرتبطة بهشاشة العظام بسبب الكسور التي تنتج عنها. وتشمل هذه الأعراض:
-
كسور العظام من إصابات طفيفة:
هذا هو العرض الأكثر شيوعًا وخطورة. قد يحدث الكسر من سقوط بسيط، أو حتى من حركات يومية عادية مثل السعال أو الانحناء. المواقع الشائعة لهذه الكسور تشمل:
- العمود الفقري (الفقرات): يمكن أن تؤدي كسور الفقرات الانضغاطية إلى ألم مفاجئ وشديد في الظهر، أو ألم مزمن يزداد سوءًا مع الوقوف أو المشي.
- الورك (عظم الفخذ القريب): غالبًا ما تكون كسور الورك هي الأكثر خطورة وتتطلب تدخلًا جراحيًا فوريًا. تسبب ألمًا شديدًا وتفقد المريض القدرة على المشي أو الوقوف.
- الرسغ (عظم الكعبرة البعيد): غالبًا ما تحدث هذه الكسور عند محاولة الشخص الإمساك بنفسه أثناء السقوط.
- الكتف (عظم العضد القريب): يمكن أن تسبب ألمًا وتحدًا في حركة الذراع.
- آلام الظهر: قد تكون آلام الظهر المزمنة أو المفاجئة، خاصة في منتصف أو أسفل الظهر، علامة على كسر في الفقرات بسبب هشاشة العظام.
- فقدان الطول بمرور الوقت: مع تكرار كسور الفقرات الانضغاطية، قد يفقد الشخص بضع سنتيمترات من طوله.
- انحناء الظهر (الحداب): قد تتسبب كسور الفقرات المتعددة في انحناء الظهر بشكل تدريجي، مما يؤدي إلى ما يُعرف بـ "حداب الأرملة" أو "الحدبة".
- وضعية الجسم المنحنية: قد يلاحظ المريض أو المحيطون به تغيرًا في وضعية الجسم، حيث يصبح الظهر منحنيًا إلى الأمام.
متى يجب استشارة الطبيب
من الضروري استشارة الطبيب إذا كنت تعتقد أنك معرض لخطر الإصابة بهشاشة العظام، أو إذا ظهرت عليك أي من الأعراض المذكورة أعلاه. يجب عليك بشكل خاص زيارة الطبيب إذا:
- كنت امرأة بعد انقطاع الطمث أو رجلًا مسنًا.
- تعرضت لكسر عظمي من إصابة طفيفة.
- لاحظت فقدانًا في طولك أو انحناءً في ظهرك.
- لديك تاريخ عائلي قوي لهشاشة العظام أو كسور الورك.
- تتناول أدوية معروفة بتأثيرها على صحة العظام (مثل الكورتيكوستيرويدات).
التشخيص المبكر والعلاج الفوري يمكن أن يقللا بشكل كبير من خطر الكسور المستقبلية ويحسنا من جودة حياتك. لا تتردد في طلب المشورة الطبية من الأستاذ الدكتور محمد هطيف أو أي متخصص في جراحة العظام إذا كانت لديك أي مخاوف.
تشخيص هشاشة العظام وكسورها
يعتمد تشخيص هشاشة العظام وكسورها على مزيج من التقييم السريري، التاريخ المرضي، الفحص البدني، ونتائج الفحوصات التصويرية والمخبرية. الهدف هو تحديد مدى ضعف العظام، وتأكيد وجود الكسور، واستبعاد أي أسباب أخرى محتملة.
1. التاريخ المرضي والفحص البدني
- التاريخ المرضي: سيسألك الطبيب عن تاريخك الصحي، بما في ذلك أي كسور سابقة، تاريخ عائلي لهشاشة العظام، الأدوية التي تتناولها، عاداتك الغذائية، ومستوى نشاطك البدني، وعوامل الخطر الأخرى المذكورة سابقًا.
- الفحص البدني: سيقوم الطبيب بتقييم وضعية جسمك، طولك، وأي علامات مرئية لانحناء الظهر أو ألم عند الجس.
2. قياس كثافة العظام (DEXA Scan)
يُعد فحص امتصاص الأشعة السينية ثنائي الطاقة (DEXA Scan) الطريقة الأكثر دقة وموثوقية لتشخيص هشاشة العظام وقياس كثافة المعادن في العظام (BMD).
- كيف يعمل: يستخدم هذا الفحص جرعة منخفضة جدًا من الأشعة السينية لقياس كثافة العظام في مناطق معينة من الجسم الأكثر عرضة للكسور، مثل العمود الفقري والورك.
-
نتائج الفحص:
يتم التعبير عن النتائج على شكل "درجة T" (T-score).
- درجة T من -1.0 أو أعلى: تُعتبر كثافة العظام طبيعية.
- درجة T بين -1.0 و -2.5: تُشير إلى نقص في كثافة العظام (Osteopenia)، وهي مرحلة سابقة لهشاشة العظام.
- درجة T -2.5 أو أقل: تُشخص على أنها هشاشة العظام.
3. الفحوصات التصويرية للكسور
عند الاشتباه في وجود كسر، تُستخدم فحوصات تصويرية لتأكيد التشخيص وتحديد نوع الكسر ومكانه وشدته:
- الأشعة السينية (X-rays): تُستخدم لتقييم العظام المكسورة وتحديد موقع الكسر ونمطه.
- الأشعة المقطعية (CT Scan): تُعد ضرورية لتقييم الكسور المعقدة، خاصة تلك التي تؤثر على المفاصل (مثل كسور الرسغ أو الكتف أو الركبة)، أو كسور العمود الفقري. توفر صورًا ثلاثية الأبعاد مفصلة تساعد الجراح في التخطيط للجراحة.
- الرنين المغناطيسي (MRI): قد يُستخدم لتقييم الأنسجة الرخوة المحيطة بالكسر، أو لتحديد ما إذا كان الكسر حديثًا في العمود الفقري، أو لتقييم إصابات الحبل الشوكي المحتملة.
4. الفحوصات المخبرية (تحاليل الدم)
قد يطلب الطبيب بعض تحاليل الدم لاستبعاد الأسباب الثانوية لهشاشة العظام أو لتقييم صحة العظام بشكل عام، مثل:
- مستويات الكالسيوم والفوسفور في الدم.
- مستويات فيتامين د.
- وظائف الكلى والكبد.
- مستويات هرمون الغدة الدرقية والغدة الدرقية الجار درقية.
- علامات دوران العظام (Bone turnover markers).
من خلال هذا التقييم الشامل، يمكن للأستاذ الدكتور محمد هطيف وفريقه تحديد أفضل خطة علاجية لك، سواء كانت وقائية أو جراحية، لضمان استعادة صحة عظامك وتقليل مخاطر الكسور المستقبلية.
خيارات علاج كسور هشاشة العظام
يهدف علاج كسور هشاشة العظام إلى تخفيف الألم، استعادة وظيفة الجزء المصاب، تمكين المريض من العودة إلى أنشطته اليومية، والأهم من ذلك، الوقاية من كسور مستقبلية. يعتمد اختيار العلاج على عدة عوامل، بما في ذلك نوع الكسر وموقعه وشدته، العمر، الحالة الصحية العامة للمريض، ومستوى نشاطه قبل الإصابة.
1. العلاج غير الجراحي
يُفضل العلاج غير الجراحي للكسور المستقرة، التي لا يوجد بها إزاحة كبيرة، والتي لا تؤثر بشكل كبير على وظيفة العضو المصاب، أو في الحالات التي لا يستطيع فيها المريض تحمل الجراحة بسبب ظروف صحية خطيرة.
- التثبيت (الجبائر أو الدعامات): تُستخدم لتثبيت العظم المكسور في مكانه ومنع حركته، مما يسمح له بالالتئام. قد تشمل الجبائر الجبسية أو دعامات خاصة.
- مسكنات الألم: تُستخدم للتحكم في الألم، وقد تشمل الأدوية غير الستيرويدية المضادة للالتهابات (NSAIDs)، الباراسيتامول، أو مسكنات أقوى حسب الحاجة.
- الراحة: تقليل النشاط البدني لفترة معينة للسماح للعظم بالالتئام.
- العلاج الطبيعي: بعد فترة التثبيت، يساعد العلاج الطبيعي على استعادة قوة العضلات، مرونة المفاصل، ومدى الحركة.
2. العلاج الجراحي
يُعد التدخل الجراحي ضروريًا للعديد من كسور الهشاشة، خاصة تلك التي تكون غير مستقرة، أو مصحوبة بإزاحة كبيرة، أو التي تؤثر على المفاصل، أو التي قد تسبب مضاعفات خطيرة إذا لم تُعالج. الهدف من الجراحة هو إعادة العظام إلى وضعها الطبيعي وتثبيتها بشكل مستقر للسماح بالالتئام المبكر والعودة إلى الحركة.
التخطيط قبل الجراحة
يتطلب التخطيط قبل الجراحة اهتمامًا دقيقًا، خاصة في مرضى هشاشة العظام:
*
التقييم الطبي الشامل:
لضمان أن المريض في أفضل حالة صحية ممكنة للجراحة، ومعالجة أي أمراض مزمنة.
*
التصوير المتقدم:
مثل الأشعة المقطعية (CT) لتحديد نمط الكسر بدقة والتخطيط لأسلوب التثبيت.
*
اختيار الزرعات:
يختار الجراح زرعات (صفائح، مسامير، مسامير نخاعية) مصممة خصيصًا لتوفير تثبيت قوي في العظام الضعيفة.
مبادئ التثبيت الجراحي في عظام هشاشة العظام
بسبب ضعف العظام، يتبع الأستاذ الدكتور محمد هطيف وفريقه مبادئ خاصة لضمان نجاح الجراحة:
*
التعامل اللطيف مع الأنسجة:
لتقليل الضرر للأوعية الدموية المحيطة بالعظم، مما يساعد على سرعة الالتئام.
*
التثبيت المستقر:
استخدام صفائح ومسامير خاصة (صفائح قفل الزاوية) التي توفر تثبيتًا قويًا حتى في العظام الضعيفة.
*
تعزيز التثبيت:
في بعض الحالات، قد يتم حقن مادة شبيهة بالأسمنت (مثل أسمنت بولي ميثاكريلات الميثيل PMMA) حول المسامير أو داخل العظم لزيادة قوتها وثباتها.
أنواع الجراحات الشائعة لكسور الهشاشة
-
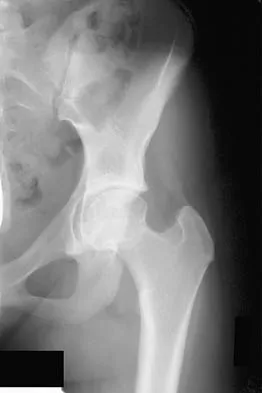
كسور مفصل الورك (عظم الفخذ القريب)
تُعد كسور الورك من أخطر كسور الهشاشة وتتطلب تدخلًا جراحيًا عاجلاً.
- التثبيت الداخلي: يُستخدم لمسامير نخاعية (Intramedullary Nails) أو صفائح ومسامير (Dynamic Hip Screws) لتثبيت الكسر والسماح بالالتئام.
- استبدال مفصل الورك (Arthroplasty): في حالات كسور عنق الفخذ المعقدة أو المدمرة، قد يكون استبدال مفصل الورك (جزئي أو كلي) هو الخيار الأفضل لاستعادة الوظيفة وتقليل الألم.
-
كسور العمود الفقري الانضغاطية
تُسبب هذه الكسور ألمًا شديدًا وتؤثر على وضعية الجسم.
- رأب الفقرات (Vertebroplasty): يتم حقن أسمنت عظمي طبي خاص داخل الفقرة المكسورة لتثبيتها وتخفيف الألم.
- رأب الحدب (Kyphoplasty): مشابه لرأب الفقرات، ولكن يتم إدخال بالون صغير أولاً لتوسيع الفقرة واستعادة جزء من ارتفاعها قبل حقن الأسمنت.
- التثبيت الجراحي (Fusion): في حالات نادرة من عدم الاستقرار الشديد أو الضغط على الأعصاب، قد تكون هناك حاجة لإجراء جراحة دمج الفقرات.
-
كسور الرسغ (عظم الكعبرة البعيد)
تُعد شائعة جدًا، خاصة عند السقوط على يد ممدودة.
- الصفائح التثبيتية (Volar Locking Plates): تُستخدم لتثبيت الكسر وإعادة العظام إلى وضعها الطبيعي، مما يسمح بحركة مبكرة للرسغ.
- التثبيت الخارجي (External Fixation): قد يُستخدم في بعض الحالات المعقدة أو المفتوحة.
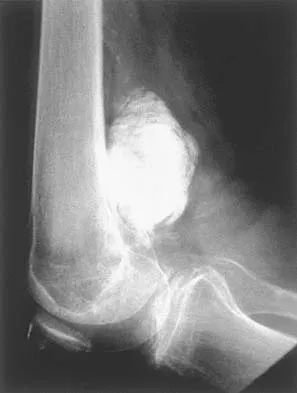
-
كسور الكتف (عظم العضد القريب)
تتراوح شدتها من كسور بسيطة إلى معقدة.
- الصفائح التثبيتية (Locking Plates): تُستخدم لتثبيت الكسر في مكانه.
- استبدال مفصل الكتف (Shoulder Arthroplasty): في حالات الكسور المدمرة أو المعقدة التي يصعب إصلاحها، قد يكون استبدال مفصل الكتف (جزئي أو معكوس) هو الخيار الأفضل، خاصة للمرضى الأكبر سنًا.
جدول مقارنة: العلاج الجراحي مقابل غير الجراحي لكسور هشاشة العظام الشائعة
| نوع الكسر | دواعي العلاج الجراحي | دواعي العلاج غير الجراحي |
|---|---|---|
| الورك (الفخذ القريب) | جميع كسور عنق الفخذ المزاحة (استبدال مفصل/تثبيت). كسور ما بين المدورين غير المستقرة (مسمار نخاعي). كسور تحت المدور (مسمار نخاعي). | كسور عنق الفخذ غير المزاحة أو المتداخلة في المرضى ذوي المتطلبات الوظيفية المنخفضة (نادر). |
| العمود الفقري | عجز عصبي متفاقم (تخفيف الضغط/تثبيت). عدم استقرار، حداب شديد، ألم لا يطاق بعد المحافظة (رأب فقرات/حدب، دمج فقرات). | كسور الفقرات الانضغاطية المستقرة والمعزولة مع ألم خفيف. |
| الرسغ (الكعبرة البعيد) | إزاحة داخل المفصل > 2 مم، ميل ظهري/بطني > 10-20 درجة، قصر الكعبرة > 3 مم، تفتت شديد. كسور مفتوحة. | كسور خارج المفصل مستقرة وغير مزاحة بشكل كبير. كسور مزاحة في المرضى غير القادرين على تحمل الجراحة. |
| الكتف (العضد القريب) | كسور عنق العضد المزاحة (غير مستقرة، شفاء ضعيف). كسور 3 أو 4 أجزاء مزاحة (تثبيت داخلي، استبدال مفصل). كسور رأس العضد المتفتتة. | كسور غير مزاحة/مزاحة بشكل طفيف من جزأين. كسور مستقرة متداخلة في وضعية التقوس. كسور في المرضى الضعفاء جدًا ذوي الأهداف الوظيفية المحدودة. |
إن اتخاذ قرار بشأن نوع العلاج يتطلب مناقشة مستفيضة مع طبيبك، حيث سيشرح لك الأستاذ الدكتور محمد هطيف الخيارات المتاحة، والمخاطر والفوائد المتوقعة لكل منها، ليتم اختيار الخطة الأنسب لحالتك.
المضاع
كسور العظام المعقدة وإصابات الحوادث ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات الكسور المعقدة وإنقاذ الأطراف.
مواضيع أخرى قد تهمك