إدارة كسور الهشاشة واضطرابات كثافة العظام: دليل شامل للمرضى
الخلاصة الطبية
كسور الهشاشة هي كسور تحدث نتيجة ضعف العظام، وغالباً ما تكون بسبب هشاشة العظام. يتضمن علاجها تقييمًا دقيقًا، خيارات جراحية وغير جراحية، وتعزيز صحة العظام لمنع كسور مستقبلية. يقدم الأستاذ الدكتور محمد هطيف في صنعاء رعاية متكاملة لإدارة هذه الحالات بكفاءة عالية.
الخلاصة الطبية السريعة: كسور الهشاشة هي كسور تحدث نتيجة ضعف العظام، وغالباً ما تكون بسبب هشاشة العظام. يتضمن علاجها تقييمًا دقيقًا، خيارات جراحية وغير جراحية، وتعزيز صحة العظام لمنع كسور مستقبلية. يقدم الأستاذ الدكتور محمد هطيف في صنعاء رعاية متكاملة لإدارة هذه الحالات بكفاءة عالية.
مقدمة
تُعد صحة العظام ركيزة أساسية لجودة الحياة والقدرة على الحركة والاستقلالية. فالعظام ليست مجرد هياكل صلبة تدعم الجسم، بل هي نسيج حيوي يخضع لتجديد مستمر ومنظم بدقة بالغة. هذه العملية الديناميكية، التي تشمل بناء العظام بواسطة الخلايا البانية للعظم وهدمها بواسطة الخلايا الكاسرة للعظم، تضمن الحفاظ على قوة الهيكل العظمي وقدرته على تحمل الأحمال الفسيولوجية اليومية.
عندما يختل هذا التوازن الدقيق، تظهر مجموعة من الحالات التي تؤثر على كثافة المعادن في العظام (BMD)، وتُعد هشاشة العظام (Osteoporosis) هي الأكثر شيوعًا وأهمية سريرية. هشاشة العظام هي حالة تتميز بانخفاض تدريجي في كتلة العظام وتدهور في بنيتها الدقيقة، مما يجعلها أكثر هشاشة وعرضة للكسور حتى من إصابات طفيفة لا تسبب كسورًا في العظام السليمة. هذه الكسور، المعروفة باسم "كسور الهشاشة" أو "الكسور الهشة"، تمثل تحديًا صحيًا كبيرًا، خاصة مع التقدم في العمر.
على الرغم من أن هشاشة العظام قد تصيب الأفراد في أي عمر، إلا أنها ترتبط بشكل خاص بفقدان هرمون الإستروجين لدى النساء بعد انقطاع الطمث، مما يسرع من عملية دوران العظام وامتصاصها. من المهم فهم أن هشاشة العظام تمثل نقصًا "كميًا" في كتلة العظام، وليس "نوعيًا"؛ فالنسيج العظمي المتبقي يكون عادةً متمعدنًا بشكل طبيعي، لكن كميته أقل.
تعتمد منظمة الصحة العالمية (WHO) معايير تشخيص هشاشة العظام على قياس كثافة العظام باستخدام جهاز امتصاص الأشعة السينية ثنائي الطاقة (DEXA). تُشخص هشاشة العظام عندما يكون مؤشر T-score في العمود الفقري القطني (L2-L4) أو عنق الفخذ أو الورك الكلي، أقل من -2.5 انحرافًا معياريًا أو أكثر تحت متوسط ذروة كتلة العظم لدى شخص سليم يبلغ من العمر 25 عامًا. أما الحالة التي تسبق هشاشة العظام، وهي "لين العظام" (Osteopenia)، فتُشخص عندما يتراوح مؤشر T-score بين -1.0 و -2.5 انحرافًا معياريًا تحت هذا المتوسط.
إن التأثير الوبائي لهشاشة العظام عميق وواسع النطاق. فهي مسؤولة عن ملايين كسور الهشاشة سنويًا حول العالم. تُعد كسور الفقرات هي الأكثر شيوعًا بين كسور الهشاشة، وغالبًا ما تظهر بشكل خفي مع آلام مزمنة في الظهر أو حداب تدريجي (تقوس الظهر). إن وجود تاريخ لكسر انضغاطي في الفقرات (VCFs) بسبب هشاشة العظام هو مؤشر قوي لكسر فقري لاحق، حيث يزداد خطر حدوث كسر فقري ثانٍ بنسبة 20% تقريبًا بعد الحدث الأول. بالإضافة إلى المعاناة والإعاقة، ترتبط كسور الفقرات بزيادة كبيرة في معدل الوفيات، مما يؤكد على الآثار الجهازية لضعف الهيكل العظمي. تشمل كسور الهشاشة الشائعة الأخرى كسور الجزء العلوي من عظم الفخذ (الورك)، والطرف البعيد من الكعبرة (الرسغ)، والجزء العلوي من عظم العضد (الكتف)، وجميعها تحمل أعباءً كبيرة من الألم والإعاقة وتكاليف الرعاية الصحية.
بالإضافة إلى هشاشة العظام، هناك حالات أخرى تؤثر على كثافة العظام وجودتها، مثل لين العظام (osteomalacia)، ومرض باجيت (Paget's disease)، وفرط نشاط الغدة الدرقية، والاستخدام طويل الأمد للكورتيكوستيرويدات، والأمراض السرطانية النقيلية. كل هذه الحالات تؤثر بشكل كبير على الاستراتيجية الجراحية ونتائجها في مجال جراحة العظام.
في هذا الدليل الشامل، يقدم لكم الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والعمود الفقري الأول في صنعاء، رؤية متعمقة وشاملة حول إدارة كسور الهشاشة واضطرابات كثافة العظام. من خلال خبرته الواسعة ومعرفته العميقة بأحدث التقنيات العلاجية، يهدف الدكتور هطيف إلى تمكين المرضى وعائلاتهم بالمعلومات الضرورية لفهم هذه الحالات المعقدة والخيارات المتاحة للتشخيص والعلاج والتعافي.
التشريح والفيزيولوجيا الحيوية للعظام
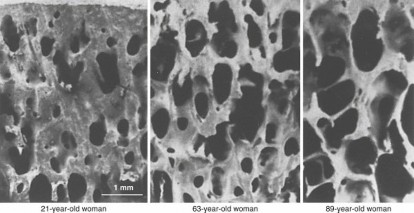
لفهم كسور الهشاشة وكيفية إدارتها جراحيًا، من الضروري استيعاب التغيرات التشريحية والفيزيولوجية الحيوية التي تحدث في العظام عندما تتأثر كثافتها. تتكون العظام السليمة من طبقة قشرية خارجية قوية (العظم القشري) وشبكة داخلية معقدة من العظم الإسفنجي (العظم التربيقي)، وكلاهما يساهم في السلامة الهيكلية للعظم.
في العظم المصاب بهشاشة العظام، تتدهور البنية الدقيقة بشكل كبير. يشمل هذا التدهور ترقق العظم القشري، وانخفاض حجم العظم التربيقي، وترقق الأربطة الفردية، والأهم من ذلك، فقدان الاتصال بين هذه الأربطة التربيقية. هذا الفقدان يحول الشبكة المتصلة والقوية إلى إطار متناثر ومتقطع، مما يقلل بشكل كبير من قدرة العظم على تحمل الإجهاد والضغط.
الآثار البيوميكانيكية (الفيزيولوجيا الحيوية):
النتيجة البيوميكانيكية لهذا التدهور هي انخفاض غير متناسب في قوة العظم مقارنة بانخفاض كثافته. كسور الهشاشة، بحكم تعريفها، تحدث نتيجة لصدمة منخفضة الطاقة لا تسبب عادة كسرًا في العظام السليمة. غالبًا ما تُملى الأنماط المميزة لهذه الكسور من خلال مناطق المحتوى التربيقي العالي وتركيز الإجهاد، مثل:
- أجسام الفقرات: غنية بالعظم التربيقي، مما يجعلها عرضة للانضغاط المحوري.
- عنق الفخذ والمنطقة المدورية: مناطق حيوية لتحمل الوزن.
- الطرف البعيد من الكعبرة: نهاية عظم الساعد القريبة من الرسغ.
- الطرف القريب من العضد: الجزء العلوي من عظم الذراع القريب من الكتف.
اعتبارات تشريحية محددة لكسور الهشاشة الشائعة:
- أجسام الفقرات: الصفائح النهائية للفقرات وجسم الفقرة المركزي غنيان بالعظم التربيقي، مما يجعلهما عرضة للانضغاط المحوري. تعكس التشوهات النموذجية على شكل وتد أو التشوهات ذات الوجهين المقعرين التي تُرى في كسور الفقرات هذا الانهيار. يؤدي فقدان ارتفاع الفقرات والحداب التدريجي إلى تغيير ميكانيكا العمود الفقري، مما قد يؤدي إلى مرض الجزء المجاور أو كسور إضافية.
- الجزء العلوي من عظم الفخذ (الورك): هذه المنطقة، بما في ذلك عنق الفخذ والمنطقة المدورية، حاسمة لتحمل الوزن. عنق الفخذ، بقشرته الرقيقة نسبيًا ونسبته العالية من العظم التربيقي، معرض لقوى القص والانحناء. تتضمن كسور المدورين كلاً من العظم القشري والإسفنجي، وغالبًا ما تكون مصحوبة بتفتت بسبب ضعف البنية الإسفنجية. تتأثر قدرة الغرسات على تحقيق تثبيت مستقر في هذه المنطقة بشدة بسبب رداءة جودة العظام.
- الطرف البعيد من الكعبرة (الرسغ): الجزء الكعبري البعيد هو أساسًا إسفنجي. في حالة هشاشة العظام، يؤدي ضعف العظم الإسفنجي جنبًا إلى جنب مع العظم القشري الرقيق نسبيًا إلى أنماط كسور كوليس (Colles') أو سميث (Smith') النموذجية، وغالبًا ما تكون مصحوبة بتفتت ظهري كبير وانهيار في الجزء الكعبري.
- الجزء العلوي من عظم العضد (الكتف): رأس العضد والجزء الكعبري هما في الغالب إسفنجيان. غالبًا ما تظهر الكسور هنا بأنماط من جزأين أو ثلاثة أو أربعة أجزاء، مع تفتت الحديبتين الكبيرتين والصغيرتين وتأثر الرأس في وضع التقوس أو الانحراف، مما يجعل التخفيض والتثبيت المستقرين تحديًا.
من منظور جراحي، تُعد جودة العظام – وليس مجرد كثافتها – أمرًا بالغ الأهمية. تؤثر الخصائص الميكانيكية المنخفضة للعظام المصابة بهشاشة العظام بشكل مباشر على تثبيت الغرسات، وقوة سحبها، وخطر خروجها. قد يفشل التثبيت التقليدي غير المقفل بسبب الحركة الدقيقة عند واجهة العظم والغرسة، مما يؤدي إلى ارتخاء المسامير أو خروجها. حتى تركيبات الصفائح المقفلة، المصممة لإنشاء تركيب ثابت الزاوية مستقل عن ضغط الصفيحة على العظم، قد تعاني من سحب المسامير إذا كان المخزون العظمي الأساسي غير كافٍ. يستلزم هذا الأمر دراسة متأنية لتصميم الغرسات، وتعزيز التثبيت، ومبادئ توزيع الحمل في التخطيط الجراحي.
الأسباب وعوامل الخطر لكسور الهشاشة
تحدث كسور الهشاشة عندما يكون العظم ضعيفًا جدًا بحيث لا يستطيع تحمل الضغوط اليومية العادية أو الصدمات الخفيفة. السبب الرئيسي وراء هذا الضعف هو هشاشة العظام، ولكن هناك عوامل أخرى تساهم في ذلك. فهم هذه الأسباب والعوامل أمر بالغ الأهمية للوقاية والعلاج.
أسباب رئيسية لضعف العظام:
-
هشاشة العظام (Osteoporosis):
- التقدم في العمر: مع التقدم في السن، يتباطأ معدل بناء العظام بينما يستمر معدل هدمها أو يتسارع، مما يؤدي إلى فقدان صافي في كتلة العظام.
- نقص هرمون الإستروجين: بعد انقطاع الطمث لدى النساء، ينخفض مستوى الإستروجين بشكل حاد، وهو هرمون يلعب دورًا رئيسيًا في الحفاظ على كثافة العظام. هذا هو السبب الأكثر شيوعًا لهشاشة العظام لدى النساء.
- نقص هرمون التستوستيرون: لدى الرجال، يمكن أن يؤدي انخفاض مستويات التستوستيرون إلى فقدان كثافة العظام.
- نقص الكالسيوم وفيتامين د: الكالسيوم هو المكون الرئيسي للعظام، وفيتامين د ضروري لامتصاص الكالسيوم. يؤدي نقصهما إلى ضعف العظام.
- بعض الحالات الطبية: مثل فرط نشاط الغدة الدرقية أو جارات الدرقية، أمراض الكلى المزمنة، أمراض الجهاز الهضمي التي تؤثر على امتصاص العناصر الغذائية (مثل مرض كرون والتهاب القولون التقرحي)، مرض السكري، وبعض أنواع السرطان.
-
لين العظام (Osteomalacia):
- يحدث بسبب نقص شديد في فيتامين د أو مشكلات في امتصاصه، مما يؤدي إلى ضعف تمعدن العظام. العظام تكون لينة وليست هشة بالضرورة.
-
مرض باجيت (Paget's Disease of Bone):
- اضطراب مزمن يؤثر على عملية إعادة تشكيل العظام، مما يؤدي إلى نمو عظام جديدة بشكل غير طبيعي وضعيف، وتكون العظام المتأثرة أكبر وأضعف وأكثر عرضة للكسر.
-
الأورام النقيلية في العظام:
- يمكن أن تنتشر الخلايا السرطانية من أجزاء أخرى من الجسم إلى العظام، مما يضعفها ويجعلها عرضة للكسور المرضية.
عوامل الخطر التي تزيد من احتمالية الإصابة بكسور الهشاشة:
- الجنس: النساء أكثر عرضة للإصابة بهشاشة العظام وكسورها، خاصة بعد انقطاع الطمث.
- العمر: يزداد خطر الإصابة بالكسور مع التقدم في العمر.
- التاريخ العائلي: وجود تاريخ عائلي للإصابة بهشاشة العظام أو كسور الورك يزيد من خطر الإصابة.
- العرق: الأشخاص من أصول قوقازية وآسيوية أكثر عرضة للإصابة.
- النحافة الشديدة: انخفاض مؤشر كتلة الجسم (BMI) يرتبط بضعف كثافة العظام.
- نمط الحياة:
- قلة النشاط البدني: عدم ممارسة التمارين الرياضية المنتظمة، خاصة تمارين تحمل الوزن، يضعف العظام.
- التدخين: يقلل التدخين من كثافة العظام ويزيد من خطر الكسور.
- الإفراط في تناول الكحول: يؤثر سلبًا على صحة العظام ويزيد من خطر السقوط.
- النظام الغذائي السيئ: نقص الكالسيوم وفيتامين د في النظام الغذائي.
- الأدوية:
- الكورتيكوستيرويدات (الكورتيزون): الاستخدام طويل الأمد بجرعات عالية يضعف العظام بشكل كبير.
- بعض أدوية الصرع: يمكن أن تؤثر على امتصاص فيتامين د.
- مثبطات مضخة البروتون (PPIs): المستخدمة لعلاج حرقة المعدة، قد تؤثر على امتصاص الكالسيوم.
- بعض أدوية علاج السرطان: يمكن أن تؤثر على كثافة العظام.
- الأمراض المزمنة:
- التهاب المفاصل الروماتويدي: يزيد من خطر هشاشة العظام.
- التليف الكيسي: يؤثر على امتصاص العناصر الغذائية.
- مرض الانسداد الرئوي المزمن (COPD): غالبًا ما يرتبط بانخفاض كثافة العظام.
فهم هذه الأسباب وعوامل الخطر يمكّن الأستاذ الدكتور محمد هطيف وفريقه من تقديم استراتيجيات وقائية وعلاجية مخصصة لكل مريض، بهدف ليس فقط علاج الكسر الحالي، بل أيضًا منع حدوث كسور مستقبلية والحفاظ على جودة حياة المريض.
الأعراض والعلامات التحذيرية لكسور الهشاشة
غالبًا ما توصف هشاشة العظام بأنها "المرض الصامت" لأنها لا تسبب أعراضًا واضحة في مراحلها المبكرة. لا يدرك الكثير من الأشخاص أنهم مصابون بهشاشة العظام إلا بعد تعرضهم لكسر هشاشة، والذي يمكن أن يكون مؤلمًا ومغيرًا للحياة. ومع ذلك، هناك بعض الأعراض والعلامات التحذيرية التي قد تشير إلى وجود هشاشة العظام أو خطر الإصابة بكسور الهشاشة.
أعراض وعلامات هشاشة العظام قبل حدوث الكسر:
- فقدان الطول بمرور الوقت: قد يلاحظ الأشخاص أنهم أصبحوا أقصر ببضع سنتيمترات، وهذا غالبًا ما يكون نتيجة لكسور انضغاطية صغيرة وغير مؤلمة في الفقرات.
- تغير في وضعية الجسم (الحداب): قد يؤدي انهيار الفقرات إلى تقوس الظهر بشكل ملحوظ، مما يعطي مظهرًا "متحدبًا" أو "ظهر الأرملة".
- آلام الظهر المزمنة غير المبررة: على الرغم من أن العديد من كسور الفقرات صامتة، إلا أن بعضها يمكن أن يسبب آلامًا مزمنة في الظهر، خاصة إذا كانت هناك كسور متعددة أو انهيار كبير في الفقرة.
- سهولة الكسر: إذا تعرضت لكسر من صدمة طفيفة (مثل السقوط من ارتفاع الوقوف أو أقل)، فهذه علامة حمراء قوية على وجود هشاشة العظام.
- انحسار اللثة: قد يكون انخفاض كثافة عظم الفك علامة على هشاشة العظام، مما يؤدي إلى انحسار اللثة.
- ضعف قوة القبضة: بعض الدراسات تربط ضعف قوة القبضة بانخفاض كثافة العظام.
أعراض كسور الهشاشة الشائعة:
تختلف الأعراض بناءً على موقع الكسر، ولكن الألم الحاد هو السمة المشتركة.
-
كسور الفقرات (العمود الفقري):
- ألم حاد ومفاجئ في الظهر: غالبًا ما يزداد سوءًا عند الوقوف أو المشي ويتحسن عند الاستلقاء.
- ألم يمتد إلى الجوانب أو الأمام: قد يشعر المريض بألم يلف الجذع.
- فقدان الطول: قد يكون ملحوظًا بعد الكسر.
- حداب (تقوس الظهر) متزايد: مع مرور الوقت.
- في حالات نادرة: قد يسبب الكسر ضغطًا على الأعصاب، مما يؤدي إلى خدر، ضعف، أو وخز في الأطراف، أو مشكلات في التحكم في المثانة والأمعاء (حالة طارئة).
-
كسور الورك (الجزء العلوي من عظم الفخذ):
- ألم شديد في الفخذ أو الأربية: يزداد سوءًا عند محاولة تحريك الساق أو الوقوف.
- عدم القدرة على الوقوف أو المشي: بعد السقوط.
- قصر الساق المصابة: قد تبدو الساق أقصر من الأخرى.
- دوران الساق المصابة إلى الخارج: بشكل غير طبيعي.
- كدمات وتورم: في منطقة الورك.
-
كسور الرسغ (الطرف البعيد من الكعبرة):
- ألم حاد ومفاجئ في الرسغ: بعد السقوط على يد ممدودة.
- تشوه في الرسغ: قد يبدو الرسغ "متعرجًا" أو "غير طبيعي".
- تورم وكدمات: في منطقة الرسغ واليد.
- صعوبة في تحريك الرسغ أو الأصابع: أو إمساك الأشياء.
-
كسور الكتف (الجزء العلوي من عظم العضد):
- ألم شديد في الكتف: يزداد سوءًا مع أي حركة للذراع.
- تورم وكدمات: حول الكتف والذراع.
- عدم القدرة على تحريك الذراع: أو رفعها.
- تشوه في منطقة الكتف: في بعض الحالات.
إذا لاحظت أيًا من هذه الأعراض، خاصة بعد سقوط طفيف أو إصابة، فمن الضروري طلب الرعاية الطبية على الفور. التشخيص المبكر والعلاج المناسب لكسور الهشاشة يمكن أن يقلل من الألم، ويحسن النتائج الوظيفية، ويساعد في منع كسور مستقبلية. يشدد الأستاذ الدكتور محمد هطيف على أهمية الوعي بهذه العلامات والبحث عن استشارة طبية متخصصة لضمان أفضل إدارة لحالتك.
التشخيص الدقيق لكسور الهشاشة واضطرابات كثافة العظام
يعتمد التشخيص الفعال لكسور الهشاشة واضطرابات كثافة العظام على مزيج من التقييم السريري الشامل، والتصوير المتقدم، وقياسات كثافة العظام. يهدف التشخيص إلى تحديد الكسر بدقة، وتقييم جودة العظام الأساسية، وتحديد أي حالات طبية كامنة قد تساهم في ضعف العظام. يقدم الأستاذ الدكتور محمد هطيف نهجًا تشخيصيًا متكاملاً لضمان رعاية دقيقة وموجهة.
1. التاريخ المرضي والفحص السريري:
- التاريخ المرضي المفصل: يسأل الدكتور هطيف عن أي كسور سابقة، خاصة تلك التي حدثت من صدمة طفيفة، وعن تاريخ العائلة من هشاشة العظام، وعن الأدوية التي يتناولها المريض (خاصة الكورتيكوستيرويدات أو أدوية أخرى تؤثر على العظام)، وعن نمط الحياة (التدخين، الكحول، النشاط البدني)، وعن أي أمراض مزمنة.
- أعراض الكسر: يتم الاستفسار عن طبيعة الألم، وموقعه، ومتى بدأ، وما الذي يجعله أسوأ أو أفضل.
- الفحص السريري: يتضمن تقييمًا شاملاً للوضع العام للمريض، وفحصًا للعظام والمفاصل المتأثرة، وتقييمًا للوظيفة العصبية إذا كان هناك اشتباه في إصابة العمود الفقري. قد يلاحظ الدكتور هطيف فقدانًا في الطول، أو حدابًا (تقوس الظهر)، أو تشوهًا في الأطراف.
2. الفحوصات التصويرية:
تُعد الفحوصات التصويرية حجر الزاوية في تشخيص كسور الهشاشة وتحديد خصائصها.
- الأشعة السينية القياسية (X-rays):
- هي الخطوة الأولى والأساسية لتأكيد وجود الكسر وتحديد موقعه ونمطه.
- تُؤخذ على الأقل صورتان متعامدتان (أمامية وجانبية) للتقييم الأولي.
- يمكن أن تظهر علامات غير مباشرة لهشاشة العظام مثل ترقق القشرة العظمية أو زيادة شفافية العظم.
- التصوير المقطعي المحوسب (CT Scan):
- إعادة بناء ثلاثية الأبعاد (3D Reconstructions): لا تقدر بثمن في الكسور المعقدة أو المفتتة (مثل كسور الجزء العلوي من العضد، أو هضبة الظنبوب، أو الحُق)، حيث تساعد في فهم مورفولوجيا الكسر وتخطيط استراتيجيات التخفيض.
- تقييم مخزون العظام: يمكن أن يوفر تقييمًا نوعيًا لكثافة العظام ويحدد مناطق ترقق القشرة أو التفتت الواسع.
- كسور العمود الفقري: ضروري لتقييم انضغاط القناة الشوكية، وسلامة العناصر الخلفية، وتخطيط مسارات مسامير البديكلات.
- التصوير بالرنين المغناطيسي (MRI):
- يستخدم بشكل أساسي لكسور العمود الفقري للتمييز بين كسور الفقرات الحادة والمزمنة، وتقييم إصابة الأربطة، وتقييم انضغاط الحبل الشوكي أو الوذمة (التورم).
- يستخدم بشكل أقل شيوعًا لكسور الأطراف ما لم يشتبه في إصابة الأنسجة الرخوة (مثل تمزق الكفة المدورة مع كسر الجزء العلوي من العضد) أو كسر خفي.
3. قياس كثافة العظام (DEXA Scan):
- إذا لم يتم إجراؤه مسبقًا، يجب الحصول على فحص DEXA بعد علاج الكسر لتشخيص هشاشة العظام وتوجيه الإدارة الطبية لمنع كسور مستقبلية.
- لا يُعد عادةً جزءًا من التخطيط الحاد قبل الجراحة لنوع الكسر، ولكنه حاسم لإدارة صحة العظام على المدى الطويل.
- مؤشر T-score: يستخدم لتشخيص هشاشة العظام (T-score ≤ -2.5) أو لين العظام (T-score بين -1.0 و -2.5).
4. الفحوصات المخبرية:
- قد يطلب الدكتور هطيف فحوصات دم لتقييم مستويات الكالسيوم، وفيتامين د، ووظائف الكلى، ووظائف الغدة الدرقية وجارات الدرقية، وغيرها من المؤشرات التي قد تكشف عن أسباب ثانوية لضعف العظام.
5. تقييم جودة العظام واختيار الغرسات:
- ما وراء مؤشر T-score: بينما يوفر فحص DEXA كثافة العظام، فإنه لا يلتقط جودة العظام بالكامل. التقييم النوعي من الأشعة المقطعية (مثل سمك القشرة، نمط التربيق) يوجه اختيار الغرسة.
- التقنيات المتقدمة: تقنيات مثل تحليل العناصر المحدودة (FEA) أو التصوير المقطعي الكمي (QCT) هي أدوات بحثية ولكنها تحمل وعدًا لتنبؤ أكثر دقة بقوة العظام قبل الجراحة.
من خلال هذا النهج الشامل، يضمن الأستاذ الدكتور محمد هطيف تشخيصًا دقيقًا لكسور الهشاشة، مما يمهد الطريق لخطة علاجية مخصصة وفعالة تهدف إلى استعادة الوظيفة ومنع تكرار الكسور.
العلاج الشامل لكسور الهشاشة
يتطلب علاج كسور الهشاشة نهجًا متعدد الأوجه، يوازن بين خصائص الكسر، والحالات المرضية المصاحبة للمريض، ومتطلباته الوظيفية، وجودة العظام. يقدم الأستاذ الدكتور محمد هطيف في صنعاء مجموعة واسعة من الخيارات العلاجية، بدءًا من الإدارة غير الجراحية وصولاً إلى التدخلات الجراحية المتقدمة، مع التركيز على الرعاية الشخصية والنتائج المثلى.
1. العلاج غير الجراحي (التحفظي):
يُعد العلاج غير الجراحي هو الخيار الأول للعديد من كسور الهشاشة، خاصة تلك المستقرة أو التي لا تسبب أعراضًا شديدة.
-
مؤشرات العلاج غير الجراحي:
- الكسور المستقرة: الكسور ذات الحد الأدنى من الإزاحة، أو أنماط الكسور المستقرة بطبيعتها، أو تلك التي تحقق الاستقرار بالتثبيت الخارجي (مثل الجبيرة أو الجبس).
- الحد الأدنى من الإزاحة/الزاوية: الكسور التي يكون فيها التشوه مقبولاً ومن غير المحتمل أن يؤدي إلى ضعف وظيفي طويل الأمد أو ألم.
- الألم القابل للتحكم: الكسور التي يمكن السيطرة على ألمها بشكل كافٍ باستخدام المسكنات والتثبيت، دون اللجوء إلى الجراحة.
- مخاطر جراحية عالية: المرضى الذين يعانون من أمراض مصاحبة شديدة (مثل أمراض القلب المتقدمة، ضعف الرئة الشديد) حيث تفوق مخاطر التخدير والجراحة الفوائد المحتملة، شريطة أن يكون الكسر مستقرًا ويمكن إدارة الحالة بدون جراحة.
- قيود وظيفية: المرضى الذين يعانون من قيود وظيفية شديدة موجودة مسبقًا (مثل عدم القدرة على المشي، الخرف الشديد) حيث قد لا يحسن التدخل الجراحي بشكل كبير من جودة حياتهم أو وظيفتهم بشكل عام.
-
أمثلة على العلاج غير الجراحي:
- مسكنات الألم: الأدوية غير الستيرويدية المضادة للالتهابات (NSAIDs)، الباراسيتامول، وفي بعض الحالات الأفيونات تحت إش
كسور العظام المعقدة وإصابات الحوادث ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات الكسور المعقدة وإنقاذ الأطراف.
مواضيع أخرى قد تهمك


