الخلاصة الطبية السريعة: هشاشة العظام هي حالة طبية تجعل العظام ضعيفة وهشة، مما يزيد من خطر الكسور حتى من السقوط البسيط. يشمل العلاج تغييرات في نمط الحياة، مكملات الكالسيوم وفيتامين د، والأدوية التي تقوي العظام وتقلل من خطر الكسور، مع التركيز على الوقاية والمتابعة الدورية.
مقدمة: فهم هشاشة العظام ودور الأستاذ الدكتور محمد هطيف
تُعد هشاشة العظام (Osteoporosis) حالة مرضية صامتة تُصيب ملايين الأشخاص حول العالم، وتُعرف بأنها ضعف تدريجي في كثافة العظام يجعلها أكثر عرضة للكسور حتى من أبسط الصدمات أو السقوط. في كثير من الأحيان، لا تظهر أعراض واضحة لهشاشة العظام إلا بعد حدوث كسر، مما يجعل التشخيص المبكر والوقاية أمرًا حيويًا للحفاظ على جودة الحياة.
تُشكل هشاشة العظام تحديًا صحيًا كبيرًا، حيث يمكن أن تؤدي الكسور الناتجة عنها إلى آلام مزمنة، إعاقة، وفقدان الاستقلالية. تُعتبر كسور العمود الفقري، الورك، والمعصم هي الأكثر شيوعًا وخطورة. لكن الخبر السار هو أنه يمكن إدارة هشاشة العظام بفعالية، بل والوقاية منها في كثير من الحالات، من خلال فهم الأسباب، تبني نمط حياة صحي، والالتزام بالرعاية الطبية المتخصصة.
في هذا الدليل الشامل، سنستكشف كل جانب من جوانب هشاشة العظام، بدءًا من البنية التشريحية للعظام، مرورًا بالأسباب وعوامل الخطر، الأعراض، طرق التشخيص، وصولًا إلى أحدث خيارات العلاج والوقاية. يلتزم الأستاذ الدكتور محمد هطيف، أحد أبرز أطباء العظام في صنعاء واليمن، بتقديم أعلى مستويات الرعاية الصحية لمرضى هشاشة العظام، مستندًا إلى خبرته الواسعة وأحدث الأبحاث العلمية لضمان حصول كل مريض على خطة علاجية مخصصة وفعالة. إن هدفنا هو تمكينك بالمعرفة اللازمة لاتخاذ قرارات مستنيرة بشأن صحة عظامك.
التشريح: كيف تعمل عظامنا وكيف تتأثر بالهشاشة
لفهم هشاشة العظام، من الضروري أولًا أن نُلقي نظرة على البنية المعقدة والديناميكية للعظام. العظام ليست مجرد هياكل صلبة تدعم الجسم، بل هي أنسجة حية تتجدد باستمرار وتلعب أدوارًا حيوية في الجسم، بما في ذلك حماية الأعضاء الداخلية، تخزين المعادن (خاصة الكالسيوم والفوسفور)، وإنتاج خلايا الدم.
تركيب العظام ووظائفها
تتكون العظام بشكل أساسي من:
- المادة العضوية: تتكون في معظمها من ألياف الكولاجين، التي تمنح العظام المرونة والقوة.
- المادة غير العضوية: تتكون بشكل أساسي من بلورات هيدروكسي أباتيت (Hydroxyapatite)، وهي مركب من الكالسيوم والفوسفات يمنح العظام صلابتها وقوتها.
هناك نوعان رئيسيان من الأنسجة العظمية:
- العظم القشري (Cortical Bone): يُعرف أيضًا بالعظم الكثيف، ويُشكل حوالي 80% من كتلة الهيكل العظمي. يتميز بكونه صلبًا ومضغوطًا، ويُشكل الطبقة الخارجية لمعظم العظام.
- العظم التربيقي (Trabecular Bone): يُعرف أيضًا بالعظم الإسفنجي، ويُشكل حوالي 20% من كتلة الهيكل العظمي. يتميز بوجود شبكة داخلية من الصفائح العظمية (trabeculae) التي تُشبه قرص العسل، مما يجعله أخف وزنًا وأكثر مسامية. يوجد هذا النوع من العظام في نهايات العظام الطويلة وداخل الفقرات.
عملية إعادة تشكيل العظام (Bone Remodeling)
العظام ليست ثابتة، بل تخضع لعملية مستمرة تُسمى "إعادة تشكيل العظام" أو "دورة بناء العظم وهدمه". هذه العملية الحيوية تضمن أن تكون العظام قوية وصحية وتستجيب للاحتياجات الفسيولوجية للجسم. تتضمن هذه العملية نوعين رئيسيين من الخلايا:
- بانيات العظم (Osteoblasts): خلايا مسؤولة عن بناء أنسجة عظمية جديدة.
- ناقضات العظم (Osteoclasts): خلايا مسؤولة عن امتصاص وتكسير الأنسجة العظمية القديمة أو التالفة.
في الشخص السليم، تكون عملية بناء العظم متوازنة مع عملية هدمه، مما يحافظ على كثافة العظام وقوتها. يصل الشخص إلى ذروة كثافة العظام في أواخر العشرينات أو أوائل الثلاثينات من العمر. بعد ذلك، تبدأ كثافة العظام في الانخفاض تدريجيًا مع التقدم في العمر.
كيف تؤثر هشاشة العظام على العظام
عند الإصابة بهشاشة العظام، يختل التوازن بين بانيات العظم وناقضات العظم. تصبح عملية هدم العظم أسرع من عملية بنائه، مما يؤدي إلى فقدان تدريجي في كثافة العظام. يصبح العظم التربيقي، نظرًا لطبيعته المسامية، أكثر تأثرًا بهذا الخلل، حيث تتسع الفراغات وتصبح الجدران العظمية أرق وأضعف. يؤدي هذا إلى:
- انخفاض كثافة المعادن في العظام (BMD): تصبح العظام أقل كثافة وأكثر هشاشة.
- تدهور البنية المجهرية للعظام: تتغير الشبكة الداخلية للعظم، مما يقلل من قدرتها على تحمل الضغط.
نتيجة لذلك، تصبح العظام، وخاصة العمود الفقري والورك والمعصم، عرضة للكسور حتى من صدمات خفيفة جدًا. فهم هذه الآلية هو الخطوة الأولى نحو تقدير أهمية الوقاية والعلاج المبكر.
الأسباب وعوامل الخطر لهشاشة العظام
تُعد هشاشة العظام حالة معقدة تنتج عن مزيج من العوامل الوراثية، الهرمونية، الغذائية، ونمط الحياة. بينما لا يمكن تغيير بعض عوامل الخطر، يمكن التحكم في الكثير منها للوقاية من المرض أو إبطاء تقدمه. يشدد الأستاذ الدكتور محمد هطيف على أهمية تحديد عوامل الخطر لكل مريض لوضع خطة وقائية وعلاجية فعالة.
عوامل الخطر غير القابلة للتعديل
هذه العوامل خارجة عن سيطرة الفرد:
- الجنس: النساء أكثر عرضة للإصابة بهشاشة العظام من الرجال، خاصة بعد انقطاع الطمث.
- العمر: يزداد خطر الإصابة بهشاشة العظام مع التقدم في العمر، حيث تنخفض كثافة العظام بشكل طبيعي بعد سن الثلاثين.
- التاريخ العائلي: وجود تاريخ عائلي للإصابة بهشاشة العظام أو كسور الورك يزيد من خطر الإصابة.
- العرق: الأشخاص من أصول قوقازية وآسيوية أكثر عرضة للإصابة.
- حجم الجسم: الأشخاص ذوو البنية النحيلة وصغار الحجم لديهم كتلة عظمية أقل وبالتالي يكونون أكثر عرضة.
- انقطاع الطمث المبكر: انخفاض مستويات هرمون الإستروجين بعد انقطاع الطمث يؤدي إلى تسارع فقدان العظام.
- بعض الأمراض المزمنة: مثل فرط نشاط الغدة الدرقية، فرط نشاط الغدة الجار درقية، الداء الزلاقي، أمراض الأمعاء الالتهابية، أمراض الكلى المزمنة، والتهاب المفاصل الروماتويدي.
عوامل الخطر القابلة للتعديل (يمكن التحكم بها)
يمكن التحكم في هذه العوامل أو تغييرها لتقليل خطر الإصابة:
- نقص الكالسيوم وفيتامين د: الكالسيوم هو المكون الأساسي للعظام، وفيتامين د ضروري لامتصاص الكالسيوم. يؤدي نقصهما إلى ضعف العظام.
- قلة النشاط البدني: العظام تحتاج إلى التحميل والضغط للحفاظ على قوتها. نمط الحياة الخامل يساهم في فقدان كثافة العظام.
- التدخين: يضر التدخين بالصحة العامة للعظام ويقلل من قدرة الجسم على امتصاص الكالسيوم.
- الإفراط في تناول الكحول: يمكن أن يؤثر الكحول سلبًا على قدرة الجسم على امتصاص الكالسيوم وفيتامين د، ويقلل من نشاط بانيات العظم.
- بعض الأدوية: الاستخدام طويل الأمد لبعض الأدوية مثل الكورتيكوستيرويدات الفموية (البريدنيزون)، بعض أدوية علاج الصرع، مثبطات مضخة البروتون، الهيبارين، وبعض أدوية علاج السرطان يمكن أن يزيد من خطر هشاشة العظام.
- اضطرابات الأكل: مثل فقدان الشهية العصبي (Anorexia Nervosa) أو الشره المرضي (Bulimia Nervosa) يمكن أن يؤدي إلى نقص التغذية الشديد وفقدان كثافة العظام.
- انخفاض مستويات هرمون التستوستيرون لدى الرجال: يمكن أن يؤدي إلى فقدان العظام.
- الوزن المنخفض بشكل مفرط: مؤشر كتلة الجسم (BMI) الأقل من 18.5 يرتبط بزيادة خطر الإصابة.
- الاستهلاك المفرط للكافيين: قد يؤثر على امتصاص الكالسيوم.
إن فهم هذه العوامل يمكّن الأفراد من اتخاذ خطوات استباقية للوقاية، ويساعد الأستاذ الدكتور محمد هطيف وفريقه في تصميم برامج رعاية شخصية تستهدف عوامل الخطر المحددة لكل مريض.
الأعراض وعلامات التحذير: كيف تكتشف هشاشة العظام الصامتة
تُعرف هشاشة العظام غالبًا بـ "المرض الصامت" لأنها عادةً لا تُظهر أي أعراض واضحة في مراحلها المبكرة. قد لا يدرك الشخص أنه مصاب بها إلا بعد حدوث كسر في العظم، والذي قد يكون نتيجة لسقوط بسيط أو حتى دون سبب واضح. ومع ذلك، هناك بعض العلامات والأعراض التي قد تُشير إلى وجود هشاشة العظام المتقدمة أو خطر الإصابة بها.
الأعراض الشائعة لهشاشة العظام المتقدمة
- آلام الظهر: يمكن أن تكون آلام الظهر حادة ومفاجئة إذا حدث كسر انضغاطي في الفقرات، أو مزمنة وخفيفة نتيجة لتآكل العظام وتغيرات في بنية العمود الفقري.
- فقدان الطول بمرور الوقت: تُعد هذه علامة شائعة، حيث يمكن أن تتسبب كسور الانضغاط في الفقرات في تقصير العمود الفقري تدريجيًا. قد يلاحظ الشخص أنه أصبح أقصر ببضع سنتيمترات.
- انحناء القامة (حداب الظهر أو "حدبة الأرملة"): مع تكرار كسور الفقرات الانضغاطية، قد يتخذ العمود الفقري شكلًا منحنيًا إلى الأمام، مما يؤدي إلى وضعية منحدبة.
-
سهولة حدوث الكسور:
هذه هي العلامة الأكثر شيوعًا وخطورة. قد تحدث الكسور نتيجة لصدمة خفيفة جدًا لا تكفي عادةً لكسر عظم سليم، أو حتى من مجرد السقوط من ارتفاع الوقوف. تشمل المواقع الشائعة للكسور:
- العمود الفقري: كسور انضغاطية في الفقرات.
- الورك: كسور الورك غالبًا ما تكون خطيرة وتتطلب جراحة.
- المعصم: كسور كوليس (Colles' fractures) شائعة بعد السقوط على يد ممدودة.
- الكتف: كسور عظم العضد القريب.

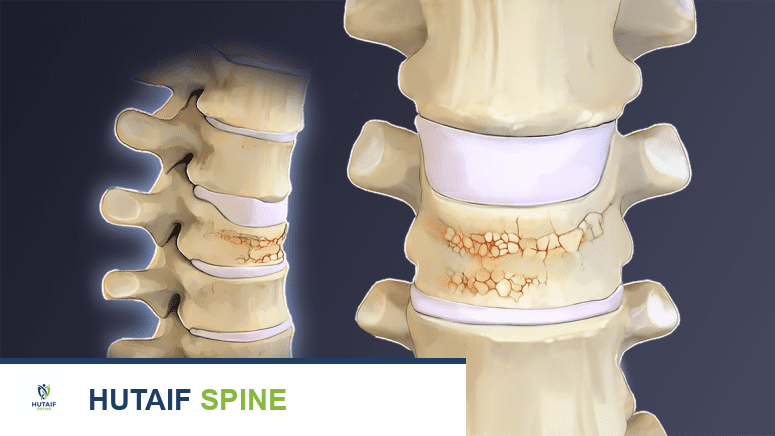
تُظهر هذه الصورة كسورًا انضغاطية في الفقرات، وهي إحدى العلامات الشائعة والمؤلمة لهشاشة العظام، مما يؤكد على أهمية التشخيص المبكر.
متى يجب عليك زيارة الطبيب
نظرًا للطبيعة الصامتة للمرض، ينصح الأستاذ الدكتور محمد هطيف بضرورة الانتباه إلى عوامل الخطر والخضوع للفحص الدوري، خاصة إذا كنت:
- امرأة تجاوزت سن اليأس.
- رجلًا تجاوز سن الخمسين ولديك عوامل خطر.
- قد تعرضت لكسر عظمي من صدمة خفيفة.
- تلاحظ فقدانًا في الطول أو انحناءً في قوامك.
- لديك تاريخ عائلي قوي لهشاشة العظام.
- تتناول أدوية معروفة بتأثيرها على كثافة العظام.
التشخيص المبكر من قبل متخصص مثل الأستاذ الدكتور محمد هطيف يمكن أن يُحدث فرقًا كبيرًا في إدارة المرض والوقاية من مضاعفاته الخطيرة.
التشخيص: الكشف المبكر عن هشاشة العظام بدقة
يُعد التشخيص الدقيق والمبكر لهشاشة العظام أمرًا بالغ الأهمية للوقاية من الكسور الخطيرة وتحسين جودة حياة المريض. في عيادة الأستاذ الدكتور محمد هطيف، يتم استخدام أحدث التقنيات التشخيصية والمعايير العالمية لتقييم صحة العظام وتحديد مدى هشاشتها.
1. التاريخ الطبي والفحص البدني
يبدأ التشخيص بمناقشة شاملة للتاريخ الطبي للمريض، بما في ذلك:
- التاريخ العائلي: هل هناك حالات هشاشة عظام أو كسور في العائلة؟
- الأدوية الحالية والسابقة: هل يتناول المريض أي أدوية تؤثر على صحة العظام (مثل الكورتيكوستيرويدات)؟
- نمط الحياة: العادات الغذائية، مستوى النشاط البدني، التدخين، استهلاك الكحول.
- التاريخ الهرموني: بالنسبة للنساء، تاريخ الدورة الشهرية وانقطاع الطمث.
- الأمراض المزمنة: وجود أي حالات طبية تؤثر على كثافة العظام.
يُجرى فحص بدني لتقييم القامة، وجود أي انحناء في العمود الفقري، أو علامات ضعف العضلات.
2. قياس كثافة المعادن في العظام (BMD)
يُعد هذا الفحص هو المعيار الذهبي لتشخيص هشاشة العظام.
-
فحص امتصاص الأشعة السينية ثنائي الطاقة (DEXA Scan):
- ما هو؟ هو فحص غير مؤلم وسريع يستخدم جرعة منخفضة جدًا من الأشعة السينية لقياس كثافة المعادن في العظام، عادةً في الورك والعمود الفقري.
- لماذا هو مهم؟ يُعتبر الأكثر دقة في تحديد كثافة العظام وتوقع خطر الكسر.
-
نتائج الفحص:
تُقدم نتائج DEXA في شكل "درجة T" و "درجة Z":
-
درجة T (T-score):
تُقارن كثافة عظامك بمتوسط كثافة العظام لدى شاب سليم في ذروة كثافة العظام.
- -1.0 فما فوق: كثافة عظام طبيعية.
- -1.0 إلى -2.5: نقص كثافة العظام (Osteopenia)، وهي مرحلة سابقة لهشاشة العظام.
- -2.5 فما دون: هشاشة العظام.
- درجة Z (Z-score): تُقارن كثافة عظامك بمتوسط كثافة العظام لأشخاص من نفس العمر والجنس والحجم. تُستخدم عادةً للأطفال والشباب والنساء في فترة ما قبل انقطاع الطمث، وقد تُشير إلى وجود سبب ثانوي لفقدان العظام إذا كانت منخفضة.
-
درجة T (T-score):
تُقارن كثافة عظامك بمتوسط كثافة العظام لدى شاب سليم في ذروة كثافة العظام.
3. الفحوصات المخبرية (تحاليل الدم والبول)
قد يطلب الدكتور محمد هطيف مجموعة من التحاليل لاستبعاد الأسباب الثانوية لهشاشة العظام أو لتقييم الصحة العامة:
- مستويات الكالسيوم والفوسفور في الدم: لتقييم توازن المعادن.
- مستويات فيتامين د: لتقييم كفاية الفيتامين الضروري لامتصاص الكالسيوم.
- هرمون الغدة الدرقية (TSH) وهرمون الغدة الجار درقية (PTH): لاستبعاد اضطرابات الغدد الصماء.
- وظائف الكلى والكبد: لاستبعاد الأمراض التي تؤثر على استقلاب العظام.
- علامات دوران العظام (Bone Turnover Markers): بعض التحاليل يمكن أن تُشير إلى معدل بناء وهدم العظام.
- فحص البروتين في البول: لاستبعاد حالات مثل المايلوما المتعددة.
4. أدوات تقييم خطر الكسر
- أداة FRAX: هي أداة حاسوبية تُستخدم لتقدير احتمالية تعرض الشخص لكسر رئيسي متعلق بهشاشة العظام (في الورك، العمود الفقري، الكتف، أو الرسغ) على مدى السنوات العشر القادمة، بناءً على عوامل الخطر السريرية ونتائج DEXA.
من خلال هذه التقييمات الشاملة، يمكن للأستاذ الدكتور محمد هطيف وفريقه تحديد ما إذا كنت مصابًا بهشاشة العظام، وتقييم شدتها، وتحديد أفضل مسار علاجي لك.
العلاج والخيارات المتاحة: استعادة قوة عظامك
الهدف الأساسي من علاج هشاشة العظام هو منع الكسور، تقليل الألم، والحفاظ على كثافة العظام أو زيادتها. يضع الأستاذ الدكتور محمد هطيف خططًا علاجية فردية وشاملة، تجمع بين التعديلات في نمط الحياة، المكملات الغذائية، والأدوية، مع الأخذ في الاعتبار حالة كل مريض وعوامل الخطر لديه.
1. تعديلات نمط الحياة (الركيزة الأساسية للعلاج)
تُعتبر هذه التعديلات ضرورية لجميع مرضى هشاشة العظام، وحتى للأشخاص المعرضين للخطر:
-
التغذية السليمة:
- الكالسيوم: يجب التأكد من الحصول على كمية كافية من الكالسيوم، حوالي 1000-1200 ملغ يوميًا للبالغين، من مصادر مثل منتجات الألبان، الخضروات الورقية الخضراء، الأسماك المعلبة (السردين والسلمون مع العظام)، الأطعمة المدعمة بالكالسيوم.
- فيتامين د: ضروري لامتصاص الكالسيوم. الهدف هو 600-800 وحدة دولية يوميًا للبالغين، ويمكن الحصول عليه من التعرض لأشعة الشمس، الأسماك الدهنية، والأطعمة المدعمة.
-
النشاط البدني المنتظم:
- تمارين تحمل الوزن: مثل المشي، الركض الخفيف، الرقص، صعود الدرج. تساعد على تقوية العظام.
- تمارين تقوية العضلات: باستخدام الأوزان الخفيفة أو أشرطة المقاومة.
- تمارين التوازن والمرونة: مثل التاي تشي واليوجا، لتقليل خطر السقوط.
- الإقلاع عن التدخين: يحسن صحة العظام بشكل كبير.
- الحد من استهلاك الكحول: يقلل من التأثيرات السلبية على كثافة العظام.
2. المكملات الغذائية
في حال عدم الحصول على كمية كافية من الكالسيوم وفيتامين د من النظام الغذائي وأشعة الشمس، قد يوصي الدكتور محمد هطيف بالمكملات:
- مكملات الكالسيوم: كربونات الكالسيوم أو سترات الكالسيوم.
- مكملات فيتامين د: وخاصة فيتامين د3 (كولي كالسيفيرول).
3. الأدوية (خيارات علاجية متقدمة)
تُستخدم الأدوية لتقليل معدل فقدان العظام أو لزيادة تكوين العظام. يتم اختيار الدواء بناءً على شدة هشاشة العظام، عوامل الخطر، وحالة المريض الصحية العامة.
-
مضادات الامتصاص (Antiresorptive Medications): تُبطئ عملية هدم العظام.
-
البيسفوسفونات (Bisphosphonates):
هي الأكثر شيوعًا وفعالية. تُؤخذ عن طريق الفم (مثل أليندرونات، ريزيدرونات، إيباندرونات) أو عن طريق الحقن الوريدي (مثل حمض الزوليدرونيك).
- آلية العمل: تلتصق بسطح العظم وتُثبط عمل ناقضات العظم.
- الآثار الجانبية المحتملة: حرقة في المعدة، آلام في العضلات والمفاصل، وفي حالات نادرة، نخر عظم الفك أو كسور الفخذ غير النمطية.
-
دينوسوماب (Denosumab - Prolia):
حقنة تحت الجلد تُعطى كل 6 أشهر.
- آلية العمل: جسم مضاد أحادي النسيلة يُثبط عمل ناقضات العظم.
- الآثار الجانبية المحتملة: آلام في الظهر والعضلات، عدوى المسالك البولية، وفي حالات نادرة، نخر عظم الفك.
-
معدلات مستقبلات الإستروجين الانتقائية (SERMs - Raloxifene):
- آلية العمل: تعمل مثل الإستروجين في العظام لزيادة كثافتها، ولكنها لا تعمل بنفس الطريقة في الأنسجة الأخرى.
- الآثار الجانبية المحتملة: هبات ساخنة، تشنجات في الساق، وزيادة خطر الجلطات الدموية.
-
العلاج بالهرمونات البديلة (Hormone Replacement Therapy - HRT):
- آلية العمل: الإستروجين (مع أو بدون البروجسترون) يمكن أن يمنع فقدان العظام بعد انقطاع الطمث.
- الاعتبارات: يُستخدم بحذر بسبب المخاطر المحتملة (مثل زيادة خطر جلطات الدم، السكتة الدماغية، سرطان الثدي في بعض الحالات).
-
البيسفوسفونات (Bisphosphonates):
هي الأكثر شيوعًا وفعالية. تُؤخذ عن طريق الفم (مثل أليندرونات، ريزيدرونات، إيباندرونات) أو عن طريق الحقن الوريدي (مثل حمض الزوليدرونيك).
-
الأدوية البانية للعظام (Anabolic Medications): تُحفز تكوين عظم جديد.
-
نظائر هرمون الغدة الجار درقية (PTH Analogs - Teriparatide, Abaloparatide):
حقن يومية.
- آلية العمل: تُحفز بانيات العظم لتكوين عظم جديد. تُستخدم عادةً للحالات الشديدة من هشاشة العظام أو عندما تفشل العلاجات الأخرى.
- الاعتبارات: تُستخدم لفترة محدودة (سنتان).
-
روموسوزوماب (Romosozumab - Evenity):
حقنة شهرية.
- آلية العمل: له تأثير مزدوج؛ يزيد من تكوين العظام ويقلل من هدمها.
- الاعتبارات: يُستخدم لمدة 12 شهرًا فقط، وقد يرتبط بزيادة طفيفة في خطر مشاكل القلب والأوعية الدموية.
-
نظائر هرمون الغدة الجار درقية (PTH Analogs - Teriparatide, Abaloparatide):
حقن يومية.
4. إدارة الألم وعلاج الكسور
في حال حدوث كسر، يركز العلاج على:
- تخفيف الألم: باستخدام المسكنات، العلاج الطبيعي.
- دعم العظم المكسور: بالجبائر أو الدعامات.
- الجراحة: في حالات كسور الورك أو بعض كسور العمود الفقري، قد تكون الجراحة ضرورية لإصلاح العظم أو استبداله (مثل جراحة استبدال مفصل الورك).
- تقويم الفقرات (Vertebroplasty) أو رأب الحدب (Kyphoplasty): إجراءات جراحية طفيفة التوغل لحقن الأسمنت العظمي في الفقرات المكسورة لتخفيف الألم وتثبيت العمود الفقري.
يؤكد الأستاذ الدكتور محمد هطيف على أهمية المتابعة الدورية لتقييم فعالية العلاج، تعديل الجرعات إذا لزم الأمر، ومراقبة أي آثار جانبية. الهدف هو تحقيق أقصى قدر من النتائج بأقل قدر من المخاطر.
التعافي والعيش مع هشاشة العظام: استراتيجيات للتمكين
التعافي من هشاشة العظام ليس مجرد علاج للكسور، بل هو رحلة مستمرة تتطلب الت
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
المواضيع والفصول التفصيلية
تعمق في هذا الدليل من خلال الفصول التخصصية المرتبطة بـ msk-hutaif-هشاشة-العظام-دليلك-الشامل-للوقاية-والتشخيص-والعلاج-مع-الأستاذ-الدكتور-محمد-هطيف
