الخلاصة الطبية السريعة: نقص عظم الساق الخلقي هو حالة نادرة يولد فيها الطفل بقصبة ساق أقصر أو مفقودة جزئياً، مما يسبب اختلافاً في طول الساقين. يتضمن العلاج عادةً التدخل الجراحي مثل إعادة بناء الأطراف أو البتر، ويهدف إلى تحسين وظيفة الساق وتمكين الطفل من المشي والحركة بشكل أفضل.
مقدمة
يُعد نقص عظم الساق الخلقي، المعروف أيضاً بالضمور القصبي (Tibial Hemimelia)، حالة نادرة ومعقدة تصيب الأطفال منذ الولادة. في هذه الحالة، يولد الطفل بقصبة الساق (العظم الأكبر في الجزء السفلي من الساق) أقصر من المعتاد أو مفقودة كلياً. هذا الاختلاف في طول الساقين يمكن أن يؤثر بشكل كبير على قدرة الطفل على الوقوف والمشي واللعب، ويتطلب تدخلاً طبياً متخصصاً لضمان أفضل جودة حياة ممكنة.
تُقدر نسبة حدوث هذه الحالة بنحو 1 من كل مليون ولادة، مما يجعلها نادرة للغاية. وعلى الرغم من ندرتها، فإن فهم هذه الحالة وتشخيصها المبكر ووضع خطة علاجية شاملة أمر بالغ الأهمية. يتطلب التعامل مع نقص عظم الساق الخلقي فريقاً طبياً متعدد التخصصات، يضم جراح العظام المتخصص في الأطفال، وأخصائيي العلاج الطبيعي والوظيفي، وغيرهم.
في صنعاء، يُعد الأستاذ الدكتور محمد هطيف، خبير جراحة العظام، مرجعاً رئيسياً في تشخيص وعلاج حالات نقص عظم الساق الخلقي. بفضل خبرته الواسعة ومعرفته العميقة بأحدث التقنيات الجراحية وغير الجراحية، يقدم الدكتور هطيف رعاية شاملة ومتخصصة للأطفال المصابين بهذه الحالة، ويدعم الأسر في رحلتهم العلاجية.
يهدف هذا الدليل الشامل إلى تزويد الآباء بالمعلومات الضرورية حول نقص عظم الساق الخلقي، من الأسباب والأعراض إلى خيارات التشخيص والعلاج المتاحة، مع التركيز على أهمية الرعاية المتخصصة التي يقدمها الأستاذ الدكتور محمد هطيف.
التشريح
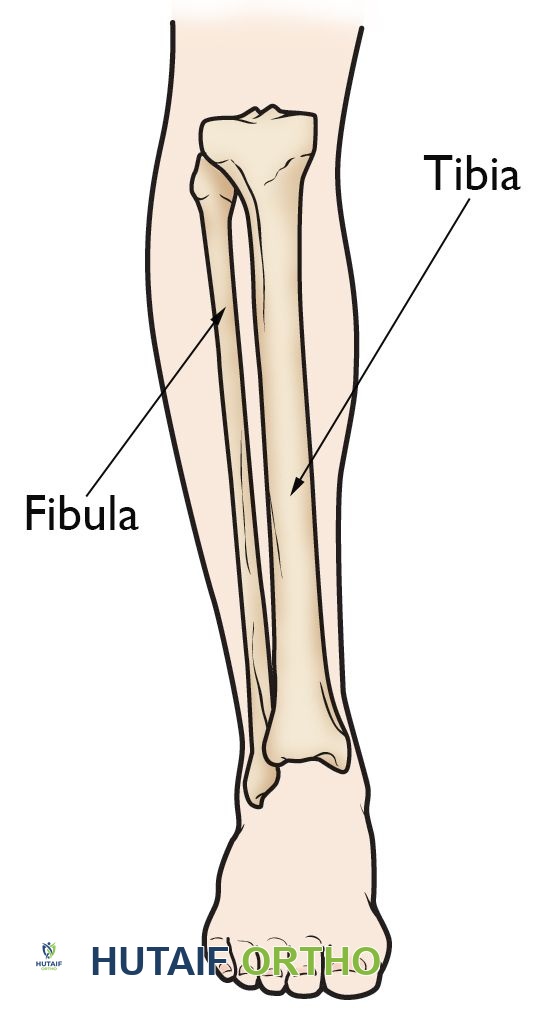
لفهم نقص عظم الساق الخلقي، من المهم أولاً فهم التشريح الطبيعي للجزء السفلي من الساق. يتكون الجزء السفلي من الساق من عظمتين رئيسيتين:
- القصبة (Tibia): وتُعرف أيضاً بعظم الساق أو الظنبوب. هي العظمة الأكبر والأقوى في الجزء السفلي من الساق، وتتحمل معظم وزن الجسم. تلعب القصبة دوراً حيوياً في مفصل الركبة ومفصل الكاحل، حيث تربط الفخذ بالقدم.
- الشظية (Fibula): وهي العظمة الأصغر والأرفع، وتقع بجانب القصبة. لا تتحمل الشظية الكثير من وزن الجسم، ولكنها توفر الاستقرار لمفصل الكاحل وتعمل كنقطة ارتباط للعضلات.

تشريح الجزء السفلي من الساق يوضح عظمي القصبة والشظية.
في حالة نقص عظم الساق الخلقي، يكون هناك غياب جزئي أو كلي للقصبة، وهي العظمة الكبيرة والأساسية في الجزء السفلي من الساق. هذا الغياب أو القصر يؤثر بشكل مباشر على استقرار ووظيفة الركبة والكاحل، ويؤدي إلى تفاوت في طول الساقين، مما يسبب صعوبات كبيرة في الحركة والوقوف. يتطلب التعامل مع هذه الحالة فهماً دقيقاً لكيفية تأثير هذا النقص على الميكانيكا الحيوية للساق بأكملها.
الأسباب وعوامل الخطر
في معظم الحالات، لا يستطيع الأطباء تحديد السبب الدقيق وراء ولادة الطفل بنقص عظم الساق الخلقي. تُصنف هذه الحالة على أنها عيب خلقي، أي أنها موجودة منذ الولادة، وتحدث خلال مراحل النمو المبكرة للجنين. ومع ذلك، هناك بعض العوامل والظروف التي قد تكون مرتبطة بهذه الحالة:
أسباب غير معروفة
الغالبية العظمى من حالات نقص عظم الساق الخلقي تحدث بشكل عشوائي، دون وجود سبب واضح أو نمط وراثي محدد. يعتقد الباحثون أن هذه الحالات قد تكون نتيجة لاضطراب في نمو الأطراف خلال فترة الحمل المبكرة، ولكن الآلية الدقيقة لهذا الاضطراب لا تزال غير مفهومة بالكامل.
العوامل الوراثية
في بعض الأحيان، يمكن أن ينتقل نقص عظم الساق الخلقي داخل العائلة، مما يشير إلى وجود عامل وراثي. إذا كان هناك تاريخ عائلي للحالة أو لحالات تشوهات الأطراف الأخرى، فقد يزيد ذلك من خطر الإصابة بها. ومع ذلك، فإن الحالات الوراثية نادرة وتستدعي تقييماً جينياً لتحديد نمط الوراثة.
المتلازمات الطبية المرتبطة
يمكن أن يكون نقص عظم الساق الخلقي جزءاً من متلازمة طبية أوسع تؤثر على أجزاء متعددة من الجسم. هذه المتلازمات غالباً ما تكون معقدة وتتطلب نهجاً علاجياً شاملاً. من أمثلة المتلازمات التي قد ترتبط بنقص عظم الساق الخلقي:
- متلازمة فيرنر (Werner's syndrome): متلازمة وراثية نادرة تتميز بالشيخوخة المبكرة ومجموعة واسعة من المشاكل الصحية.
- متلازمة لانجر جيديون (Langer-Giedion syndrome): اضطراب وراثي نادر يؤثر على النمو والتطور، ويتميز بتشوهات الهيكل العظمي والوجه.
-
متلازمة CHARGE:
وهي اختصار لمجموعة من العيوب الخلقية التي قد تشمل:
- C oloboma (عيب في العين)
- H eart defects (عيوب القلب)
- A tresia choanae (انسداد الممرات الأنفية)
- R etardation of growth and development (تأخر النمو والتطور)
- G enital abnormalities (تشوهات الأعضاء التناسلية)
- E ar deformities and deafness (تشوهات الأذن والصمم)
إذا تم تشخيص الطفل بنقص عظم الساق الخلقي، فقد يوصي الأستاذ الدكتور محمد هطيف بإجراء تقييم شامل للبحث عن أي متلازمات مرتبطة أو مشاكل صحية أخرى محتملة، لضمان خطة علاجية متكاملة.
الأعراض والعلامات
تتراوح أعراض نقص عظم الساق الخلقي من خفيفة إلى شديدة، وتعتمد بشكل كبير على مدى غياب أو قصر عظم القصبة. يمكن أن تظهر هذه الأعراض عند الولادة أو تصبح أكثر وضوحاً مع نمو الطفل.
الأعراض الرئيسية
- تفاوت طول الساقين: هذا هو العرض الأكثر وضوحاً. يولد الطفل بساق أقصر من الأخرى، وقد يكون الفرق بسيطاً في الحالات الخفيفة أو كبيراً جداً في الحالات الشديدة حيث تكون القصبة مفقودة بالكامل.
- تشوه القدم والكاحل: غالباً ما يكون مفصل الكاحل غير وظيفي أو مشوهاً بسبب غياب جزء من القصبة أو ضعف استقرار المفصل. قد تكون القدم ملتوية للداخل (قدم حنفاء) أو تحتوي على عدد غير طبيعي من الأصابع (أصابع مفقودة أو زائدة).
- مشاكل مفصل الركبة: قد يكون مفصل الركبة غير مستقر أو غير وظيفي، خاصة إذا كان الجزء العلوي من القصبة مفقوداً. قد لا يتمكن الطفل من ثني أو فرد الركبة بشكل طبيعي.
- صعوبة في الوقوف والمشي: نتيجة لتفاوت طول الساقين وعدم استقرار المفاصل، يواجه الأطفال صعوبة كبيرة في تعلم الوقوف والمشي بشكل مستقل.
- تأثر ساق واحدة أو كلتيهما: في معظم الحالات (حوالي الثلثين)، يؤثر نقص عظم الساق الخلقي على ساق واحدة فقط، وعادة ما تكون الساق اليمنى. ومع ذلك، في حوالي ثلث الحالات، يمكن أن تتأثر كلتا الساقين، مما يجعل الحالة أكثر تعقيداً.
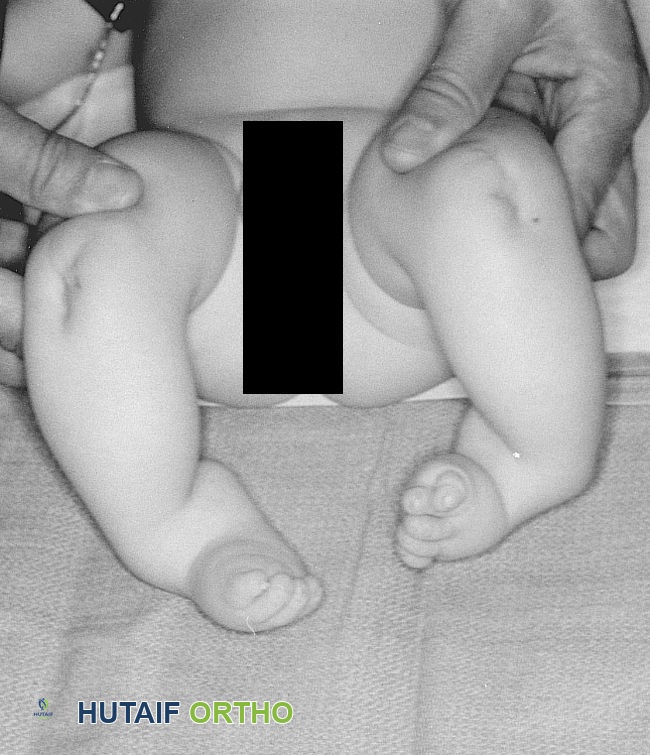
طفل مصاب بنقص عظم الساق الخلقي في كلتا الساقين.
المشاكل الطبية الأخرى المرتبطة
بالإضافة إلى المشاكل التي تصيب الساقين والقدمين، قد يولد العديد من الأطفال المصابين بنقص عظم الساق الخلقي بمشاكل أخرى في أجزاء مختلفة من الجسم، مما يؤكد الحاجة إلى تقييم شامل:
- قصر عظم الفخذ (Thighbone): قد يكون عظم الفخذ (العظم الأكبر في الفخذ) أقصر من الطبيعي.
- انقسام عظم الفخذ (Bifid femur): في بعض الحالات، قد يكون الطرف السفلي من عظم الفخذ منقسماً إلى جزأين.
- غياب آلية الباسطة (Absent extensor mechanism): قد تكون العضلات والأربطة والهياكل الأخرى التي تساعد الركبة على الاستقامة مفقودة، مما يؤثر على وظيفة الركبة.
- القدم الحنفاء (Clubfoot): وهي حالة تكون فيها القدم ملتوية للداخل.
- تشوهات الأصابع: قد يولد الطفل بأصابع قدم مفقودة أو بأصابع إضافية.
- مشاكل في الذراعين: في بعض الحالات، قد تكون هناك تشوهات تؤثر على الذراعين أيضاً.
تتطلب هذه الأعراض والمشاكل المرتبطة تقييماً دقيقاً من قبل جراح عظام متخصص مثل الأستاذ الدكتور محمد هطيف، الذي يمكنه وضع خطة علاجية مخصصة لمعالجة جميع الجوانب المتأثرة.
أنواع نقص عظم الساق الخلقي
يقوم الأطباء عادةً بتقسيم نقص عظم الساق الخلقي إلى أربعة أنواع رئيسية، بناءً على الجزء المفقود من القصبة. يساعد هذا التصنيف في تحديد مدى شدة الحالة وتوجيه الأستاذ الدكتور محمد هطيف في وضع أفضل خطة علاجية لطفلك.
| النوع | الوصف | وظيفة مفصل الركبة | وظيفة مفصل الكاحل |
|---|---|---|---|
| النوع الأول (Type I) | القصبة مفقودة بالكامل. | عادة لا تعمل | عادة لا تعمل |
| النوع الثاني (Type II) | النصف السفلي من القصبة مفقود. | عادة تعمل بشكل طبيعي نسبياً | لا تعمل |
| النوع الثالث (Type III) | النصف العلوي من القصبة مفقود. | عادة لا تعمل | قد تعمل بشكل طبيعي نسبياً |
| النوع الرابع (Type IV) | القصبة قصيرة، والأطراف السفلية للقصبة والشظية منفصلة بالقرب من الكاحل. | تعمل بشكل طبيعي نسبياً | مشوه جداً وغير مستقر |
تفاصيل إضافية حول الأنواع:
- النوع الأول: يعتبر الأكثر شدة. يؤدي الغياب الكلي للقصبة إلى عدم استقرار شديد في مفصلي الركبة والكاحل، مما يجعل إعادة بناء الطرف أمراً صعباً للغاية في كثير من الأحيان.
- النوع الثاني: مع غياب النصف السفلي، قد يكون مفصل الركبة مستقراً نسبياً، مما يفتح المجال لخيارات علاجية تهدف إلى الحفاظ على الطرف. ومع ذلك، فإن الكاحل المتأثر يتطلب اهتماماً خاصاً.
- النوع الثالث: هذا النوع نادر للغاية. يؤثر غياب النصف العلوي على الركبة بشكل كبير، بينما قد يحتفظ الكاحل ببعض الوظيفة. يتطلب هذا النوع تقنيات جراحية معقدة.
- النوع الرابع: يتميز بقصبة قصيرة مع انفصال في الأطراف السفلية للعظمين، مما يؤثر بشكل كبير على استقرار الكاحل. قد تكون إعادة بناء الكاحل وتطويل الساق خيارات ممكنة في هذا النوع.
فهم نوع نقص عظم الساق الخلقي أمر حيوي للأستاذ الدكتور محمد هطيف وفريقه لتصميم خطة علاجية مخصصة تتناسب مع حالة طفلك وتوقعاته المستقبلية.
التشخيص
يُعد التشخيص الدقيق والمبكر لنقص عظم الساق الخلقي أمراً حاسماً لوضع خطة علاجية فعالة. يمكن اكتشاف الحالات الشديدة أحياناً قبل الولادة، بينما قد لا تُلاحظ الحالات الخفيفة إلا بعد الولادة مع نمو الطفل.
التشخيص قبل الولادة
في بعض الحالات الشديدة، يمكن اكتشاف نقص عظم الساق الخلقي أثناء الفحص الروتيني بالموجات فوق الصوتية (السونار) قبل الولادة. إذا لاحظ طبيب النساء والتوليد أي تشوهات في نمو عظام ساق الجنين، فقد يوصي بإجراء فحوصات إضافية أو إحالة الوالدين إلى متخصص.
الفحص الطبي والتاريخ المرضي
بعد الولادة، إذا لاحظ الوالدان اختلافاً في طول ساقي الطفل أو تشوهات في القدم أو الركبة، يجب استشارة طبيب الأطفال الذي سيقوم بدوره بإحالة الطفل إلى جراح عظام متخصص في الأطفال مثل الأستاذ الدكتور محمد هطيف.
خلال الفحص، سيقوم الدكتور هطيف بما يلي:
- أخذ التاريخ المرضي: سيسأل الدكتور هطيف عن أي تاريخ عائلي لمتلازمات طبية معروفة أو حالات قصر في عظام الساق، حيث يمكن أن تكون الحالة وراثية في بعض الأحيان.
- الفحص البدني الدقيق: سيقوم الدكتور هطيف بقياس أطوال وعرض ذراعي وساقي طفلك بعناية. سيقوم أيضاً بتحريك ساقي وقدمي طفلك بطرق مختلفة لتقييم مدى وظيفة واستقرار مفصلي الركبة والكاحل. هذا الفحص لا يسبب الألم للطفل.
الفحوصات التصويرية والوراثية
تساعد الفحوصات التصويرية والوراثية الأستاذ الدكتور محمد هطيف على تأكيد التشخيص وتحديد مدى الحالة وتوجيه خطة العلاج:
- الأشعة السينية (X-rays): توفر صوراً للعظام. سيطلب الدكتور هطيف أشعة سينية من الوركين إلى القدمين لتحديد العظام الموجودة والمفقودة، وتقدير الفرق في طول الساقين. يمكن إجراء الأشعة السينية فور ولادة الطفل، وحتى لو لم تكن جميع العظام مرئية بوضوح في مرحلة الرضاعة، إلا أنها توفر معلومات قيمة.
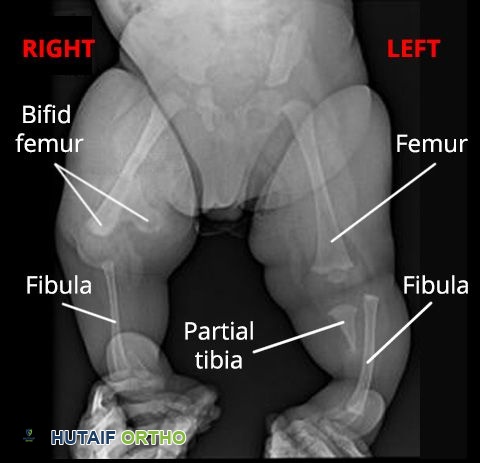
صورة بالأشعة السينية لطفل يبلغ من العمر 7 أشهر مصاب بنقص عظم الساق الخلقي في كلتا الساقين. يظهر في الساق اليمنى انقسام في الطرف السفلي لعظم الفخذ وغياب القصبة. وفي الساق اليسرى، يبدو عظم الفخذ طبيعياً نسبياً، لكن النصف السفلي من القصبة مفقود.
- الرنين المغناطيسي (MRI scans): قد يطلب الدكتور هطيف فحص الرنين المغناطيسي للحصول على صور أكثر تفصيلاً لمفصلي الركبة والكاحل، بالإضافة إلى الأنسجة الرخوة مثل الأربطة والعضلات. تُعد حالة هذه المفاصل حاسمة في اتخاذ توصيات العلاج.
- الفحوصات الجينية: إذا كان نقص عظم الساق الخلقي ناتجاً عن متلازمة طبية أو حالة وراثية، فقد يوصي الدكتور هطيف بتقييم من قبل أخصائي وراثة.
من خلال هذه الفحوصات الشاملة، يتمكن الأستاذ الدكتور محمد هطيف من تقديم تشخيص دقيق وتحديد أفضل مسار علاجي لطفلك.
العلاج
الهدف الرئيسي من علاج نقص عظم الساق الخلقي هو تمكين ساق الطفل من العمل بأفضل شكل ممكن، وأن تكون خالية من الألم، وأن تكون قريبة قدر الإمكان في الطول من الساق الأخرى بحلول الوقت الذي يكتمل فيه نمو الطفل. يتطلب العلاج نهجاً فريقياً متعدد التخصصات، يقوده جراح العظام المتخصص في الأطفال مثل الأستاذ الدكتور محمد هطيف.
فريق الرعاية
يشارك في رعاية الطفل المصاب بنقص عظم الساق الخلقي فريق من المتخصصين، قد يشمل:
- جراح العظام: وهو القائد الرئيسي للفريق، ويضع خطة العلاج الجراحي وغير الجراحي. الأستاذ الدكتور محمد هطيف في صنعاء يُعد خبيراً في هذا المجال.
- طبيب الأطفال: لمتابعة الصحة العامة للطفل.
- أخصائيو العلاج الطبيعي والوظيفي: لمساعدة الطفل على تطوير القوة والمرونة والمهارات الحركية.
- أخصائي الأطراف الاصطناعية (Prosthetist): لتصميم وتصنيع الأطراف الاصطناعية.
- أخصائي الجبائر والأجهزة التقويمية (Orthotist): لتصميم وتصنيع الجبائر والأجهزة التي تساعد على دعم الساق.
عوامل تحديد خطة العلاج
تعتمد خطة العلاج المحددة لطفلك على عدة عوامل مهمة، يقيّمها الأستاذ الدكتور محمد هطيف بعناية:
- مدى غياب القصبة (النوع المحدد لنقص عظم الساق الخلقي).
- مدى كفاءة عمل مفصلي الركبة والكاحل.
- الفرق في طول الساقين.
- الصحة العامة للطفل.
- تفضيلات الأسرة لنوع معين من الإجراءات، بعد مناقشة جميع الخيارات والمخاطر والفوائد مع الدكتور هطيف.
العلاج غير الجراحي
على الرغم من أن معظم الأطفال المصابين بنقص عظم الساق الخلقي سيحتاجون في النهاية إلى جراحة لتحسين وظيفتهم، إلا أن العلاج غير الجراحي قد يكون خياراً في الحالات الخفيفة جداً أو كإجراء مؤقت قبل الجراحة.
قد يشمل العلاج غير الجراحي:
- ارتداء رافعة حذاء (Shoe lift): إذا كانت قدم الطفل تتناسب مع الحذاء، يمكن لرافعة الحذاء أن تساعد في معادلة الفرق البسيط في طول الساقين، مما يسهل المشي.
- الأطراف الاصطناعية التكيفية (Accommodative prosthetics): في حالات الفرق الأكبر في طول الساقين، يمكن تركيب جهاز صناعي فوق الطرف الأقصر للسماح لقدم الطفل بالاستقرار على الأرض. ومع ذلك، يصبح هذا النوع من الأطراف الاصطناعية أكثر صعوبة في التصنيع مع مرور الوقت ونمو الطفل، وغالباً ما تصبح الجراحة ضرورية لتحسين قدرة الطفل على المشي والوقوف.
العلاج الجراحي
تُعد الجراحة هي الخيار الأساسي لمعظم حالات نقص عظم الساق الخلقي، وتهدف إلى تحسين وظيفة الساق وتقليل الفروقات في الطول. الخيارات الجراحية الرئيسية التي يستخدمها الأستاذ الدكتور محمد هطيف هي:
1. إعادة بناء الطرف وتطويله (Limb reconstruction and lengthening)
يُعد هذا الخيار مناسباً للأطفال الذين يعانون من حالات أقل شدة من نقص عظم الساق الخلقي، حيث يكون هناك أمل في الحفاظ على الطرف وتحسين وظيفته.
- إعادة البناء: تتضمن عادةً عملية جراحية واحدة أو أكثر لإصلاح العظام والعضلات والمفاصل المتأثرة. قد يشمل ذلك تثبيت العظام، أو إعادة بناء الأربطة، أو تعديل المفاصل لتحسين استقرارها ووظيفتها.
- التطويل التدريجي: بعد إعادة البناء، يتم استخدام جهاز تثبيت خارجي (External fixator) لتطويل الساق تدريجياً. يتم تثبيت هذا الجهاز حول الساق، ويقوم الوالدان أو الطفل بتحريك براغي صغيرة يومياً لشد الجهاز، مما يؤدي إلى تمدد العظم ببطء ونمو نسيج عظمي جديد.
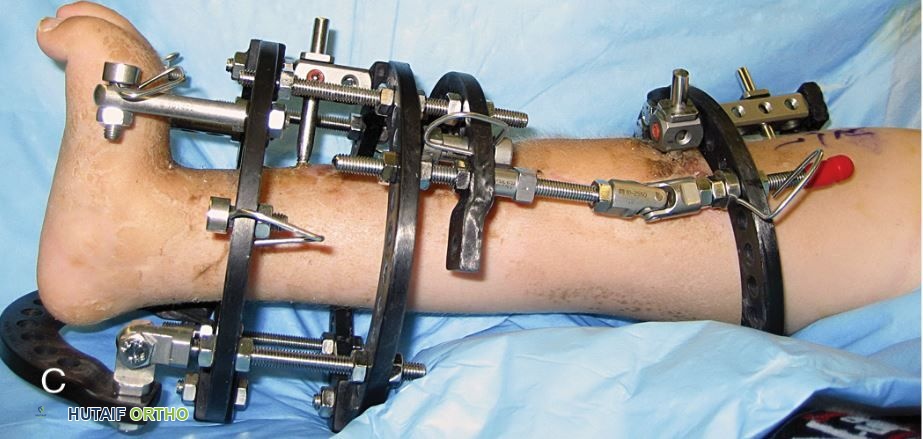
جهاز تثبيت خارجي يستخدم لتطويل الساق الأقصر تدريجياً.
يُرتدى جهاز التثبيت الخارجي حتى يصبح العظم المطول قوياً بما يكفي لدعم المريض بأمان. تتطلب عملية تطويل الأطراف عادةً عمليات جراحية متعددة على مدار عدة سنوات، وتتطلب التزاماً كبيراً من الأسرة والعلاج الطبيعي المكثف.
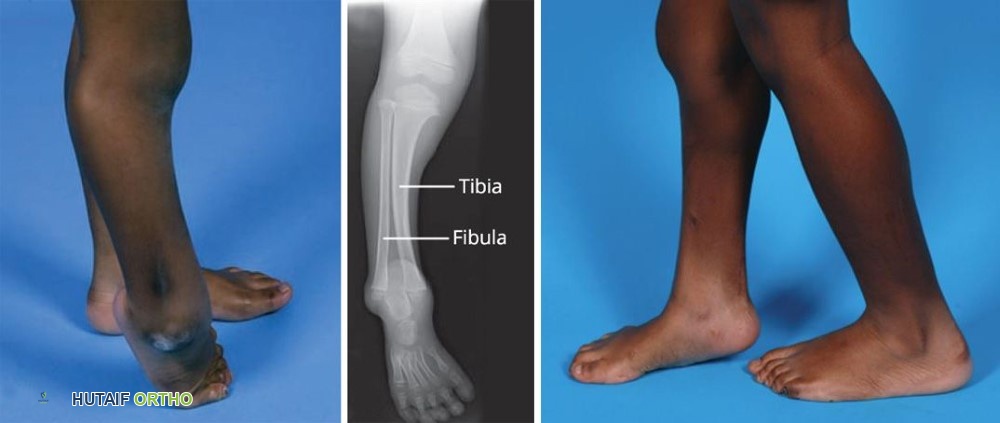
صورة (يسار) وصورة بالأشعة السينية (وسط) لطفل مصاب بنقص عظم الساق الخلقي من النوع الرابع. لديه قصبة قصيرة والأطراف السفلية لعظمي القصبة والشظية منفصلة، مما يجعل مفصل الكاحل غير مستقر للغاية. (يمين) بعد إعادة بناء الطرف وتطويله باستخدام جهاز تثبيت خارجي، أصبح قادراً على وضع قدمه بشكل مسطح على الأرض. سيحتاج إلى إجراء ثانٍ (وربما ثالث) في المستقبل.
2. بتر الطرف (Limb amputation)
بالنسبة للعديد من الأطفال المصابين بنقص عظم الساق الخلقي، قد لا يؤدي إعادة بناء الطرف وتطويله إلى أفضل النتائج الممكنة. على سبيل المثال، إذا كان الطفل لا يمتلك مفصلاً وظيفياً للكاحل، أو لا يستطيع فرد ركبته بنشاط (خاصة إذا كانت الهياكل التي تمكن الركبة من الاستقامة مفقودة)، فإن إعادة البناء والتطويل تصبح أكثر صعوبة وقد لا تحقق الوظيفة المرجوة.
في هذه الحالات، قد يكون أفضل فرصة للطفل ليعيش حياة نشطة ومستقلة هي بتر الطرف المصاب. على الرغم من أن هذا القرار صعب للغاية على الوالدين، إلا أن الأستاذ الدكتور محمد هطيف وفريقه يقدمون الدعم والتثقيف اللازمين لمساعدة الأسرة على اتخاذ القرار الأفضل لطفلها.
- الأطراف الاصطناعية: بعد بتر الطرف، يقوم أخصائي الأطراف الاصطناعية بتركيب طرف اصطناعي للطفل. يتم تعديل الطرف الاصطناعي أو صنع طرف جديد مع نمو الطفل. تسمح التطورات الحديثة في الأطراف الاصطناعية للأطفال بالمشاركة في مجموعة واسعة من الأنشطة الرياضية واليومية.
إن قرار اختيار البتر هو قرار عائلي بالغ الصعوبة، ويحرص الأستاذ الدكتور محمد هطيف وفريقه الطبي على توفير الدعم العاطفي والمعلومات الشاملة لمساعدة العائلات على فهم جميع الخيارات واتخاذ القرار الذي يصب في مصلحة الطفل على المدى الطويل.
التعافي والدعم
التعايش مع نقص عظم الساق الخلقي وتلقي العلاج يمكن أن يكون تحدياً عاطفياً وجسدياً كبيراً للطفل وعائلته. الدعم المستمر والتفهم يلعبان دوراً حاسماً في هذه الرحلة.
رحلة التعافي
- العلاج الطبيعي والوظيفي: بعد الجراحة، يُعد العلاج الطبيعي والوظيفي جزءاً لا يتجزأ من عملية التعافي. يساعد أخصائيو العلاج الطفل على استعادة القوة والمرونة، وتعلم كيفية استخدام الطرف الجديد (سواء كان طرفاً معاد بناؤه أو طرفاً اصطناعياً)، وتطوير مهارات الحركة اللازمة للمشي واللعب.
- المتابعة الدورية: سيحتاج الطفل إلى متابعات منتظمة مع الأستاذ الدكتور محمد هطيف وفريقه لمراقبة التقدم، وإجراء أي تعديلات ضرورية على خطة العلاج، والتأكد من أن الطرف يعمل بشكل صحيح مع نمو الطفل.
- التحديات العاطفية: قد يواجه الأطفال وعائلاتهم تحديات عاطفية ونفسية. من المهم معالجة هذه الجوانب من خلال الدعم النفسي، وتشجيع الطفل على بناء صورة ذاتية إيجابية، والتحدث مع الدكتور هطيف أو الأخصائيين النفسيين إذا كان الطفل يعاني من صعوبات عاطفية.
مجموعات الدعم والموارد
الالتقاء بأطفال آخرين يعانون من تشوهات في الأطراف وعائلاتهم يمكن أن يوفر طمأنينة بأنك لست وحدك، وسيكون مصدراً قيماً للمعلومات والدعم.
- المجموعات عبر الإنترنت: يمكنك العثور على مجموعات دعم ومناقشة لعائلات الأطفال الذين يعانون من نقص الأطراف عبر الإنترنت. هذه المنصات توفر مساحة لتبادل الخبرات والنصائح.
- التواصل مع الأسر الأخرى: قد يتمكن الأستاذ الدكتور محمد هطيف أو الأخصائي الاجتماعي في المستشفى من ربطك بعائلات أخرى مرت بتجارب مماثلة، مما يتيح لك فرصة اللقاء والتحدث معهم.
بفضل التقدم في الأطراف الاصطناعية وتقنيات إعادة بناء الأطراف، يتمكن معظم الأطفال المصابين بنقص عظم الساق الخلقي في النهاية من المشاركة في جميع الأنشطة تقريباً. من المهم مساعدة طفلك من خلال تقديم الدعم وتشجيع صورة ذاتية إيجابية. إذا كان طفلك يعاني من أي جانب عاطفي أو جسدي للعلاج، تأكد من مشاركة مخاوفك مع الأستاذ الدكتور محمد هطيف.
للمزيد من المعلومات حول علاج حالات مثل نقص عظم الساق الخلقي، يمكنك زيارة جمعية تطويل وإعادة بناء الأطراف (Limb Lengthening and Reconstruction Society) .
تسعى جمعية تطويل وإعادة بناء الأطراف للحفاظ على أعلى مستوى من الكفاءة في مجال نقص العضلات والعظام وإعادة البناء، بما في ذلك طول الأطراف وعيوب الأطراف، وتشوه العظام الطويلة والنمو، وإنقاذ الأطراف، والصدمات، وإعادة بناء الأطراف المعقدة.

تمت مراجعة هذه المقالة من قبل أعضاء الجمعية الأمريكية لجراحة عظام الأطفال (Pediatric Orthopaedic Society of North America - POSNA) .
تعرف على المزيد حول حالات وإصابات الجهاز العضلي الهيكلي لدى الأطفال على موقع [OrthoKids](https://orthokids.org
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
المواضيع والفصول التفصيلية
تعمق في هذا الدليل من خلال الفصول التخصصية المرتبطة بـ msk-hutaif-نقص-عظم-الساق-الخلقي-الضمور-القصبي-دليل-شامل-للآباء-والعلاج-مع-الأستاذ-الدكتور-محمد-هطيف
