مرض رينود: دليلك الشامل لفهم الأعراض والعلاج والتعايش مع برودة الأطراف

الخلاصة الطبية السريعة: مرض رينود هو حالة تتميز بحساسية مفرطة للبرد أو التوتر، مما يسبب تضيقًا في الأوعية الدموية وبرودة وتغير لون الأصابع والقدمين. يتضمن العلاج تدابير وقائية وأدوية لتوسيع الأوعية، وبإشراف الأستاذ الدكتور محمد هطيف، يمكن إدارة الحالة بفعالية.

مقدمة عن مرض رينود
هل تعاني من برودة دائمة في أصابع يديك وقدميك، أو تلاحظ تغيرًا في لونها عند التعرض لأدنى درجات البرودة أو حتى للتوتر؟ قد تكون هذه العلامات مؤشرًا على مرض رينود (Raynaud’s Disease)، وهي حالة شائعة تؤثر على ملايين الأشخاص حول العالم. يُعرف مرض رينود بأنه استجابة وعائية مبالغ فيها للبرد أو الضغط النفسي، مما يؤدي إلى تضيق مفاجئ في الأوعية الدموية الصغيرة التي تغذي الأطراف، خاصة الأصابع والقدمين.
في عيادة الأستاذ الدكتور محمد هطيف، الرائد في مجال جراحة العظام والمفاصل في صنعاء، ندرك تمامًا مدى الإزعاج والألم الذي يمكن أن يسببه مرض رينود، وكيف يؤثر على جودة الحياة اليومية للمرضى. لذلك، نسعى لتقديم معلومات شاملة ودقيقة، بالإضافة إلى أحدث طرق التشخيص والعلاج لمساعدتك على فهم هذه الحالة والتعايش معها بفعالية.
يهدف هذا الدليل الشامل إلى أن يكون مرجعك الأول لفهم مرض رينود، بدءًا من آليته الفسيولوجية، مرورًا بأنواعه وأسبابه، وصولًا إلى خيارات التشخيص والعلاج المتاحة، ونصائح الرعاية الذاتية التي يمكنك اتباعها. مع خبرة الأستاذ الدكتور محمد هطيف وفريقه المتخصص، نؤكد لك أنك في أيدٍ أمينة لتلقي الرعاية الأمثل.
ما هو مرض رينود؟
مرض رينود هو اضطراب يؤثر على الشرايين الصغيرة التي تغذي الدم إلى الجلد، وخاصة في الأصابع والقدمين. تتميز هذه الحالة بحساسية غير طبيعية للبرد، حيث تتضيق الأوعية الدموية بشكل مفرط وسريع عند التعرض لدرجات حرارة منخفضة، حتى لو كانت بسيطة مثل حمل كوب ماء بارد أو التواجد في مكان مكيف الهواء. يمكن أن يحدث هذا التضيق أيضًا بسبب الإجهاد العاطفي.
تؤدي هذه الاستجابة المبالغ فيها إلى تقليل تدفق الدم إلى المناطق المتأثرة، مما يسبب مجموعة من الأعراض المميزة مثل التنميل، وعدم الراحة، وتغير لون الجلد إلى الأبيض أو الأزرق بسبب نقص الأكسجين. عند عودة تدفق الدم، غالبًا ما تتحول المنطقة إلى اللون الأحمر الزاهي مصحوبة بإحساس بالدفء والوخز. يُقدر أن حوالي 1 من كل 10 أشخاص قد يعانون من شكل من أشكال مرض رينود.
أهمية التشخيص والعلاج المبكر
على الرغم من أن مرض رينود قد يبدو مجرد إزعاج بسيط في كثير من الحالات (النوع الأولي)، إلا أنه في بعض الحالات الأخرى (النوع الثانوي) قد يكون مؤشرًا على أمراض جهازية أكثر خطورة، أو قد يؤدي إلى مضاعفات شديدة مثل تقرحات الجلد والغرغرينا إذا تُرك دون علاج. لذلك، فإن التشخيص الدقيق والعلاج المبكر، تحت إشراف طبيب متخصص مثل الأستاذ الدكتور محمد هطيف، أمر بالغ الأهمية للتحكم في الأعراض ومنع المضاعفات وضمان جودة حياة أفضل للمرضى.
التشريح والفسيولوجيا الوعائية في مرض رينود
لفهم مرض رينود بشكل أعمق، من الضروري استعراض كيفية عمل الجهاز الوعائي، وخاصة في الأطراف، وكيف يتأثر هذا النظام في حالة رينود. يتكون الجهاز الوعائي من شبكة معقدة من الشرايين والأوردة والشعيرات الدموية التي تعمل على توصيل الدم الغني بالأكسجين والمغذيات إلى جميع أنسجة الجسم وإزالة الفضلات.
الشرايين الصغيرة والشعيرات الدموية
تعتبر الشرايين الصغيرة (الشرايين الدقيقة) والشعيرات الدموية هي الأوعية الدموية الأساسية المتأثرة في مرض رينود. هذه الأوعية هي المسؤولة عن تنظيم تدفق الدم إلى الجلد في الأصابع والقدمين. في الظروف الطبيعية، تتوسع هذه الأوعية وتتضيق استجابة للتغيرات في درجة الحرارة للحفاظ على درجة حرارة الجسم الأساسية. عندما يكون الجو باردًا، تتضيق هذه الأوعية للحفاظ على حرارة الجسم الداخلية، وعندما يكون الجو دافئًا، تتوسع لتساعد على تبريد الجسم.
دور الجهاز العصبي الودي
يتحكم الجهاز العصبي الودي (Sympathetic Nervous System) بشكل كبير في تضيق وتوسع الأوعية الدموية. في حالة التعرض للبرد أو الإجهاد، يرسل الجهاز العصبي الودي إشارات عصبية تؤدي إلى إفراز مواد كيميائية، مثل النورإبينفرين، التي تسبب تضيق الأوعية الدموية. هذه آلية دفاع طبيعية للجسم.
ما يحدث في مرض رينود
في مرض رينود، تكون هذه الاستجابة الطبيعية مبالغًا فيها. تستجيب الشرايين الصغيرة في الأصابع والقدمين بشكل مفرط للإشارات العصبية أو للمحفزات الباردة، مما يؤدي إلى تضيق شديد ومفاجئ (تشنج وعائي) يفوق الحاجة الفسيولوجية. هذا التضيق يمكن أن يقطع تدفق الدم بشكل شبه كامل إلى المنطقة المتأثرة، مما يسبب الأعراض المميزة للمرض.
مراحل التغير اللوني
تُعرف الأعراض المميزة لمرض رينود غالبًا بالتغير اللوني ثلاثي المراحل:
1.
المرحلة البيضاء (الشحوب):
تحدث عندما تتضيق الأوعية الدموية بشكل كبير، مما يقلل تدفق الدم بشكل كبير ويجعل الجلد يبدو شاحبًا أو أبيض اللون.
2.
المرحلة الزرقاء (الزرقة):
مع استمرار نقص تدفق الدم، تفقد الأنسجة الأكسجين، ويتحول لون الدم المتبقي إلى الأزرق الداكن، مما يعطي الجلد مظهرًا مزرقًا.
3.
المرحلة الحمراء (فرط التروية):
عند انتهاء التشنج الوعائي وعودة تدفق الدم، تتدفق كمية كبيرة من الدم المؤكسج إلى المنطقة، مما يجعلها تبدو حمراء زاهية، وقد يصاحب ذلك شعور بالوخز والدفء والألم.
فهم هذه الآلية يساعد المرضى على إدراك طبيعة حالتهم ويُمكن الأستاذ الدكتور محمد هطيف من شرح خيارات العلاج الموجهة بشكل أفضل.
الأسباب وعوامل الخطر لمرض رينود
يُعد فهم أسباب مرض رينود أمرًا بالغ الأهمية لتحديد النوع الصحيح من المرض (أولي أو ثانوي) وتوجيه خطة العلاج المناسبة. تختلف الأسباب وعوامل الخطر بشكل كبير بين النوعين.
أنواع مرض رينود
هناك نوعان رئيسيان من مرض رينود:
### رينود الأولي (ظاهرة رينود الأولية)
يُعرف هذا النوع أيضًا باسم "مرض رينود"، وهو الأكثر شيوعًا والأقل خطورة.
*
الأسباب:
غالبًا ما تكون أسباب رينود الأولي غير معروفة (مجهولة السبب). يُعتقد أنها تنجم عن فرط نشاط الجهاز العصبي الودي في استجابته للبرد أو التوتر.
*
عوامل الخطر:
*
العمر:
عادة ما يبدأ قبل سن 30 عامًا.
*
الجنس:
أكثر شيوعًا بين النساء.
*
المناخ:
الأشخاص الذين يعيشون في المناخات الباردة أكثر عرضة للإصابة به.
*
التاريخ العائلي:
قد يكون هناك استعداد وراثي للإصابة.
*
المحفزات:
نوبات رينود الأولي غالبًا ما تُحفز بالتعرض لدرجات الحرارة الباردة وأحيانًا الإجهاد العاطفي، مثل الشعور بالتوتر أو الإثارة.
### رينود الثانوي (ظاهرة رينود الثانوية)
يُعرف هذا النوع أيضًا باسم "متلازمة رينود"، وهو غالبًا ما يكون أكثر تعقيدًا وشدة. يحدث نتيجة لمرض آخر أو حالة طبية كامنة.
*
الأسباب:
ينجم عن تلف الأوعية الدموية أو الأعصاب التي تتحكم في الأوعية الدموية، أو عن حالات تؤثر على تدفق الدم.
*
الأمراض المرتبطة:
*
أمراض النسيج الضام والمناعة الذاتية:
هذه هي الأسباب الأكثر شيوعًا لرينود الثانوي. تشمل:
*
الذئبة الحمامية الجهازية (Lupus)
*
التهاب المفاصل الروماتويدي (Rheumatoid Arthritis)
* تصلب الجلد (Scleroderma): وهو مرض يؤدي إلى تصلب وشد الجلد والأنسجة الضامة.
* متلازمة شوغرن (Sjögren's Syndrome).
* التهاب الجلد والعضلات (Dermatomyositis) والتهاب العضلات المتعدد (Polymyositis).
*
أمراض الشرايين:
مثل تصلب الشرايين أو مرض بورغر (Buerger's disease).
*
متلازمة النفق الرسغي:
الضغط على الأعصاب في الرسغ يمكن أن يسبب أعراضًا مشابهة لرينود في بعض الأصابع.
*
أمراض الغدة الدرقية:
قصور الغدة الدرقية يمكن أن يؤثر على تنظيم درجة حرارة الجسم.
*
الأدوية:
* بعض أدوية العلاج الكيميائي.
* حاصرات بيتا (Beta-blockers) المستخدمة لعلاج ارتفاع ضغط الدم وأمراض القلب.
* بعض أدوية الصداع النصفي التي تسبب تضيق الأوعية الدموية.
* أدوية البرد والحساسية التي تحتوي على مزيلات الاحتقان.
* بعض أدوية إنقاص الوزن.
*
الإصابات المتكررة والمهن:
* استخدام الأدوات الاهتزازية بشكل متكرر، مثل المطارق الهوائية (jackhammers)، والتي قد تسبب إصابات في اليد أو الرسغ.
* إصابات الصقيع السابقة.
*
التدخين:
يضيق الأوعية الدموية، مما يزيد من خطر الإصابة برينود الثانوي ويجعل الأعراض أسوأ.
| النوع | العمر الشائع للبداية | الجنس الشائع | السبب الرئيسي | الشدة | الأمراض المرتبطة |
|---|---|---|---|---|---|
| رينود الأولي | قبل 30 عامًا | النساء | غير معروف (فرط نشاط وعائي) | خفيف إلى متوسط | لا يوجد عادة |
| رينود الثانوي | بعد 30 عامًا | كلا الجنسين | مرض كامن أو أدوية أو إصابات | متوسط إلى شديد | الذئبة، التهاب المفاصل الروماتويدي، تصلب الجلد، إلخ. |
عند زيارتك لعيادة الأستاذ الدكتور محمد هطيف في صنعاء، سيتم إجراء تقييم دقيق لتحديد ما إذا كنت تعاني من رينود الأولي أو الثانوي، حيث أن هذا التمييز حاسم لتحديد خطة العلاج الأنسب.
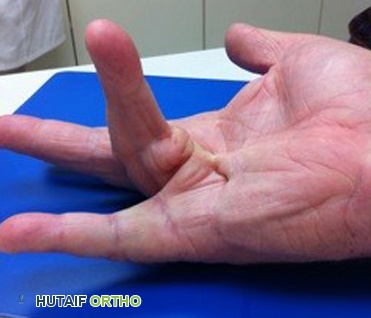
الأعراض والعلامات المميزة لمرض رينود
تُعد أعراض مرض رينود واضحة ومميزة، وتظهر عادةً على شكل نوبات تحدث استجابةً للبرد أو التوتر. يمكن أن تختلف شدة هذه الأعراض ومدتها من شخص لآخر. من المهم التعرف على هذه العلامات لطلب التشخيص والعلاج المناسبين من طبيب متخصص مثل الأستاذ الدكتور محمد هطيف.
العلامات الأساسية للنوبات
تشمل الأعراض الرئيسية لمرض رينود ما يلي:
-
الحساسية المفرطة للبرد:
- هذه هي السمة الأكثر شيوعًا. حتى التعرض الطفيف للبرد، مثل لمس شيء بارد، أو التواجد في غرفة مكيفة، أو الخروج في طقس بارد، يمكن أن يثير نوبة.
- قد يستجيب الجسم أيضًا للتوتر العاطفي بنفس الطريقة التي يستجيب بها للبرد، مما يؤدي إلى ظهور الأعراض.
-
تغير لون الجلد:
- اللون الأبيض (الشحوب): في بداية النوبة، تتحول الأصابع، وأحيانًا أصابع القدمين، والأذنين، والشفتين، والأنف إلى اللون الأبيض الشاحب بسبب النقص الحاد في تدفق الدم.
- اللون الأزرق (الزرقة): مع استمرار نقص الأكسجين في الأنسجة، يتحول اللون إلى الأزرق المزرق. هذا يشير إلى أن الدم المتبقي في الأنسجة قد فقد معظمه من الأكسجين.
- اللون الأحمر (الاحمرار): عندما تنتهي النوبة وتسترخي الأوعية الدموية، يعود تدفق الدم الغني بالأكسجين بسرعة إلى المنطقة المتأثرة، مما يجعلها تتحول إلى اللون الأحمر الزاهي. قد يصاحب ذلك شعور بالوخز والدفء.
-
البرودة والألم والتنميل:
- خلال المرحلتين البيضاء والزرقاء، يشعر المريض ببرودة شديدة في الأطراف المتأثرة.
- قد يصاحب ذلك ألم حاد أو شعور بالخدر والتنميل، وهو يشبه الإحساس عندما "تنام" اليد أو الأصابع بسبب نقص تدفق الدم والأكسجين.
-
الدفء والوخز والخفقان:
- عند عودة الدم إلى المنطقة المصابة (المرحلة الحمراء)، يشعر المريض غالبًا بالدفء، والوخز، وشعور بالخفقان أو النبض في الأصابع أو القدمين.
الأعراض الشديدة والمضاعفات النادرة
في الحالات الشديدة، وخاصة في مرض رينود الثانوي الذي لم يتم تشخيصه أو علاجه لفترات طويلة، قد تحدث مضاعفات أكثر خطورة:
-
تقرحات الجلد (القروح) والغرغرينا:
- قد يؤدي النقص المزمن والشديد في الأكسجين إلى الأنسجة إلى ظهور تقرحات مؤلمة وبطيئة الشفاء على أطراف الأصابع أو أصابع القدمين.
- في حالات نادرة جدًا، إذا استمر نقص الأكسجين لفترة طويلة جدًا، يمكن أن يؤدي ذلك إلى الغرغرينا (موت الأنسجة) وفقدان جزء من الجسم، وهي حالة تتطلب تدخلًا طبيًا عاجلاً.
من المهم ملاحظة أن أعراض رينود الأولي عادة ما تكون خفيفة ونادرًا ما تؤدي إلى مضاعفات شديدة. بينما تكون أعراض رينود الثانوي أكثر حدة وقد تتطور إلى مضاعفات خطيرة إذا لم يتم علاج المرض الأساسي. إذا لاحظت أيًا من هذه الأعراض، خاصة إذا كانت شديدة أو متكررة، فمن الضروري استشارة طبيب متخصص مثل الأستاذ الدكتور محمد هطيف في صنعاء لتقييم حالتك بدقة.
التشخيص الدقيق لمرض رينود
يُعد التشخيص الدقيق لمرض رينود خطوة حاسمة لتحديد نوعه (أولي أو ثانوي) وتحديد خطة العلاج الأنسب. في عيادة الأستاذ الدكتور محمد هطيف، نعتمد على نهج شامل يتضمن التاريخ الطبي المفصل والفحص البدني ومجموعة من الاختبارات المتخصصة لضمان تشخيص دقيق وفعال.
التاريخ الطبي والفحص السريري
عادةً ما يبدأ التشخيص بمقابلة مفصلة مع المريض، حيث يسأل الأستاذ الدكتور محمد هطيف عن:
*
وصف النوبات:
متى بدأت، كم مرة تحدث، ما هي المحفزات (البرد، التوتر)، ومدة النوبة، والتغيرات اللونية الملحوظة.
*
الأعراض الأخرى:
أي أعراض مصاحبة قد تشير إلى مرض كامن، مثل آلام المفاصل، الطفح الجلدي، أو صعوبات في البلع.
*
التاريخ العائلي:
وجود حالات رينود أو أمراض مناعية في العائلة.
*
الأدوية:
قائمة بجميع الأدوية التي يتناولها المريض، بما في ذلك الأدوية التي لا تستلزم وصفة طبية والمكملات الغذائية.
*
التعرض المهني:
مثل استخدام الأدوات الاهتزازية.
بعد الحصول على التاريخ الطبي، يقوم الأستاذ الدكتور محمد هطيف بإجراء فحص بدني شامل، مع التركيز على اليدين والقدمين. قد يتضمن الفحص:
*
فحص الأوعية الدموية:
قد يفحص الطبيب أصابعك تحت تكبير (باستخدام مجهر خاص أو منظار الشعيرات الدموية) للبحث عن أي تشوهات في الأوعية الدموية الصغيرة في الجلد بالقرب من الأظافر (فحص الشعيرات الدموية حول الظفر). الأوعية الدموية غير الطبيعية قد تشير إلى رينود الثانوي.
*
اختبار تحفيز البرد:
في بعض الحالات، قد يُطلب من المريض تعريض يديه أو قدميه للبرد (مثل غمرها في ماء بارد) لمراقبة استجابة الأوعية الدموية وظهور أعراض رينود.
الاختبارات المعملية (تحاليل الدم)
في كثير من الأحيان، تكون هناك حاجة لإجراء بعض اختبارات الدم لتمييز رينود الأولي عن الثانوي، والبحث عن أدلة على وجود مرض مناعي ذاتي أو مرض في النسيج الضام. تشمل هذه الاختبارات ما يلي:
-
اختبار الأجسام المضادة للنواة (ANA - Antinuclear Antibodies):
- وجود الأجسام المضادة للنواة في الدم يشير غالبًا إلى وجود مرض مناعي ذاتي، مثل الذئبة، أو تصلب الجلد، أو متلازمة شوغرن. إذا كانت نتيجة هذا الاختبار إيجابية، فهذا يزيد من احتمالية أن يكون رينود ثانويًا.
-
معدل الترسيب (ESR - Erythrocyte Sedimentation Rate) والبروتين المتفاعل C (CRP - C-Reactive Protein):
- هذه الاختبارات تقيس مستويات الالتهاب في الجسم. المستويات المرتفعة قد تشير إلى وجود حالة التهابية أو مناعية ذاتية كامنة.
-
اختبار عامل الروماتويد (RF - Rheumatoid Factor):
- يستخدم للكشف عن التهاب المفاصل الروماتويدي.
-
اختبارات محددة لأمراض النسيج الضام:
- قد يطلب الأستاذ الدكتور محمد هطيف اختبارات محددة للأجسام المضادة مثل Scl-70 (للتصلب الجهازي) أو الأجسام المضادة للسنترومير (لنوع معين من تصلب الجلد).
يمكنك معرفة المزيد عن فحوصات الدم للسكتة الدماغية هنا.
أهمية التشخيص التفريقي
يُعد التشخيص التفريقي ضروريًا لاستبعاد الحالات الأخرى التي قد تسبب أعراضًا مشابهة، مثل متلازمة النفق الرسغي أو أمراض الشرايين الطرفية. بفضل خبرة الأستاذ الدكتور محمد هطيف، يتم إجراء تقييم شامل لضمان عدم إغفال أي حالة كامنة قد تؤثر على صحتك.
خيارات العلاج المتاحة لمرض رينود
يهدف علاج مرض رينود إلى تقليل تكرار النوبات وشدتها، ومنع المضاعفات، وتحسين جودة حياة المريض. في حالات رينود الثانوي، يكون الهدف الأساسي هو علاج المرض الأساسي المسبب للحالة، بالإضافة إلى منع تقرحات الجلد وتلف الأنسجة. يعتمد الأستاذ الدكتور محمد هطيف في عيادته بصنعاء على نهج علاجي متكامل ومخصص لكل مريض.
1. العلاج التحفظي والرعاية الذاتية (الخط الأول)
بالنسبة لمعظم الأشخاص المصابين برينود الأولي، وأيضًا كجزء أساسي من علاج رينود الثانوي، غالبًا ما تكون التدابير التحفظية دون أدوية كافية للتحكم في النوبات. هذه التدابير تشمل:
-
تجنب التعرض للبرد:
- ارتداء ملابس دافئة متعددة الطبقات، قفازات سميكة وجوارب صوفية عند الخروج في الطقس البارد.
- استخدام القفازات عند التعامل مع الأطعمة المجمدة أو الباردة.
- تدفئة السيارة قبل القيادة في الشتاء.
- تجنب الأماكن المكيفة بشكل مفرط.
-
إدارة درجة حرارة اليدين والقدمين:
- عند بدء النوبة، حاول تدفئة اليدين أو القدمين بسرعة عن طريق وضعهما تحت الإبط، أو في ماء دافئ (وليس ساخنًا)، أو فركهما معًا.
- الحفاظ على بيئة العمل أو المنزل دافئة.
-
التحكم في التوتر:
- الإجهاد العاطفي يمكن أن يحفز نوبات رينود. تقنيات الاسترخاء مثل التأمل، اليوغا يمكنك معرفة فوائد اليوغا لالتهاب المفاصل هنا ، التنفس العميق، والتاي تشي تعرف على التاي تشي لالتهاب المفاصل ، والتمارين الهوائية يمكن أن تساعد في تقليل التوتر.
- العلاج السلوكي المعرفي (CBT) قد يكون مفيدًا أيضًا.
-
الإقلاع عن التدخين:
- التدخين يضيق الأوعية الدموية ويزيد من سوء حالة رينود. الإقلاع عن التدخين ضروري لتحسين تدفق الدم.
-
تجنب الكافيين:
- قد يساهم الكافيين في تضيق الأوعية الدموية لدى بعض الأشخاص.
-
النشاط البدني المنتظم:
- يساعد على تحسين الدورة الدموية بشكل عام.
-
الابتعاد عن الأدوية المحفزة:
- تجنب الأدوية التي قد تزيد من تضيق الأوعية الدموية، مثل بعض مزيلات الاحتقان، وحاصرات بيتا (بعد استشارة الطبيب).
2. العلاج الدوائي
في حالات النوبات الأكثر شدة أو عندما لا تكون التدابير التحفظية كافية، قد يصف الأستاذ الدكتور محمد هطيف أدوية للمساعدة في توسيع الأوعية الدموية وتحسين تدفق الدم. لا توجد أدوية معتمدة خصيصًا لعلاج مرض رينود، ولكن العديد من الأدوية المستخدمة لحالات أخرى (مثل ارتفاع ضغط الدم أو أمراض القلب التاجية) أثبتت فعاليتها.
-
حاصرات قنوات الكالسيوم (Calcium Channel Blockers):
- مثل نيفيديبين (Nifedipine)، أملوديبين (Amlodipine)، وفيلوديبين (Felodipine).
- تعمل هذه الأدوية على إرخاء جدران الأوعية الدموية الصغيرة، مما يسمح بتدفق الدم بشكل أفضل.
- يمكن أن تساعد أيضًا في شفاء تقرحات الجلد على الأصابع أو أصابع القدمين.
- تُعد الخيار الأول للعلاج الدوائي.
-
حاصرات مستقبلات ألفا (Alpha-Receptor Blockers):
- مثل برازوسين (Prazosin) ودوكسازوسين (Doxazosin).
- تعمل على منع عمل النورإبينفرين، وهو هرمون يسبب تضيق الأوعية الدموية.
- قد تكون مفيدة في فتح الأوعية الدموية.
-
موسعات الأوعية الدموية غير النوعية (Nonspecific Vasodilators):
- مثل النيتروغليسرين الموضعي (Topical Nitroglycerin) أو كريمات أخرى تُطبق مباشرة على الأصابع.
- تساعد على إرخاء الأوعية الدموية وقد تُوصف للمساعدة في شفاء تقرحات الجلد.
-
أدوية أخرى:
- مثبطات فوسفوديستيراز-5 (PDE5 inhibitors): مثل السيلدينافيل (Sildenafil) والتادالافيل (Tadalafil)، والتي تستخدم عادة لعلاج ضعف الانتصاب، يمكن أن تكون فعالة في توسيع الأوعية الدموية في حالات رينود الشديدة.
- البروستاغلاندين (Prostaglandins): مثل إيلوبروست (Iloprost)، قد تُعطى عن طريق الوريد في الحالات الشديدة جدًا والمهددة للأنسجة.
3. التدخلات الجراحية
في الحالات الشديدة جدًا التي لا تستجيب للعلاجات الأخرى وتهدد بتلف الأنسجة أو فقدانها، قد يوصي الأستاذ الدكتور محمد هطيف بإجراء جراحي.
-
قطع العصب الودي (Sympathectomy):
- يتضمن هذا الإجراء قطع الأعصاب التي تتحكم في تضيق الأوعية الدموية في المنطقة المتأثرة. يمكن أن يساعد في تقليل تكرار وشدة النوبات عن طريق إيقاف الإشارات المفرطة من الجهاز العصبي الودي.
- يتم إجراء الجراحة عادةً عن طريق شقوق صغيرة في اليد أو القدم.
-
جراحة توسيع الأوعية الدموية (Revascularization Surgery):
- في حالات نادرة جدًا حيث يكون هناك انسداد كبير في الأوعية الدموية الرئيسية، قد تكون هناك حاجة لإجراء جراحة لإعادة بناء أو توسيع الأوعية الدموية لتحسين تدفق الدم.
-
إزالة الأنسجة الميتة (Debridement):
- في حال تطور الغرغرينا أو التقرحات الشديدة، قد يتطلب الأمر إزالة الأنسجة الميتة لمنع انتشار العدوى والحفاظ على الأنسجة السليمة.

يعمل الأستاذ الدكتور محمد هطيف وفريقه عن كثب مع المرضى لوضع خطة علاج فردية تأخذ في الاعتبار شدة الحالة، نوع رينود، وأي أمراض كام
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك