مرض شويرمان وتحدب الظهر: الدليل الشامل للأعراض والعلاج والجراحة
الخلاصة الطبية
مرض شويرمان هو تشوه هيكلي يؤدي إلى تحدب الظهر، يظهر غالباً خلال فترة المراهقة بسبب نمو غير متساوٍ لفقرات العمود الفقري. يعتمد العلاج على درجة التحدب، بدءاً من العلاج الطبيعي وارتداء الدعامات، وصولاً إلى التدخل الجراحي لتعديل استقامة العمود الفقري وتثبيته في الحالات الشديدة.
الخلاصة الطبية السريعة: مرض شويرمان هو تشوه هيكلي يؤدي إلى تحدب الظهر، يظهر غالباً خلال فترة المراهقة بسبب نمو غير متساوٍ لفقرات العمود الفقري. يعتمد العلاج على درجة التحدب، بدءاً من العلاج الطبيعي وارتداء الدعامات، وصولاً إلى التدخل الجراحي لتعديل استقامة العمود الفقري وتثبيته في الحالات الشديدة.
مقدمة عن استقامة العمود الفقري وتحدب الظهر
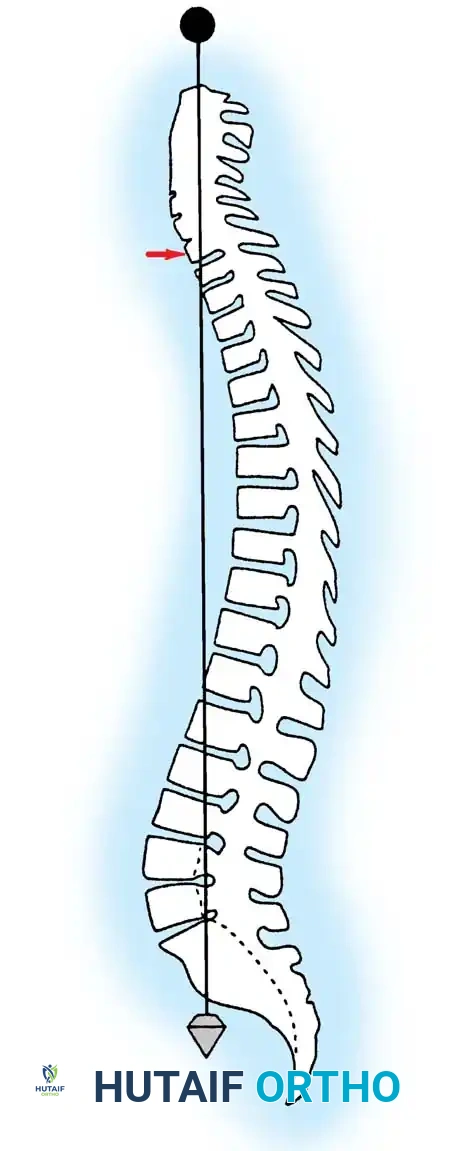
يعد العمود الفقري البشري تحفة من التحف التشريحية، حيث يتميز في وضعه الطبيعي بوجود أربعة انحناءات متناوبة ومتوازنة تعمل معاً لتحسين الكفاءة الميكانيكية الحيوية وتوزيع الأحمال على الجسم بشكل مثالي. لفهم أي مشكلة تصيب الظهر، يجب أولاً فهم هذا التكوين الطبيعي. يتكون العمود الفقري من انحناء للداخل في منطقة الرقبة (القعس العنقي)، وانحناء للخارج في منطقة الصدر (الحداب الصدري والذي يتراوح طبيعياً بين 20 إلى 50 درجة)، وانحناء للداخل في أسفل الظهر (القعس القطني)، وأخيراً انحناء للخارج في منطقة العجز.
عند الوقوف، يعمل التحدب الصدري والتقعر القطني في حالة من التوازن المتناغم، مما يقلل من استهلاك الطاقة العضلية المطلوبة للحفاظ على وضعية الوقوف المستقيمة. يُعرّف التوازن الطبيعي للعمود الفقري سريرياً من خلال خط وهمي عمودي يُسقط من مركز الفقرة العنقية السابعة، والذي يجب أن يمر بالزاوية الخلفية العلوية للفقرة العجزية الأولى.

يحدث الخلل في هذا التوازن عندما يميل الجسم إلى الأمام أو الخلف بشكل غير طبيعي. في الوضع المستقيم، يتعرض العمود الفقري باستمرار لقوى الجاذبية، وتعمل عدة هياكل تشريحية معاً للحفاظ على استقراره، بما في ذلك الأقراص الفقرية (الديسك)، الأربطة الداعمة، والعضلات المحيطة بالعمود الفقري والبطن.
يُعتبر تحدب الظهر الذي يبلغ 50 درجة أو أكثر في المنطقة الصدرية أمراً غير طبيعي. يظهر التشوه المرضي لتحدب الظهر عادةً عندما يكون الجزء الأمامي من العمود الفقري غير قادر على تحمل قوى الضغط، مما يؤدي إلى قصر العمود الأمامي. وفي المقابل، فإن ضعف الجزء الخلفي وعدم قدرته على مقاومة قوى الشد يؤدي إلى استطالة نسبية للعناصر الخلفية، مما يزيد من تفاقم التحدب.
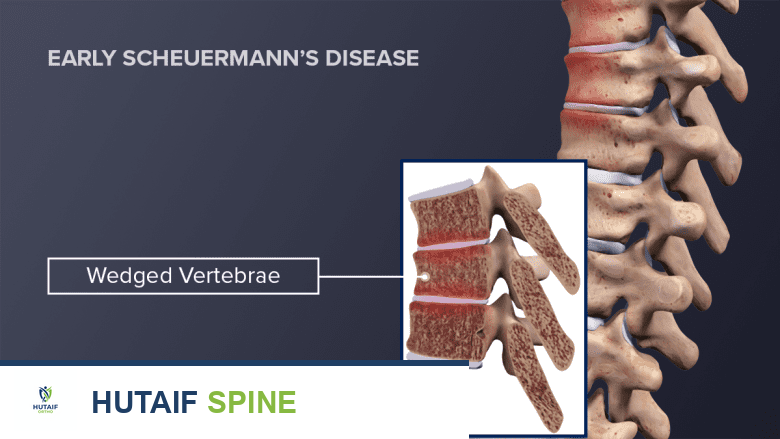
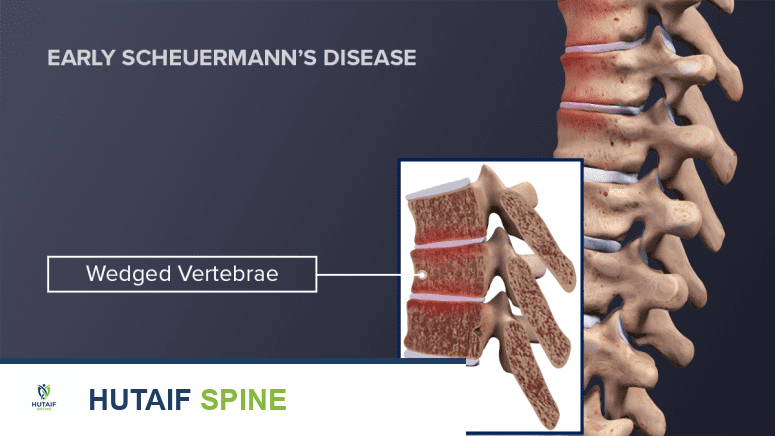
طبيعة مرض شويرمان
مرض شويرمان هو نوع من أنواع تحدب الظهر الهيكلي الصلب الذي يصيب المنطقة الصدرية أو الصدرية القطنية من العمود الفقري. يحدث هذا المرض في نسبة تتراوح بين 0.4 بالمائة إلى 8.3 بالمائة من عامة السكان، مع زيادة طفيفة في نسبة الإصابة بين الذكور. يتزامن عمر بداية ظهور المرض عادةً مع طفرة النمو التي تسبق البلوغ، وتحديداً بين سن 10 و 12 عاماً.
على عكس التحدب الوضعي (الناتج عن العادات الخاطئة في الجلوس والوقوف)، فإن مرض شويرمان يؤدي إلى تغير حقيقي في شكل العظام، حيث تتخذ الفقرات شكلاً إسفينياً (مثلثاً) بدلاً من شكلها المستطيل الطبيعي، مما يجعل الظهر منحنياً بشكل لا يمكن للمريض تصحيحه بمجرد محاولة الوقوف بشكل مستقيم.
أسباب مرض شويرمان وعوامل الخطر
لا يزال السبب الدقيق لمرض شويرمان موضوعاً للبحث الطبي المستمر، ويُعتقد أنه ناتج عن مجموعة من العوامل المتداخلة. وقد وضع العلماء والأطباء عدة نظريات لتفسير حدوث هذا التشوه
نظرية النخر العظمي
اقترح الطبيب شويرمان (الذي سُمي المرض باسمه) أن التحدب ناتج عن ضعف التروية الدموية لصفائح النمو في جسم الفقرة. ورغم أن الدراسات اللاحقة أظهرت تفاصيل تشريحية مختلفة، إلا أن فكرة وجود خلل في نمو العظام تظل أساسية.
نظرية الانزلاق الغضروفي الداخلي
في عام 1930، اقترح العالم شمورل أن التغير في شكل الفقرات ينتج عن اندفاع المادة الجيلاتينية للقرص الفقري (الديسك) داخل العظم الإسفنجي لجسم الفقرة، وهو ما يُعرف باسم عقد شمورل. هذا الاندفاع يقلل من ارتفاع القرص ويزيد الضغط الأمامي، مما يعيق النمو الطبيعي للعظم.
العوامل الميكانيكية والجهد البدني
تُعد الأحمال الميكانيكية الزائدة من أقوى العوامل المساهمة في ظهور المرض. يُلاحظ أن هذه الحالة أكثر شيوعاً بين المراهقين الذين يمارسون رياضة رفع الأثقال أو الأعمال اليدوية الشاقة. تؤدي زيادة الضغط على الجزء الأمامي من الفقرات إلى إعاقة نموها الطبيعي (وفقاً لمبدأ هوتر-فولكمان الطبي)، مما يؤدي في النهاية إلى اتخاذ الفقرة الشكل الإسفيني المسبب للتحدب.
العوامل البيوكيميائية والوراثية
أثبتت الدراسات الحديثة وجود تشوهات في ألياف الكولاجين ونقص في نسبة الكولاجين في غضاريف النمو لدى هؤلاء المرضى، مما يشير إلى وجود خلل جيني أو بيوكيميائي يجعل العمود الفقري أكثر عرضة للتشوه أثناء فترات النمو السريع.
أنواع مرض شويرمان
يُصنف مرض شويرمان إلى نوعين سريريين متميزين بناءً على موقع التشوه وتطوره الطبيعي
مرض شويرمان النموذجي
هذا هو الشكل الكلاسيكي والأكثر شيوعاً، ويشمل بشكل أساسي المنطقة الصدرية (أعلى ومنتصف الظهر). يتم تعريفه طبياً بوجود ثلاث فقرات متتالية أو أكثر، كل منها متغيرة الشكل بزاوية 5 درجات أو أكثر، مما ينتج عنه تحدب هيكلي صلب.
مرض شويرمان غير النموذجي
يقتصر هذا النوع على المنطقة الصدرية القطنية (نقطة التقاء الصدر بأسفل الظهر) أو أسفل الظهر. يتميز بعدم انتظام حواف الفقرات، وضيق مساحة الأقراص الفقرية، ووجود عقد شمورل الأمامية، ولكنه لا يتطلب بالضرورة وجود ثلاث فقرات متتالية متغيرة الشكل. يُشاهد هذا المتغير بشكل متكرر لدى الرياضيين الذكور والعمال الذين يبذلون مجهوداً شاقاً، مما يشير إلى أن سببه قد يكون إصابات دقيقة متكررة لمراكز نمو الفقرات.
أعراض مرض شويرمان وتحدب الظهر
غالباً ما تبدأ الشكوى خلال طفرة نمو المراهقة. تتمثل الشكاوى الأساسية في التشوه الشكلي (بروز الظهر)، أو آلام في منتصف إلى أسفل الظهر، أو كليهما معاً. من الشائع جداً أن ينسب الآباء هذا التشوه عن طريق الخطأ إلى الوضعية السيئة أو الكسل، مما يؤدي إلى تأخير التشخيص الطبي السليم.
عادةً ما يتركز الألم في قمة التحدب أو في منطقة أسفل الظهر التي تزيد من تقوسها للداخل كنوع من التعويض الحركي. يزداد الألم مع النشاط البدني والجلوس لفترات طويلة، وعادةً ما يهدأ عند اكتمال النضج الهيكلي (توقف النمو).
الفحص السريري
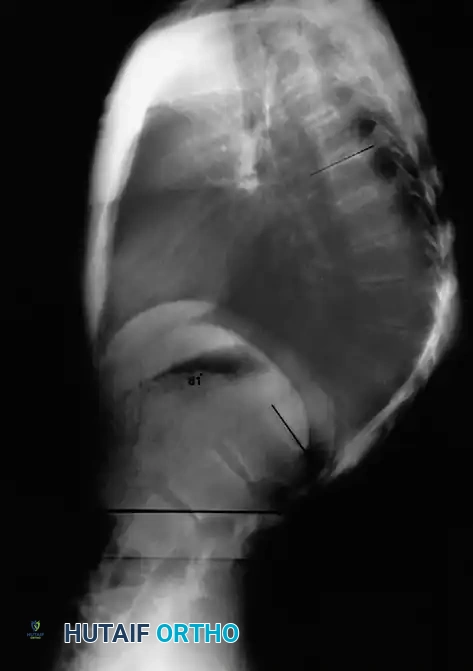
يكشف الفحص البدني عن تحدب صدري أو صدري قطني حاد وزاوي، مصحوباً بزيادة تعويضية في انحناء الرقبة وأسفل الظهر. الأمر الحاسم في التشخيص هو أن هذا التحدب صلب وغير مرن. أثناء اختبار الانحناء للأمام، يصبح التشوه أكثر وضوحاً. وعندما يتم تقييم المريض باستخدام اختبار التمدد في وضع الانبطاح (الاستلقاء على البطن ورفع الصدر)، يفشل التحدب الهيكلي في التصحيح، مما يميزه عن التحدب الوضعي المرن.


يُعد قصر وشد عضلات المأبض (الخلفية للفخذ) وعضلات الصدر من النتائج شبه العالمية لدى هؤلاء المرضى. علاوة على ذلك، قد يتواجد انحناء جانبي بسيط (جنف) بنسبة تصل إلى 30 بالمائة من المرضى. العجز العصبي نادر للغاية ولكنه يمكن أن يحدث نتيجة للزاوية الحادة جداً، أو الانزلاق الغضروفي الصدري.
تشخيص مرض شويرمان وتحدب الظهر
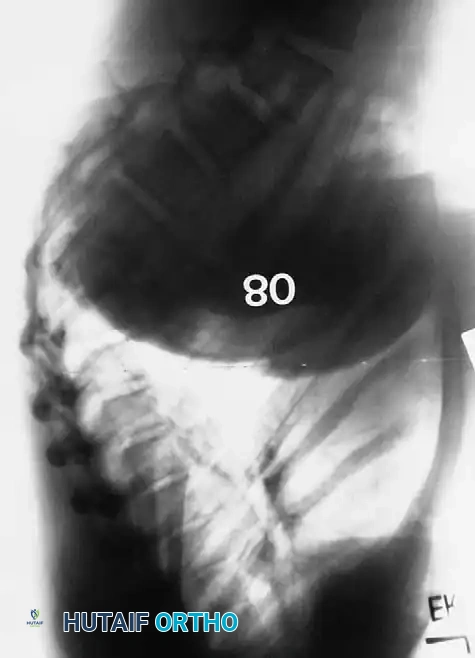
يتطلب التقييم الإشعاعي القياسي صوراً شعاعية (أشعة سينية) كاملة الطول للعمود الفقري في وضع الوقوف من الأمام والخلف ومن الجانب.
تشمل المعايير التشخيصية لمرض شويرمان النموذجي ما يلي
أولاً تحدب صدري يزيد عن 50 درجة.
ثانياً تغير في شكل الفقرات الأمامية (تتخذ شكل إسفين) بأكثر من 5 درجات في ثلاث فقرات متجاورة على الأقل في قمة الانحناء.
ثالثاً عدم انتظام في حواف الفقرات ووجود عقد شمورل.
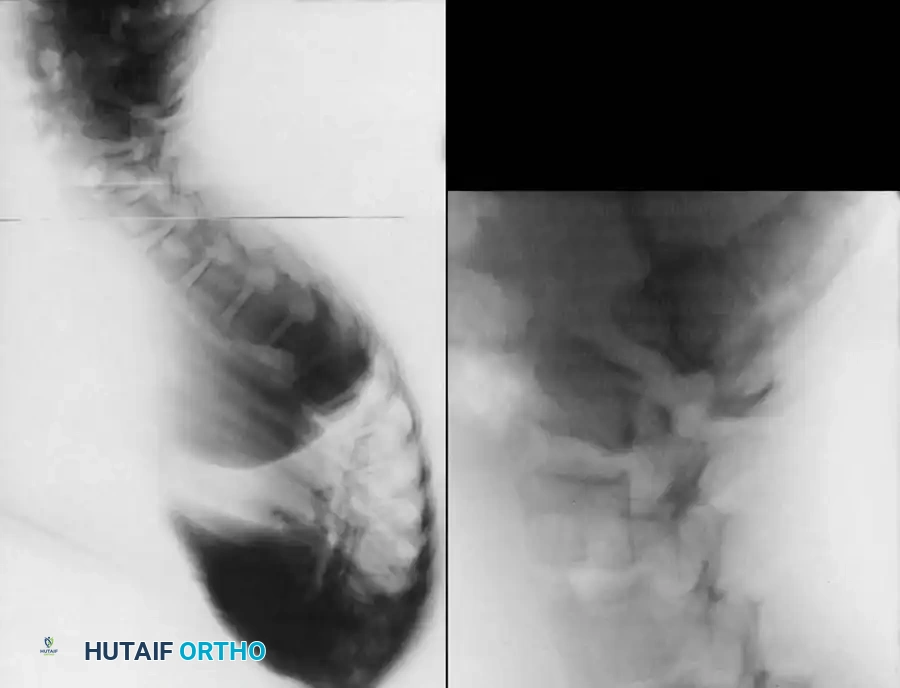
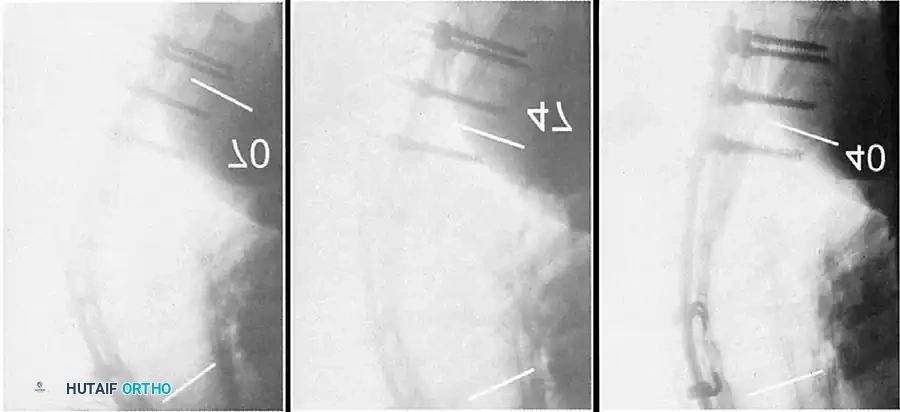
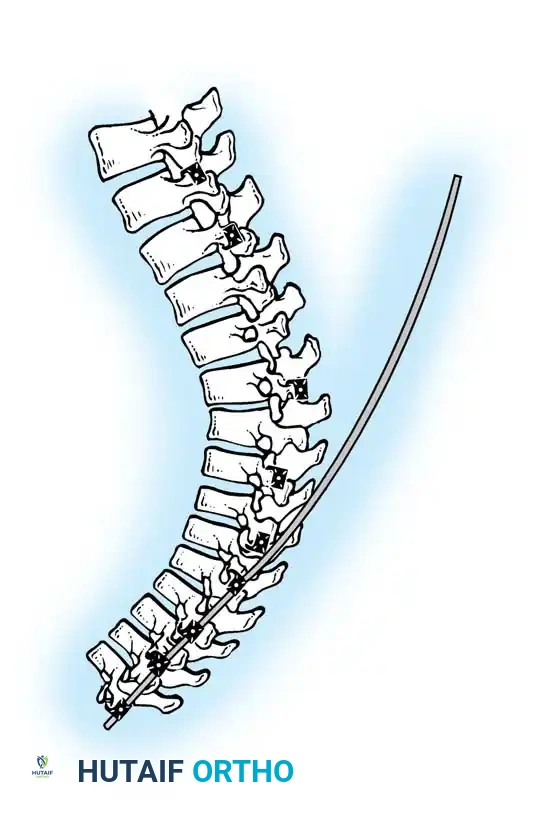
تُعد الصورة الشعاعية الجانبية المأخوذة مع تمدد المريض للخلف فوق وسادة أسطوانية أمراً بالغ الأهمية لتقييم مرونة الانحناء والمساعدة في التخطيط قبل الجراحة.
التطور الطبيعي للمرض
في معظم الحالات، يؤدي مرض شويرمان إلى تشوه خفيف وأعراض تزول من تلقاء نفسها. ومع ذلك، يمكن أن تتفاقم الانحناءات غير المعالجة بشكل كبير خلال طفرة النمو في فترة المراهقة. تشير الدراسات طويلة المدى إلى أن البالغين الذين يعانون من تحدب شويرمان غير المعالج (بمتوسط 71 درجة) يعانون من آلام ظهر أكثر شدة وفقدان في القدرة على تمدد الجذع مقارنة بالأشخاص الطبيعيين. نادراً ما يؤدي هذا إلى إعاقة شديدة، وعادة ما يتكيف معظم المرضى بشكل جيد. لا يُلاحظ ضعف وظائف الرئة إلا في الانحناءات التي تتجاوز 100 درجة.
متى نلجأ إلى العلاج الجراحي
في حين أن ارتداء الدعامات الطبية المخصصة هو الدعامة الأساسية لعلاج المرضى غير الناضجين هيكلياً (الذين لم يكتمل نموهم) والذين تتراوح انحناءاتهم بين 50 و 75 درجة، فإن التدخل الجراحي يُستطب لحالات محددة وشديدة.
دواعي التدخل الجراحي
أولاً حجم الانحناء عندما يتجاوز التحدب التقدمي 75 درجة.
ثانياً الألم المستمر آلام الظهر الشديدة التي لا تستجيب للتدابير التحفظية مثل العلاج الطبيعي ومسكنات الألم والدعامات.
ثالثاً المظهر الجمالي التشوه التجميلي الشديد وغير المقبول الذي يسبب ضائقة نفسية كبيرة للمريض ويؤثر على ثقته بنفسه.
رابعاً العجز العصبي في حالات نادرة جداً حيث يحدث ضغط على الحبل الشوكي.
خامساً نمط الانحناء الانحناءات الصدرية القطنية التي تتجاوز 65 درجة، حيث أنها معرضة بشدة للتطور والتسبب في آلام مزمنة.
التخطيط الجراحي واختيار مستويات التثبيت
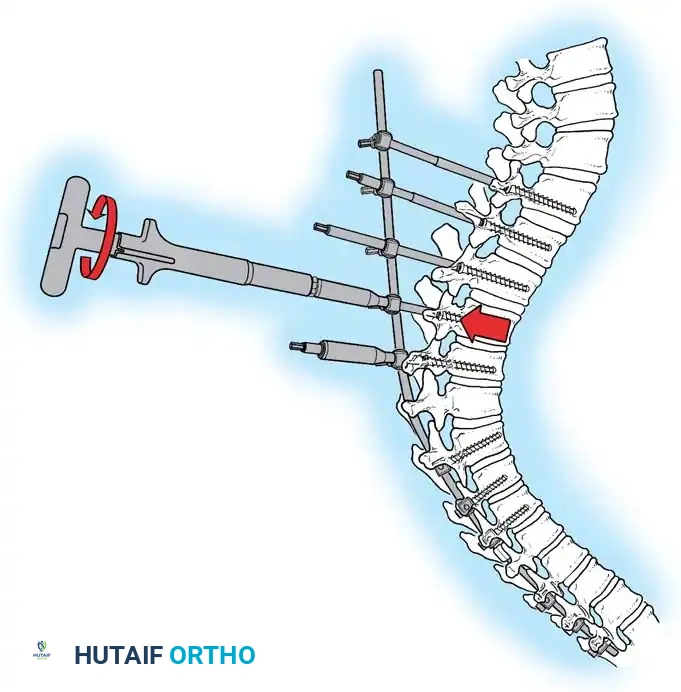
يُعد الاختيار الدقيق للفقرة العلوية والفقرة السفلية التي سيتم تثبيتها الخطوة الأكثر أهمية في منع المضاعفات بعد الجراحة، وتحديداً منع حدوث تحدب جديد فوق أو تحت منطقة الجراحة. يقوم الجراح بدراسة الأشعة بعناية فائقة لتحديد نقطة البداية ونقطة النهاية للبراغي والدعامات، لضمان استعادة التوازن السهمي المثالي للعمود الفقري بحيث يكون رأس المريض متوازناً تماماً فوق الحوض.
خطوات جراحة تصحيح تحدب الظهر
تاريخياً، كانت الانحناءات الشديدة والصلبة تتطلب فتحاً جراحياً من الأمام (عبر شق الصدر) متبوعاً بتثبيت خلفي. ومع ذلك، مع ظهور تقنيات مسامير العنيقات الفقرية عالية الكثافة وعمليات قطع العظام الخلفي، أصبح النهج الجراحي الخلفي فقط هو المعيار الذهبي، حيث يوفر تصحيحاً ممتازاً مع تقليل كبير في المضاعفات وفقدان الدم.
التجهيز والوصول الجراحي
يتم وضع المريض على بطنه على طاولة عمليات مخصصة للعمود الفقري. يتم إجراء شق خلفي في منتصف الظهر للوصول إلى الفقرات المصابة بأمان تام.
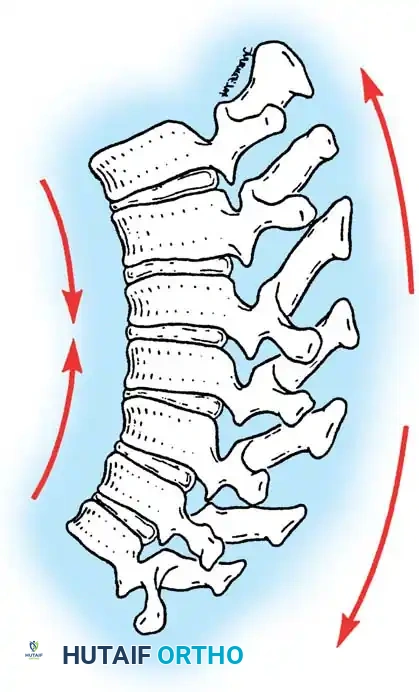
قطع العظام الخلفي لزيادة المرونة
لتحريك التشوه الصلب، يتم إجراء عمليات قطع عظام دقيقة ومتعددة المستويات (تُعرف بقطع بونتي) في قمة الانحناء. يتم إزالة أجزاء صغيرة من المفاصل والأربطة الخلفية. يسمح هذا التقصير للعمود الخلفي بتصحيح يتراوح من 5 إلى 10 درجات لكل مستوى عند تمديد العمود الفقري.
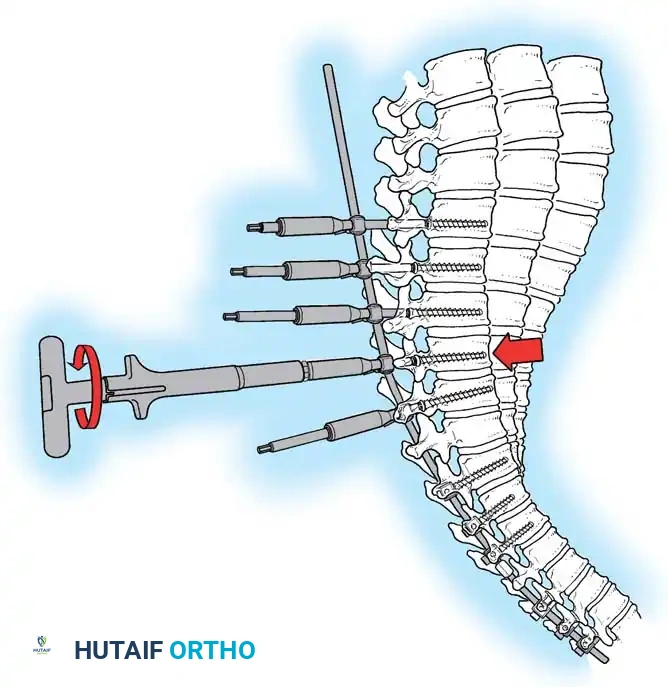
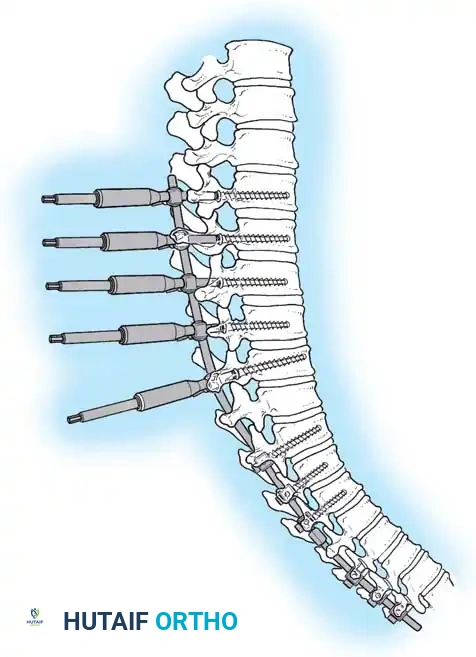
تثبيت المسامير والأعمدة المعدنية
يتم وضع مسامير التيتانيوم بدقة عالية داخل العنيقات الفقرية. بعد ذلك، يتم تشكيل قضيبين معدنيين صلبين بعناية ليطابقا الانحناء الفسيولوجي الطبيعي المرغوب (حوالي 40 درجة).
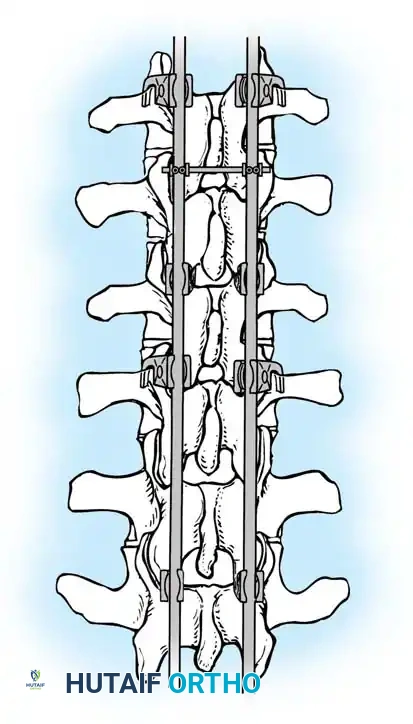
مناورة التعديل ورد الانحناء
تتم عملية التصحيح من خلال مناورة ميكانيكية دقيقة. يتم تثبيت القضبان في المسامير السفلية أولاً، ثم يتم سحب القضيب تدريجياً نحو المسامير العلوية. تعمل هذه المناورة على سحب العمود الفقري نحو القضيب، مما يصحح التحدب ويستعيد التوازن الطبيعي.
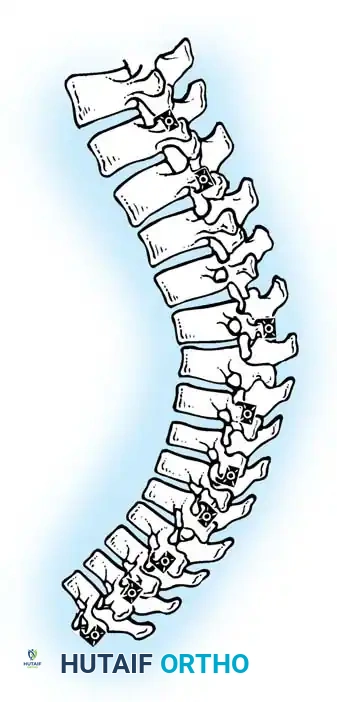
دمج العظام والإغلاق
بمجرد تثبيت القضبان، يتم وضع طعوم عظمية (من عظام المريض نفسه أو من بنك العظام) على جانبي العمود الفقري لضمان التحام العظام بشكل صلب بمرور الوقت. ثم يتم إغلاق الجرح بعناية في طبقات.
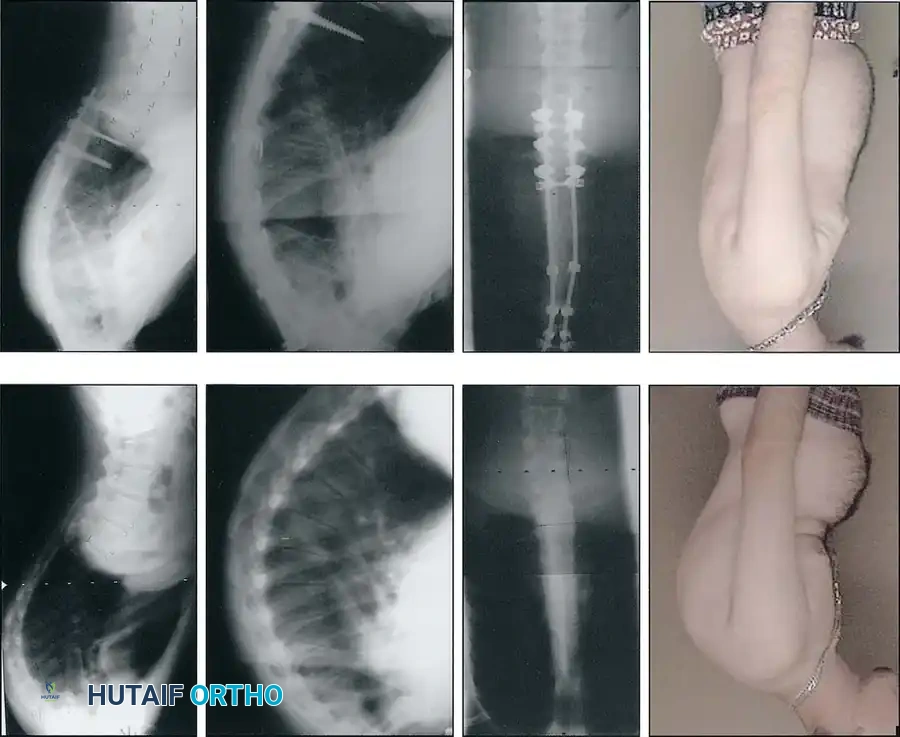
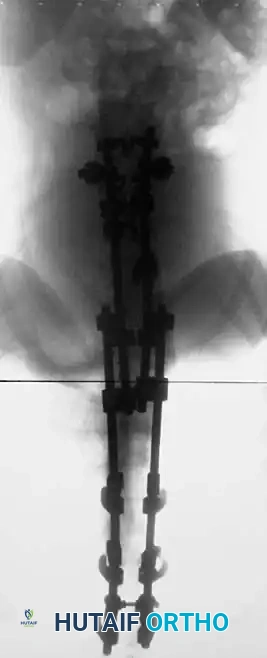
النتائج الإشعاعية بعد الجراحة
يؤدي التدخل الجراحي الناجح إلى استعادة جذرية للتوازن السهمي وتصحيح ملحوظ للتشوه.
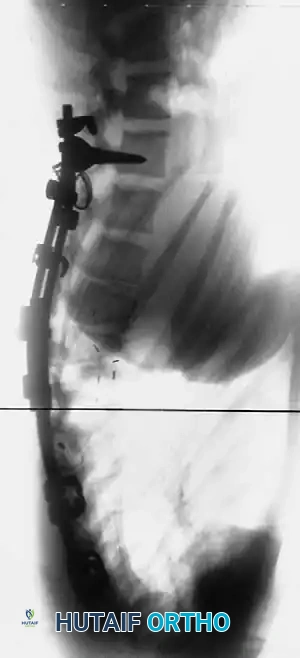
التعافي بعد جراحة تحدب الظهر
مع استخدام تقنيات التثبيت الحديثة والقوية، أصبح ارتداء دعامة الظهر بعد الجراحة غير ضروري في الغالب.
يبدأ المريض في الحركة والمشي في اليوم الأول بعد الجراحة بمساعدة أخصائي العلاج الطبيعي. يُمنع المريض من الانحناء الشديد، أو رفع الأشياء الثقيلة، أو الالتفاف المفاجئ خلال الأشهر الثلاثة الأولى. يُسمح عادةً بالعودة إلى الرياضات التي لا تتضمن احتكاكاً جسدياً بعد 6 أشهر، ويمكن العودة إلى النشاط الكامل غير المقيد بعد عام واحد، وذلك بعد التأكد من الالتحام العظمي الصلب عبر الأشعة السينية.
المضاعفات المحتملة وكيفية تجنبها
تعتبر جراحة تصحيح تحدب الظهر آمنة بشكل عام عند إجرائها بواسطة جراح عمود فقري متمرس، ولكن كأي جراحة كبرى، هناك بعض المخاطر المحتملة
* التحدب الوصلي وهو حدوث انحناء جديد أعلى أو أسفل منطقة التثبيت. يتم تجنبه من خلال الاختيار الدقيق لمستويات التثبيت وعدم المبالغة في تصحيح الانحناء الأصلي.
* المخاطر العصبية خطر إصابة الحبل الشوكي أثناء التصحيح ضئيل جداً (حوالي 0.5 بالمائة). يتم استخدام أجهزة المراقبة العصبية المستمرة أثناء الجراحة لضمان سلامة الأعصاب في كل لحظة.
* العدوى يتم تقليل هذا الخطر من خلال التعقيم الصارم، والمضادات الحيوية الوقائية، والعناية الفائقة بالجرح.
في الختام، يُعد العلاج الجراحي لمرض شويرمان وتحدب الظهر تدخلاً فعالاً للغاية للتشوهات الشديدة أو التقدمية أو المؤلمة. إن إتقان الميكانيكا الحيوية للعمود الفقري، والتخطيط الدقيق قبل الجراحة، والتنفيذ الصارم للخطوات الجراحية هي عوامل أساسية لتحقيق نتائج سريرية مثالية وطويلة الأمد.
الأسئلة الشائعة حول مرض شويرمان
الفرق بين تحدب الظهر الوضعي ومرض شويرمان
التحدب الوضعي ناتج عن عادات الجلوس الخاطئة وضعف العضلات، ويمكن للمريض تصحيحه بمجرد الوقوف باستقامة، ولا يصاحبه تغير في شكل العظام. أما مرض شويرمان فهو تشوه هيكلي صلب ناتج عن تغير شكل الفقرات إلى الشكل الإسفيني، ولا يمكن للمريض تصحيحه بمجرد تغيير وضعيته.
السن المتوقع لظهور مرض شويرمان
يظهر مرض شويرمان عادةً خلال فترة طفرة النمو التي تسبق البلوغ، وتحديداً بين سن 10 إلى 12 عاماً، ويصبح أكثر وضوحاً مع زيادة نمو المراهق.
إمكانية الشفاء من مرض شويرمان بدون جراحة
نعم، الغالبية العظمى
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك