كيف يصبح الديسك مؤلماً: دليل شامل لتنكس الغضاريف وآلام الظهر
الخلاصة الطبية السريعة: ألم الديسك هو شعور مزعج ينجم عن تنكس أو إصابة الأقراص الفقرية. يبدأ غالبًا بتغيرات هيكلية وميكانيكية وكيميائية داخل الديسك، مما يؤدي إلى الالتهاب وتهيج الأعصاب. يشمل العلاج التحفظي الراحة والعلاج الطبيعي والأدوية، وقد تتطلب الحالات المتقدمة تدخلًا جراحيًا.
مقدمة لألم الديسك وتنكسه
تُعد الأقراص الفقرية (الديسك) جزءاً حيوياً من العمود الفقري، مصممة لتلبية الاحتياجات الهيكلية والديناميكية للعمود الفقري. تتمتع هذه الأقراص بقوة كافية لتحمل حركات متعددة المستويات، وتعمل كمكون أساسي للمفاصل في كل جزء حركي من العمود الفقري. لكن مع مرور الوقت، قد تخضع هذه الأقراص لتغيرات معقدة في تركيبها الميكانيكي والكيميائي، مما يجعلها مصدراً للألم. حتى التغيرات الطفيفة في تغذية الديسك وحركته يمكن أن تؤدي إلى بدء تدهور الديسك الصحي والسليم.
إن فهم كيفية تطور هذه التغيرات التي تؤدي إلى الألم أمر بالغ الأهمية لكل مريض يعاني من آلام الظهر أو الرقبة المرتبطة بالديسك. في هذا الدليل الشامل، سنستكشف بعمق تشريح الديسك، وظائفه، الأسباب الكامنة وراء تنكسه، الأعراض المصاحبة، طرق التشخيص الحديثة، وخيارات العلاج المتاحة. يقدم لكم الأستاذ الدكتور محمد هطيف ، أحد أبرز خبراء جراحة العظام والعمود الفقري في صنعاء واليمن، هذا الدليل بهدف توفير معلومات دقيقة وموثوقة لمساعدتكم على فهم حالتكم واتخاذ القرارات العلاجية المناسبة.
مع التقدم في العمر، قد يصبح الديسك أكثر صلابة وتسطحاً. ومع تغير هيكله، يصبح أكثر عرضة لأن يكون مصدراً للألم. يعاني معظم الأشخاص الذين تزيد أعمارهم عن 60 عاماً من تغيرات تنكسية في الأقراص، لكن نسبة صغيرة جداً منهم فقط هي التي تعاني من الألم. يشرح هذا المقال عملية تنكس الديسك وكيف يتحول إلى مصدر للألم.
تشريح الديسك ووظائفه الحيوية
تُعد الأقراص الفقرية، أو الديسك، مكونات أساسية في العمود الفقري البشري، فهي ليست مجرد وسائد بين الفقرات العظمية، بل هي أجزاء معقدة تساهم في حركة ومرونة العمود الفقري. يمتد الديسك على طول العمود الفقري، ويعمل كجزء من كل وحدة حركية فقرية. تتيح مرونة الأقراص للعمود الفقري مقاومة قوى متعددة الاتجاهات، كما تعمل كممتص للصدمات بين أجسام الفقرات العظمية.
التركيب الأساسي للديسك
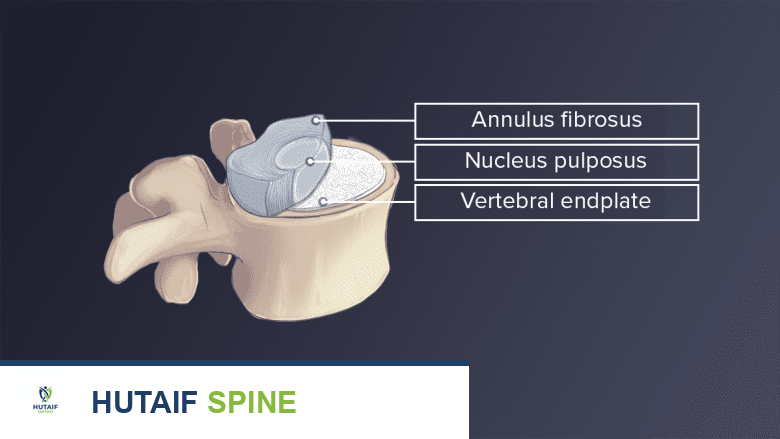
يتكون القرص الفقري من طبقتين رئيسيتين، تعملان معاً لتمكين وظائفه المتعددة:
- الحلقة الليفية (Annulus Fibrosus): الطبقة الخارجية الصلبة.
- النواة اللبية (Nucleus Pulposus): المادة الداخلية الرخوة.
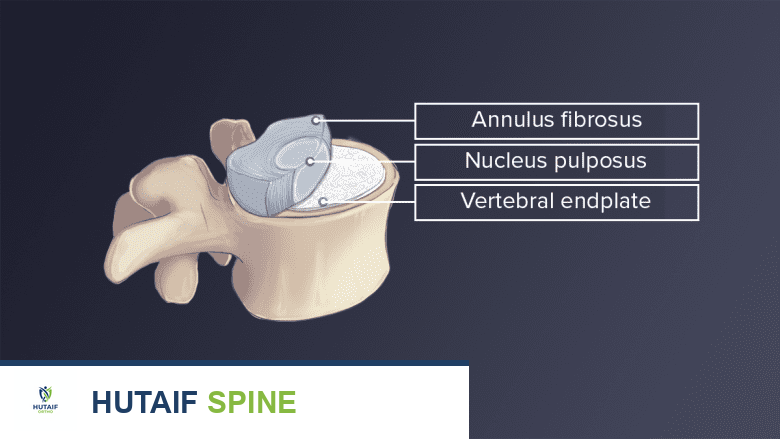
الحلقة الليفية Annulus Fibrosus
الطبقة الخارجية للقرص تسمى الحلقة الليفية، وقد سُميت بهذا الاسم نسبة إلى الأنسجة الليفية التي تتكون منها. تتواجد الألياف ومحتوى الماء في الحلقة الليفية بتدرجات. من الحافة الخارجية باتجاه الداخل، يقل محتوى ألياف الكولاجين من النوع الأول بينما يزداد محتوى البروتين والماء. هذه البنية المتينة تسمح للديسك بتحمل الضغوط الدورانية والانحنائية.
النواة اللبية Nucleus Pulposus
المادة الداخلية المحتواة في القرص تسمى النواة اللبية، وقد سُميت بهذا الاسم نسبة إلى قوامها اللبي أو الهلامي الناعم. تشبه هذه المادة معجون الأسنان في قوامها، وهي غنية بالماء والبروتينات التي تمنح الديسك خاصية الامتصاص للصدمات والمرونة.
إمداد الديسك بالدم
تكمن الأوعية الدموية التي تغذي القرص بالمواد الغذائية في الصفائح الطرفية فوقه وتحته، بدلاً من اختراق القرص نفسه. هذا الإمداد الدموي المنخفض يحد من توصيل المغذيات ويبطئ استجابة الجهاز المناعي، خاصة للأنسجة والخلايا المتضررة بسبب التقدم في العمر أو الإصابة. هذا النقص في التروية الدموية يجعل الديسك عرضة للتنكس بمرور الوقت، حيث تتراكم الفضلات الأيضية وتتباطأ عمليات الإصلاح الطبيعية.
النهايات العصبية في الديسك
في بنية القرص السليمة، تخترق الأعصاب مساحة القرص فقط إلى الحافة الخارجية جداً من الحلقة الليفية.
إذا وصل تمزق في الحلقة الليفية إلى الحافة الخارجية، فإن الأعصاب هناك يمكن أن تصبح حساسة وتسبب ألماً كبيراً في العمود الفقري. مع استمرار التدهور، تنمو الألياف العصبية على محيط القرص بشكل أكبر داخل مساحة القرص. قد يرتبط نمو الأعصاب هذا بالألم الناتج عن القرص المتنكس.
إذا تسربت النواة اللبية، التي تحتوي على قدر كبير من البروتينات الالتهابية، خارج القرص ولمست جذر عصب، فإن جذر العصب هذا يمكن أن يلتهب ويسبب ألماً ينتشر إلى أسفل الساق (عرق النسا أو اعتلال الجذور القطني) أو إلى أسفل الذراع (اعتلال الجذور العنقي). هذا التلامس المباشر بين المواد الكيميائية المهيجة والأعصاب هو أحد الأسباب الرئيسية للألم الشديد المرتبط بالديسك.
أسباب وعوامل تنكس الديسك
تنكس الديسك هو عملية طبيعية تحدث مع التقدم في العمر، ولكن عوامل معينة يمكن أن تسرع هذه العملية وتجعلها مؤلمة. مع تقدم العمر، تقل قدرة القرص على تحمل نطاق كامل من الحركة. يمكن أن تتغير خلايا وأنسجة القرص بطريقة تدريجية، مما يساهم في الانخفاض الكلي في القوة الميكانيكية.
التغيرات الهيكلية والميكانيكية
تتدهور الأقراص بعدة طرق بمرور الوقت، مما يؤثر على قدرتها على أداء وظائفها الحيوية:
- زيادة محتوى ألياف الإيلاستين: خاصة في الحافة الداخلية للحلقة الليفية، مما يغير من خصائصها المرنة.
- نقص الضغط الأسموزي: وهو ضروري للحفاظ على محتوى الماء العالي في النواة اللبية، مما يؤدي إلى جفاف الديسك.
- نقص محتوى الماء: ينخفض محتوى الماء بشكل ملحوظ، من 80% عند الولادة إلى ما يصل إلى 66% في العقد السادس من العمر. هذا الجفاف يقلل من مرونة الديسك وقدرته على امتصاص الصدمات.
- نقص ارتفاع الديسك: يؤدي فقدان الماء والمرونة إلى انخفاض في ارتفاع القرص، مما يقرب الفقرات من بعضها البعض ويزيد الضغط على المفاصل الأخرى.
يمنح المحتوى العالي من الماء القرص جودته الإسفنجية وقدرته على امتصاص الصدمات. مع التقدم في العمر والتنكس، يفقد القرص تدريجياً قدرته على امتصاص الصدمات ومرونته.
تأثير العمر على الديسك
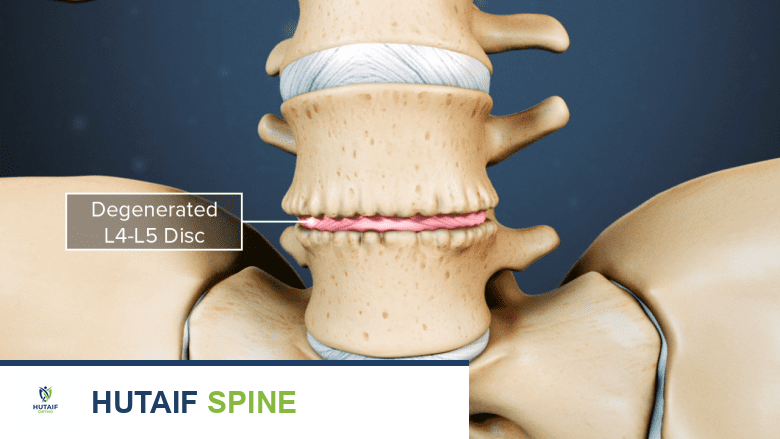
تنكس القرص الفقري يحدث بسبب التآكل المرتبط بالعمر. على الرغم من أن التنكس عملية طبيعية، إلا أن الألم الناتج عنها ليس كذلك دائماً. العمر هو العامل الأكثر شيوعاً، حيث تبدأ التغيرات التنكسية في الظهور غالباً بعد سن الأربعين، وتصبح أكثر وضوحاً بعد الستين.
تغيرات محتوى الماء والمرونة
يُعد فقدان الماء من النواة اللبية أحد أبرز علامات تنكس الديسك. هذا الفقدان يقلل من قدرة الديسك على العمل كوسادة ممتصة للصدمات، مما يزيد من الضغط على الفقرات والمفاصل المحيطة. تصبح الأقراص أقل مرونة وأكثر عرضة للتشقق والتمزق.
تغيرات أخرى مرتبطة بالتقدم في العمر
تشمل الخصائص الأخرى للديسك الذي يتقدم في العمر ويصاب بالجفاف ما يلي:
- اصفرار النواة اللبية: تغير في لون النواة اللبية.
- كسور صغيرة في العظام المجاورة: قد تحدث شقوق صغيرة في الصفائح الطرفية للفقرات.
- تسمك العظام المجاورة: كرد فعل على زيادة الضغط، قد تتسمك العظام المحيطة بالديسك.
- ترقق الصفائح الغضروفية: الصفائح التي تفصل الديسك عن الفقرات قد تصبح أرق وأضعف.
- قلة الأوعية الدموية في الصفائح الطرفية: يقل تدفق الدم، مما يقلل من قدرة الديسك على إصلاح نفسه.
التغيرات الكيميائية والبيئية داخل الديسك
مع انخفاض عدد الأوعية الدموية التي تخدم القرص، يزداد تراكم الفضلات الخلوية. يمكن أن يؤدي هذا التراكم داخل القرص إلى انخفاض مستوى الحموضة (pH) إلى 6.3، مما يجعل الجزء الداخلي من القرص أكثر حمضية ويعرضه لمزيد من التلف الخلوي مع التقدم في العمر والضغط.
يمكن أن يسبب القرص المتنكس تغيرات هيكلية في المناطق المجاورة، مثل تضييق مسار العصب، مما يسبب تضيق العمود الفقري وقد يؤدي إلى ألم جذري.
أعراض تنكس الديسك وألم العمود الفقري
على الرغم من أن تنكس الديسك لا يسبب الألم بالضرورة، إلا أن الأبحاث أظهرت أن تنكس الديسك يرتبط بقوة بحالات آلام أسفل الظهر. قد يكون الألم مسبباً للعجز ويحد من الحركة.
قد ينجم ألم الديسك عن عدة عوامل تعمل في وقت واحد، وعادة ما تشمل أعصاباً تخترق عمق الحافة الخارجية للقرص أو تشمل عدم استقرار القرص بعد الإصابة.
الالتهاب ومسبباته
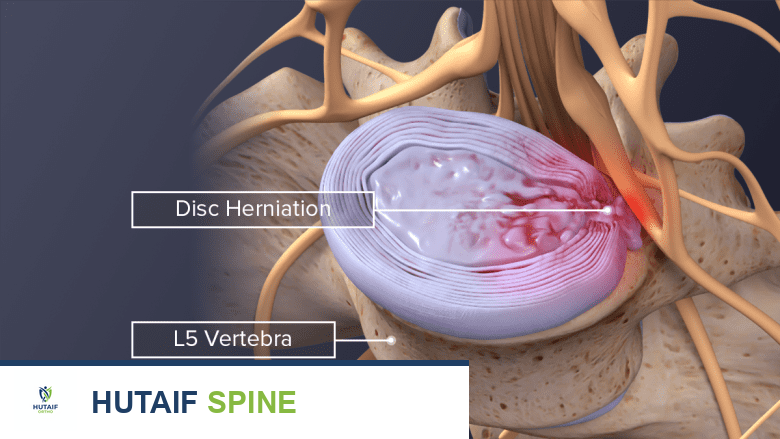
تطلق البروتينات الموجودة في الجزء الداخلي من القرص مواد التهابية إذا لامست العضلات والمفاصل وجذور الأعصاب القريبة. يمكن أن يسبب الالتهاب ألماً، وزيادة توتر العضلات، وتشنجات عضلية، وحساسية حول القرص المتأثر، بالإضافة إلى آلام حادة ومتقطعة في الساق (عرق النسا) أو في الذراع (اعتلال الجذور العنقي) إذا تأثر جذر عصب.
انهيار مساحة الديسك
يؤدي انخفاض ارتفاع القرص ومحتوى الماء فيه إلى إجهاد غير ضروري على المفاصل والعضلات التي تدعم الفقرات. في بعض الحالات، يمكن أن يتسبب انهيار مساحة القرص في انضغاط أو تهيج جذر عصب، مما يؤدي إلى ألم في الذراع أو الساق. هذا الانهيار قد يقلل أيضاً من المساحة المتاحة للأعصاب التي تمر عبر العمود الفقري.
الحركات الدقيقة المفرطة
قد يؤدي انخفاض التبطين والدعم من القرص إلى زيادة نسبية في الحركة بين فقرتين. تسبب هذه الحركة الزائدة عادة تشنجاً عضلياً وألماً، وقد تهيج المفاصل وجذور الأعصاب، ويمكن أن يؤدي إلى تكوين نتوءات عظمية (شوكات عظمية). هذه الحركات غير الطبيعية تزيد من عدم استقرار العمود الفقري وتفاقم الألم.
أنماط الألم وتأثيره
يمكن أن يتراوح الألم من خفيف إلى شديد، وقد يزداد سوءاً مع أوضاع معينة، مثل الوقوف أو الجلوس لفترات طويلة، أو مع حركات معينة، مثل التواء أو ثني العمود الفقري. تستغرق عملية تنكس القرص فترة طويلة من الزمن - عدة سنوات أو عقود.
من المهم ملاحظة أن الألم قد يكون متقطعاً، يأتي ويذهب، أو قد يصبح مزمناً ويزداد سوءاً بمرور الوقت. يمكن أن يؤثر هذا الألم بشكل كبير على جودة حياة المريض، ويحد من قدرته على أداء الأنشطة اليومية والمهنية.
تشخيص حالات الديسك المتنكس
التشخيص الدقيق هو الخطوة الأولى نحو علاج فعال لألم الديسك وتنكسه. يعتمد التشخيص على مجموعة شاملة من الفحوصات التي يجريها الأستاذ الدكتور محمد هطيف وفريقه الطبي المتخصص في صنعاء.
التاريخ الطبي والفحص السريري
يبدأ التشخيص بمراجعة دقيقة للتاريخ الطبي للمريض، بما في ذلك طبيعة الألم، مدته، العوامل التي تزيده أو تخففه، وأي إصابات سابقة. ثم يقوم الدكتور هطيف بإجراء فحص سريري شامل للعمود الفقري، يتضمن:
- تقييم نطاق الحركة: لتحديد مدى مرونة العمود الفقري ومواضع الألم عند الحركة.
- فحص القوة العضلية وردود الأفعال: للتحقق من وجود أي ضعف عصبي أو تغيرات في ردود الأفعال، مما قد يشير إلى انضغاط العصب.
- اختبارات حساسية الأعصاب: لتقييم الإحساس في الأطراف وتحديد ما إذا كان هناك أي خدر أو تنميل.
- اختبارات خاصة: مثل اختبار رفع الساق المستقيمة (Straight Leg Raise Test) للكشف عن تهيج العصب الوركي.
الفحوصات التصويرية
تُعد الفحوصات التصويرية أدوات حاسمة لتأكيد التشخيص وتحديد مدى تنكس الديسك وتأثيره على الهياكل المحيطة:
- الأشعة السينية (X-rays): تُظهر صور الأشعة السينية بنية العظام ويمكن أن تكشف عن انخفاض ارتفاع الديسك، أو وجود شوكات عظمية، أو عدم استقرار في العمود الفقري.
- التصوير بالرنين المغناطيسي (MRI): يُعد التصوير بالرنين المغناطيسي هو الأداة الأكثر فعالية لتصوير الأنسجة الرخوة مثل الأقراص والأعصاب. يمكن أن يوضح بدقة شديدة مدى تنكس الديسك، وجود انزلاق غضروفي، تضيق القناة الشوكية، أو انضغاط جذور الأعصاب.
- التصوير المقطعي المحوسب (CT Scan): قد يُستخدم التصوير المقطعي المحوسب في بعض الحالات، خاصة إذا كان المريض لا يستطيع إجراء التصوير بالرنين المغناطيسي، أو لتقييم بنية العظام بشكل أفضل.
الدراسات الكهربائية للأعصاب
في حالات الاشتباه في وجود اعتلال جذري (انضغاط العصب) أو اعتلال عصبي، قد يطلب الدكتور هطيف إجراء دراسات توصيل الأعصاب (Nerve Conduction Studies) وتخطيط كهربية العضل (Electromyography - EMG). تساعد هذه الفحوصات في تحديد مدى تلف الأعصاب ومصدر الألم العصبي.
بناءً على نتائج هذه الفحوصات، يتمكن الأستاذ الدكتور محمد هطيف من وضع خطة علاجية مخصصة تناسب حالة كل مريض، مع الأخذ في الاعتبار شدة الأعراض، ومدى التنكس، وتأثيره على جودة الحياة.
خيارات علاج الديسك المتنكس
يهدف علاج الديسك المتنكس إلى تخفيف الألم، استعادة الوظيفة، وتحسين جودة حياة المريض. يعتمد اختيار العلاج على شدة الأعراض، مدى التنكس، والاستجابة للعلاجات السابقة. يتبع الأستاذ الدكتور محمد هطيف نهجاً علاجياً متدرجاً، يبدأ بالعلاجات التحفظية غير الجراحية، وينتقل إلى التدخلات الجراحية فقط عند الضرورة القصوى.
العلاجات التحفظية غير الجراحية
تُعد هذه العلاجات هي الخيار الأول لمعظم مرضى الديسك المتنكس، وتهدف إلى التحكم في الألم وتقليل الالتهاب:
-
الراحة وتعديل الأنشطة:
- الراحة المؤقتة: قد يُنصح بفترة قصيرة من الراحة لتخفيف الضغط على العمود الفقري.
- تعديل الأنشطة: تجنب الحركات أو الأوضاع التي تزيد الألم، مثل رفع الأثقال، الانحناء المفرط، أو الجلوس لفترات طويلة.
-
الأدوية:
- مسكنات الألم المتاحة دون وصفة طبية: مثل مضادات الالتهاب غير الستيرويدية (NSAIDs) لتخفيف الألم والالتهاب.
- مرخيات العضلات: للمساعدة في تخفيف التشنجات العضلية المصاحبة.
- الأدوية الموصوفة: مثل الكورتيكوستيرويدات الفموية لتقليل الالتهاب الشديد، أو الأدوية التي تستهدف الألم العصبي.
-
العلاج الطبيعي والتأهيل:
- تمارين تقوية العضلات: لتقوية عضلات الظهر والبطن (عضلات الجذع) التي تدعم العمود الفقري.
- تمارين المرونة: لتحسين نطاق حركة العمود الفقري.
- الكمادات الساخنة والباردة: لتخفيف الألم والتشنج العضلي.
- تقنيات العلاج اليدوي: مثل التدليك أو التعبئة المفصلية.
- العلاج بالجر: لتخفيف الضغط على الديسك والأعصاب.
-
الحقن الشوكية:
- حقن الستيرويد فوق الجافية (Epidural Steroid Injections): تُحقن الستيرويدات مباشرة في الفراغ فوق الجافية حول الحبل الشوكي والأعصاب لتقليل الالتهاب وتخفيف الألم.
- حقن جذور الأعصاب (Nerve Root Blocks): تستهدف حقن التخدير والستيرويد جذراً عصبياً معيناً لتحديد مصدر الألم وتخفيفه.
-
تعديلات نمط الحياة:
- الحفاظ على وزن صحي: لتقليل الضغط على العمود الفقري.
- الإقلاع عن التدخين: الذي يمكن أن يؤثر سلباً على صحة الديسك.
- تحسين وضعية الجسم: سواء أثناء الجلوس، الوقوف، أو النوم.
التدخلات الجراحية للديسك
يُعد التدخل الجراحي الخيار الأخير، ويُوصى به عادةً فقط عندما تفشل العلاجات التحفظية في تخفيف الألم الشديد والمستمر، أو عندما يكون هناك دليل على تدهور عصبي مثل ضعف شديد في العضلات أو فقدان السيطرة على المثانة والأمعاء. يقوم الأستاذ الدكتور محمد هطيف بتقييم كل حالة بعناية فائقة لتحديد ما إذا كانت الجراحة هي الخيار الأنسب.
-
استئصال القرص المجهري (Microdiscectomy):
- إجراء جراحي طفيف التوغل يتم فيه إزالة الجزء المنفتق من الديسك الذي يضغط على العصب. يُعد هذا الإجراء فعالاً للغاية في تخفيف آلام الساق (عرق النسا).
-
جراحة دمج الفقرات (Spinal Fusion):
- في الحالات التي يكون فيها الديسك المتنكس يسبب عدم استقرار كبير في العمود الفقري، قد يُوصى بدمج فقرتين أو أكثر معاً. يهدف هذا الإجراء إلى تثبيت العمود الفقري وتقليل الحركة المؤلمة.
-
استبدال القرص الصناعي (Artificial Disc Replacement):
- في بعض الحالات المختارة، يمكن استبدال الديسك المتضرر بقرص صناعي للحفاظ على حركة العمود الفقري، بدلاً من دمج الفقرات.
يتمتع الأستاذ الدكتور محمد هطيف بخبرة واسعة في إجراء هذه الجراحات باستخدام أحدث التقنيات لضمان أفضل النتائج للمرضى، مع التركيز على التعافي السريع وتقليل المضاعفات.
التعافي والوقاية من آلام الديسك
عملية التعافي من ألم الديسك وتنكسه تتطلب صبراً والتزاماً بخطة العلاج. كما أن الوقاية تلعب دوراً حاسماً في الحفاظ على صحة العمود الفقري وتقليل خطر الإصابة في المستقبل.
مرحلة التعافي وإعادة التأهيل
بعد العلاج، سواء كان تحفظياً أو جراحياً، تبدأ مرحلة التعافي وإعادة التأهيل، وهي جزء لا يتجزأ من رحلة الشفاء.
-
العلاج الطبيعي المستمر:
- يُعد العلاج الطبيعي حجر الزاوية في التعافي، حيث يساعد على استعادة القوة والمرونة والتوازن. يضع أخصائي العلاج الطبيعي بالتعاون مع الأستاذ الدكتور محمد هطيف برنامجاً مخصصاً يتضمن تمارين تقوية عضلات الجذع، تمارين الإطالة، وتمارين التحمل.
- الالتزام بالتمارين المنزلية أمر حيوي لتعزيز النتائج ومنع تكرار الألم.
-
إدارة الألم:
- قد يستمر بعض الألم بعد العلاج، وقد يصف الدكتور هطيف أدوية مسكنة للألم أو يوصي بتقنيات إدارة الألم الأخرى.
- تعلم تقنيات الاسترخاء والتأمل يمكن أن يساعد في التعامل مع الألم المزمن.
-
العودة التدريجية للأنشطة:
- يجب أن تكون العودة إلى الأنشطة اليومية والعمل تدريجية ومنظمة. تجنب الأنشطة التي تتطلب جهداً كبيراً أو حركات مفاجئة في الب
آلام الظهر والرقبة والديسك ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وأفضل دكتور عمود فقري في صنعاء وخبير جراحات الديسك.
مواضيع أخرى قد تهمك