تشخيص مرض القرص التنكسي القطني: دليلك الشامل مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية السريعة: تشخيص مرض القرص التنكسي القطني يبدأ بتقييم شامل للتاريخ الطبي والفحص السريري، ثم يعتمد على التصوير بالرنين المغناطيسي لتحديد درجة التنكس واستبعاد حالات أخرى. يشمل العلاج خيارات تحفظية وجراحية يحددها الأستاذ الدكتور محمد هطيف.
مقدمة: فهم مرض القرص التنكسي القطني وأهمية التشخيص الدقيق
يُعدّ مرض القرص التنكسي القطني (Lumbar Degenerative Disc Disease - DDD) حالة شائعة تؤثر على العمود الفقري السفلي، وتُعدّ أحد الأسباب الرئيسية لآلام الظهر المزمنة التي تؤثر على جودة حياة الملايين حول العالم. على الرغم من أن اسمه يوحي بـ "المرض"، إلا أنه في الواقع يشير إلى التغيرات الطبيعية المرتبطة بالعمر التي تحدث في الأقراص الفقرية، وهي الوسائد المرنة التي تفصل بين فقرات العمود الفقري وتعمل كممتص للصدمات. مع مرور الوقت، يمكن أن تفقد هذه الأقراص مرونتها ومحتواها المائي، مما يؤدي إلى تآكلها وتغير شكلها، وبالتالي قد تسبب الألم والالتهاب ومجموعة من الأعراض الأخرى التي تتراوح شدتها من خفيفة إلى شديدة ومُعيقة.
إن فهم هذه الحالة، وخاصة كيفية تشخيصها بدقة، يُعدّ الخطوة الأولى والأساسية نحو إدارة فعالة للألم واستعادة الوظيفة الطبيعية. التشخيص الصحيح لا يقتصر على تحديد وجود تنكس في الأقراص فحسب، بل يشمل أيضًا تحديد مدى تأثر الأعصاب والهياكل المحيطة، واستبعاد الحالات الأخرى التي قد تسبب أعراضًا مشابهة. في هذا الدليل الشامل، سنتعمق في كل جانب من جوانب تشخيص مرض القرص التنكسي القطني، بدءًا من الفحص الأولي وحتى أحدث تقنيات التصوير، مع التركيز على النهج الشمولي الذي يتبعه الأستاذ الدكتور محمد هطيف، الرائد في جراحة العظام والعمود الفقري في صنعاء واليمن.
يُقدم الأستاذ الدكتور محمد هطيف خبرة واسعة ومعرفة عميقة في تشخيص وعلاج أمراض العمود الفقري، مستخدمًا أحدث التقنيات والمعايير الطبية العالمية لضمان حصول المرضى على أفضل رعاية ممكنة. إن هدفه هو توفير تشخيص دقيق وشامل يمهد الطريق لخطة علاجية مُخصصة، تُعيد للمرضى حركتهم وراحتهم، وتُمكنهم من العودة إلى حياتهم الطبيعية بأقل قدر من الألم.
التشريح الأساسي للعمود الفقري القطني ودوره في مرض القرص التنكسي
لفهم مرض القرص التنكسي القطني، من الضروري أولاً استعراض التشريح الأساسي للعمود الفقري، وتحديدًا الجزء القطني منه. العمود الفقري هو الدعامة الرئيسية للجسم، ويوفر الدعم والحماية للحبل الشوكي، ويسمح بالحركة والمرونة. يتكون العمود الفقري من سلسلة من العظام تُسمى الفقرات، والتي تنقسم إلى مناطق مختلفة: عنقية، صدرية، قطنية، عجزية، وعصعصية.
الفقرات القطنية ووظيفتها
الفقرات القطنية هي الفقرات الخمس السفلية من العمود الفقري (L1-L5)، وتقع في منطقة أسفل الظهر. هذه الفقرات أكبر وأقوى من الفقرات الأخرى، وذلك لأنها تتحمل معظم وزن الجزء العلوي من الجسم وتشارك في حركات الانحناء والالتواء ورفع الأثقال.
الأقراص الفقرية: الوسائد الماصة للصدمات
بين كل فقرة وأخرى، يوجد قرص فقري (Intervertebral Disc). هذه الأقراص تعمل كوسائد مرنة وماصات للصدمات، مما يمنع احتكاك الفقرات ببعضها البعض ويسمح بحركة سلسة للعمود الفقري. يتكون كل قرص فقري من جزأين رئيسيين:
- النواة اللبية (Nucleus Pulposus): وهي المادة الداخلية الهلامية واللينة، الغنية بالماء، والتي توفر المرونة والقدرة على امتصاص الصدمات.
- الحلقة الليفية (Annulus Fibrosus): وهي الطبقة الخارجية القوية والمتينة المكونة من حلقات ليفية متعددة، والتي تحيط بالنواة اللبية وتثبت القرص في مكانه بين الفقرات.
الأعصاب الشوكية
تخرج الأعصاب الشوكية من الحبل الشوكي عبر فتحات صغيرة بين الفقرات، وتنتشر هذه الأعصاب لتغذي وتتحكم في الإحساس والحركة في الأطراف السفلية والجزء السفلي من الجسم. أي ضغط أو تهيج لهذه الأعصاب يمكن أن يسبب الألم، التنميل، والضعف.
كيف يحدث التنكس
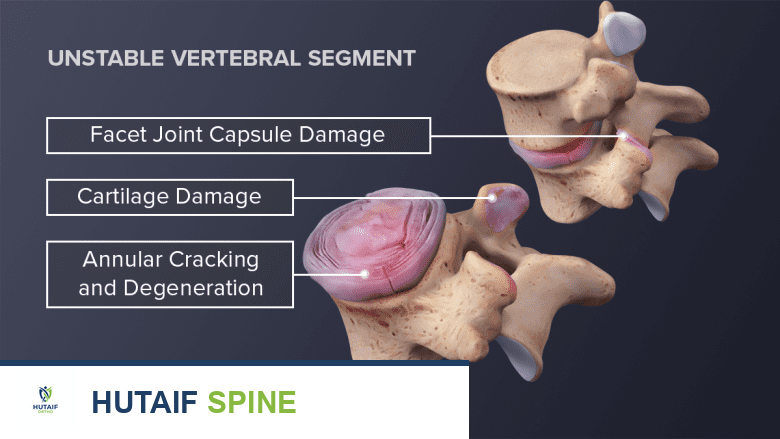
مع تقدم العمر، تبدأ الأقراص الفقرية في فقدان محتواها المائي تدريجيًا، مما يجعلها أقل مرونة وأكثر عرضة للتلف. هذه العملية الطبيعية تُسمى "التنكس". عندما يحدث هذا التنكس في الأقراص القطنية، يُطلق عليها "مرض القرص التنكسي القطني". يمكن أن يؤدي التنكس إلى:
- نقص ارتفاع القرص: يصبح القرص أرق، مما يقلل المسافة بين الفقرات.
- تمزقات في الحلقة الليفية: قد تتشقق الحلقة الخارجية، مما يسمح للنواة اللبية بالبروز (انزلاق غضروفي).
- تكون نتوءات عظمية (Osteophytes): يحاول الجسم أحيانًا تعويض فقدان ارتفاع القرص بتكوين نتوءات عظمية على حواف الفقرات، والتي يمكن أن تضغط على الأعصاب.
- التهاب: يمكن أن تسبب التغيرات في القرص استجابة التهابية، مما يزيد من الألم.
فهم هذه التغيرات التشريحية يساعد المرضى على فهم سبب ظهور الأعراض المختلفة، ويُمكن الأستاذ الدكتور محمد هطيف من شرح الحالة بوضوح ووضع خطة علاجية مُناسبة.
الأسباب وعوامل الخطر لمرض القرص التنكسي القطني
مرض القرص التنكسي القطني ليس بالضرورة "مرضًا" بالمعنى التقليدي، بل هو غالبًا نتيجة لعملية طبيعية للشيخوخة تؤثر على الأقراص الفقرية. ومع ذلك، هناك عدة عوامل يمكن أن تسرع من هذه العملية أو تزيد من شدتها، مما يجعل بعض الأفراد أكثر عرضة للإصابة بالأعراض المؤلمة.
الأسباب الرئيسية
- الشيخوخة الطبيعية: مع تقدم العمر، تفقد الأقراص الفقرية محتواها المائي ومرونتها تدريجيًا. هذا يجعلها أقل قدرة على امتصاص الصدمات وأكثر عرضة للتلف والتمزق. هذه هي العملية الأساسية للتنكس.
- الوراثة: تلعب الوراثة دورًا هامًا في تحديد مدى سرعة أو شدة تنكس الأقراص. إذا كان أحد أفراد عائلتك يعاني من مرض القرص التنكسي، فقد تكون أكثر عرضة للإصابة به.
- الإصابات الرضحية: قد تؤدي الإصابات المباشرة للعمود الفقري، مثل السقوط أو حوادث السيارات، إلى تلف الأقراص وتسريع عملية التنكس.
- الاستخدام المتكرر والإجهاد الميكانيكي: الأنشطة التي تتضمن حركات متكررة للالتواء أو الانحناء أو رفع الأثقال بشكل غير صحيح يمكن أن تضع ضغطًا مفرطًا على الأقراص الفقرية بمرور الوقت، مما يؤدي إلى تآكلها.
عوامل الخطر التي تزيد من احتمالية الإصابة
- التدخين: يُعتقد أن التدخين يقلل من تدفق الدم إلى الأقراص الفقرية، مما يحد من وصول العناصر الغذائية الأساسية ويُعيق قدرة الأقراص على إصلاح نفسها، وبالتالي يسرع من عملية التنكس.
- السمنة وزيادة الوزن: الوزن الزائد يضع حملاً إضافيًا على العمود الفقري القطني، مما يزيد الضغط على الأقراص ويساهم في تآكلها المبكر.
- نمط الحياة الخامل (قلة النشاط البدني): عدم ممارسة الرياضة بانتظام يضعف عضلات الظهر والبطن التي تدعم العمود الفقري، مما يزيد من الضغط على الأقراص.
- المهن التي تتطلب جهدًا بدنيًا عاليًا: الوظائف التي تتطلب رفع أثقال متكرر، الانحناء، الالتواء، أو الاهتزاز (مثل سائقي الشاحنات) تزيد من خطر الإصابة بتنكس الأقراص.
- الوقوف أو الجلوس لفترات طويلة: الحفاظ على وضعية واحدة لفترات طويلة يمكن أن يزيد الضغط على الأقراص، خاصة إذا كانت الوضعية خاطئة.
- ضعف العضلات الأساسية: ضعف عضلات البطن والظهر التي تشكل "الأساس" أو "الجذع" للجسم يقلل من الدعم للعمود الفقري، مما يجعل الأقراص أكثر عرضة للإجهاد.
- بعض الحالات الطبية: بعض الحالات مثل هشاشة العظام أو التهاب المفاصل قد تؤثر بشكل غير مباشر على صحة العمود الفقري وتزيد من تفاقم الأعراض.
يُولي الأستاذ الدكتور محمد هطيف اهتمامًا خاصًا بتقييم جميع هذه العوامل عند فحص المرضى، حيث يساعد تحديد عوامل الخطر في وضع خطة علاجية ووقائية شاملة تهدف إلى إبطاء تقدم التنكس وتخفيف الأعراض.
الأعراض الشائعة لمرض القرص التنكسي القطني
تتنوع أعراض مرض القرص التنكسي القطني بشكل كبير من شخص لآخر، وقد تتراوح من آلام خفيفة ومتقطعة إلى ألم شديد ومزمن ومُعيق. في بعض الحالات، قد لا يسبب تنكس القرص أي أعراض على الإطلاق، ويكتشف بالصدفة أثناء فحوصات لأسباب أخرى. ومع ذلك، عندما تظهر الأعراض، فإنها غالبًا ما تكون مرتبطة بالضغط على الأعصاب أو الالتهاب الناتج عن تدهور القرص.
الألم: العرض الأكثر شيوعًا
الألم هو العرض الأساسي لمرض القرص التنكسي القطني، ويمكن أن يتخذ أشكالًا مختلفة:
- موقع الألم: عادة ما يتركز الألم في أسفل الظهر (المنطقة القطنية)، وقد ينتشر إلى الأرداف والفخذين. في بعض الحالات، يمكن أن يصل الألم إلى الساقين والقدمين، خاصة إذا كان هناك ضغط على الأعصاب (عرق النسا).
- طبيعة الألم: قد يكون الألم خفيفًا ومزعجًا، أو حادًا وشديدًا. يوصف أحيانًا بأنه ألم طاعن، حارق، أو كأن هناك "شدًا" في العضلات.
- توقيت الألم: يميل الألم إلى التفاقم مع فترات الجلوس الطويلة، الانحناء، الالتواء، أو رفع الأثقال. غالبًا ما يتحسن مع المشي أو تغيير الوضعية. قد يكون الألم أسوأ في الصباح أو بعد فترات طويلة من عدم النشاط.
- الألم الميكانيكي: هذا النوع من الألم يزداد سوءًا مع الحركة ويتحسن مع الراحة، وهو ما يميز آلام العمود الفقري المرتبطة بالتنكس.
الأعراض العصبية المصاحبة
إذا كان تنكس القرص يؤدي إلى ضغط على الأعصاب الشوكية الخارجة من العمود الفقري، فقد تظهر أعراض عصبية، والتي تُعرف غالبًا باسم "اعتلال الجذور" (Radiculopathy):
- التنميل والخدر: شعور بالوخز أو الخدر في الأرداف، الفخذين، الساقين، أو القدمين، وقد يشعر المريض بـ "دبابيس وإبر".
- الضعف: قد يلاحظ المريض ضعفًا في عضلات الساق أو القدم، مما يؤثر على المشي أو القدرة على رفع القدم.
- الألم الإشعاعي (عرق النسا): ألم حاد يمتد من أسفل الظهر إلى الأرداف والساق، وغالبًا ما يكون في جانب واحد من الجسم.
- فقدان ردود الفعل: في الحالات الشديدة، قد يتأثر رد الفعل الطبيعي للأوتار العميقة.
أعراض أخرى
- تشنجات العضلات: قد تحدث تشنجات مؤلمة في عضلات الظهر استجابة للألم والالتهاب.
- تصلب الظهر: شعور بتصلب في أسفل الظهر، خاصة بعد فترات طويلة من الراحة أو في الصباح.
- صعوبة في أداء الأنشطة اليومية: قد يجد المريض صعوبة في الانحناء، الالتواء، رفع الأشياء، أو حتى المشي لمسافات طويلة.
- تحسن مؤقت مع الحركة: قد يلاحظ بعض المرضى أن المشي أو تغيير الوضعية يخفف الألم مؤقتًا، بينما الجلوس أو الوقوف لفترات طويلة يزيده سوءًا.
من المهم ملاحظة أن شدة الأعراض لا تتناسب دائمًا مع درجة التنكس الظاهرة في صور الأشعة. قد يعاني بعض الأشخاص من تنكس شديد مع الحد الأدنى من الألم، بينما يعاني آخرون من تنكس خفيف مع ألم شديد. هذا يؤكد على أهمية التقييم السريري الشامل الذي يجريه الأستاذ الدكتور محمد هطيف، حيث لا يعتمد التشخيص على نتائج التصوير وحدها، بل يربطها بأعراض المريض وتاريخه الطبي.
تشخيص مرض القرص التنكسي القطني: نهج الأستاذ الدكتور محمد هطيف الشامل
يُعدّ التشخيص الدقيق لمرض القرص التنكسي القطني حجر الزاوية في وضع خطة علاجية فعالة. يتبع الأستاذ الدكتور محمد هطيف نهجًا شاملاً ومُفصلاً يبدأ بالتقييم السريري الدقيق وينتهي، عند الضرورة، بتقنيات التصوير المتقدمة، لضمان تحديد السبب الحقيقي للألم وتوجيه العلاج الأمثل.
الخطوات الأولية للتشخيص: التاريخ الطبي والفحص السريري
الخطوات الأولية للتشخيص هي أساس فهم حالة المريض، وهي غالبًا ما تكون كافية لتشخيص الألم الناتج عن القرص الفقري في معظم الحالات. يمكن للطبيب العام تشخيص معظم الحالات، بينما قد تتطلب الحالات الأكثر تعقيدًا استشارة أخصائي العمود الفقري مثل الأستاذ الدكتور محمد هطيف.
التاريخ الطبي المفصل
يبدأ الأستاذ الدكتور محمد هطيف بجمع تاريخ طبي شامل ومفصل من المريض. هذا يتضمن مجموعة من الأسئلة التي تساعد في فهم طبيعة الألم وأعراضه وتأثيرها على حياة المريض:
- متى بدأ الألم؟ تحديد بداية الألم (حاد أم تدريجي) يعطي مؤشرًا على طبيعة المشكلة.
- ما هي طبيعة الألم؟ هل هو حاد، مزمن، حارق، طاعن، أم مجرد شعور بالضيق؟
- هل الألم مصحوب بأعراض أخرى؟ مثل التنميل، الوخز، الضعف في الساقين، أو صعوبة في المشي. هذه الأعراض تشير إلى احتمالية وجود ضغط على الأعصاب.
- هل بدأ الألم بعد إصابة معينة؟ معرفة ما إذا كانت هناك حادثة أو سقطة أو مجهود بدني معين سبق ظهور الألم.
- ما هي العوامل التي تزيد الألم أو تخففه؟ هل يزداد الألم مع الجلوس، الوقوف، المشي، الانحناء، أو رفع الأشياء؟ هل يتحسن مع الراحة أو تغيير الوضعية؟
- الأنشطة البدنية المنتظمة: معرفة مستوى النشاط البدني للمريض وروتينه اليومي.
- عادات النوم: هل يؤثر الألم على النوم؟ وما هي وضعية النوم المريحة أو غير المريحة؟
- الإصابات السابقة أو العمليات الجراحية: أي تاريخ سابق لمشاكل في الظهر أو عمليات جراحية.
- التاريخ العائلي: هل هناك تاريخ عائلي لمشاكل العمود الفقري؟
- الحالات الطبية الأخرى والأدوية: أي أمراض مزمنة أو أدوية يتناولها المريض.
الفحص السريري الشامل
بعد جمع التاريخ الطبي، يقوم الأستاذ الدكتور محمد هطيف بإجراء فحص سريري دقيق لتقييم العمود الفقري والأطراف السفلية:
- اختبار نطاق حركة العمود الفقري: يطلب من المريض أداء حركات معينة مثل الانحناء للأمام والخلف، والالتواء يمينًا ويسارًا، لتقييم مرونة العمود الفقري وتحديد الحركات التي تسبب الألم أو تخففه.
- اختبار القوة العضلية: يتم اختبار قوة عضلات الساقين والقدمين لتقييم ما إذا كان هناك ضعف عضلي يشير إلى ضغط على الأعصاب.
- اختبار ردود الفعل (Reflexes): يتم فحص ردود الفعل العصبية في الركبتين والكاحلين لتقييم سلامة المسارات العصبية.
- اختبار الإحساس: يتم فحص الإحساس باللمس أو الوخز في مناطق مختلفة من الساقين والقدمين لتحديد ما إذا كان هناك خدر أو تنميل.
- الجس (Palpation): يقوم الأستاذ الدكتور محمد هطيف بلمس وجس منطقة أسفل الظهر والعمود الفقري يدويًا لتحديد مناطق الألم، التورم، الالتهاب، أو أي تشوهات جسدية.
- اختبارات خاصة: قد تُجرى اختبارات مثل اختبار رفع الساق المستقيمة (Straight Leg Raise Test) لتحديد ما إذا كان هناك تهيج في العصب الوركي.
انظر الاستعداد لمقابلة الطبيب لألم الظهر والرقبة
هذه الأساليب التشخيصية الأولية تكون عادةً كافية لتشخيص الألم الناتج عن قرص فقري، ويمكن تشخيص معظم الحالات بزيارة طبيب الرعاية الأولية. وقد تتطلب بعض الحالات الأخرى رؤية أخصائي عمود فقري و/أو فحوصات إضافية. لتحديد الجزء المحدد من القرص الذي يعاني من التنكس، قد تُستخدم فحوصات التصوير التشخيصي.
انظر أخصائيون يعالجون آلام الظهر
التصوير التشخيصي لمرض القرص التنكسي القطني
في الحالات التي لا يكون فيها التشخيص واضحًا من الفحص السريري، أو عندما تكون الأعراض شديدة، أو إذا كان يُخطط للتدخل الجراحي، يلجأ الأستاذ الدكتور محمد هطيف إلى تقنيات التصوير المتقدمة لتحديد المشكلة بدقة.

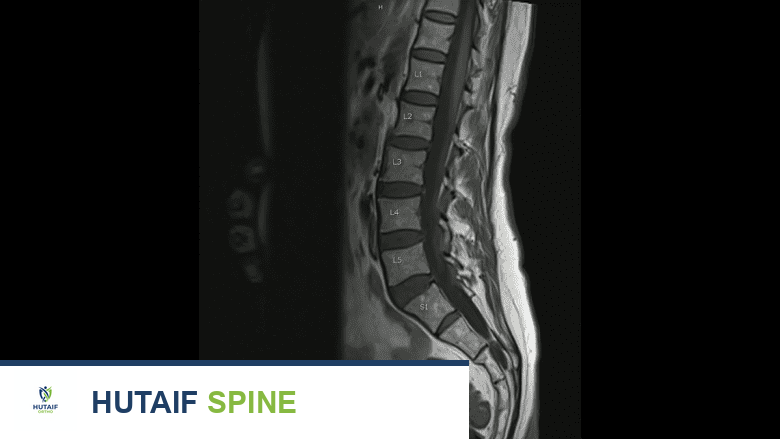
يوفر التصوير بالرنين المغناطيسي رؤية مفصلة لأنسجة الفقرات القطنية أثناء تشخيص تنكس القرص.
التصوير بالرنين المغناطيسي (MRI)
يُعدّ التصوير بالرنين المغناطيسي (MRI) الأداة الأكثر فعالية وحساسية لتشخيص مرض القرص التنكسي القطني وتحديد مدى تأثيره على الهياكل المحيطة. قد يتطلب التشخيص النهائي لمرض القرص التنكسي القطني إجراء فحص بالرنين المغناطيسي للتأكد من أن مشكلات أخرى، مثل الكسر أو الانزلاق الغضروفي، لا تساهم في الألم. إذا كانت هناك حاجة إلى الجراحة، فإن فحص التصوير ضروري قبل الإجراء لتحديد مكان القرص المتنكس بدقة والتخطيط للجراحة.
كيف يعمل الرنين المغناطيسي؟
يستخدم فحص الرنين المغناطيسي (MRI) مغناطيسًا عالي الطاقة لمواءمة واكتشاف جزيئات الماء في الجسم، مما يسمح للأطباء بتصوير الأنسجة الرخوة مثل العضلات والأربطة والأوتار والأقراص الفقرية. تعتمد فحوصات الرنين المغناطيسي على المغناطيسية بدلاً من الإشعاع – المستخدم في الأشعة السينية و الأشعة المقطعية – لذلك هناك مخاطر قليلة مرتبطة بفحص الرنين المغناطيسي، والفحوصات ليست مؤلمة.
المعلومات التي يوفرها الرنين المغناطيسي:
يمكن أن توفر فحوصات الرنين المغناطيسي معلومات مفيدة بشأن:
- ارتفاع القرص: يظهر فقدان ارتفاع القرص بوضوح.
- شكل القرص: يكشف عن أي انتفاخات أو انزلاقات غضروفية.
- تآكل الصفائح النهائية: يظهر التغيرات في أسطح الفقرات المجاورة للقرص.
- انضغاط الأعصاب: يوضح ما إذا كانت الأعصاب الشوكية مضغوطة بواسطة القرص المتنكس أو النتوءات العظمية.
- ترطيب القرص: يُعدّ هذا مؤشرًا حيويًا على صحة القرص. إذا كان هناك القليل من الترطيب أو عدم وجوده، فقد يُشار إليه على أنه "قرص أسود" (black disc)، حيث سيظهر القرص باللون الأسود في فحص الرنين المغناطيسي بدلاً من اللون الفاتح الذي يشير إلى محتوى مائي جيد.
- استبعاد حالات أخرى: يساعد في استبعاد أسباب أخرى للألم مثل الأورام، الالتهابات، أو الكسور.
محدودية الرنين المغناطيسي:
على الرغم من أهميته، من الضروري فهم أن نتائج الرنين المغناطيسي لا تُعدّ وحدها كافية للتشخيص النهائي. لقد أظهرت الدراسات أن نتائج الرنين المغناطيسي التي تظهر تنكسًا خفيفًا أو كبيرًا في الأقراص تُوجد في فحوصات المرضى الذين يعانون من ألم شديد ومرضى لا يعانون من ألم أو يعانون من ألم بسيط. بالإضافة إلى ذلك، قد لا تظهر العديد من الحالات المؤلمة في الرنين المغناطيسي، مثل تمزق في الحلقات الخارجية للقرص أو بعض حالات الانزلاق الغضروفي . لهذا السبب، لا يمكن أن يعتمد التشخيص فقط على فحوصات التصوير، ويجب استخدامها بالاشتراك مع التاريخ الطبي والفحص السريري.
الأشعة السينية (X-Ray)
تُستخدم الأشعة السينية بشكل أساسي لتقييم العظام. يمكن أن تُظهر:
- ارتفاع القرص: تشير إلى تضييق المسافة بين الفقرات.
- النتوءات العظمية (Osteophytes): الزوائد العظمية التي قد تتكون حول الفقرات.
- عدم استقرار العمود الفقري: في بعض الحالات، يمكن أن تُظهر الأشعة السينية أثناء الانحناء (صور مرنة) عدم استقرار في العمود الفقري.
- استبعاد الكسور أو الأورام: تساعد في استبعاد المشاكل العظمية الكبرى.
لا تُظهر الأشعة السينية الأنسجة الرخوة مثل الأقراص أو الأعصاب، لذا فهي لا تكشف مباشرة عن تنكس القرص نفسه بقدر ما تُظهر آثاره على العظام.
الأشعة المقطعية (CT Scan)
توفر الأشعة المقطعية صورًا أكثر تفصيلاً للعظام مقارنة بالأشعة السينية، ويمكن أن تُظهر أيضًا بعض التفاصيل عن الأنسجة الرخوة، ولكنها ليست بنفس دقة الرنين المغناطيسي في تصوير الأقراص والأعصاب. تُستخدم غالبًا عندما يكون الرنين المغناطيسي ممنوعًا (مثل وجود غرسات معدنية معينة) أو لتقييم الهياكل العظمية بدقة.
أهمية التشخيص الشمولي مع الأستاذ الدكتور محمد هطيف
يؤكد الأستاذ الدكتور محمد هطيف دائمًا على أن التشخيص الفعال لمرض القرص التنكسي القطني يتطلب دمج جميع المعلومات المتاحة: التاريخ الطبي للمريض، نتائج الفحص السريري، ونتائج التصوير التشخيصي. هذا النهج الشمولي يسمح له بتقديم تقييم دقيق وشامل، ليس فقط لتحديد وجود التنكس، بل أيضًا لفهم مدى تأثيره على المريض وتحديد أفضل مسار علاجي، سواء كان تحفظيًا أو جراحيًا. في صنعاء، يُعتبر الأستاذ الدكتور محمد هطيف المرجع الأول للعديد من المرضى الباحثين عن تشخيص وعلاج دقيق لمشاكل العمود الفقري.
العلاج الفعال لمرض القرص التنكسي القطني: خيارات متعددة
بعد التشخيص الدقيق الذي يجريه الأستاذ الدكتور محمد هطيف، يتم وضع خطة علاجية مُخصصة تهدف إلى تخفيف الألم، تحسين الوظيفة، ومنع تفاقم الحالة. يعتمد اختيار العلاج على شدة الأعراض، مدى تأثيرها على حياة المريض، ونتائج الفحوصات التشخيصية. غالبًا ما يبدأ العلاج بالخيارات التحفظية غير الجراحية، ولا يُلجأ إلى الجراحة إلا بعد استنفاد هذه الخيارات وفي حالات معينة.
العلاج التحفظي (غير الجراحي)
يهدف العلاج التحفظي إلى تقليل الألم والالتهاب، وتقوية العضلات الداعمة للعمود الفقري، وتحسين المرونة.
1. الراحة وتعديل النشاطات
- الراحة القصيرة: قد يُنصح بفترات قصيرة من الراحة (يوم أو يومين) خلال نوبات الألم الحادة.
- تعديل النشاطات: تجنب الأنشطة التي تزيد الألم سوءًا، مثل رفع الأثقال، الانحناء المفرط، أو الجلوس لفترات طويلة. يجب على المريض تعلم كيفية أداء الأنشطة اليومية بطريقة تحمي ظهره.
2. الأدوية
- مسكنات الألم المتاحة دون وصفة طبية: مثل مضادات الالتهاب غير الستيرويدية (NSAIDs) مثل الإيبوبروفين والنابروكسين، لتخفيف الألم والالتهاب.
- مرخيات العضلات: قد تُوصف لتخفيف التشنجات العضلية المؤلمة.
- مسكنات الألم الموصوفة: في بعض الحالات، قد تُوصف مسكنات أقوى للألم الشديد.
- مضادات الاكتئاب أو مضادات الاختلاج: في حالات الألم العصبي المزمن، قد تُستخدم هذه الأدوية بجرعات منخفضة لتعديل إشارات الألم.
3. العلاج الطبيعي والتأهيل
يُعدّ العلاج الطبيعي حجر الزاوية في علاج مرض القرص التنكسي القطني، ويُصمم برنامج العلاج الطبيعي تحت إشراف أخصائيين مؤهلين:
*
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك