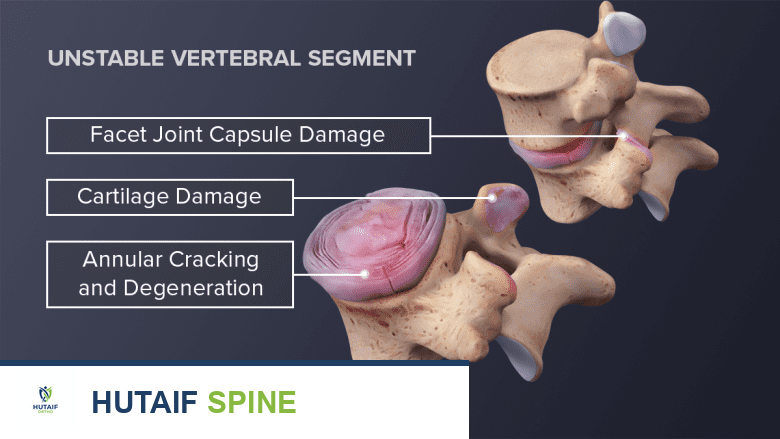
التسلسل التنكسي للقرص الفقري: فهم شامل لأسباب وأعراض وعلاج انزلاق وتآكل الغضاريف مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية السريعة: التسلسل التنكسي للقرص الفقري هو عملية تدريجية لتدهور الغضاريف، تبدأ بتمزقات صغيرة وتتطور إلى عدم استقرار ثم استقرار نسبي. يتضمن العلاج إدارة الألم، التمارين، وتغيير نمط الحياة، ويقدم الأستاذ الدكتور محمد هطيف في صنعاء خبرته لتشخيص دقيق وخطط علاجية فعالة.
مقدمة إلى التسلسل التنكسي للقرص الفقري
يُعد العمود الفقري دعامة الجسم الأساسية، وتلعب الأقراص الفقرية (الغضاريف) دورًا حيويًا في مرونته وامتصاص الصدمات. هذه الأقراص تتطلب إمدادًا منتظمًا من العناصر الغذائية والأكسجين للحفاظ على وظيفتها وقدرتها على إصلاح نفسها في مواجهة الضغوط والإجهادات اليومية. ومع ذلك، بمرور الوقت، قد تبدأ هذه الأقراص في التدهور، وهي عملية تُعرف باسم "التسلسل التنكسي للقرص الفقري".
التسلسل التنكسي ليس مجرد حدث مفاجئ، بل هو سلسلة من التغيرات التدريجية التي تحدث داخل القرص الفقري، مما يؤدي إلى فقدان وظيفته الطبيعية وظهور الألم في كثير من الأحيان. فهم هذا التسلسل أمر بالغ الأهمية للمرضى والأطباء على حد سواء، لأنه يساعد في تفسير كيفية تطور مرض القرص التنكسي تدريجيًا، ولماذا قد تختلف الأعراض من شخص لآخر.
في هذا الدليل الشامل، سنتعمق في مفهوم التسلسل التنكسي للقرص الفقري، ونستكشف مراحله المختلفة، والأسباب الكامنة وراءه، وكيف يؤدي إلى الألم، بالإضافة إلى أحدث طرق التشخيص والعلاج. يلتزم الأستاذ الدكتور محمد هطيف، أحد أبرز خبراء جراحة العظام والعمود الفقري في صنعاء، بتقديم أعلى مستويات الرعاية والتعليم لمرضاه، مؤكدًا على أهمية الفهم الشامل لحالتهم الصحية كخطوة أولى نحو التعافي الفعال.
فهم تشريح القرص الفقري ووظيفته
لفهم التسلسل التنكسي، يجب أولاً أن نلقي نظرة سريعة على بنية القرص الفقري ووظيفته الحيوية داخل العمود الفقري. الأقراص الفقرية هي هياكل مرنة تشبه الوسائد تقع بين فقرات العمود الفقري، من الرقبة (الفقرات العنقية) إلى أسفل الظهر (الفقرات القطنية).
يتكون كل قرص فقري من جزأين رئيسيين:
- النواة اللبية (Nucleus Pulposus): وهي المادة الداخلية الهلامية، الغنية بالماء، التي تعمل كممتص للصدمات وتمنح القرص مرونته.
- الحلقة الليفية (Annulus Fibrosus): وهي الطبقة الخارجية القوية والمتينة المكونة من حلقات ليفية متحدة المركز، والتي تحيط بالنواة اللبية وتحتويها، وتوفر الاستقرار للعمود الفقري.
الوظائف الرئيسية للقرص الفقري:
- امتصاص الصدمات: تعمل الأقراص كوسائد طبيعية تمتص الصدمات الناتجة عن الحركة والنشاط اليومي، مثل المشي والجري والقفز.
- المرونة والحركة: تسمح الأقراص للعمود الفقري بالانثناء والالتفاف والتمدد في اتجاهات مختلفة، مما يمنح الجسم نطاقًا واسعًا من الحركة.
- توزيع الضغط: تساعد في توزيع الضغط بالتساوي على الفقرات، مما يقلل من الإجهاد على العظام والمفاصل.
تعتمد هذه الأقراص على عملية الانتشار للحصول على العناصر الغذائية والأكسجين، حيث لا تحتوي على إمداد دموي مباشر في مرحلة البلوغ. هذا يجعلها عرضة للتدهور إذا تعطلت عملية الانتشار أو زادت الضغوط عليها بشكل مفرط. إن فهم هذه البنية والوظيفة الأساسية هو المفتاح لإدراك مدى خطورة التسلسل التنكسي للقرص الفقري على صحة العمود الفقري.
كيف يتطور مرض القرص التنكسي مراحل التسلسل التنكسي
لقد اقترح الباحثون ووصفوا التسلسل التنكسي للقرص الفقري على أنه سلسلة من ثلاث مراحل رئيسية، والتي توفر رؤية قيمة حول كيفية تطور مرض القرص التنكسي تدريجيًا. هذه المراحل مقبولة بشكل عام في المجتمع الطبي وتساعد في فهم التغيرات التي تطرأ على القرص بمرور الوقت.
في السبعينيات، كان كيركالدي-ويليس أول من وصف "التسلسل التنكسي" بشكل مفصل. وقد ساعد هذا النموذج في شرح التغيرات الطبيعية التي تحدث في جميع الأقراص الفقرية. افترض كيركالدي-ويليس أن القرص المتدهور، بعد إصابة التواء (التفاف)، يتبع ثلاث مراحل عامة.
المرحلة الأولى الخلل الوظيفي
تعتبر هذه المرحلة هي البداية، حيث تبدأ التغيرات الأولية في القرص الفقري. غالبًا ما تنشأ هذه التغيرات نتيجة لإصابة أو إجهاد متكرر، خاصة الإصابات الالتوائية (torsional injuries).
- التمزقات المحيطية الصغيرة: تبدأ تمزقات صغيرة في الظهور في الطبقة الخارجية من القرص، وهي الحلقة الليفية. هذه التمزقات تكون عادةً محيطية وتنمو تدريجيًا إلى الداخل نحو النواة اللبية.
- التهاب وألم: قد تسبب هذه التمزقات التهابًا موضعيًا وألمًا خفيفًا أو متقطعًا.
- محدودية الحركة: بعد الإصابة، قد يشعر المريض ببعض التقييد في حركة العمود الفقري، أو صعوبة في أداء بعض الحركات التي كانت سهلة في السابق.
- تغيرات بيوكيميائية مبكرة: على المستوى الخلوي، تبدأ التغيرات البيوكيميائية في الحدوث، مما يؤثر على قدرة القرص على الحفاظ على محتواه المائي وسلامة تركيبته.
في هذه المرحلة المبكرة، قد لا تكون الأعراض واضحة دائمًا، وقد يعزوها المرضى إلى إجهاد عضلي بسيط. ومع ذلك، فإن هذه التغيرات هي الأساس الذي سيبنى عليه التدهور المستقبلي إذا لم يتم التعامل معها بشكل صحيح.
المرحلة الثانية عدم الاستقرار النسبي
مع تقدم التدهور، تتسع التمزقات في الحلقة الليفية وتتفاقم التغيرات داخل القرص، مما يؤدي إلى فقدان استقراره النسبي.
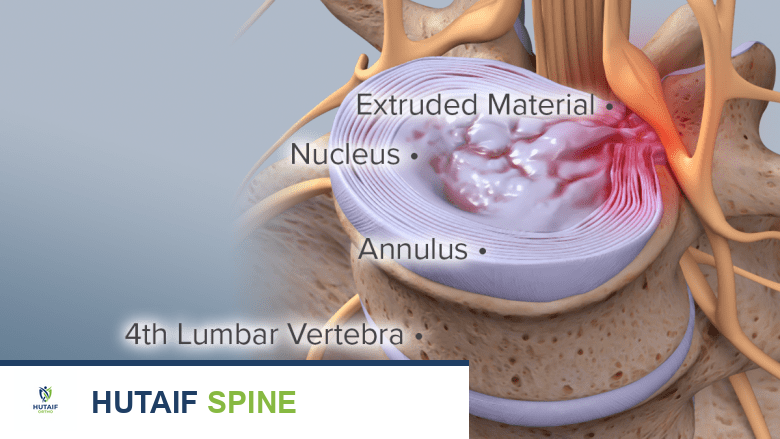
- بروز المادة الداخلية: تبدأ المادة الداخلية الهلامية للقرص (النواة اللبية) في البروز إلى الخارج من خلال التمزقات المتزايدة في الحلقة الليفية. هذا البروز قد لا يكون بالضرورة انزلاقًا غضروفيًا كاملاً، ولكنه يشير إلى ضعف هيكلي.
- انخفاض ارتفاع القرص: يؤدي فقدان المادة الداخلية وبروزها إلى انخفاض تدريجي في ارتفاع القرص الفقري. هذا الانخفاض يقلل من المساحة بين الفقرات ويؤثر على الميكانيكا الحيوية للعمود الفقري.
- زيادة الألم وعدم الاستقرار: قد يزداد الألم في هذه المرحلة بسبب الضغط على الأعصاب المجاورة أو التهاب الأنسجة المحيطة. يشعر المريض بعدم استقرار في الظهر أو الرقبة، وقد يتفاقم الألم مع حركات معينة.
- فقدان وظيفة امتصاص الصدمات: مع انخفاض ارتفاع القرص وتدهور بنيته، تقل قدرته على امتصاص الصدمات، مما يزيد من الإجهاد على المفاصل الوجيهية (facet joints) والفقرات نفسها.
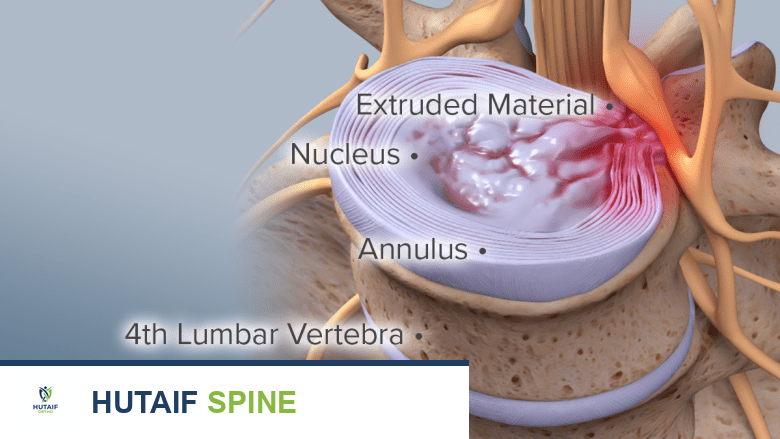
الصورة توضح بروز المادة الداخلية للقرص الفقري عبر التمزقات، مما يسبب انخفاضًا في ارتفاع القرص.
المرحلة الثالثة إعادة الاستقرار
تُعد هذه المرحلة محاولة من الجسم للتكيف مع التغيرات التنكسية واستعادة بعض الاستقرار في الجزء المصاب من العمود الفقري.
- تكون النتوءات العظمية (Osteophytes): استجابةً لعدم الاستقرار وانخفاض ارتفاع القرص، تبدأ العظام في النمو على هوامش القرص والفقرات المجاورة. هذه النتوءات العظمية، التي تُعرف أيضًا بالزوائد العظمية أو "مناقير العظم"، تهدف إلى تثبيت الجزء الفقري.
- تصلب وتثبيت التغيرات: تصبح التغيرات في القرص أكثر ثباتًا وتصلبًا. قد يفقد القرص المزيد من مرونته وقدرته على الحركة.
- استقرار الجزء الفقري: تؤدي النتوءات العظمية والتغيرات الهيكلية الأخرى إلى إعادة استقرار الجزء الفقري. قد يقل الألم أو يختفي في هذه المرحلة، حيث يصبح الجزء أقل حركة وبالتالي أقل إثارة للألم.
- تحسن محدودية الحركة: مع إعادة الاستقرار، قد تتحسن بعض القيود على الحركة التي كانت موجودة في المراحل السابقة، على الرغم من أن القرص نفسه قد يكون قد فقد الكثير من وظيفته الطبيعية.
عوامل أخرى مؤثرة:
أشار باحثون آخرون، مثل هيج، إلى أن عوامل مثل فقدان النهايات العصبية في العضلات القريبة من العمود الفقري قد تلعب دورًا أيضًا في التسلسل التنكسي. مع إعادة استقرار القرص، تتعافى الحركة وقد تختفي الإصابة. ومع ذلك، قد تتكرر إصابات القرص وتزداد شدة الألم إذا لم يتم دمج تغييرات نمط الحياة والتمارين الرياضية في الروتين اليومي للمريض.
قد تستغرق مراحل التدهور هذه فترة تتراوح من 20 إلى 30 عامًا، مع ملاحظة أن الألم يكون أقل احتمالًا وتكرارًا في كبار السن. البالغون فوق 60 عامًا أقل عرضة للإصابة بألم من الأقراص التنكسية مقارنة بالبالغين الذين تتراوح أعمارهم بين 30 و 50 عامًا. الألم الناتج عن حالات تنكسية أخرى، مثل الفصال العظمي التنكسي أو تضيق القناة الشوكية، أكثر شيوعًا بكثير لدى كبار السن من الألم الناتج عن مرض القرص التنكسي.
التسلسل التنكسي على المستوى الخلوي والبيوكيميائي
بالإضافة إلى المراحل الهيكلية التي وصفها كيركالدي-ويليس، يمكن تعريف عملية شيخوخة القرص على المستوى الخلوي والنسيجي أيضًا على أنها سلسلة من التغيرات البيوكيميائية في ثلاث مراحل، كما وصفها فو وزملاؤه:
- تلف الحمض النووي (DNA) والبروتينات: يحدث خلل في التوازن بين تكوين البروتينات وتكسيرها، مما يؤدي إلى تدهور المصفوفة خارج الخلوية (extracellular matrix). هذه المصفوفة ضرورية للحفاظ على بنية القرص ووظيفته.
- استجابة غير منتظمة للتلف: يمكن أن تصبح إشارات الخلايا غير منظمة، مما يؤدي إلى موت الخلايا (apoptosis) وحالة توقف في دورة نمو الخلايا، مما يعيق قدرة القرص على الإصلاح الذاتي.
- فقدان بنية القرص ووظيفته: تؤدي التغيرات الناتجة عن التلف البيوكيميائي والاستجابة المناعية اللاحقة إلى تغييرات في القرص، مثل زيادة صلابة القرص وفقدان مرونته.
يمكن أن يحدث التلف البيوكيميائي بسبب عوامل إجهاد داخلية معينة، مثل الجذور الحرة أو المستويات المنخفضة من الجلوكوز والأكسجين ودرجة الحموضة. قد تنجم عوامل الإجهاد الأخرى عن النشاط اليومي، مثل رفع الأحمال الثقيلة بانتظام. يمكن منع عوامل الإجهاد من استمرار تدهور القرص المؤلم من خلال ممارسة الرياضة وتناول الأطعمة الصحية.
أعراض مرض القرص التنكسي ومتى يصبح مؤلمًا
على الرغم من أن التسلسل التنكسي للقرص الفقري هو عملية طبيعية تحدث مع التقدم في العمر، إلا أنه لا يسبب الألم دائمًا. في الواقع، يظهر الفحص بالرنين المغناطيسي (MRI) غالبًا علامات تنكس القرص لدى العديد من الأشخاص الذين لا يعانون من أي أعراض. ولكن عندما يبدأ القرص المتدهور في التسبب في الألم، فإنه عادة ما يكون بسبب تأثيره على الهياكل المحيطة به، مثل الأعصاب أو المفاصل.
كيف يصبح مرض القرص التنكسي مؤلمًا
يصبح مرض القرص التنكسي مؤلمًا عندما تتسبب التغيرات في القرص في:
- التهاب الأعصاب: عندما تبرز المادة الداخلية للقرص أو يقل ارتفاعه، يمكن أن يضغط على الأعصاب الشوكية القريبة، مما يسبب ألمًا، خدرًا، أو وخزًا يمتد إلى الأطراف (مثل عرق النسا في الساق أو الألم في الذراع).
- التهاب المفاصل الوجيهية: مع انخفاض ارتفاع القرص، يزداد الضغط على المفاصل الوجيهية (facet joints) التي تربط الفقرات ببعضها البعض. هذا الضغط الزائد يمكن أن يؤدي إلى التهاب وتآكل هذه المفاصل، مما يسبب ألمًا في الظهر أو الرقبة.
- عدم الاستقرار: في مرحلة عدم الاستقرار النسبي، قد تكون هناك حركات غير طبيعية بين الفقرات، مما يثير الألم ويزيد من تهيج الأنسجة المحيطة.
- الاستجابة الالتهابية: تطلق الأقراص المتدهورة مواد كيميائية التهابية يمكن أن تهيج الأنسجة والأعصاب المحيطة، مما يساهم في الشعور بالألم.
الأعراض الشائعة لمرض القرص التنكسي
تختلف أعراض مرض القرص التنكسي بشكل كبير بين الأفراد وتعتمد على مكان القرص المصاب وشدة التدهور. ومع ذلك، هناك بعض الأعراض الشائعة التي يجب الانتباه إليها:
- ألم الظهر أو الرقبة: غالبًا ما يكون الألم مزمنًا، وقد يتفاقم مع الجلوس لفترات طويلة، الانحناء، الالتفاف، أو رفع الأشياء. قد يتحسن الألم مع المشي أو تغيير الوضعية.
- الألم المنتشر (الاعتلال الجذري): إذا كان القرص يضغط على عصب، فقد ينتشر الألم إلى الساق (عرق النسا) أو الذراع، وقد يترافق مع خدر، وخز، أو ضعف في العضلات.
- تصلب العمود الفقري: قد يشعر المريض بتصلب في الصباح أو بعد فترات الخمول.
- تفاقم الألم مع بعض الأنشطة: الأنشطة التي تزيد من الضغط على القرص، مثل القيادة أو الجلوس لفترات طويلة، قد تزيد من الألم.
- تحسن الألم مع الراحة: غالبًا ما يجد المرضى راحة مؤقتة من الألم عند الاستلقاء.
- نوبات ألم حادة: قد تحدث نوبات ألم حادة ومفاجئة، تليها فترات من الألم الخفيف أو عدم وجود ألم.
تباين الألم مع العمر
من المثير للاهتمام أن الألم الناتج عن مرض القرص التنكسي غالبًا ما يكون أكثر شيوعًا وشدة لدى البالغين الأصغر سنًا (30-50 عامًا) منه لدى كبار السن (فوق 60 عامًا). وذلك لأن الأقراص في كبار السن تكون قد وصلت غالبًا إلى مرحلة "إعادة الاستقرار" حيث تصبح أكثر صلابة وأقل حركة، مما يقلل من احتمالية تهيج الأعصاب أو حدوث عدم استقرار.
في كبار السن، قد يكون الألم الناتج عن حالات تنكسية أخرى، مثل الفصال العظمي للعمود الفقري أو تضيق القناة الشوكية، أكثر شيوعًا من الألم الناتج مباشرة عن مرض القرص التنكسي.
على الرغم من أن آلام أسفل الظهر في سن مبكرة قد تثير القلق، إلا أن التقدم في العمر لا يعني بالضرورة تدهورًا مستمرًا في الألم. في الواقع، مع إدارة الألم المناسبة والنشاط المنتظم، يمكن تحقيق نتائج إيجابية وتجنب المضاعفات التي قد يخشاها البعض، مثل الحاجة إلى كرسي متحرك.
التشخيص الدقيق لمرض القرص التنكسي
يُعد التشخيص الدقيق لمرض القرص التنكسي أمرًا بالغ الأهمية لوضع خطة علاج فعالة. نظرًا لتشابه أعراضه مع العديد من مشاكل الظهر الأخرى، مثل الانزلاق الغضروفي الحاد، أو آلام المفاصل الوجيهية، أو تضيق القناة الشوكية، فإن الأستاذ الدكتور محمد هطيف في صنعاء يعتمد نهجًا شاملاً يجمع بين التقييم السريري الدقيق والفحوصات التصويرية المتقدمة.
التاريخ الطبي والفحص السريري
الخطوة الأولى في التشخيص هي جمع تاريخ طبي مفصل، حيث يسأل الدكتور هطيف عن:
- طبيعة الألم: متى بدأ، ما الذي يزيده أو يقلله، شدته، وموقعه الدقيق.
- الأعراض المصاحبة: هل هناك خدر، وخز، ضعف في العضلات، أو مشاكل في التبول/التبرز.
- الأنشطة اليومية: طبيعة العمل، الأنشطة البدنية، وأي إصابات سابقة.
- التاريخ العائلي: وجود حالات مشابهة في العائلة.
يلي ذلك فحص سريري شامل، يتضمن:
- تقييم نطاق الحركة: ملاحظة مدى قدرة المريض على تحريك ظهره أو رقبته.
- اختبارات القوة والمنعكسات: لتقييم وظيفة الأعصاب.
- اختبارات حساسية: للتحقق من أي خدر أو فقدان للإحساس.
- الجس: للبحث عن مناطق الألم أو التشنج العضلي.
الفحوصات التصويرية
تُستخدم الفحوصات التصويرية لتأكيد التشخيص وتحديد مدى التدهور وموقعه:
-
الأشعة السينية (X-rays):
- يمكن أن تظهر انخفاضًا في ارتفاع القرص، أو تكون نتوءات عظمية (osteophytes)، أو تغيرات في محاذاة العمود الفقري.
- لا تظهر الأقراص نفسها بشكل مباشر، ولكنها تعطي فكرة عن المسافات بين الفقرات.
-
التصوير بالرنين المغناطيسي (MRI):
- يُعد التصوير بالرنين المغناطيسي الأداة التشخيصية الأكثر فعالية لتقييم الأقراص الفقرية والأنسجة الرخوة.
- يُظهر القرص المتدهور على صورة الرنين المغناطيسي بلون أغمق أو أسود، على عكس القرص الصحي الذي يظهر بلون أفتح (بسبب محتواه العالي من الماء).
- يمكنه الكشف عن التمزقات في الحلقة الليفية، بروز القرص، انزلاق القرص، والضغط على الأعصاب.
- يساعد في استبعاد حالات أخرى قد تسبب أعراضًا مشابهة.
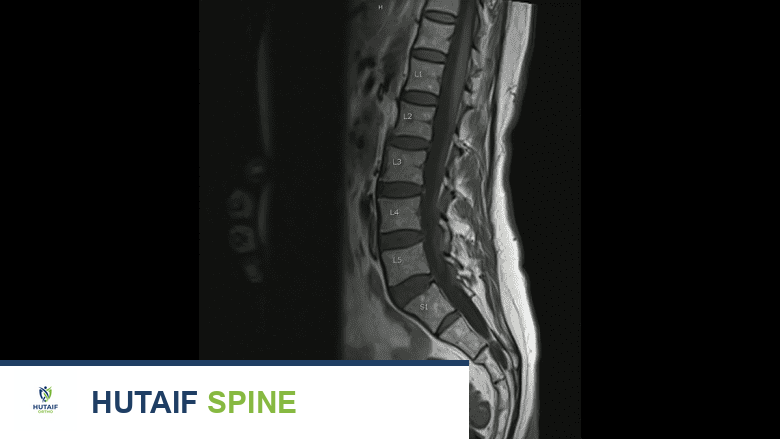
توضح صورة الرنين المغناطيسي قرصًا متدهورًا يظهر بلون أغمق من القرص الصحي.
-
التصوير المقطعي المحوسب (CT Scan):
- قد يُستخدم في حالات معينة، خاصة إذا كان هناك قلق بشأن الهياكل العظمية أو إذا كان الرنين المغناطيسي غير ممكن.
- يوفر صورًا تفصيلية للعظام، ولكن قدرته على رؤية الأنسجة الرخوة مثل الأقراص أقل من الرنين المغناطيسي.
-
تصوير القرص (Discography):
- أداة تشخيصية مثيرة للجدل وغير شائعة الاستخدام.
- تتضمن حقن صبغة في القرص المشتبه به لتحديد ما إذا كان هو مصدر الألم. إذا أدت الحقن إلى إعادة إنتاج الألم المعتاد للمريض، فقد يشير ذلك إلى أن القرص هو مصدر المشكلة.
- عادة ما يُستخدم فقط في سياق التخطيط لإجراء جراحي أو علاجي تداخلي لتأكيد القرص المسبب للألم.
بعد جمع كل هذه المعلومات، يقوم الأستاذ الدكتور محمد هطيف بتحليلها للوصول إلى تشخيص دقيق ووضع خطة علاجية مخصصة تناسب حالة كل مريض في صنعاء.
خيارات العلاج المتاحة لمرض القرص التنكسي
يهدف علاج مرض القرص التنكسي إلى تخفيف الألم، تحسين الوظيفة، ومنع تفاقم الأعراض. في معظم الحالات، يبدأ الأستاذ الدكتور محمد هطيف بالعلاجات التحفظية غير الجراحية، والتي تكون فعالة جدًا لكثير من المرضى. الجراحة عادة ما تكون الملاذ الأخير وتُفكر فيها فقط عندما تفشل جميع العلاجات الأخرى.
العلاجات التحفظية (غير الجراحية)
-
الأدوية:
- مسكنات الألم المتاحة دون وصفة طبية: مثل الباراسيتامول ومضادات الالتهاب غير الستيرويدية (NSAIDs) لتخفيف الألم والالتهاب.
- مرخيات العضلات: للمساعدة في تخفيف التشنجات العضلية المصاحبة.
- الأدوية المخدرة: تُستخدم بحذر ولفترات قصيرة جدًا للألم الشديد.
- مضادات الاكتئاب ثلاثية الحلقات أو الأدوية المضادة للنوبات: قد تُستخدم بجرعات منخفضة للمساعدة في إدارة الألم المزمن المرتبط بالأعصاب.
-
العلاج الطبيعي (العلاج الفيزيائي):
- يُعد حجر الزاوية في علاج مرض القرص التنكسي.
- يتضمن تمارين لتقوية عضلات الجذع (البطن والظهر)، مما يدعم العمود الفقري ويقلل الضغط على الأقراص.
- تمارين المرونة لتحسين نطاق الحركة.
- تقنيات العلاج اليدوي، مثل التدليك والتعبئة، لتخفيف التشنجات وتحسين الدورة الدموية.
- التعليم حول الوضعيات الصحيحة للجسم وميكانيكا الحركة لتجنب تفاقم الألم.
-
تعديلات نمط الحياة:
- النشاط البدني المنتظم: الحفاظ على النشاط البدني الخفيف إلى المعتدل ضروري. المشي والسباحة وركوب الدراجات هي خيارات ممتازة.
- فقدان الوزن: تقليل الوزن الزائد يقلل الضغط على العمود الفقري والأقراص.
- الإقلاع عن التدخين: يؤثر التدخين سلبًا على إمداد الأقراص بالدم والمغذيات، مما يسرع من تدهورها.
- تجنب الأنشطة المسببة للألم: تحديد وتجنب الحركات أو الوضعيات التي تزيد من الألم.
- النظام الغذائي الصحي: يوفر العناصر الغذائية اللازمة لصحة الأنسجة ويقلل الالتهاب.
-
الحقن:
- حقن الستيرويد فوق الجافية (Epidural Steroid Injections): تُحقن أدوية الستيرويد مباشرة في الفراغ حول الأعصاب الشوكية لتقليل الالتهاب وتخفيف الألم. توفر راحة مؤقتة.
- حقن المفاصل الوجيهية (Facet Joint Injections): إذا كانت المفاصل الوجيهية هي مصدر الألم، يمكن حقن الستيرويد فيها لتخفيف الالتهاب.
-
العلاج بالحرارة والبرودة:
- تطبيق الكمادات الساخنة أو الباردة يمكن أن يساعد في تخفيف الألم والتشنجات العضلية.
التدخلات الجراحية
الجراحة لمرض القرص التنكسي نادرة وتُفكر فيها فقط إذا كان الألم شديدًا ومستمرًا، ولم يستجب للعلاجات التحفظية لمدة 6-12 شهرًا على الأقل، أو إذا كانت هناك علامات على ضعف عصبي متفاقم (مثل ضعف شديد في العضلات أو مشاكل في التحكم بالمثانة/الأمعاء).
تشمل الخيارات الجراحية:
-
استئصال القرص المجهري (Microdiscectomy):
- إزالة جزء من القرص الذي يضغط على العصب.
- أكثر شيوعًا في حالات الانزلاق الغضروفي الحاد.
-
دمج الفقرات (Spinal Fusion):
- تتضمن ربط فقرتين أو أكثر معًا بشكل دائم لإزالة الحركة بينهما.
- يُستخدم لتثبيت جزء العمود الفقري الذي يعاني من عدم الاستقرار الشديد.
- على الرغم من أنه يقلل الألم عن طريق إزالة الحركة في الجزء المصاب، إلا أنه قد يؤثر على مرونة العمود الفقري الكلية.
-
استبدال القرص الاصطناعي (Artificial Disc Replacement):
- إزالة القرص المتضرر واستبداله بقرص اصطناعي للحفاظ على الحركة في الجزء الفقري.
- ليس مناسبًا لجميع الحالات ويُستخدم في حالات محددة.
يُشدد الأستاذ الدكتور محمد هطيف على أهمية اتخاذ قرار العلاج الجراحي بالتعاون مع المريض بعد تقييم دقيق لجميع الخيارات والمخاطر
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك