استبدال القرص الكلي للعمود الفقري القطني: حل متقدم لآلام الظهر المزمنة واستعادة الحركة مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية السريعة: استبدال القرص الكلي القطني هو إجراء جراحي متقدم يتم فيه استبدال القرص التالف بالكامل بقرص صناعي، مصمم لاستعادة الحركة وتخفيف آلام الظهر المزمنة الناتجة عن أمراض القرص التنكسية. يوصى به بعد فشل العلاجات غير الجراحية، ويُجريه الأستاذ الدكتور محمد هطيف بخبرة عالية.
مقدمة عن استبدال القرص الكلي القطني
تُعد آلام الظهر المزمنة مشكلة صحية واسعة الانتشار تؤثر على ملايين الأشخاص حول العالم، وغالبًا ما تنجم عن تدهور الأقراص الفقرية في العمود الفقري القطني. عندما تفشل العلاجات التقليدية في توفير الراحة، يصبح البحث عن حلول أكثر تقدمًا أمرًا ضروريًا. هنا يأتي دور جراحة استبدال القرص الكلي القطني، وهي تقنية جراحية حديثة تهدف إلى تخفيف الألم واستعادة وظيفة العمود الفقري الطبيعية.
في هذه الجراحة المتطورة، يتم استبدال القرص الفقري التالف بالكامل – بما في ذلك أجزاؤه الداخلية والخارجية والصفائح النهائية – بزرع جراحي واحد مصمم خصيصًا ليحاكي حركة القرص الطبيعي. على عكس جراحات دمج الفقرات التي تحد من الحركة، يسعى استبدال القرص الكلي إلى الحفاظ على مرونة العمود الفقري، مما يسمح للمرضى بالعودة إلى أنشطتهم اليومية بجودة حياة أفضل.
يعتمد نجاح هذا الإجراء بشكل كبير على الاختيار الدقيق للمريض، وهو ما يتطلب خبرة واسعة وتقييمًا شاملاً. في صنعاء، يُعد الأستاذ الدكتور محمد هطيف رائدًا في جراحات العمود الفقري المتقدمة، بما في ذلك استبدال القرص الكلي القطني. بفضل سنوات خبرته الطويلة وسجله الحافل بالنجاحات، يقدم الدكتور هطيف للمرضى أحدث التقنيات والرعاية الشاملة لضمان أفضل النتائج الممكنة. تهدف هذه المقالة إلى تقديم دليل شامل للمرضى حول استبدال القرص الكلي القطني، بدءًا من فهم التشريح وصولاً إلى تفاصيل الإجراء والتعافي.
فهم تشريح العمود الفقري القطني
لفهم أهمية جراحة استبدال القرص الكلي، من الضروري أولاً استيعاب التركيب المعقد للعمود الفقري القطني وكيفية عمله. العمود الفقري القطني هو الجزء السفلي من العمود الفقري، ويتكون من خمس فقرات كبيرة وقوية (L1 إلى L5)، تقع فوق عظم العجز (S1). هذه الفقرات مصممة لدعم وزن الجزء العلوي من الجسم وتوفير المرونة للحركة.
مكونات العمود الفقري القطني
- الفقرات (Vertebrae) : هي العظام التي تشكل العمود الفقري. كل فقرة تتكون من جسم فقري في الأمام وقوس فقري في الخلف يحيط بالقناة الشوكية التي تحتوي على الحبل الشوكي والأعصاب.
-
الأقراص الفقرية (Intervertebral Discs)
: تقع بين كل فقرتين متجاورتين. تعمل هذه الأقراص كممتصات للصدمات وتسمح بحركة العمود الفقري. يتكون القرص من جزأين رئيسيين:
- النواة اللبية (Nucleus Pulposus) : الجزء الداخلي الهلامي، الغني بالماء، الذي يوفر المرونة وامتصاص الصدمات.
- الحلقة الليفية (Annulus Fibrosus) : الطبقة الخارجية القوية والصلبة التي تحيط بالنواة اللبية وتحميها، وتتكون من ألياف كولاجين متعددة الطبقات.
- الصفائح النهائية (Endplates) : طبقات رقيقة من الغضروف تقع بين القرص والجسم الفقري، وتساعد في تثبيت القرص وتغذيته.
- الحبل الشوكي والأعصاب (Spinal Cord and Nerves) : يمر الحبل الشوكي عبر القناة الشوكية، وتتفرع منه الأعصاب الشوكية لتزويد الأطراف السفلية والأعضاء بالحس والحركة.
- الأربطة والعضلات (Ligaments and Muscles) : تدعم العمود الفقري وتوفر الاستقرار والقوة للحركة.
وظيفة الأقراص الفقرية
تُعد الأقراص الفقرية حاسمة للحفاظ على صحة العمود الفقري. فهي تسمح بالانحناء، الالتواء، والحركة في جميع الاتجاهات، بالإضافة إلى امتصاص الصدمات الناتجة عن الأنشطة اليومية مثل المشي والجري والقفز. عندما تتلف هذه الأقراص أو تتدهور، تفقد قدرتها على أداء هذه الوظائف الحيوية، مما يؤدي إلى الألم والقيود في الحركة.
أسباب وأعراض أمراض القرص التنكسية القطنية
تُعد أمراض القرص التنكسية القطنية (Lumbar Degenerative Disc Disease - DDD) السبب الرئيسي الذي يستدعي جراحة استبدال القرص الكلي. هذه الحالة ليست مرضًا بالمعنى التقليدي، بل هي عملية طبيعية لتآكل وتمزق القرص الفقري بمرور الوقت، لكنها يمكن أن تسبب ألمًا شديدًا ومزمنًا.
أسباب أمراض القرص التنكسية القطنية
تتعدد العوامل التي تساهم في تطور أمراض القرص التنكسية، وتشمل:
- العمر والشيخوخة : مع التقدم في العمر، تفقد الأقراص الفقرية محتواها المائي وتصبح أقل مرونة، مما يجعلها أكثر عرضة للتمزق والتلف.
- الإصابات والرضوض : قد تؤدي الإصابات المباشرة للعمود الفقري، مثل السقوط أو حوادث السيارات، إلى تسريع تدهور القرص.
- الوراثة : تلعب العوامل الوراثية دورًا في مدى سرعة تدهور الأقراص الفقرية لدى بعض الأفراد.
- الجهد البدني المتكرر : الأنشطة التي تتطلب رفع الأثقال بشكل متكرر أو الحركات الالتوائية المتكررة يمكن أن تضع ضغطًا كبيرًا على الأقراص.
-
نمط الحياة
:
- البدانة : تزيد من الضغط على العمود الفقري القطني.
- التدخين : يقلل من تدفق الدم إلى الأقراص، مما يعيق عملية الشفاء ويساهم في تدهورها.
- قلة النشاط البدني : ضعف عضلات الظهر والبطن يزيد من الحمل على الأقراص.
أعراض أمراض القرص التنكسية القطنية
تختلف أعراض أمراض القرص التنكسية من شخص لآخر، وقد تتراوح من خفيفة إلى شديدة، وتشمل غالبًا:
- آلام الظهر المزمنة : هي العرض الأكثر شيوعًا، وتتراوح شدتها من ألم خفيف إلى شديد. قد تتفاقم الآلام عند الجلوس لفترات طويلة، الانحناء، الالتواء، أو رفع الأشياء.
- الألم المنتشر (Radicular Pain) : قد ينتشر الألم من أسفل الظهر إلى الأرداف، الفخذين، الساقين، أو حتى القدمين (عرق النسا)، نتيجة لضغط القرص التالف على الأعصاب الشوكية.
- الخدر أو التنميل (Numbness) : شعور بالخدر أو التنميل في الساقين أو القدمين.
- الضعف العضلي (Muscle Weakness) : ضعف في عضلات الساقين أو القدمين، مما قد يؤثر على المشي أو الوقوف.
- تشنجات عضلات الظهر (Muscle Spasms) : تشنجات مؤلمة في عضلات الظهر المحيطة بالقرص التالف.
- تفاقم الألم مع الحركة : قد يزداد الألم سوءًا مع بعض الحركات أو الأنشطة، ويتحسن مع الراحة أو تغيير الوضعية.
- تحسن الألم عند الاستلقاء : يجد العديد من المرضى راحة من الألم عند الاستلقاء، حيث يقل الضغط على الأقراص.
من المهم ملاحظة أن الألم لا يرتبط دائمًا بحجم الضرر الظاهر في الفحوصات التصويرية. بعض الأشخاص قد يكون لديهم أقراص متدهورة بشكل كبير دون ألم يذكر، بينما يعاني آخرون من ألم شديد مع تدهور بسيط.
تشخيص أمراض القرص التنكسية القطنية
يُعد التشخيص الدقيق والشامل حجر الزاوية في تحديد ما إذا كان استبدال القرص الكلي القطني هو الخيار العلاجي الأنسب للمريض. يتبع الأستاذ الدكتور محمد هطيف في صنعاء بروتوكولًا تشخيصيًا صارمًا لضمان تقييم شامل لحالة المريض.
مراحل التشخيص
-
التاريخ الطبي والفحص السريري :
- التاريخ الطبي : يبدأ الدكتور هطيف بسؤال المريض عن تاريخه المرضي، بما في ذلك طبيعة الألم، مدته، شدته، العوامل التي تزيد أو تقلل منه، وأي علاجات سابقة تلقاها. كما يتم الاستفسار عن نمط الحياة، التاريخ العائلي، وأي أمراض مزمنة أخرى.
- الفحص السريري : يتضمن تقييمًا دقيقًا للعمود الفقري، بما في ذلك نطاق حركة الظهر، وجود أي تشنجات عضلية، وتقييم القوة العضلية، الإحساس، وردود الأفعال العصبية في الساقين. يبحث الدكتور هطيف عن علامات ضغط العصب أو ضعف في الأطراف السفلية.
-
الفحوصات التصويرية (Imaging Scans) :
- الأشعة السينية (X-rays) : تُستخدم لتقييم بنية العظام، وجود أي تشوهات، فقدان ارتفاع القرص، أو علامات التهاب المفاصل.
- التصوير بالرنين المغناطيسي (MRI) : يُعد التصوير بالرنين المغناطيسي الأداة الأكثر قيمة في تشخيص أمراض القرص التنكسية، حيث يوفر صورًا مفصلة للأنسجة الرخوة مثل الأقراص، الأعصاب، والحبل الشوكي. يمكنه تحديد مدى تدهور القرص، وجود الانزلاق الغضروفي، وتضيق القناة الشوكية.
- التصوير المقطعي المحوسب (CT Scan) : قد يُستخدم لتقييم بنية العظام بشكل أكثر تفصيلاً، خاصة إذا كان هناك شك في وجود تضيق عظمي أو مشاكل في الفقرات.
- تصوير القرص (Discography) : في بعض الحالات النادرة، قد يُجرى تصوير القرص، وهو إجراء يتضمن حقن مادة تباين في القرص المشتبه به لإعادة إنتاج الألم وتحديد القرص المصاب بدقة.
-
فحوصات أخرى (عند الضرورة) :
- دراسات التوصيل العصبي وتخطيط كهربية العضل (Nerve Conduction Studies and Electromyography - NCS/EMG) : تُستخدم لتقييم وظيفة الأعصاب والعضلات وتحديد مدى تلف الأعصاب.
يُعد التأكيد على أن أمراض القرص التنكسية القطنية هي المصدر الرئيسي للألم من خلال عملية تشخيص دقيقة أمرًا بالغ الأهمية قبل النظر في جراحة استبدال القرص الكلي. يضمن الأستاذ الدكتور محمد هطيف أن كل مريض يتلقى تقييمًا فرديًا وشاملًا لتحديد أفضل مسار علاجي.
انظر تشخيص أمراض القرص التنكسية القطنية لمزيد من التفاصيل.
خيارات العلاج المتاحة لاستبدال القرص الكلي القطني
قبل التفكير في جراحة استبدال القرص الكلي القطني، يتم عادةً استكشاف مجموعة واسعة من العلاجات غير الجراحية. يُعد هذا النهج التدريجي جزءًا أساسيًا من خطة العلاج التي يتبعها الأستاذ الدكتور محمد هطيف، حيث يتم اللجوء إلى الجراحة فقط عندما تفشل هذه العلاجات التحفظية في توفير الراحة الكافية.
العلاجات غير الجراحية
تهدف هذه العلاجات إلى تخفيف الألم وتحسين الوظيفة دون الحاجة إلى التدخل الجراحي. يوصى عادةً بتجربتها لمدة 6 أشهر على الأقل قبل النظر في الجراحة:
- العلاج الطبيعي (Physical Therapy) : يشمل تمارين تقوية عضلات الظهر والبطن (الجذع)، وتمارين المرونة، وتقنيات تحسين الوضعية.
-
الأدوية (Medications)
:
- مسكنات الألم المتاحة دون وصفة طبية : مثل مضادات الالتهاب غير الستيرويدية (NSAIDs) لتخفيف الألم والالتهاب.
- مرخيات العضلات : لتخفيف التشنجات العضلية.
- الأدوية العصبية : مثل مضادات الاكتئاب ثلاثية الحلقات أو الأدوية المضادة للنوبات العصبية لتخفيف الألم العصبي.
- حقن العمود الفقري (Spinal Injections) : مثل حقن الستيرويد فوق الجافية، والتي يمكن أن توفر راحة مؤقتة من الألم عن طريق تقليل الالتهاب حول الأعصاب.
- تعديل نمط الحياة (Lifestyle Modifications) : يشمل فقدان الوزن، الإقلاع عن التدخين، وممارسة التمارين الرياضية بانتظام.
- العلاجات البديلة (Alternative Therapies) : مثل الوخز بالإبر والتدليك، والتي قد تساعد بعض المرضى في تخفيف الألم.
متى يصبح استبدال القرص الكلي القطني خيارًا
يُعد استبدال القرص الصناعي القطني خيارًا جراحيًا يُنصح به فقط إذا كانت العلاجات غير الجراحية غير فعالة بعد 6 أشهر على الأقل من العلاج المكثف. كما أن نجاح استبدال القرص الكلي يعتمد بشكل كبير على اختيار المريض المناسب 1 .
معايير اختيار المريض
يقوم الأستاذ الدكتور محمد هطيف بتقييم دقيق لكل حالة لتحديد مدى ملاءمة المريض لهذه الجراحة. تشمل المعايير الرئيسية ما يلي:
- تشخيص مؤكد لأمراض القرص التنكسية القطنية : يجب أن يكون الألم ناتجًا بشكل أساسي عن قرص واحد أو قرصين متدهورين في العمود الفقري القطني.
- فشل العلاجات غير الجراحية : يجب أن يكون المريض قد جرب جميع العلاجات التحفظية المتاحة لمدة كافية (6 أشهر على الأقل) دون نجاح.
-
عدم وجود أمراض أخرى تمنع الجراحة
:
- انزلاق فقاري (Spondylolisthesis) : لا يُنصح بهذا الإجراء عادةً إذا كان المريض يعاني أيضًا من انزلاق فقاري كبير (انزلاق فقرة فوق أخرى).
- تضيق القناة الشوكية (Spinal Stenosis) : لا يُنصح به إذا كان هناك تضيق القناة الشوكية القطنية العظمي الكبير (تضيق القناة الشوكية).
- هشاشة العظام الشديدة (Severe Osteoporosis) : قد تؤثر على قدرة العظام على دعم الزرع.
- التهابات نشطة أو أورام في العمود الفقري .
- تشوهات كبيرة في العمود الفقري .
- الصحة العامة الجيدة : يجب أن يكون المريض بصحة جيدة بشكل عام وقادرًا على تحمل الجراحة والتخدير.
- الالتزام ببرنامج إعادة التأهيل : يجب أن يكون المريض مستعدًا للمشاركة بنشاط في برنامج إعادة التأهيل بعد الجراحة.
يُعد الأستاذ الدكتور محمد هطيف، بخبرته الواسعة في جراحات العمود الفقري، مرجعًا موثوقًا لتحديد مدى ملاءمة جراحة استبدال القرص الكلي القطني لكل مريض في صنعاء.
عملية استبدال القرص الكلي القطني خطوة بخطوة
تُعد عملية استبدال القرص الكلي القطني إجراءً جراحيًا دقيقًا ومعقدًا يهدف إلى استعادة وظيفة العمود الفقري وتخفيف الألم. يقوم الأستاذ الدكتور محمد هطيف بإجراء هذه الجراحة بأعلى مستويات الدقة والاحترافية، مع التركيز على سلامة المريض وتحقيق أفضل النتائج.

تهدف عملية استبدال القرص الكلي إلى الحفاظ على حركة العمود الفقري وتخفيف الألم.
تُجرى معظم جراحات استبدال القرص الكلي باتباع الخطوات التالية:
-
التحضير والتخدير :
- يتم تخدير المريض تخديرًا عامًا، ويوضع على ظهره على طاولة العمليات.
- يتم تنظيف وتعقيم المنطقة الجراحية في البطن.
-
الوصول إلى العمود الفقري :
- يتم الوصول إلى العمود الفقري من خلال شق صغير في البطن، يتراوح طوله عادةً من 5 إلى 8 سنتيمترات. يُعرف هذا النهج بالنهج البطني الأمامي (Anterior Abdominal Approach).
- قد يتم تحريك العضلات والأعضاء و/أو الأوعية الدموية جانبًا للوصول إلى العمود الفقري. في هذا النهج الجراحي، لا يتم عادةً قطع العضلات، مما يقلل من تلف الأنسجة ويسرع التعافي.
-
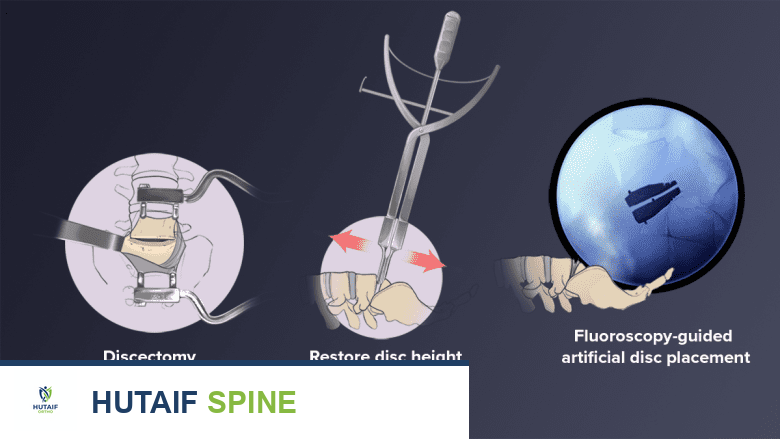
إزالة القرص التالف (استئصال القرص) :
- يتم إزالة القرص الطبيعي التالف بالكامل من المساحة بين الفقرات. يشمل ذلك إزالة جزء من الصفائح النهائية الغضروفية، والحلقة الليفية (الجزء الخارجي)، والنواة اللبية (الجزء الداخلي). تُعرف هذه العملية باسم "استئصال القرص" (Discectomy).
-
قياس وتجهيز المساحة :
- تُستخدم سلسلة من الأدوات الخاصة لقياس وتقييم حجم الأجسام الفقرية وانحناء العمود الفقري في الجزء المصاب.
- تُؤخذ القياسات لضمان اختيار الجهاز المناسب وتثبيته بشكل صحيح.
- إذا كان هناك فقدان في ارتفاع القرص، يتم رفعه إلى ارتفاعه الأصلي باستخدام أدوات إسفينية.
-
تحضير الأجسام الفقرية :
- بالنسبة لبعض أنواع الأقراص الصناعية، يتم عمل مسارات أو شقوق صغيرة في سطح كل جسم فقري يواجه مساحة القرص. تسمح هذه المسارات بتثبيت الجهاز بالجسم الفقري بإحكام أثناء الجراحة.
-
زرع القرص الصناعي :
- بمجرد تنظيف وتجهيز مساحة القرص، يتم زرع القرص الصناعي بعناية.
- يُستخدم التنظير الفلوري في الوقت الفعلي (أشعة سينية حية) أثناء الإجراء لضمان وضع الجهاز بشكل صحيح ودقيق.
-
إغلاق الجرح :
- تُعاد الأنسجة والأوعية الدموية إلى مواقعها الطبيعية.
- يُغلق الجرح في عدة طبقات باستخدام خيو
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك