الدليل الشامل لداء القرص التنكسي والاضطراب الداخلي للقرص
الخلاصة الطبية
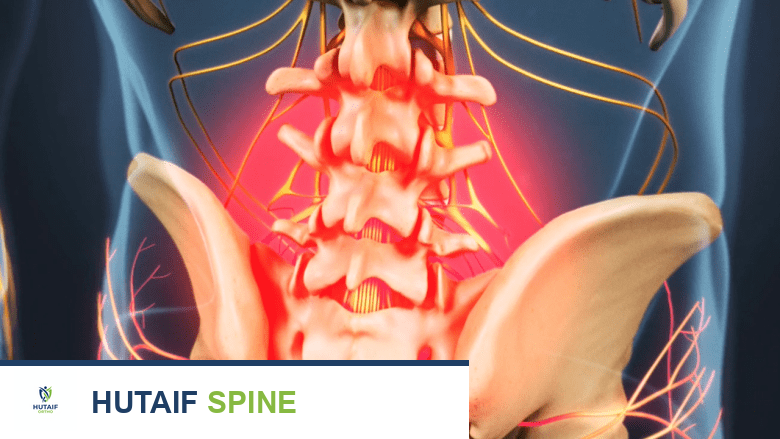
داء القرص التنكسي والاضطراب الداخلي للقرص هما حالتان تسببان ألما مزمنا في أسفل الظهر نتيجة تآكل الغضاريف وتلفها الداخلي دون انزلاق غضروفي واضح. يبدأ العلاج بتعديل نمط الحياة والعلاج الطبيعي، وقد يتطلب تدخلا جراحيا لدمج الفقرات في الحالات الشديدة والمقاومة للعلاج.
الخلاصة الطبية السريعة: داء القرص التنكسي والاضطراب الداخلي للقرص هما حالتان تسببان ألما مزمنا في أسفل الظهر نتيجة تآكل الغضاريف وتلفها الداخلي دون انزلاق غضروفي واضح. يبدأ العلاج بتعديل نمط الحياة والعلاج الطبيعي، وقد يتطلب تدخلا جراحيا لدمج الفقرات في الحالات الشديدة والمقاومة للعلاج.
مقدمة عن داء القرص التنكسي والاضطراب الداخلي
تعد آلام أسفل الظهر من أكثر المشكلات الصحية شيوعا التي تواجه البالغين في جميع أنحاء العالم. وفي قلب هذه المشكلة يكمن ما يعرف طبيا باسم داء القرص التنكسي أو خشونة الغضاريف. تاريخيا، كان يُعتقد أن التآكل الميكانيكي والاستخدام المفرط هما السببان الرئيسيان لهذه الحالة، ولكن الأبحاث الجزيئية والوبائية الحديثة أثبتت بشكل قاطع أن العوامل الوراثية والجينية تلعب الدور الأكبر في بدء هذه العملية التنكسية.
من المهم أن ندرك أن الانزلاق الغضروفي الصريح هو مجرد مسار واحد قد يسلكه القرص المتدهور. في كثير من الأحيان، يصبح القرص بين الفقرات نفسه هو المصدر الرئيسي للألم، وهي حالة تختلف تماما عن انضغاط جذر العصب الذي نراه في حالات الانزلاق الغضروفي أو عرق النسا. يُعزى هذا الألم الغضروفي في المقام الأول إلى الاضطراب الداخلي للقرص، وهو سلسلة من التغيرات المرضية التي ترافق عملية التنكس.
يُعرّف الاضطراب الداخلي للقرص بأنه حالة مرضية تؤدي إلى ألم محوري في العمود الفقري مع حدوث تشوه ضئيل أو معدوم في استقامة العمود الفقري أو المحيط الخارجي للقرص. ويجب التمييز بدقة بين هذه الحالة وبين عدم الاستقرار الملحوظ الناتج عن الكسور أو تمزق الأربطة أو الانزلاق الفقري أو تشوهات العمود الفقري، حيث تفتقر حالة الاضطراب الداخلي إلى علامات واضحة في الأشعة العادية، مما يجعل تشخيصها يعتمد على الاستبعاد الدقيق وجمع البيانات السريرية بمهارة.
التشريح والميكانيكا الحيوية لألم الغضروف
لفهم كيف يسبب داء القرص التنكسي الألم، يجب علينا أولا إلقاء نظرة عميقة على التشريح الدقيق للقرص بين الفقرات وكيفية انتقال إشارات الألم إلى الدماغ.
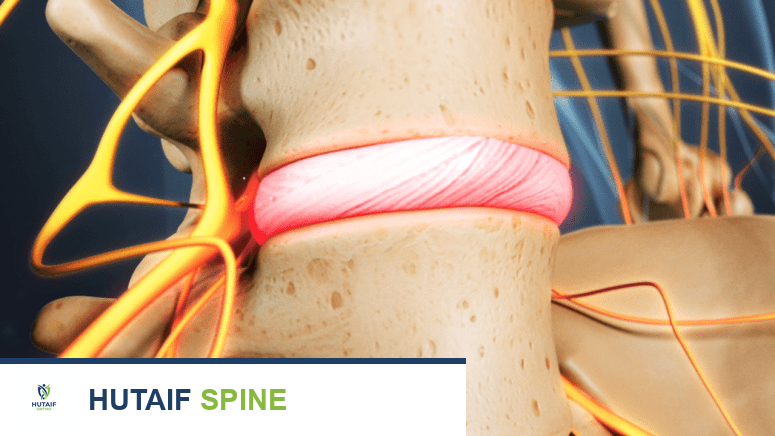
تكوين القرص بين الفقرات
يتكون القرص بين الفقرات من جزأين رئيسيين وهما النواة اللبية في المركز والتي تتميز بقوامها الهلامي الغني بالماء، والحلقة الليفية الخارجية التي تحيط بالنواة وتوفر القوة والمتانة. في الحالة الطبيعية، تكون الأجزاء الداخلية من القرص خالية من الأعصاب والأوعية الدموية. ومع ذلك، يتم تعصيب الجزء الخارجي من الحلقة الليفية بواسطة شبكة معقدة من الأعصاب، بما في ذلك الجذع الودي من الأمام والجانب، والعصب الجيبي الفقري والأعصاب القاعدية الفقرية من الخلف.
كيف ينشأ الألم من الغضروف
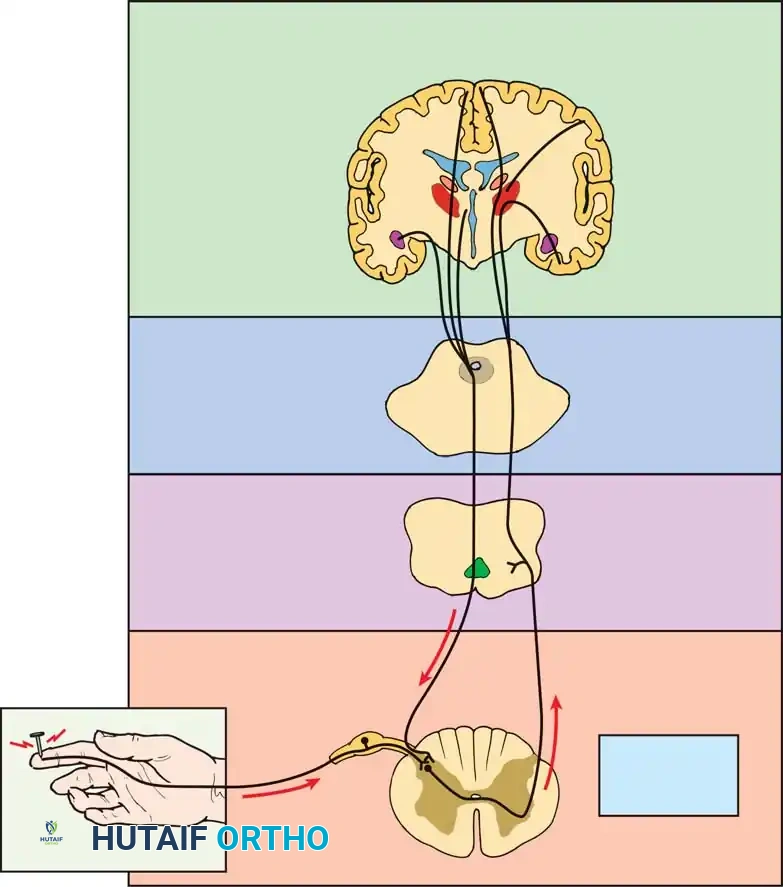
مع تقدم داء القرص التنكسي، تتدهور البنية الجزيئية للمصفوفة خارج الخلية داخل القرص. يؤدي هذا التدهور إلى تغير الخصائص الميكانيكية ونشاط خلوي غير طبيعي. هذا التدهور يحفز نمو أعصاب وأوعية دموية جديدة تمتد عميقا إلى داخل الحلقة الداخلية والنواة اللبية، وهي مناطق لا تحتوي عادة على أعصاب.
تؤدي الوسائط الالتهابية، مثل الإنترلوكين وعامل نخر الورم، إلى تحسس مستقبلات الألم الجديدة هذه، مما يحول التحميل الميكانيكي الطبيعي للعمود الفقري إلى محفز مؤلم للغاية. تنتقل إشارات الألم عبر ألياف عصبية متخصصة إلى الحبل الشوكي ثم تصعد إلى مراكز الدماغ العليا حيث يحدث تعديل نفسي واجتماعي معقد للألم.

الأسباب وعوامل الخطر
على الرغم من أن التقدم في العمر هو عامل رئيسي في داء القرص التنكسي، إلا أن هناك عوامل متعددة تتضافر لتسريع هذه العملية وتطورها إلى الاضطراب الداخلي للقرص.
العوامل الوراثية والجينية
أثبتت الدراسات الحديثة أن الوراثة تلعب الدور الأبرز في تحديد من سيعاني من داء القرص التنكسي. الطفرات أو التعددات الأشكال في الجينات المسؤولة عن إنتاج الكولاجين والبروتينات الأخرى المكونة للغضروف تجعل بعض الأشخاص أكثر عرضة لفقدان محتوى الماء في الأقراص في سن مبكرة.
الإجهاد الميكانيكي والعوامل الأخرى
إلى جانب الوراثة، تساهم بعض العوامل في تفاقم الحالة:
* الجلوس لفترات طويلة بوضعيات خاطئة، مما يزيد الضغط داخل القرص.
* رفع الأوزان الثقيلة بطريقة غير صحيحة.
* السمنة المفرطة التي تزيد العبء الميكانيكي على العمود الفقري.
* التدخين، والذي يقلل من تدفق الدم إلى الأقراص مما يسرع من جفافها وتآكلها.
الأعراض السريرية للمرض
تختلف أعراض داء القرص التنكسي والاضطراب الداخلي للقرص عن تلك المرتبطة بالانزلاق الغضروفي الضاغط على الأعصاب. يعاني المرضى عادة من هذه الحالة في العقد الثالث إلى السادس من العمر.
طبيعة الألم وموقعه
يكون الألم عادة مزمنا، وقد يكون موجودا لعدة سنوات، رغم أنه قد يتصاعد إلى حالة مستمرة أو متكررة بشدة في الأشهر الأخيرة. يتميز الألم بأنه ألم محوري في أسفل الظهر، وقد يمتد إلى الأرداف والفخذ الخلفي.
العوامل التي تزيد أو تخفف الألم
- تفاقم الألم تزداد الأعراض بشكل ملحوظ مع الوضعيات التي تزيد الضغط داخل القرص، مثل الجلوس لفترات طويلة، أو الانحناء للأمام، أو رفع الأشياء.
- تخفيف الألم الاستلقاء، وخاصة في وضعية الجنين، غالبا ما يقلل الألم عن طريق تخفيف الحمل عن القرص التالف.
من العلامات السريرية الهامة أن الألم الذي يمتد إلى ما بعد الركبة يشير بقوة إلى وجود مشكلة في جذر العصب بدلا من الاضطراب الداخلي المعزول. علاوة على ذلك، فإن الألم المستمر تماما والذي لا يتأثر بأي حركة ميكانيكية نادرا ما يكون ناتجا عن الغضروف ويستدعي فحصا لاستبعاد الأسباب الأخرى.
التشخيص والتقييم الطبي
نظرا لعدم وجود معايير محددة ومتفق عليها عالميا لتشخيص الاضطراب الداخلي للقرص، يعتمد التشخيص بشكل كبير على التاريخ السريري المتسق والاستبعاد المنهجي للأمراض الأخرى.
الفحص السريري والتاريخ الطبي
إذا كان الاضطراب الداخلي للقرص هو التشخيص الوحيد، فإن الفحص العصبي بما في ذلك قوة العضلات واختبار الإحساس وردود الفعل الوترية العميقة سيكون طبيعيا تماما. قد يكون نطاق حركة أسفل الظهر محدودا بشكل طفيف، خاصة عند الانحناء للأمام.
التقييم النفسي والاجتماعي للمريض
تعتبر المرحلة الأكثر أهمية في إدارة هذه الحالة، خاصة عند التفكير في التدخل الجراحي، هي تقييم العوامل النفسية والاجتماعية. المرضى الذين يعانون من ألم شديد وموهن في العمود الفقري دون عدم استقرار هيكلي موضوعي معرضون لخطر كبير لنتائج جراحية سيئة إذا تم تجاهل الضيق النفسي الكامن.
يستخدم الأطباء علامات واديل لتقييم سلوك المرض غير الطبيعي. وجود ثلاث أو أكثر من هذه العلامات يشير إلى وجود مكون غير عضوي للألم، مما يستدعي إجراء اختبارات نفسية رسمية قبل أي تدخل جراحي.
| علامة واديل | الوصف السريري |
|---|---|
| الحنان السطحي | ألم عند اللمس الخفيف للجلد أو ألم واسع النطاق لا يقتصر على هيكل واحد |
| المحاكاة | ألم شديد في أسفل الظهر عند الضغط على الجمجمة أو تدوير الكتفين والحوض معا |
| الإلهاء | نتائج غير متسقة عند فحص المريض في وضعيات مختلفة دون علمه |
| الاضطرابات الإقليمية | تغيرات حسية أو ضعف واسع النطاق لا يتوافق مع التشريح العصبي المعروف |
| المبالغة في رد الفعل | تعبير لفظي أو وجهي غير متناسب، أو الانهيار، أو التعرق أثناء الفحص |
التصوير بالرنين المغناطيسي والأشعة
يبدأ التصوير بالأشعة السينية العادية والديناميكية للعمود الفقري القطني لاستبعاد التشوهات أو عدم الاستقرار الملحوظ. يعتبر التصوير بالرنين المغناطيسي المعيار الذهبي لتقييم ترطيب القرص وشكله. في حالة الاضطراب الداخلي، يُظهر الرنين المغناطيسي عادة انخفاضا في محتوى الماء في النواة اللبية، مما يظهر كقرص داكن في الصور السهمية الموزونة.
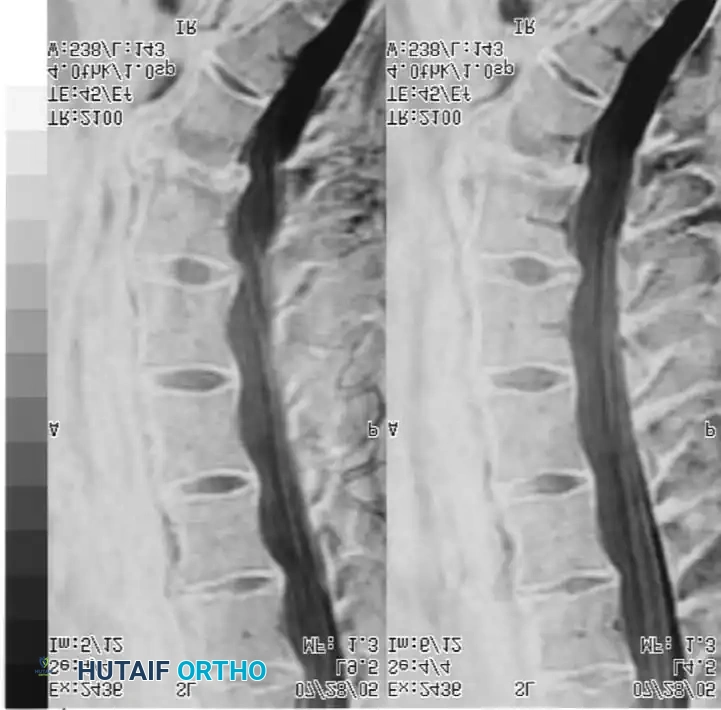
من الضروري فهم أن القرص الداكن في الرنين المغناطيسي ليس له قيمة تشخيصية بمعزل عن الأعراض. يجب أن يرتبط تماما بالتاريخ السريري والفحص البدني، حيث أن تنكس القرص بدون أعراض منتشر بشكل كبير في عامة الناس.
التخدير الشوكي التفريقي
عندما يظل التشخيص غير مؤكد، يمكن أن يساعد التخدير الشوكي التفريقي في عزل مصدر الألم. تعتمد هذه التقنية على إعطاء تركيزات متفاوتة من المخدر الموضعي في الحيز تحت العنكبوتية لتحقيق تسلسل يمكن التنبؤ به من الحصار العصبي، مما يساعد الطبيب على تحديد ما إذا كان الألم ناتجا عن الغضروف أو أسباب أخرى.
العلاج غير الجراحي
يمكن ويجب إدارة الغالبية العظمى من المرضى الذين يعانون من داء القرص التنكسي والاضطراب الداخلي للقرص بشكل غير جراحي. حجر الزاوية في هذا النهج هو تثقيف المريض وطمأنته بأن هذه الحالة ليست تقدمية بلا هوادة وأن الألم المزمن لا يعني الشلل الوشيك أو العجز التام.
تعديل نمط الحياة
يجب على المريض تجنب الحركات التي تزيد الألم، مثل الانحناء المتكرر والتحميل المحوري الثقيل. كما ينصح بتجنب الجلوس لفترات طويلة واستخدام كراسي داعمة لأسفل الظهر.
العلاج الطبيعي والتأهيل
يعتبر برنامج إعادة التأهيل النشط والمنظم أفضل بكثير من الطرائق السلبية. يجب أن يشمل البروتوكول ما يلي:
* التمارين الهوائية الأنشطة منخفضة التأثير مثل المشي أو ركوب الدراجات الثابتة أو العلاج المائي لتحسين تدفق الدم وإطلاق الإندورفين.
* تقوية الجذع تمارين التثبيت الديناميكي للعمود الفقري القطني مع التركيز على عضلات البطن العميقة وعضلات قاع الحوض لتقليل الحركة الدقيقة عبر الجزء المتدهور.
العلاج الجراحي لداء القرص التنكسي
يُخصص التدخل الجراحي لمجموعة صغيرة من المرضى الذين يعانون من ألم شديد وموهن ومستمر في العمود الفقري، والذين فشلوا في الاستجابة لما لا يقل عن ستة إلى اثني عشر شهرا من الرعاية غير الجراحية الشاملة، ويمتلكون ملفا نفسيا ملائما، ولديهم ألم متوافق تم تأكيده بواسطة التشخيصات المتقدمة.
دواعي التدخل الجراحي
يجب توجيه المرضى بصراحة بأن جراحة الاضطراب الداخلي للقرص تسفر عن تحسن ملحوظ في حوالي خمسة وستين بالمائة فقط من الحالات. قد لا يعاني حوالي خمسة وثلاثين بالمائة من أي تحسن أو قد تسوء حالتهم. علاوة على ذلك، حتى الحالات الناجحة من المرجح أن تحتفظ ببعض درجات التصلب أو تقييد النشاط.
خيارات الجراحة المتاحة
تشمل خيارات العلاج الجراحي ما يلي:
* دمج الفقرات القطنية المعيار الذهبي للتثبيت النهائي للجزء المؤلم.
* استبدال القرص بالكامل يُستطب بدقة لحالات داء القرص التنكسي المعزولة في مستوى واحد دون اعتلال المفاصل الوجيهية، بهدف الحفاظ على الحركة.
* التثبيت الديناميكي أنظمة تعتمد على مسامير عنيقية تقيد الحركة المقطعية ولكن لا تقضي عليها تماما.
خطوات جراحة دمج الفقرات القطنية
بالنسبة للاضطراب الداخلي للقرص في مستوى واحد والذي يتطلب الدمج، فإن نهج دمج الفقرات القطنية عبر الثقبة فعال للغاية، حيث يسمح باستئصال القرص بالكامل، ووضع طعم بين الفقرات، وتثبيت قوي بمسامير عنيقية من خلال شق خلفي واحد.
التحضير والتعريض الجراحي
يتم تخدير المريض ووضعه على بطنه على طاولة جراحية مخصصة تسمح للبطن بالتدلي لتقليل الضغط داخل البطن وتقليل النزيف. يتم إجراء شق طولي في خط الوسط فوق الفقرات المستهدفة، ويتم إبعاد العضلات للوصول إلى العظام.
استئصال المفاصل وتخفيف الضغط
يتم إجراء استئصال كلي للمفصل الوجيهي على الجانب الأكثر إيلاما. يوفر هذا الوصول إلى مساحة القرص بين الفقرات عبر الثقبة العصبية مع تقليل السحب على كيس الأعصاب وجذر العصب العابر. يتم تحديد جذور الأعصاب وحمايتها بعناية.
استئصال القرص وتحضير اللوحة الانتهائية
يتم فتح الحلقة الليفية وإزالة النواة اللبية المتدهورة بقوة باستخدام أدوات جراحية دقيقة. خطوة حاسمة هنا هي كشط اللوحات الانتهائية الغضروفية وصولا إلى العظم تحت الغضروفي النازف لضمان اندماج العظام لاحقا. يتم بعد ذلك إدخال قفص بين الفقرات معبأ بطعم عظمي لاستعادة الارتفاع والانحناء الطبيعي.
وضع المسامير العنيقية والتحقق الإشعاعي
يتم وضع مسامير عنيقية من التيتانيوم على كلا الجانبين في الفقرات العلوية والسفلية. يعتبر التنظير التألقي بالأشعة السينية أثناء الجراحة أمرا بالغ الأهمية خلال هذه المرحلة لتأكيد المسار والعمق الصحيحين.
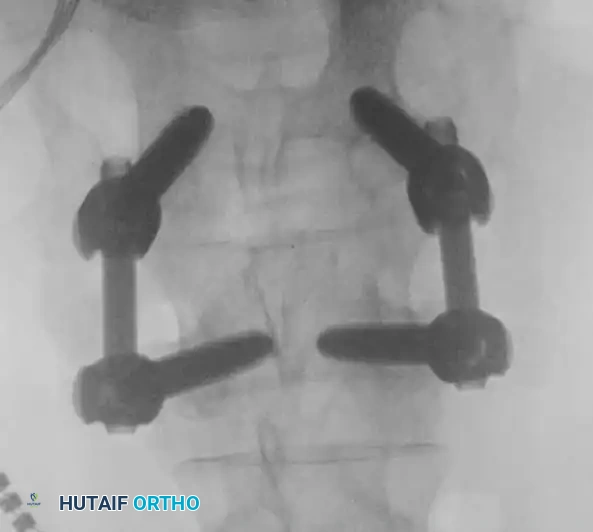
يتم التأكد من تماثل المسامير وعدم اختراقها للقناة الشوكية لضمان سلامة الأعصاب.
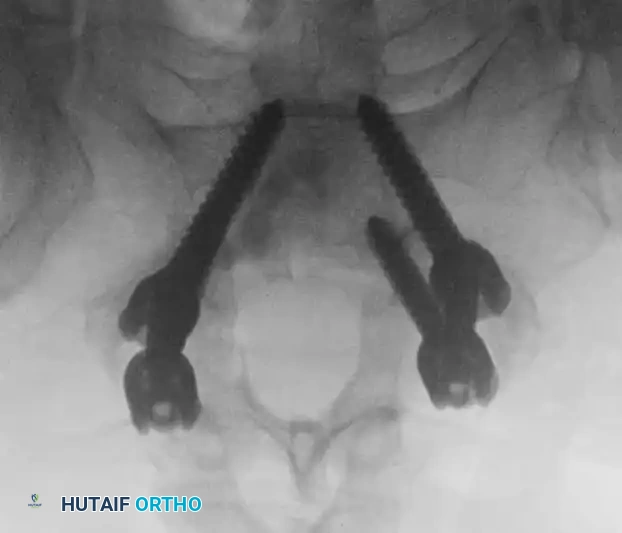
يجب أن تكون المسامير موازية للوحة الانتهائية العلوية وتخترق جزءا كبيرا من جسم الفقرة لتوفير تثبيت قوي.
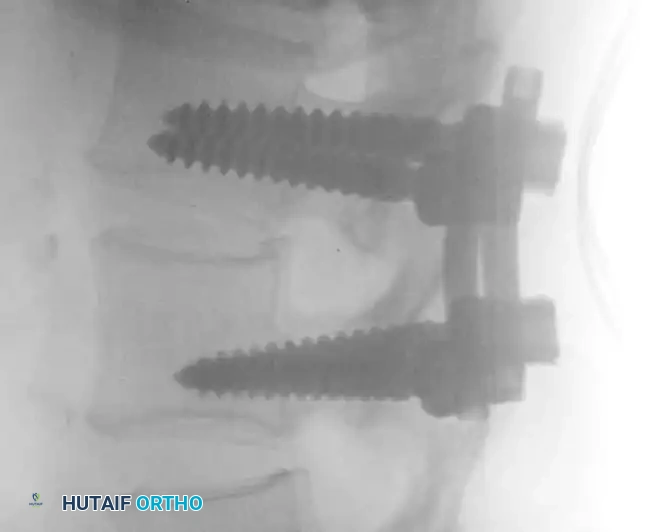
بمجرد تأكيد وضع المسامير، يتم تركيب قضبان معدنية وتثبيتها، ويتم تطبيق ضغط عبر الهيكل لتحميل القفص بين الفقرات، مما يعزز نمو العظام.

الإغلاق
يتم وضع المزيد من الطعم العظمي لتشجيع كتلة دمج خلفية جانبية. يتم غسل الجرح بمحلول ملحي مضاد للمضادات الحيوية، وتُغلق الأنسجة بإحكام لمنع تسرب السائل النخاعي.
التعافي ومرحلة ما بعد الجراحة
يركز التدبير الطبي بعد الجراحة على التعبئة المبكرة وحماية هيكل الدمج حتى تلتئم العظام تماما.
الجدول الزمني للتعافي
- الأيام الأولى يتم إخراج المرضى من السرير مع العلاج الطبيعي. قد يتم استخدام دعامة قطنية صلبة للراحة وتقييد الحركة الكلية.
- الأسابيع الأولى التركيز على المشي وتمارين انزلاق الأعصاب اللطيفة. يُحظر تماما الانحناء والرفع والالتواء.
- الأشهر التالية يتم الحصول على صور بالأشعة السينية لتقييم اندماج العظام. تبدأ تمارين تثبيت الجذع بشكل تدريجي.
العودة إلى الحياة الطبيعية
يمكن استئناف العمل المكتبي المستقر في غضون أربعة إلى ستة أسابيع. قد يتطلب العمل اليدوي الشاق ستة أشهر أو أكثر، اعتمادا على الأدلة الإشعاعية للاندماج الصلب. في النهاية، يعتمد العلاج الناجح للاضطراب الداخلي للقرص على الاختيار الدقيق للمريض واستبعاد العوامل النفسية المؤثرة، مما يزيد من احتمالية الحصول على نتيجة سريرية ناجحة.
الأسئلة الشائعة
طبيعة داء القرص التنكسي
هو حالة طبيعية تحدث مع التقدم في العمر حيث تفقد الأقراص بين الفقرات محتواها المائي ومرونتها، مما قد يؤدي إلى آلام في الظهر نتيجة الاحتكاك أو التمزق الداخلي.
الفرق بين الانزلاق الغضروفي والاضطراب الداخلي
الانزلاق الغضروفي يحدث عندما تبرز المادة الهلامية خارج القرص وتضغط على الأعصاب مسببة ألما يمتد للساقين، بينما الاضطراب الداخلي هو تلف داخل القرص نفسه يسبب ألما يتركز أساسا في أسفل الظهر.
إمكانية الشفاء بدون جراحة
نعم، الغالبية العظمى من المرضى يتحسنون بشكل ملحوظ من خلال تعديل نمط الحياة، العلاج الطبيعي، وتقوية عضلات الجذع دون الحاجة لأي تدخل جراحي.
دلالة القرص الداكن في الرنين المغناطيسي
القرص الداكن يشير إلى فقدان السوائل وجفاف الغضروف. ومع ذلك، وجوده وحده لا يعني بالضرورة أنه مصدر الألم، بل يجب أن يتطابق مع الأعراض السريرية للمريض.
تأثير الحالة النفسية على العلاج
تلعب الحالة النفسية دورا حاسما في إدراك الألم. الاكتئاب والتوتر يمكن أن يزيدا من شدة الألم ويقللا من فرص نجاح العمليات الجراحية، لذا يعتبر التقييم النفسي جزءا من العلاج.
متى نلجأ للتدخل الجراحي
يتم اللجوء للجراحة فقط بعد استنفاد كافة خيارات العلاج التحفظي لمدة ستة إلى اثني عشر شهرا، واستمرار الألم الشديد الذي يعيق ممارسة الحياة اليومية.
نسبة نجاح جراحة دمج الفقرات
تبلغ نسبة النجاح في تخفيف الألم حوالي خمسة وستين بالمائة. يجب على المريض أن يدرك أن الجراحة قد لا تقضي على الألم بنسبة مائة بالمائة وقد تترك بعض التصلب.
الممنوعات بعد العملية الجراحية
يُمنع تماما الانحناء للأمام، رفع الأشياء الثقيلة، والالتواء المفاجئ للجذع خلال الأسابيع الأولى بعد الجراحة لضمان التئام العظام بشكل سليم.
موعد العودة للعمل بعد الجراحة
يمكن العودة للأعمال المكتبية بعد حوالي شهر إلى شهر ونصف، بينما تتطلب الأعمال البدنية الشاقة فترة تعافي تصل إلى ستة أشهر أو أكثر.
دور الرياضة في الوقاية والعلاج
التمارين الرياضية منخفضة التأثير مثل المشي والسباحة، بالإضافة إلى تمارين تقوية عضلات البطن والظهر، تعتبر خط الدفاع الأول والأهم لحماية العمود الفقري وتقليل الضغط على الغضاريف.
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك