الخلاصة الطبية السريعة: مرض القرص التنكسي هو حالة شائعة تصيب العمود الفقري، تتميز بتآكل الأقراص الفقرية ويمكن أن تسبب آلامًا شديدة. يشمل العلاج خيارات تحفظية وجراحية متقدمة يقدمها الأستاذ الدكتور محمد هطيف في صنعاء، بهدف تخفيف الألم وتحسين جودة الحياة.
مقدمة عن مرض القرص التنكسي
يُعدّ مرض القرص التنكسي (Degenerative Disc Disease) من الحالات الشائعة التي تؤثر على العمود الفقري، والتي غالبًا ما تثير القلق بسبب اسمها الذي يوحي بتدهور مستمر وحتمي. ومع ذلك، خلافًا لما قد يوحي به الاسم، فإن هذه الحالة لا تتفاقم بالضرورة مع التقدم في العمر بشكل مطرد لدى الجميع، ولكنها بالتأكيد يمكن أن تؤدي إلى آلام شديدة ومزمنة تؤثر بشكل كبير على جودة حياة المريض.
في هذا الدليل الشامل، سنغوص في أعماق مرض القرص التنكسي، مستكشفين كل جوانبه بدءًا من فهم تشريح العمود الفقري وصولًا إلى أحدث خيارات التشخيص والعلاج المتاحة. يهدف هذا المقال إلى تزويد المرضى وأسرهم بالمعلومات الدقيقة والموثوقة، لمساعدتهم على فهم حالتهم بشكل أفضل واتخاذ قرارات مستنيرة بشأن رعايتهم الصحية.
يؤكد الأستاذ الدكتور محمد هطيف، أحد أبرز استشاريي جراحة العظام والعمود الفقري في صنعاء واليمن، على أهمية التشخيص المبكر والعلاج الفعال لمرض القرص التنكسي. بصفته مرجعًا طبيًا رائدًا في هذا المجال، يقدم الأستاذ الدكتور محمد هطيف خبرته الواسعة ورؤيته المتقدمة في التعامل مع هذه الحالات، لضمان حصول المرضى على أفضل رعاية ممكنة.
سنتناول في هذا الدليل:
- فهم التشريح الأساسي للعمود الفقري والأقراص الفقرية.
- الأسباب وعوامل الخطر التي تساهم في تطور مرض القرص التنكسي.
- الأعراض الشائعة وكيفية التعرف عليها.
- الأساليب التشخيصية الحديثة المتبعة في عيادة الأستاذ الدكتور محمد هطيف بصنعاء.
- خيارات العلاج المتاحة، بدءًا من التحفظية وصولًا إلى التدخلات الجراحية المتقدمة.
- نصائح للتعافي وإدارة الألم على المدى الطويل.
- إجابات على الأسئلة الشائعة التي يطرحها المرضى.
إن فهمك لمرض القرص التنكسي هو الخطوة الأولى نحو التعافي والعيش حياة خالية من الألم. دعونا نبدأ رحلتنا المعرفية هذه.
التشريح الأساسي للعمود الفقري والأقراص الفقرية
لفهم مرض القرص التنكسي، من الضروري أولاً أن نتعرف على البنية المعقدة والرائعة للعمود الفقري، والذي يُعد محور الجسم ودرعه الواقي للحبل الشوكي. يتكون العمود الفقري من سلسلة من العظام تُسمى الفقرات، تتراص فوق بعضها البعض لتشكل قناة عظمية تحمي الحبل الشوكي والأعصاب المتفرعة منه.
مكونات العمود الفقري
يتكون العمود الفقري البشري من 33 فقرة مقسمة إلى خمس مناطق رئيسية:
- الفقرات العنقية (7 فقرات): توجد في الرقبة وتسمح بحركة الرأس.
- الفقرات الصدرية (12 فقرة): توجد في الجزء العلوي من الظهر وتتصل بالأضلاع.
- الفقرات القطنية (5 فقرات): توجد في الجزء السفلي من الظهر وهي الأكثر عرضة للإجهاد.
- الفقرات العجزية (5 فقرات ملتحمة): تشكل عظم العجز في قاعدة العمود الفقري.
- الفقرات العصعصية (4 فقرات ملتحمة): تشكل عظم العصعص.
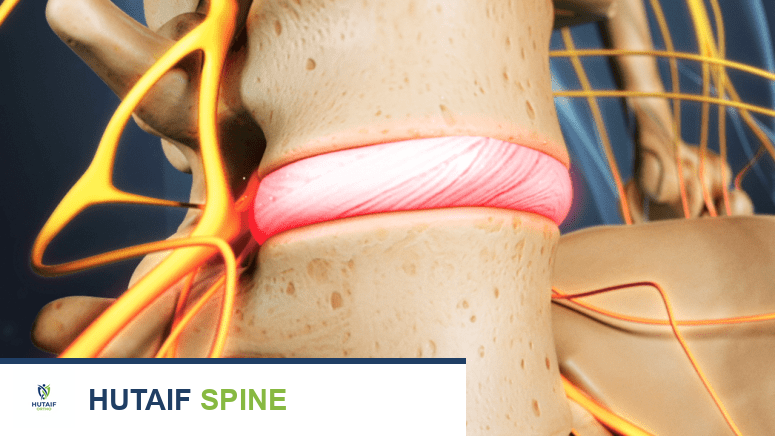
دور الأقراص الفقرية
بين كل فقرتين متجاورتين (باستثناء الفقرات العجزية والعصعصية)، يوجد قرص فقري. هذه الأقراص هي هياكل مرنة تشبه الوسائد وتلعب دورًا حيويًا في وظيفة العمود الفقري.
تتكون الأقراص الفقرية من جزأين رئيسيين:
- الحلقة الليفية (Annulus Fibrosus): هي الطبقة الخارجية القوية والمتينة للقرص، وتتكون من حلقات متعددة من الأنسجة الليفية والغضروفية. وظيفتها الأساسية هي احتواء المادة الهلامية الداخلية وتوفير الثبات للعمود الفقري.
- النواة اللبية (Nucleus Pulposus): هي المادة الداخلية الهلامية والجيلاتينية للقرص، والتي تتكون بشكل أساسي من الماء. تعمل هذه النواة كممتص للصدمات، مما يسمح للعمود الفقري بتحمل الضغوط وتوزيع الأحمال بالتساوي.
وظائف الأقراص الفقرية
تؤدي الأقراص الفقرية عدة وظائف حيوية:
- امتصاص الصدمات: تعمل كوسائد طبيعية تمتص الصدمات والضغوط الناتجة عن الحركة والنشاط اليومي، مثل المشي والجري والقفز.
- توفير المرونة: تسمح الأقراص للعمود الفقري بالانثناء والدوران والتحرك في اتجاهات مختلفة، مما يمنح الجسم مرونة كبيرة.
- الحفاظ على المسافة بين الفقرات: تحافظ على مسافة كافية بين الفقرات، مما يضمن وجود مساحة للأعصاب الشوكية لتخرج من الحبل الشوكي دون ضغط.
عندما تبدأ هذه الأقراص في التدهور أو التنكس، تفقد قدرتها على أداء هذه الوظائف بفعالية، مما يؤدي إلى ظهور الأعراض المرتبطة بمرض القرص التنكسي. يفهم الأستاذ الدكتور محمد هطيف بعمق هذه التركيبات التشريحية الدقيقة، مما يمكنه من تحديد مصدر المشكلة بدقة ووضع خطة علاجية مستهدفة.
الأسباب وعوامل الخطر لمرض القرص التنكسي
مرض القرص التنكسي ليس مرضًا بالمعنى التقليدي بقدر ما هو وصف لحالة تدهور طبيعية تحدث للأقراص الفقرية بمرور الوقت. ومع ذلك، فإن بعض العوامل قد تسرع من هذه العملية أو تزيد من شدة الأعراض. من المهم فهم هذه الأسباب وعوامل الخطر لاتخاذ تدابير وقائية والبحث عن العلاج المناسب.
الأسباب الرئيسية لتنكس القرص
- الشيخوخة الطبيعية: مع التقدم في العمر، تفقد الأقراص الفقرية جزءًا من محتواها المائي، مما يجعلها أقل مرونة وأكثر عرضة للتلف. تصبح النواة اللبية أقل هلامية والحلقة الليفية أكثر عرضة للتشقق والتمزق. هذه العملية جزء طبيعي من الشيخوخة، ولكنها لا تؤدي دائمًا إلى أعراض مؤلمة.
- الإصابات والرضوح: يمكن أن تؤدي الإصابات الحادة للعمود الفقري، مثل السقوط أو حوادث السيارات، إلى تلف الأقراص الفقرية. حتى الإصابات الصغيرة المتكررة بمرور الوقت يمكن أن تساهم في تنكس القرص.
- التمزقات الدقيقة في الحلقة الليفية: يمكن أن تحدث تمزقات صغيرة في الحلقة الليفية الخارجية للقرص بسبب الإجهاد المتكرر أو الحركات المفاجئة. هذه التمزقات قد تسبب الألم وتسمح للمادة الهلامية الداخلية بالبروز، مما يؤدي إلى فتق القرص.
- فقدان مرونة الأقراص: بمرور الوقت، تفقد الأقراص قدرتها على امتصاص الصدمات بفعالية، مما يزيد الضغط على الفقرات المجاورة والأعصاب.
عوامل الخطر التي تزيد من احتمالية الإصابة
توجد عدة عوامل يمكن أن تزيد من خطر تطور مرض القرص التنكسي أو تفاقم أعراضه:
- التقدم في العمر: على الرغم من أن المرض لا يتفاقم بالضرورة مع العمر، إلا أن احتمال حدوث تنكس الأقراص يزداد مع الشيخوخة.
- البدانة والوزن الزائد: يزيد الوزن الزائد من الضغط على الأقراص الفقرية، خاصة في منطقة أسفل الظهر، مما يسرع من عملية التنكس.
- التدخين: يقلل التدخين من تدفق الدم إلى الأقراص الفقرية، مما يحرمها من العناصر الغذائية الضرورية ويجعلها أكثر عرضة للتلف.
- الوراثة: قد يكون هناك استعداد وراثي لتطور مرض القرص التنكسي لدى بعض الأفراد.
- المهن التي تتطلب جهدًا بدنيًا: الوظائف التي تتضمن رفع الأثقال بشكل متكرر، الانحناء، الدوران، أو التعرض لاهتزازات مستمرة (مثل سائقي الشاحنات) تزيد من الإجهاد على العمود الفقري والأقراص.
- نمط الحياة الخامل: قلة النشاط البدني تضعف عضلات الظهر والبطن التي تدعم العمود الفقري، مما يزيد من الضغط على الأقراص.
- الإصابات السابقة في الظهر: أي إصابة سابقة في العمود الفقري يمكن أن تزيد من خطر تنكس القرص في المستقبل.
يؤكد الأستاذ الدكتور محمد هطيف على أهمية تقييم شامل لتاريخ المريض ونمط حياته لتحديد عوامل الخطر المحتملة، وتقديم النصائح الوقائية والعلاجية المناسبة لكل حالة في عيادته بصنعاء.
الأعراض الشائعة لمرض القرص التنكسي
تتراوح أعراض مرض القرص التنكسي بشكل كبير من شخص لآخر، وقد لا يعاني بعض الأشخاص من أي أعراض على الإطلاق، بينما يعاني آخرون من آلام شديدة وموهنة. تعتمد شدة الأعراض وموقعها على القرص المتأثر ومدى تدهوره، وما إذا كان هناك ضغط على الأعصاب المجاورة.
الألم هو العرض الرئيسي
الألم هو العرض الأكثر شيوعًا ومركزية في مرض القرص التنكسي. يمكن أن يكون الألم:
- مزمنًا ومستمرًا: قد يشعر المريض بألم خفيف إلى متوسط بشكل دائم.
- متقطعًا وشديدًا: قد تحدث نوبات ألم حادة ومفاجئة تستمر لأيام أو أسابيع ثم تهدأ.
- متفاقمًا مع الحركة: يزداد الألم غالبًا مع بعض الأنشطة مثل الجلوس لفترات طويلة، الانحناء، الالتواء، أو رفع الأشياء.
- متحسنًا مع التغيير في الوضع: قد يجد المرضى راحة عند تغيير وضعيتهم، مثل المشي أو الاستلقاء.
موقع الألم
يعتمد موقع الألم على المنطقة المصابة من العمود الفقري:
- آلام أسفل الظهر (الفقرات القطنية): هي الأكثر شيوعًا، وقد تنتشر إلى الأرداف والفخذين.
- آلام الرقبة (الفقرات العنقية): قد تنتشر إلى الكتفين، الذراعين، واليدين.
الأعراض العصبية (في حال ضغط القرص على الأعصاب)
إذا تسبب القرص المتنكس في ضغط على الأعصاب الشوكية المجاورة، فقد تظهر أعراض عصبية، والتي تُعرف غالبًا باسم "عرق النسا" إذا كان الضغط في أسفل الظهر:
- التنميل أو الخدر: إحساس بالخدر في الأطراف (الذراعين واليدين في حالة الرقبة، أو الساقين والقدمين في حالة أسفل الظهر).
- الوخز: إحساس بالوخز أو "الدبابيس والإبر".
- الضعف العضلي: ضعف في العضلات التي تغذيها الأعصاب المضغوطة، مما قد يؤثر على القدرة على المشي أو الإمساك بالأشياء.
- صعوبة في المشي أو الوقوف: بسبب الألم أو الضعف.
أعراض أخرى
- تشنجات عضلية: قد تحدث تشنجات في عضلات الظهر أو الرقبة كاستجابة للألم.
- فقدان المرونة: قد يجد المريض صعوبة في الانحناء أو الالتفاف.
- الشعور "بالتصلب" في الظهر: خاصة في الصباح أو بعد فترات طويلة من عدم النشاط.
متى يجب زيارة الطبيب؟
ينصح الأستاذ الدكتور محمد هطيف بضرورة زيارة الطبيب المختص إذا كنت تعاني من أي من الأعراض المذكورة أعلاه، خاصة إذا كانت شديدة، مستمرة، أو تتفاقم بمرور الوقت. التشخيص المبكر والدقيق أمر بالغ الأهمية لوضع خطة علاجية فعالة وتجنب المضاعفات المحتملة. في عيادته بصنعاء، يقدم الأستاذ الدكتور محمد هطيف تقييمًا شاملاً لتحديد سبب الأعراض وتقديم أفضل الحلول العلاجية.
التشخيص الدقيق لمرض القرص التنكسي
يعتمد التشخيص الدقيق لمرض القرص التنكسي على مزيج من التقييم السريري الشامل والفحوصات التصويرية المتقدمة. يهدف التشخيص إلى تأكيد وجود تنكس في الأقراص، تحديد القرص أو الأقراص المتأثرة، وتقييم مدى تأثيرها على الأعصاب المحيطة، وكذلك استبعاد الحالات الأخرى التي قد تسبب أعراضًا مشابهة.
يُعد الأستاذ الدكتور محمد هطيف خبيرًا في تشخيص حالات العمود الفقري المعقدة، ويستخدم في عيادته بصنعاء أحدث التقنيات والأساليب لضمان دقة التشخيص.
الخطوات التشخيصية الرئيسية
-
التاريخ الطبي المفصل:
- سيسأل الطبيب عن طبيعة الألم (مكانه، شدته، متى يزداد سوءًا أو يتحسن).
- سيستفسر عن أي أعراض عصبية مثل التنميل، الوخز، أو الضعف.
- سيتم السؤال عن تاريخ الإصابات السابقة، الأمراض المزمنة، الأدوية التي يتناولها المريض، وعوامل نمط الحياة (التدخين، النشاط البدني، المهنة).
- يُعد هذا الجزء حيويًا لتكوين صورة أولية عن حالة المريض.
-
الفحص البدني والعصبي:
- فحص الموقف والحركة: سيقوم الطبيب بتقييم كيفية وقوف المريض، مشيه، وقدرته على الانحناء أو الالتفاف.
- فحص الجس: سيتحسس الطبيب العمود الفقري لتحديد مناطق الألم أو التشنج العضلي.
- تقييم مدى الحركة: سيقوم الطبيب بتحريك أطراف المريض لتقييم مرونة العمود الفقري والأطراف.
- الفحص العصبي: يتضمن اختبار ردود الفعل (المنعكسات)، قوة العضلات، والإحساس في الأطراف لتحديد ما إذا كان هناك ضغط على الأعصاب.
-
الفحوصات التصويرية:
-
الأشعة السينية (X-rays):
- على الرغم من أن الأشعة السينية لا تظهر الأقراص نفسها بوضوح (لأنها أنسجة رخوة)، إلا أنها يمكن أن تكشف عن علامات تنكس القرص غير المباشرة مثل تضييق المسافة بين الفقرات، أو وجود نتوءات عظمية (Osteophytes) تُسمى "مناقير العظم"، أو عدم استقرار العمود الفقري. كما أنها مفيدة لاستبعاد حالات أخرى مثل الكسور أو الأورام.
-
التصوير بالرنين المغناطيسي (MRI):
- يُعد التصوير بالرنين المغناطيسي هو "المعيار الذهبي" لتشخيص مرض القرص التنكسي. يوفر صورًا مفصلة للأنسجة الرخوة، بما في ذلك الأقراص الفقرية، الحبل الشوكي، والأعصاب.
- يمكن للرنين المغناطيسي أن يظهر بوضوح: جفاف القرص (فقدان محتواه المائي)، تضييق ارتفاع القرص، تمزقات في الحلقة الليفية، فتق القرص، والضغط على الأعصاب أو الحبل الشوكي.
-
التصوير المقطعي المحوسب (CT Scan):
- قد يُستخدم التصوير المقطعي المحوسب في بعض الحالات، خاصة إذا كان المريض لا يستطيع إجراء الرنين المغناطيسي. يوفر صورًا تفصيلية للعظام ويمكن أن يكشف عن التغيرات العظمية المرتبطة بتنكس القرص، مثل تضيق القناة الشوكية (Spinal Stenosis).
-
الأشعة السينية (X-rays):
-
تخطيط كهربائية العضل ودراسة توصيل الأعصاب (EMG/NCS):
- في بعض الحالات، قد يطلب الأستاذ الدكتور محمد هطيف هذه الفحوصات لتقييم وظيفة الأعصاب والعضلات، وتحديد ما إذا كان هناك تلف عصبي وشدته، خاصة إذا كانت الأعراض العصبية واضحة.
من خلال هذه الخطوات التشخيصية المتكاملة، يتمكن الأستاذ الدكتور محمد هطيف من تحديد التشخيص الدقيق ووضع خطة علاجية مخصصة تتناسب مع حالة كل مريض، مؤكدًا على التزامه بتقديم أعلى مستويات الرعاية الطبية في صنعاء.
خيارات العلاج لمرض القرص التنكسي
يهدف علاج مرض القرص التنكسي إلى تخفيف الألم، تحسين الوظيفة، ومنع تفاقم الحالة. يعتمد اختيار العلاج على شدة الأعراض، مدى تأثيرها على جودة حياة المريض، وموقع القرص المتأثر. يبدأ العلاج عادةً بالأساليب التحفظية غير الجراحية، وإذا لم تكن فعالة، قد يتم اللجوء إلى التدخلات الجراحية.
يُشرف الأستاذ الدكتور محمد هطيف على مجموعة واسعة من خيارات العلاج في عيادته بصنعاء، ويقدم نهجًا شموليًا ومخصصًا لكل مريض.
العلاج التحفظي غير الجراحي
يُعد العلاج التحفظي هو الخط الأول لمعظم حالات مرض القرص التنكسي، ويهدف إلى تقليل الألم والالتهاب وتعزيز الشفاء الطبيعي.
-
الراحة وتعديل الأنشطة:
- تجنب الأنشطة التي تزيد الألم، ولكن دون اللجوء إلى الراحة التامة في الفراش لفترات طويلة، حيث يمكن أن تؤدي إلى ضعف العضلات.
- تعديل طريقة الجلوس، الوقوف، والرفع لتقليل الضغط على العمود الفقري.
-
الأدوية:
- مسكنات الألم المتاحة دون وصفة طبية: مثل الباراسيتامول (Paracetamol) ومضادات الالتهاب غير الستيرويدية (NSAIDs) مثل الإيبوبروفين (Ibuprofen) أو النابروكسين (Naproxen) لتخفيف الألم والالتهاب.
- مرخيات العضلات: للمساعدة في تخفيف التشنجات العضلية.
- الأدوية الموصوفة: في بعض الحالات، قد يصف الأستاذ الدكتور محمد هطيف أدوية أقوى للألم، أو مضادات الاكتئاب ثلاثية الحلقات التي يمكن أن تساعد في الألم المزمن، أو أدوية الأعصاب مثل الجابابنتين (Gabapentin) أو البريجابالين (Pregabalin) للألم العصبي.
-
العلاج الطبيعي (العلاج الفيزيائي):
- برنامج علاجي مصمم خصيصًا لتقوية عضلات الظهر والبطن (الجذع)، تحسين المرونة، وتعليم المريض الوضعيات الصحيحة.
- قد يشمل العلاج الطبيعي تمارين الإطالة، تمارين التقوية، العلاج بالحرارة أو البرودة، العلاج بالموجات فوق الصوتية، والتدليك.
- يُعد العلاج الطبيعي حجر الزاوية في العلاج التحفظي، ويُشجع عليه بشدة من قبل الأستاذ الدكتور محمد هطيف.
-
الحقن:
- حقن الستيرويد فوق الجافية (Epidural Steroid Injections): تُحقن أدوية الستيرويد مباشرة في الفراغ فوق الجافية حول الحبل الشوكي والأعصاب لتقليل الالتهاب وتخفيف الألم.
- حقن كتل الأعصاب (Nerve Blocks): تستخدم لتخدير أعصاب معينة تسبب الألم.
- حقن المفاصل الوجهية (Facet Joint Injections): تستهدف المفاصل الصغيرة بين الفقرات التي قد تكون مصدرًا للألم.
- يتم إجراء هذه الحقن عادةً تحت توجيه الأشعة السينية أو الموجات فوق الصوتية لضمان الدقة.
-
العلاجات البديلة والتكميلية:
- الوخز بالإبر: قد يساعد بعض المرضى في تخفيف الألم.
- العلاج بتقويم العمود الفقري (Chiropractic): يمكن أن يوفر راحة مؤقتة لبعض المرضى.
-
تعديلات نمط الحياة:
- فقدان الوزن: لتقليل الضغط على العمود الفقري.
- الإقلاع عن التدخين: لتحسين تدفق الدم إلى الأقراص.
- ممارسة الرياضة بانتظام: لتقوية العضلات وتحسين الصحة العامة.
العلاج الجراحي
يُعد العلاج الجراحي خيارًا أخيرًا يُلجأ إليه فقط عندما تفشل الأساليب التحفظية في تخفيف الألم الشديد أو عندما يكون هناك دليل على ضغط عصبي متفاقم يسبب ضعفًا أو فقدانًا للإحساس أو مشاكل في وظائف المثانة والأمعاء. يُعتبر الأستاذ الدكتور محمد هطيف من الرواد في جراحات العمود الفقري المتقدمة في صنعاء، ويقدم مجموعة من الخيارات الجراحية.
متى تكون الجراحة ضرورية؟
- الألم الشديد والموهن الذي لا يستجيب للعلاج التحفظي لمدة 6 أشهر أو أكثر.
- تطور ضعف عضلي تدريجي أو خدر شديد.
- فقدان السيطرة على المثانة أو الأمعاء (متلازمة ذيل الفرس)، وهي حالة طارئة تتطلب جراحة فورية.
أنواع الجراحات الشائعة:
-
استئصال القرص المجهري (Microdiscectomy):
- إجراء جراحي لإزالة الجزء المتضرر من القرص الذي يضغط على العصب. يتم إجراؤه عادةً من خلال شق صغير باستخدام مجهر جراحي.
-
دمج الفقرات (Spinal Fusion):
- تهدف هذه الجراحة إلى دمج فقرتين أو أكثر بشكل دائم معًا، مما يزيل الحركة بينهما ويقلل الألم الناتج عن حركة القرص المتنكس.
- تتضمن إزالة القرص المتضرر ووضع طعم عظمي أو مواد صناعية بين الفقرات، ثم تثبيتها بمسامير وقضبان.
-
استبدال القرص الاصطناعي (Artificial Disc Replacement):
- بدلاً من دمج الفقرات، يتم إزالة القرص المتضرر واستبداله بقرص اصطناعي يسمح بالحفاظ على الحركة في الجزء المصاب من العمود الفقري.
- هذا الخيار ليس مناسبًا لجميع الحالات، ويتطلب تقييمًا دقيقًا من قبل جراح خبير مثل الأستاذ الدكتور محمد هطيف.
-
استئصال الصفيحة الفقرية (Laminectomy):
- إزالة جزء من الصفيحة الفقرية (جزء من عظم الفقرة) لتخفيف الضغط على الحبل الشوكي أو الأعصاب، خاصة في حالات تضيق القناة الشوكية.
-
تثبيت العمود الفقري الديناميكي (Dynamic Stabilization):
- تقنيات أحدث تهدف إلى توفير الدعم للعمود الفقري مع الحفاظ على درجة معينة من المرونة، بدلاً من الدمج الكامل.
يُقدم الأستاذ الدكتور محمد هطيف استشارة شاملة لتقييم كل حالة على حدة، ومناقشة جميع الخيارات العلاجية المتاحة، وتقديم توصيات مبنية على أحدث الأبحاث والخبرة السريرية لضمان أفضل النتائج للمرضى في صنعاء.
التعافي وإدارة الألم على المدى الطويل
رحلة التعافي من مرض القرص التنكسي، سواء بعد العلاج التحفظي أو الجراحي، تتطلب صبرًا والتزامًا. الهدف ليس فقط تخفيف الألم على المدى القصير، بل أيضًا تحسين جودة الحياة على المدى الطويل ومنع تكرار الأعراض أو تفاقمها. يلعب الأستاذ الدكتور محمد هطيف وفريقه دورًا محوريًا في توج
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
المواضيع والفصول التفصيلية
تعمق في هذا الدليل من خلال الفصول التخصصية المرتبطة بـ msk-hutaif-مرض-القرص-التنكسي-دليل-شامل-لفهم-الأسباب-والأعراض-وخيارات-العلاج-المتاحة-في-صنعاء
