التعافي الشامل بعد تجربة تحفيز الحبل الشوكي: دليلك الكامل للعودة إلى الحياة الطبيعية مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية السريعة: التعافي بعد تجربة تحفيز الحبل الشوكي يتضمن فترة راحة قصيرة في المنزل مع قيود محددة على الأنشطة لضمان نجاح التجربة وتقييم فعاليتها في تخفيف الألم وتحسين الوظيفة، تمهيدًا للزرع الدائم.
مقدمة حول تحفيز الحبل الشوكي
يُعد الألم المزمن تحديًا صحيًا كبيرًا يؤثر على ملايين الأشخاص حول العالم، ويحد من قدرتهم على ممارسة حياتهم اليومية بشكل طبيعي. في اليمن، ومع تزايد الوعي بالحلول المتقدمة لإدارة الألم، برزت تقنية تحفيز الحبل الشوكي (SCS) كخيار علاجي واعد للكثيرين ممن لم يستفيدوا من العلاجات التقليدية. تُعد مرحلة التجربة لتحفيز الحبل الشوكي خطوة حاسمة لتقييم مدى فعالية هذا العلاج قبل اتخاذ قرار الزرع الدائم للجهاز.
في هذا الدليل الشامل، سنتعمق في كل ما يتعلق بالتعافي بعد تجربة تحفيز الحبل الشوكي، بدءًا من تفاصيل الإجراء نفسه، مرورًا بالقيود على الأنشطة، وصولًا إلى كيفية إدارة الألم والتعايش مع الجهاز المؤقت. نهدف إلى تزويد المرضى وأسرهم بالمعلومات الدقيقة والموثوقة، لتمكينهم من اتخاذ قرارات مستنيرة والشعور بالثقة خلال هذه المرحلة الهامة من رحلتهم العلاجية.
يبرز الأستاذ الدكتور محمد هطيف كمرجع أول في جراحة العظام وإدارة الألم في صنعاء واليمن بشكل عام، بخبرته الواسعة وتفانيه في تقديم أحدث العلاجات وأكثرها فعالية، بما في ذلك تقنيات تحفيز الحبل الشوكي. يلتزم الدكتور هطيف وفريقه بتقديم رعاية شخصية ومتابعة دقيقة لضمان أفضل النتائج الممكنة لمرضاه، بدءًا من مرحلة التشخيص وحتى التعافي الكامل.
فهم تحفيز الحبل الشوكي
تحفيز الحبل الشوكي هو إجراء طبي يُستخدم لعلاج الألم المزمن، خاصةً عندما لا تستجيب الحالات للعلاجات الأخرى مثل الأدوية أو العلاج الطبيعي أو الجراحة التقليدية. يعتمد هذا العلاج على إرسال نبضات كهربائية خفيفة إلى الحبل الشوكي لتعديل إشارات الألم قبل وصولها إلى الدماغ، مما يؤدي إلى تقليل الإحساس بالألم أو استبداله بإحساس لطيف بالوخز أو التنميل، أو حتى إزالة الإحساس بالألم تمامًا في بعض التقنيات الحديثة.
يتكون نظام تحفيز الحبل الشوكي من مكونين رئيسيين:
1.
المساري الكهربائية (Leads):
وهي أسلاك رفيعة جدًا يتم زرعها في الفراغ فوق الجافية (epidural space) حول الحبل الشوكي.
2.
مولد النبضات (Pulse Generator):
وهو جهاز صغير يشبه منظم ضربات القلب، يحتوي على بطارية ودائرة إلكترونية تولد النبضات الكهربائية. في مرحلة التجربة، يكون هذا الجهاز خارجيًا ومحمولًا، بينما في الزرع الدائم، يتم زرعه تحت الجلد.
الهدف من تحفيز الحبل الشوكي هو تحسين جودة حياة المريض عن طريق تقليل الألم، مما يمكنه من استعادة جزء كبير من وظائفه اليومية والعودة إلى الأنشطة التي كان يجد صعوبة في ممارستها.
التشريح الأساسي للحبل الشوكي والأعصاب
لفهم كيفية عمل تحفيز الحبل الشوكي، من الضروري الإلمام بالتشريح الأساسي للجهاز العصبي المركزي، وتحديدًا الحبل الشوكي والأعصاب المحيطة به.
يقع الحبل الشوكي داخل العمود الفقري، ويمتد من قاعدة الدماغ إلى أسفل الظهر. يعمل كطريق سريع لنقل الإشارات العصبية بين الدماغ وبقية أجزاء الجسم. تُرسل إشارات الألم من المستقبلات الحسية في الجسم عبر الأعصاب الطرفية، ثم تدخل الحبل الشوكي، وتصعد إلى الدماغ حيث تُفسر كألم.
يُعد الفراغ فوق الجافية (Epidural Space) المنطقة المستهدفة في إجراء تحفيز الحبل الشوكي. هذا الفراغ يحيط بالحبل الشوكي ويحتوي على سائل دماغي شوكي وأوعية دموية وأنسجة دهنية. يتم وضع المساري الكهربائية في هذا الفراغ بالقرب من الأعصاب المسؤولة عن نقل إشارات الألم في المنطقة المستهدفة. من خلال إرسال النبضات الكهربائية إلى هذه الأعصاب، يمكن للجهاز أن يقطع أو يغير مسار إشارات الألم، مما يمنعها من الوصول إلى الدماغ أو يقلل من شدتها.
فهم هذا التشريح يساعد المرضى على تقدير دقة الإجراء وكيفية استهدافه لمسارات الألم بشكل فعال. يُقدم الأستاذ الدكتور محمد هطيف شرحًا تفصيليًا للمرضى حول هذه الجوانب التشريحية لضمان فهمهم الكامل للعلاج.
دواعي استخدام تحفيز الحبل الشوكي
تحفيز الحبل الشوكي ليس الخيار الأول لعلاج الألم، بل يُلجأ إليه عادةً بعد فشل العلاجات الأخرى. تشمل الحالات التي قد تستفيد من هذا الإجراء ما يلي:
- متلازمة ما بعد استئصال القرص (Failed Back Surgery Syndrome - FBSS): وهي حالة يستمر فيها الألم في الظهر أو الساقين بعد إجراء جراحة سابقة في العمود الفقري.
- آلام الأعصاب الطرفية: مثل الاعتلال العصبي السكري أو الألم العصبي التالي للهربس.
- متلازمة الألم الإقليمي المعقدة (Complex Regional Pain Syndrome - CRPS): وهي حالة ألم مزمنة تؤثر عادةً على أحد الأطراف بعد إصابة أو جراحة.
- الذبحة الصدرية المقاومة للعلاج: عندما لا تستجيب آلام الصدر للعلاجات القلبية التقليدية.
- آلام الأطراف الوهمية: الألم الذي يشعر به الشخص في طرف مبتور.
- آلام الرقبة المزمنة: والتي قد تكون مصحوبة بألم يمتد إلى الذراعين.
- آلام الحوض المزمنة.
يجب أن يتم تقييم كل حالة بعناية من قبل فريق طبي متخصص، بقيادة خبير مثل الأستاذ الدكتور محمد هطيف، لتحديد ما إذا كان تحفيز الحبل الشوكي هو الخيار الأنسب للمريض.
الأعراض التي يعالجها تحفيز الحبل الشوكي
يهدف تحفيز الحبل الشوكي إلى تخفيف مجموعة واسعة من الأعراض المرتبطة بالألم المزمن، والتي غالبًا ما تكون مقاومة للعلاجات الأخرى. تشمل هذه الأعراض:
- الألم المستمر والشديد: سواء كان ألمًا حارقًا، وخزًا، كهربائيًا، أو ضاغطًا.
- الألم العصبي: الذي ينشأ من تلف الأعصاب أو خللها.
- الألم الذي ينتشر إلى الأطراف: مثل الألم الذي ينزل إلى الساقين (عرق النسا) أو إلى الذراعين.
- الخدر والتنميل: المرتبط ببعض حالات الألم العصبي.
- الضعف الوظيفي: الناتج عن الألم الذي يحد من حركة المريض وقدرته على أداء الأنشطة اليومية.
- اضطرابات النوم والاكتئاب والقلق: التي غالبًا ما تصاحب الألم المزمن وتتأثر بشكل إيجابي عند تخفيف الألم.
الهدف الأساسي هو تحسين جودة حياة المريض من خلال تقليل شدة الألم بنسبة لا تقل عن 50%، وتحسين القدرة الوظيفية بنفس النسبة على الأقل، مما يسمح للمريض بالعودة إلى حياة أكثر نشاطًا وإنتاجية.
عملية تشخيص الحاجة لتحفيز الحبل الشوكي
تُعد عملية التشخيص والتقييم الدقيق أمرًا بالغ الأهمية قبل النظر في تحفيز الحبل الشوكي. يتم ذلك عادةً من خلال نهج متعدد التخصصات يشمل:
- التاريخ الطبي الشامل والفحص البدني: يقوم الأستاذ الدكتور محمد هطيف بمراجعة التاريخ الطبي للمريض، بما في ذلك الأدوية الحالية، الجراحات السابقة، ومحاولات العلاج السابقة للألم. يتم إجراء فحص بدني لتقييم نطاق الحركة، القوة العضلية، والإحساس.
- دراسات التصوير: قد تشمل الأشعة السينية، الرنين المغناطيسي (MRI)، أو الأشعة المقطعية (CT) لتحديد أي مشاكل هيكلية في العمود الفقري أو الأعصاب.
- التقييم النفسي: نظرًا لأن الألم المزمن يمكن أن يؤثر على الصحة العقلية، يتم إجراء تقييم نفسي للتأكد من أن المريض مستعد نفسيًا للإجراء، ولتحديد أي حالات مثل الاكتئاب أو القلق التي قد تؤثر على نتائج العلاج.
- تجارب العلاج التحفظي: يجب أن يكون المريض قد جرب مجموعة متنوعة من العلاجات غير الجراحية، مثل الأدوية، العلاج الطبيعي، الحقن الموضعية، وغيرها، دون تحقيق راحة كافية.
- اختبارات إضافية: قد تشمل دراسات توصيل الأعصاب أو تخطيط كهربية العضل لتحديد مدى تلف الأعصاب.
فقط بعد تقييم شامل وتأكيد أن المريض مرشح مناسب، يتم الانتقال إلى مرحلة تجربة تحفيز الحبل الشوكي.
مرحلة التجربة لتحفيز الحبل الشوكي
تُعد مرحلة التجربة خطوة حاسمة وضرورية قبل الزرع الدائم لجهاز تحفيز الحبل الشوكي. إنها بمثابة "اختبار" للتأكد من أن الجهاز فعال في تخفيف الألم وتحسين الوظيفة للمريض. نجاح هذه التجربة هو مؤشر أساسي لقرار المضي قدمًا في الزرع الدائم.
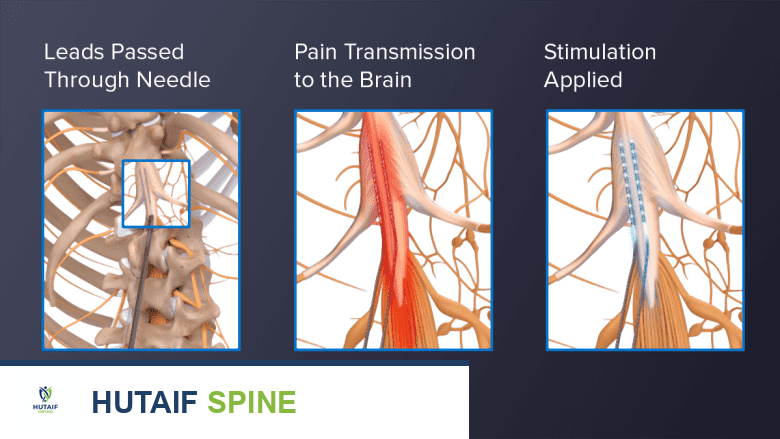
تتضمن هذه المرحلة إجراءً بسيطًا نسبيًا يتم فيه إدخال المساري الكهربائية بشكل مؤقت في الفراغ فوق الجافية، وتوصيلها بجهاز مولد نبضات خارجي يرتديه المريض.
مرحلة تجربة تحفيز الحبل الشوكي (SCS) (Spinal Cord Stimulation: The Trial Period)
مدة مرحلة التجربة
تستمر مرحلة التجربة لتحفيز الحبل الشوكي لمدة تتراوح عادةً من 3 إلى 7 أيام في المتوسط. 1 يتم تصميم هذه الفترة لتقييم مدى فعالية العلاج وقدرة المريض على تحمل الجهاز قبل إجراء الزرع الدائم. 2
الهدف من التجربة هو تحديد ما إذا كان المريض يختبر انخفاضًا في الألم بنسبة 50% على الأقل و/أو تحسنًا في الوظيفة بنسبة 50% على الأقل، وهو ما يُعتبر مؤشرًا على نجاح التجربة. في حال تحقيق هذه النتائج الإيجابية، يمكن للمريض المضي قدمًا في الزرع الدائم، بعد موافقة الجراح. 2
خلال هذه الفترة، يتم تطبيق قيود على الأنشطة اليومية لضمان سلامة المساري الكهربائية المؤقتة وفعالية التجربة.
تفاصيل إجراء تجربة تحفيز الحبل الشوكي
تُجرى تجربة تحفيز الحبل الشوكي كإجراء للمرضى الخارجيين في غرفة العمليات، مما يعني أن المريض يمكنه العودة إلى المنزل في نفس اليوم. يستغرق الإجراء بأكمله عادةً ما بين ساعة إلى 90 دقيقة.
تتضمن الخطوات التالية:
- التخدير: يتم إعطاء المريض دواء مهدئ لمساعدته على الاسترخاء والراحة أثناء الإجراء.
- إدخال المساري الكهربائية: يقوم الجراح، مثل الأستاذ الدكتور محمد هطيف، بإدخال إبرة مجوفة بعناية في الفراغ فوق الجافية (المنطقة المحيطة بالحبل الشوكي). يتم بعد ذلك تمرير المساري الكهربائية الرفيعة عبر هذه الإبرة إلى الفراغ فوق الجافية.
- التوجيه بالأشعة السينية: يتم تنفيذ الإجراء بأكمله تحت توجيه الأشعة السينية (التنظير الفلوري) لضمان وضع المساري الكهربائية بدقة في المواقع الصحيحة التي تستهدف مناطق الألم. 2
- توصيل الجهاز الخارجي: يتم توصيل الأطراف الخارجية للمساري الكهربائية بجهاز تحفيز أو مولد نبضات، وهو جهاز بحجم المحفظة يُرتدى خارج جسم المريض (عادةً على حزام أو في جيب).
- الاختبار والتعديل: بمجرد وضع المساري الكهربائية، يتم تشغيل الجهاز، ويقوم الطبيب أو المبرمج بضبط الإعدادات لتحديد أفضل المواقع والبرامج التي توفر أقصى قدر من تخفيف الألم للمريض.
[
Your user agent does not support the HTML5 Video element.
فيديو قصير يوضح إدخال السلك الرصاصي في الفراغ فوق الجافية.
](https://res.cloudinary.com/da1molee1/video/upload/q_auto:eco/stimback-36-video.mp4?_a=BAAAV6E0)
يتم إدخال الأسلاك الرصاصية في الفراغ فوق الجافية عبر إبرة لاستهداف وعلاج آلام العمود الفقري.
بعد الإجراء، يمكن للمرضى العودة إلى المنزل قريبًا، ولكن من المهم ملاحظة أن التكيف مع الجهاز الجديد قد يسبب بعض الانزعاج أو عدم الارتياح في البداية.
مراقبة ما بعد الإجراء في المستشفى
بعد الانتهاء من إجراء تجربة تحفيز الحبل الشوكي، يتم نقل المريض إلى منطقة التعافي حيث تتم مراقبة علاماته الحيوية عن كثب. تستمر هذه المراقبة عادةً لمدة تتراوح بين 30 دقيقة إلى ساعة، أو حتى يزول تأثير التخدير المهدئ تمامًا.
خلال هذه الفترة، يقوم فريق الرعاية الصحية ببرمجة جهاز مولد النبضات الخارجي وفقًا للاحتياجات الفردية للمريض. يتم تزويد المريض بجهاز يدوي صغير يساعده على التحكم في إعدادات مولد النبضات في المنزل. يتلقى المريض تعليمات مفصلة حول كيفية استخدام هذا الجهاز وإدارة العلاج بتحفيز الحبل الشوكي خلال فترة التجربة.
من المهم جدًا ألا يقود المريض السيارة بنفسه بعد الإجراء بسبب تأثير المهدئ. يُنصح بشدة بترتيب قيادة صديق أو فرد من العائلة للمريض إلى المنزل لضمان سلامته.
التعافي في المنزل بعد تجربة تحفيز الحبل الشوكي

تساعد الأسلاك الموضوعة في نقاط محددة في العمود الفقري على التحكم في الألم عن طريق تثبيط إشارات الألم.
تختلف مرحلة التعافي بعد تجربة تحفيز الحبل الشوكي عن التعافي بعد الزرع الدائم، حيث لا تتضمن التجربة زرعًا جراحيًا لمولد النبضات. يتم فقط إدخال المساري الكهربائية في الفراغ فوق الجافية. هذا الإعداد مؤقت، وقد يشعر المرضى ببعض الانزعاج الخفيف أو الألم في موقع (مواقع) إدخال الإبرة في الجلد.
إدارة الألم والانزعاج
- الكمادات الباردة: يمكن علاج الألم الخفيف أو التورم في مواقع الإدخال باستخدام كمادات الثلج.
- مسكنات الألم الموضعية: إذا وافق الطبيب، يمكن استخدام مسكنات الألم الموضعية.
- الراحة: يُنصح بالراحة لمدة يوم إلى يومين بعد إدخال المساري الكهربائية للسماح للجسم بالتكيف مع العلاج الجديد.
- الأدوية: عادةً ما تُوصف مجموعة من الأدوية المسكنة للألم والمضادات الحيوية. من الضروري تناول جميع الأدوية حسب توجيهات الطبيب. في حال عدم مساعدة الأدوية في تخفيف الألم أو ظهور أي أعراض مقلقة، يجب استشارة الطبيب في أقرب وقت ممكن. (يمكنك معرفة المزيد عن أدوية تخفيف آلام الظهر والرقبة ).
القيود على الأنشطة خلال فترة التجربة
تُعد القيود على الأنشطة ضرورية خلال فترة تجربة تحفيز الحبل الشوكي لضمان أفضل نتائج للعلاج وحماية الجهاز المؤقت من التلف أو تحرك المساري الكهربائية.
| النشاط | الوصف والسبب |
|---|---|
| الاستحمام الكامل أو الدش | لا يُسمح به. نظرًا لأن جهاز مولد النبضات مؤمن خارج الجسم، يجب توخي الحذر الشديد لعدم ملامسته للماء. يُطلب من المرضى الاكتفاء بالاستحمام بالإسفنج وتجنب الدش أو الاستحمام الكامل في حوض الاستحمام أو أي أنشطة مائية. ذلك يمنع دخول الماء إلى مواقع الإدخال ويحمي الجهاز الإلكتروني. |
| الأنشطة البدنية الشاقة | ممنوعة. يُمنع الانخراط في الأنشطة البدنية الثقيلة أو الشاقة، مثل رفع الأثقال، الركض، أو ممارسة الرياضات العنيفة. السبب الرئيسي لذلك هو خطر تحرك المساري الكهربائية من مكانها أو تعرضها للكسر، مما قد يؤثر على فعالية التجربة أو يتطلب إعادة الإجراء. |
| الحركة بحذر | مطلوبة. يجب على المرضى التحرك بحذر شديد. حركات مثل الانحناء، الالتواء، التمدد، ورفع الذراعين فوق مستوى الكتف يمكن أن تتسبب في تحرك المساري الكهربائية. يجب تقييد هذه الحركات قدر الإمكان. يُنصح بالنهوض والجلوس ببطء وتجنب الحركات المفاجئة. |
| قيود القيادة | مطبقة. عندما يكون جهاز التحفيز قيد التشغيل، يجب عدم القيادة أو القيام بأي أنشطة أخرى تتطلب تركيزًا عاليًا، مثل تشغيل الآلات الثقيلة. قد يؤثر الإحساس بالتحفيز على قدرة المريض على التركيز والاستجابة السريعة، مما يزيد من خطر الحوادث. يجب أن يكون الجهاز مطفأً أثناء القيادة إذا كان ذلك ضروريًا، ولكن يفضل تجنب القيادة تمامًا خلال فترة التجربة. |
أهمية الاحتفاظ بسجل للألم
ينصح الأطباء المرضى بالاحتفاظ بسجل يومي للألم خلال مرحلة التجربة (وأحيانًا حتى بعد الزرع الدائم). يساعد هذا السجل فريق الرعاية الصحية، وخاصة الأستاذ الدكتور محمد هطيف، على تقييم فعالية العلاج بدقة وتعديل الإعدادات إذا لزم الأمر. يسجل المرضى عادةً إجابات لأسئلة مثل:
- هل كان هناك تحسن في الألم؟ كيف تقيم التحسن على مقياس من 0 إلى 10؟
- هل كان هناك تحسن في الوظيفة؟ كيف تقيم التحسن على مقياس من 0 إلى 10؟
- هل كان إعداد معين للجهاز أكثر فائدة اليوم؟
- هل كان إعداد معين للجهاز أكثر فائدة خلال وقت معين من اليوم؟
- هل تسبب إعداد معين في تفاقم الأعراض؟
بالإضافة إلى ذلك، يمكن للمرضى كتابة ملاحظات حول تجاربهم الخاصة خلال العلاج، مثل التغيرات في المزاج والمشاعر، مما يسمح لفريق الرعاية الصحية بمعالجة أي مخاوف أخرى قد تظهر أثناء العلاج.
شاهد فيديو تحفيز الحبل الشوكي لآلام الرقبة المزمنة
اتخاذ قرار الزرع الدائم
بعد انتهاء فترة التجربة، يلتقي المريض مع الأستاذ الدكتور محمد هطيف وفريقه لمراجعة سجل الألم وتقييم النتائج. يُعد هذا الاجتماع حاسمًا لاتخاذ قرار بشأن المضي قدمًا في الزرع الدائم لجهاز تحفيز الحبل الشوكي.
تعتمد الموافقة على الزرع الدائم على عدة عوامل:
- تخفيف الألم: هل حقق المريض انخفاضًا بنسبة 50% أو أكثر في مستوى الألم؟
- تحسين الوظيفة: هل تحسنت قدرة المريض على أداء الأنشطة اليومية، مثل المشي، النوم، أو العمل؟
- الرضا العام: هل شعر المريض بالراحة والرضا عن التجربة وقدرة الجهاز على إدارة ألمه؟
- عدم وجود مضاعفات: هل مرت فترة التجربة دون أي مضاعفات خطيرة أو مشاكل تقنية؟
إذا كانت النتائج إيجابية وتم استيفاء المعايير، يوصي الدكتور هطيف بالزرع الدائم. في هذه المرحلة، يتم تحديد موعد لإجراء جراحي لزرع مولد النبضات تحت الجلد (عادةً في منطقة الأرداف أو البطن)، وتوصيله بالمساري الكهربائية التي تم إدخالها مسبقًا.
في حال عدم نجاح التجربة أو عدم تحقيق النتائج المرجوة، يتم إزالة المساري الكهربائية المؤقتة، ويتم استكشاف خيارات علاجية أخرى مع المريض.
فوائد ومخاطر تحفيز الحبل الشوكي
مثل أي إجراء طبي، يحمل تحفيز الحبل الشوكي مجموعة من الفوائد والمخاطر التي يجب على المريض فهمها جيدًا قبل اتخاذ القرار.
الفوائد المحتملة:
- تخفيف الألم الفعال: يمكن أن يوفر تخفيفًا كبيرًا للألم المزمن الذي لم يستجب للعلاجات الأخرى.
- تحسين جودة الحياة: يقلل الألم، مما يسمح للمرضى بالعودة إلى الأنشطة اليومية، تحسين النوم، وزيادة المشاركة الاجتماعية.
- تقليل الحاجة إلى الأدوية: قد يقلل من الاعتماد على مسكنات الألم القوية، بما في ذلك المواد الأفيونية، وبالتالي تقليل الآثار الجانبية المرتبطة بها.
- قابلية التعديل: يمكن تعديل إعدادات الجهاز خارجيًا لتناسب احتياجات المريض المتغيرة.
- قابلية الإزالة: يمكن إزالة الجهاز إذا لم يكن فعالًا أو إذا ظهرت مضاعفات.
المخاطر المحتملة (وإن كانت نادرة):
- مخاطر مرتبطة بالجراحة: مثل العدوى، النزيف، أو ردود الفعل على التخدير.
- تحرك المساري الكهربائية: قد تتحرك المساري من موقعها الأصلي، مما يتطلب إجراءً جراحيًا آخر لإعادة وضعها.
- كسر المساري الكهربائية: يمكن أن تنكسر المساري بمرور الوقت، مما يتطلب استبدالها.
- فشل الجهاز: قد تتوقف البطارية عن العمل أو يحدث عطل في الجهاز.
- تغير في الإحساس بالتحفيز: قد يجد بعض المرضى أن الإحساس بالتحفيز مزعجًا أو غير مريح.
- تلف الأعصاب: نادرًا ما قد يحدث تلف للأعصاب أو الحبل الشوكي أثناء الإجراء.
- الألم المستمر: قد لا يحقق الجهاز تخفيفًا كافيًا للألم لبعض المرضى.
يناقش الأستاذ الدكتور محمد هطيف هذه الفوائد والمخاطر بالتفصيل مع كل مريض، لضمان فهمهم الكامل للعلاج المحتمل.
من هو المرشح المناسب لتحفيز الحبل الشوكي
تحديد المرشح المناسب لتحفيز الحبل الشوكي يتطلب تقييمًا دقيقًا وشاملًا. بشكل عام، يعتبر المريض مرشحًا جيدًا إذا توفرت فيه الشروط التالية:
- الألم المزمن: يعاني من ألم مزمن (عادةً لأكثر من 6 أشهر) لم يستجب للعلاجات التقليدية الأخرى.
- الآلام العصبية: غالبًا ما يكون الألم عصبيًا بطبيعته (مثل الحرقان، الوخز، الألم الكهربائي).
- عدم وجود موانع طبية: لا يعاني من حالات طبية خطيرة قد تزيد من مخاطر الجراحة أو التخدير.
- الصحة النفسية الجيدة: تم تقييمه نفسيًا ويعتبر مستقرًا وقادرًا على فهم الإجراء والالتزام بخطة العلاج.
- توقعات واقعية: لديه فهم واقعي لنتائج العلاج، مدركًا أن الهدف هو إدارة الألم وتقليله وليس بالضرورة القضاء عليه تمامًا.
- تجربة ناجحة: أظهر تحسنًا كبيرًا في
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك