رأب الحدب: دليل شامل لعملية استعادة قوة العمود الفقري وتخفيف آلام الظهر

الخلاصة الطبية السريعة: رأب الحدب هو إجراء جراحي طفيف التوغل يُستخدم لعلاج كسور الانضغاط الفقرية، خاصة الناتجة عن هشاشة العظام، عن طريق حقن ملاط عظمي لتقوية الفقرة واستعادة ارتفاعها وتخفيف الألم. يقدم الأستاذ الدكتور محمد هطيف هذا العلاج المتقدم في صنعاء.
مقدمة عن رأب الحدب (Kyphoplasty)
تُعد آلام الظهر من المشكلات الصحية الشائعة التي تؤثر على ملايين الأشخاص حول العالم، وقد تنجم عن أسباب متعددة، من بينها كسور الانضغاط الفقرية. هذه الكسور، التي غالبًا ما تكون نتيجة لهشاشة العظام، يمكن أن تسبب ألمًا شديدًا، فقدانًا في الطول، وتغيرًا في شكل العمود الفقري. في مثل هذه الحالات، يصبح البحث عن حلول فعالة لتخفيف الألم واستعادة جودة الحياة أمرًا بالغ الأهمية. هنا يأتي دور عملية رأب الحدب (Kyphoplasty)، وهو إجراء طبي متطور يُعد ثورة في علاج هذه الكسور.
رأب الحدب هو إجراء جراحي طفيف التوغل مصمم خصيصًا لعلاج كسور الانضغاط الفقرية الناتجة عن ضعف العظام (مثل هشاشة العظام)، أو أورام العمود الفقري، أو الإصابات. يتميز هذا الإجراء بقدرته على استعادة جزء من الارتفاع المفقود للفقرة المكسورة، وتثبيت الكسر، والأهم من ذلك، تخفيف الألم المرتبط بالكسر بشكل كبير. بفضل طبيعته طفيفة التوغل، يتطلب رأب الحدب شقًا جلديًا صغيرًا جدًا، مما يقلل من فترة التعافي والمخاطر مقارنة بالجراحات المفتوحة التقليدية.
في هذا الدليل الشامل، سنتعمق في كل جانب من جوانب عملية رأب الحدب، بدءًا من فهم تشريح العمود الفقري وأسباب كسور الانضغاط، مرورًا بالتحضير للإجراء وخطواته التفصيلية، وصولًا إلى فترة التعافي وما يمكن توقعه بعدها. سنستعرض أيضًا الفروقات بين رأب الحدب والإجراءات المشابهة، والمخاطر المحتملة، وكيف يمكن لخبرة الأستاذ الدكتور محمد هطيف، الرائد في جراحات العمود الفقري بصنعاء، أن تحدث فرقًا حقيقيًا في رحلة علاجك.
فهم العمود الفقري وكسور الانضغاط الفقرية
لفهم أهمية عملية رأب الحدب، من الضروري أولاً فهم بنية العمود الفقري وكيفية حدوث كسور الانضغاط الفقرية.
التشريح الأساسي للعمود الفقري
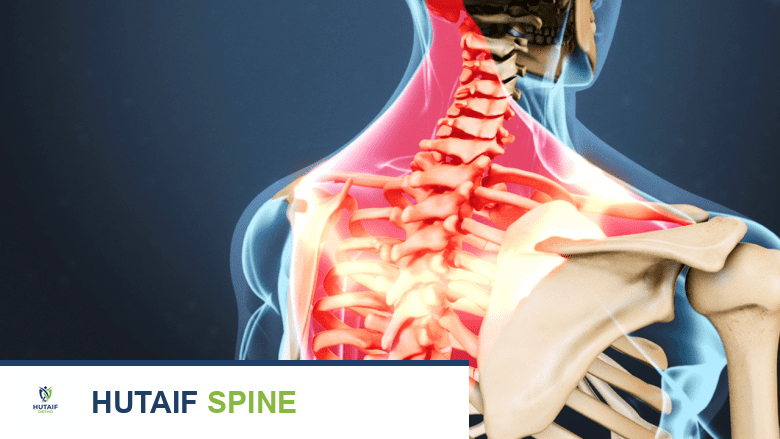
العمود الفقري هو المحور المركزي لجسم الإنسان، ويوفر الدعم الهيكلي، ويحمي الحبل الشوكي الحساس، ويسمح بالحركة والمرونة. يتكون العمود الفقري من 33 فقرة عظمية مكدسة فوق بعضها البعض، مقسمة إلى مناطق: عنقية (الرقبة)، صدرية (الجزء العلوي من الظهر)، قطنية (الجزء السفلي من الظهر)، عجزية (الحوض)، وعصعصية (العصعص).
بين كل فقرة وأخرى (باستثناء الفقرات العجزية والعصعصية المُلتحمة)، توجد أقراص بين فقرية تعمل كممتصات للصدمات وتسمح بالحركة. داخل العمود الفقري يمر الحبل الشوكي، وهو حزمة من الأعصاب تنقل الإشارات بين الدماغ وبقية الجسم. أي ضرر يلحق بالفقرات يمكن أن يؤثر على هذه البنية المعقدة ويسبب الألم أو مشاكل عصبية.
ما هي كسور الانضغاط الفقرية
كسر الانضغاط الفقري هو نوع من الكسور يحدث عندما تنهار الفقرة أو تتسطح، مما يؤدي إلى فقدان ارتفاعها الطبيعي. يمكن أن يحدث هذا الانهيار الأمامي أو الخلفي أو الجانبي للفقرة، ولكن غالبًا ما يؤثر على الجزء الأمامي من جسم الفقرة. عندما تنهار الفقرة، يمكن أن تضغط على الأعصاب المحيطة أو الحبل الشوكي، مما يسبب ألمًا شديدًا.
الكسور الانضغاطية تختلف في شدتها، من كسور بسيطة قد لا تسبب أعراضًا فورية إلى كسور حادة تسبب ألمًا مبرحًا وتحد من الحركة. يمكن أن يؤدي تكرار هذه الكسور إلى انحناء العمود الفقري للأمام، وهي حالة تُعرف باسم "الحداب" أو "الظهر الأحدب"، مما يقلل من جودة حياة المريض بشكل كبير.
الأسباب وعوامل الخطر لكسور الانضغاط الفقرية
تتعدد الأسباب الكامنة وراء كسور الانضغاط الفقرية، ولكنها غالبًا ما تكون مرتبطة بضعف العظام الأساسي.
هشاشة العظام السبب الرئيسي
تُعد هشاشة العظام (Osteoporosis) السبب الأكثر شيوعًا لكسور الانضغاط الفقرية، خاصة لدى كبار السن. هشاشة العظام هي حالة مرضية تتميز بانخفاض كثافة العظام وتدهور في بنيتها الدقيقة، مما يجعلها هشة وعرضة للكسور حتى مع إصابات طفيفة أو حتى بدون صدمة واضحة. في حالات هشاشة العظام المتقدمة، قد يحدث كسر في الفقرة بمجرد السعال، أو رفع شيء خفيف، أو حتى مجرد الانحناء.
أسباب أخرى للكسور
بالإضافة إلى هشاشة العظام، هناك عدة أسباب أخرى يمكن أن تؤدي إلى كسور الانضغاط الفقرية:
- الأورام: يمكن أن تنتشر الخلايا السرطانية (النقائل) إلى العمود الفقري وتضعف العظام، مما يجعلها عرضة للكسور. الأورام الأولية في العمود الفقري، على الرغم من أنها أقل شيوعًا، يمكن أن تسبب أيضًا كسورًا.
- الإصابات الرضحية: الحوادث المرورية، السقوط من ارتفاع، أو الإصابات الرياضية الشديدة يمكن أن تسبب كسورًا انضغاطية حتى في العمود الفقري السليم.
- العدوى: في حالات نادرة، يمكن أن تضعف العدوى التي تصيب الفقرات العظمية بنيتها وتؤدي إلى كسور.
- بعض الحالات الطبية: بعض الأمراض المزمنة أو العلاجات طويلة الأمد (مثل استخدام الكورتيكوستيرويدات) يمكن أن تؤثر سلبًا على صحة العظام وتزيد من خطر الكسور.
عوامل الخطر التي تزيد من احتمالية الإصابة
هناك عدة عوامل تزيد من احتمالية تعرض الشخص لكسور الانضغاط الفقرية:
- العمر المتقدم: تزداد مخاطر هشاشة العظام والكسور مع التقدم في العمر.
- الجنس: النساء، خاصة بعد انقطاع الطمث، أكثر عرضة للإصابة بهشاشة العظام والكسور بسبب انخفاض مستويات هرمون الإستروجين.
- التاريخ العائلي: وجود تاريخ عائلي لهشاشة العظام يزيد من خطر الإصابة بها.
- نقص فيتامين د والكالسيوم: يلعب هذان العنصران دورًا حاسمًا في صحة العظام.
- نمط الحياة: قلة النشاط البدني، التدخين، الإفراط في تناول الكحول، والنظام الغذائي غير الصحي يمكن أن تساهم في ضعف العظام.
- بعض الأدوية: مثل الكورتيكوستيرويدات، ومضادات التشنج، وبعض أدوية علاج السرطان.
- بعض الأمراض: مثل أمراض الغدة الدرقية، وأمراض الكلى المزمنة، والتهاب المفاصل الروماتويدي.
إن فهم هذه الأسباب وعوامل الخطر يساعد في الوقاية والتشخيص المبكر، ويوجه الأستاذ الدكتور محمد هطيف في اختيار أفضل خطة علاجية لكل مريض.
أعراض كسور الانضغاط الفقرية ومتى يجب زيارة الطبيب
تتراوح أعراض كسور الانضغاط الفقرية من خفيفة إلى شديدة، وتعتمد على موقع الكسر وعدد الفقرات المصابة ومدى انهيارها.
الألم الحاد والمزمن في الظهر
العَرَض الأكثر شيوعًا والأكثر إزعاجًا لكسر الانضغاط الفقري هو الألم.
*
الألم الحاد:
غالبًا ما يظهر الألم بشكل مفاجئ بعد حركة بسيطة مثل الانحناء، الرفع، السعال، أو العطس، ويكون موضعيًا في منطقة الفقرة المصابة. قد يزداد الألم سوءًا مع الوقوف أو المشي ويتحسن مع الاستلقاء.
*
الألم المزمن:
إذا لم يتم علاج الكسر بشكل فعال، يمكن أن يتطور الألم إلى ألم مزمن يستمر لأسابيع أو أشهر، مما يؤثر بشكل كبير على جودة حياة المريض وقدرته على أداء الأنشطة اليومية.
فقدان الطول وتغير شكل العمود الفقري
مع مرور الوقت وتكرار كسور الانضغاط، يمكن أن تحدث تغيرات ملحوظة في بنية العمود الفقري:
*
فقدان الطول:
كل فقرة مكسورة تفقد جزءًا من ارتفاعها، ومع تراكم عدة كسور، قد يفقد الشخص عدة سنتيمترات من طوله الإجمالي.
*
الحداب (Kyphosis):
وهو انحناء غير طبيعي ومفرط للعمود الفقري العلوي أو الأوسط، مما يؤدي إلى ظهور "ظهر أحدب". هذا التغير في الشكل لا يسبب فقط مشاكل جمالية، بل يمكن أن يؤثر أيضًا على وظائف الرئة والجهاز الهضمي، ويزيد من الضغط على الفقرات الأخرى، مما يزيد من خطر المزيد من الكسور.
الأعراض العصبية المحتملة
في بعض الحالات، قد يؤدي الكسر الانضغاطي إلى ضغط على الحبل الشوكي أو الأعصاب الخارجة منه، مما يسبب أعراضًا عصبية مثل:
* الخدر أو التنميل في الأطراف.
* الضعف في الذراعين أو الساقين.
* صعوبة في المشي أو فقدان التوازن.
* في حالات نادرة جدًا وشديدة، قد يؤثر على وظائف المثانة والأمعاء.
متى تطلب المساعدة الطبية من الأستاذ الدكتور محمد هطيف
من الضروري طلب العناية الطبية فورًا إذا كنت تعاني من أي من الأعراض التالية:
* ألم مفاجئ وشديد في الظهر بعد إصابة طفيفة أو حتى بدون سبب واضح.
* ألم في الظهر يزداد سوءًا عند الوقوف أو المشي ويتحسن عند الاستلقاء.
* فقدان ملحوظ في الطول أو ملاحظة انحناء جديد في العمود الفقري.
* ظهور أعراض عصبية جديدة مثل الخدر، الضعف، أو مشاكل في التحكم بالمثانة/الأمعاء.
يُنصح بشدة بمراجعة الأستاذ الدكتور محمد هطيف في صنعاء عند ظهور أي من هذه الأعراض. بصفته خبيرًا رائدًا في جراحة العمود الفقري، يمكنه إجراء التشخيص الدقيق وتقديم خطة علاجية مخصصة لضمان أفضل النتائج الممكنة. التدخل المبكر يمكن أن يمنع تفاقم الحالة ويحسن من فرص التعافي.
تشخيص كسور الانضغاط الفقرية
التشخيص الدقيق لكسور الانضغاط الفقرية هو الخطوة الأولى نحو العلاج الفعال. يعتمد الأستاذ الدكتور محمد هطيف على مجموعة من الأدوات والتقنيات لتأكيد التشخيص وتقييم مدى الكسر.
الفحص السريري والتاريخ المرضي
يبدأ التشخيص بفحص سريري شامل وتاريخ مرضي مفصل:
*
التاريخ المرضي:
سيسأل الطبيب عن الأعراض التي تعاني منها، متى بدأت، ما الذي يزيدها أو يخففها، وعن تاريخك الطبي العام، بما في ذلك أي حالات صحية سابقة (مثل هشاشة العظام)، الأدوية التي تتناولها، وأي إصابات سابقة.
*
الفحص البدني:
سيقوم الأستاذ الدكتور محمد هطيف بتقييم وضعية العمود الفقري، مدى الحركة، مناطق الألم عند اللمس، وقد يجري اختبارات عصبية لتقييم قوة العضلات، الإحساس، وردود الفعل المنعكسة. يمكن أن يكشف الفحص البدني عن مناطق الألم، أو الحساسية، أو التغيرات في شكل العمود الفقري مثل الحداب.
الفحوصات التصويرية
تُعد الفحوصات التصويرية حجر الزاوية في تشخيص كسور الانضغاط الفقرية، حيث توفر صورًا تفصيلية للعمود الفقري:
*
الأشعة السينية (X-rays):
غالبًا ما تكون الأشعة السينية هي الفحص التصويري الأول. يمكنها الكشف عن انهيار الفقرات وفقدان الارتفاع، وتساعد في تحديد موقع الكسر وشدته. ومع ذلك، قد لا تظهر الأشعة السينية الكسور الحديثة أو الدقيقة بوضوح.
*
التصوير بالرنين المغناطيسي (MRI):
يُعد التصوير بالرنين المغناطيسي أداة قوية لتحديد ما إذا كان الكسر حديثًا أم قديمًا، لأنه يمكن أن يكشف عن الوذمة (التورم) داخل العظم، والتي تشير إلى كسر حديث ونشط. كما أنه يوفر صورًا تفصيلية للأنسجة الرخوة، مثل الحبل الشوكي والأعصاب، ويساعد في تحديد ما إذا كان هناك أي ضغط عليها.
*
التصوير المقطعي المحوسب (CT scan):
يوفر التصوير المقطعي المحوسب صورًا مقطعية مفصلة للعظام، وهو مفيد لتقييم بنية الفقرة بدقة أكبر، وتحديد مدى انهيارها، واستبعاد الأسباب الأخرى للألم.
*
قياس كثافة العظام (DEXA scan):
إذا كانت هشاشة العظام هي السبب المشتبه به، فقد يوصي الأستاذ الدكتور محمد هطيف بإجراء فحص DEXA لتقييم كثافة العظام وتأكيد تشخيص هشاشة العظام، مما يساعد في وضع خطة علاجية شاملة.
تقييم شامل بواسطة الأستاذ الدكتور محمد هطيف
يُعد التقييم الشامل الذي يجريه الأستاذ الدكتور محمد هطيف أمرًا بالغ الأهمية. فمن خلال دمج نتائج الفحص السريري والتاريخ المرضي والفحوصات التصويرية، يمكنه:
* تأكيد وجود كسر انضغاطي.
* تحديد عمر الكسر (حديث أم قديم).
* تقييم مدى استقرار العمود الفقري.
* استبعاد الأسباب الأخرى لألم الظهر.
* وضع خطة علاجية مخصصة، قد تشمل عملية رأب الحدب، بناءً على حالة المريض الفردية واحتياجاته.
تضمن خبرة الأستاذ الدكتور محمد هطيف في صنعاء أن يتم تشخيص حالتك بدقة وعناية، مما يمهد الطريق لأفضل النتائج العلاجية.
عملية رأب الحدب (Kyphoplasty) بالتفصيل
تعتبر عملية رأب الحدب إجراءً متقدمًا وفعالًا في علاج كسور الانضغاط الفقرية. تُجرى هذه العملية لعدة أهداف رئيسية، وتتطلب تحضيرات دقيقة لضمان سلامة المريض ونجاح الإجراء.
أهداف عملية رأب الحدب
تهدف عملية رأب الحدب إلى تحقيق عدة نتائج إيجابية للمريض:
*
المساعدة في استعادة بعض من الارتفاع المفقود للفقرة:
على عكس رأب الفقرات التقليدي، تستخدم رأب الحدب بالونًا لإنشاء تجويف داخل الفقرة ورفعها جزئيًا، مما يساعد على استعادة جزء من ارتفاعها الأصلي. هذا يمكن أن يقلل من تشوه العمود الفقري ويحسن وضعية الجسم.
*
تثبيت الفقرة المكسورة:
عن طريق حقن ملاط عظمي خاص (PMMA) في التجويف الذي تم إنشاؤه، يتم تثبيت الفقرة المكسورة وتقويتها، مما يمنع المزيد من الانهيار.
*
القضاء على آلام الظهر المرتبطة بالكسر أو تقليلها بشكل كبير:
يُعد تخفيف الألم هو الهدف الأكثر أهمية للمرضى. يعمل تثبيت الفقرة على تقليل الحركة غير الطبيعية في موقع الكسر، وهو السبب الرئيسي للألم.
لمن تعتبر رأب الحدب خيارًا علاجيًا
رأب الحدب ليس مناسبًا لجميع أنواع كسور العمود الفقري. يتم تحديد مدى ملاءمة المريض للإجراء من قبل الأستاذ الدكتور محمد هطيف بناءً على عدة عوامل:
*
كسور الانضغاط الفقرية الحديثة:
يكون الإجراء أكثر فعالية في الكسور التي حدثت مؤخرًا (عادة في غضون 3-6 أشهر) والتي لا تزال تسبب ألمًا شديدًا.
*
كسور ناتجة عن هشاشة العظام أو أورام العمود الفقري:
هذه هي المؤشرات الأكثر شيوعًا.
*
فشل العلاجات التحفظية:
إذا لم يستجب الألم للعلاج التحفظي مثل الراحة، المسكنات، أو العلاج الطبيعي.
*
عدم وجود ضغط كبير على الحبل الشوكي:
في حالات الضغط الشديد على الحبل الشوكي أو الأعصاب، قد تكون هناك حاجة لإجراءات جراحية أخرى.
*
صحة عامة جيدة:
يجب أن يكون المريض بصحة جيدة بما يكفي للخضوع للتخدير والإجراء.
*
موانع الاستخدام:
تشمل موانع استخدام رأب الحدب وجود عدوى نشطة، مشاكل تخثر الدم غير المعالجة، أو كسور العمود الفقري التي تسبب ضغطًا كبيرًا على الحبل الشوكي أو الأعصاب.
مقارنة بين رأب الحدب ورأب الفقرات (Vertebroplasty)
على الرغم من أن رأب الحدب ورأب الفقرات كلاهما إجراءان طفيفا التوغل يستخدمان ملاطًا عظميًا لتثبيت كسور الانضغاط الفقرية، إلا أن هناك اختلافات رئيسية:
| الميزة | رأب الفقرات (Vertebroplasty) | رأب الحدب (Kyphoplasty) |
|---|---|---|
| البالون | لا يستخدم بالونًا. | يستخدم بالونًا (موسّع عظمي) لإنشاء تجويف داخل الفقرة. |
| استعادة الارتفاع | لا يستعيد الارتفاع المفقود للفقرة بشكل كبير. | يمكن أن يساعد في استعادة جزء من الارتفاع المفقود للفقرة. |
| مخاطر تسرب الملاط | قد يكون خطر تسرب الملاط أعلى بسبب حقنه تحت ضغط أعلى في عظم غير مضغوط. | خطر تسرب الملاط أقل نسبيًا لأنه يُحقن في تجويف تم إنشاؤه مسبقًا. |
| الأهداف الرئيسية | تخفيف الألم وتثبيت الكسر. | تخفيف الألم، تثبيت الكسر، واستعادة الارتفاع، وتقليل الحداب. |
يُعد رأب الحدب خيارًا مفضلاً عندما يكون هناك حاجة لاستعادة ارتفاع الفقرة أو تقليل الحداب، أو عندما يكون هناك قلق بشأن تسرب الملاط.
التحضير لعملية رأب الحدب
يتطلب التحضير لعملية رأب الحدب عدة خطوات لضمان سلامة المريض ونجاح الإجراء:
*
الاستشارة الأولية:
سيقوم الأستاذ الدكتور محمد هطيف بمراجعة تاريخك الطبي، وإجراء فحص سريري، ومراجعة الفحوصات التصويرية لتحديد ما إذا كانت رأب الحدب هي الخيار الأنسب لك.
*
التوقف عن بعض الأدوية:
قبل حوالي أسبوع إلى عشرة أيام من الإجراء، قد يُطلب منك التوقف مؤقتًا عن تناول بعض الأدوية، مثل
مضادات الالتهاب غير الستيرويدية (NSAIDs)
أو مميعات الدم. يمكن أن تزيد هذه الأدوية من خطر النزيف أثناء الإجراء أو تتفاعل سلبًا مع التخدير. سيقوم الأستاذ الدكتور محمد هطيف بتحديد الأدوية التي يجب إيقافها بناءً على حالتك الصحية.
*
تعديل السلوكيات غير الصحية:
يُنصح بالتوقف عن التدخين أو تقليله، وتقليل استهلاك الكحول. قد يقلل تعاطي التبغ بشكل خاص من فرصة التئام العظام بعد الإجراء.
*
الصيام:
عادةً ما يُمنع تناول الطعام أو الشراب لمدة 6 ساعات قبل إجراء رأب الحدب. قد يُسمح بكمية صغيرة من الماء حتى ساعتين قبل الجراحة.
*
ترتيب وسيلة نقل:
نظرًا لأنك لن تكون قادرًا على القيادة مباشرة بعد الإجراء، يجب ترتيب وسيلة نقل للعودة إلى المنزل مسبقًا.
خطوات عملية رأب الحدب
تُعد عملية رأب الحدب إجراءً دقيقًا يتم عادةً في غرفة العمليات تحت توجيه الأشعة السينية. يستغرق الإجراء عادةً من ساعة إلى ساعتين لكل مستوى فقري.
1.
التحضير والتخدير:
يستلقي المريض على بطنه على طاولة مبطنة. يتم تنظيف منطقة الظهر جيدًا حيث سيتم إدخال الإبرة. يتم تطبيق تخدير موضعي مع تخدير خفيف (تخدير وريدي)، والذي يسمح للمريض عادةً بالبقاء مستيقظًا طوال الإجراء دون الشعور بالألم، وقد لا يتذكر المريض الإجراء بعد ذلك.
2.
إدخال الأنبوب والإبرة:
يتم عمل شق صغير في الظهر، ومن خلاله يتم إدخال أنبوب رفيع (قنية). باستخدام التنظير الفلوري (توجيه الأشعة السينية في الوقت الفعلي)، يتم دفع الأنبوب بعناية عبر سويقة الفقرة المصابة إلى منطقة الكسر.
3.
نفخ البالون:
يتم بعد ذلك إدخال بالون خاص (يُسمى موسّع العظم) عبر الأنبوب إلى داخل الفقرة ويتم نفخه بلطف. أثناء نفخ البالون، يقوم بضغط العظم الداخلي الرخو لإنشاء تجويف داخل الفقرة ومحاولة استعادة جسم الفقرة إلى ارتفاعها الطبيعي.
4.
حقن الملاط العظمي:
يتم إزالة البالون. ثم، باستخدام أداة مصممة خصيصًا، يتم ملء التجويف تدريجيًا بمادة شبيهة بالإسمنت تُسمى بولي ميثيل ميثاكريلات (PMMA). بعد الحقن، تتصلب مادة PMMA اللزجة بسرعة، مما يثبت العظم ويقويه.
ما بعد العملية مباشرة
بعد جراحة رأب الحدب مباشرة، يتم مراقبة المريض عن كثب في غرفة الإفاقة لمدة ساعة أو ساعتين. إذا لم تحدث أي مضاعفات خلال هذا الوقت، يُسمح للمريض عادةً بالعودة إلى المنزل في نفس اليوم. لا يُنصح بالقيادة بعد الجراحة مباشرة، لذا يجب ترتيب وسيلة نقل للعودة إلى المنزل مسبقًا.
التعافي والرعاية بعد عملية رأب الحدب
تُعد فترة التعافي بعد عملية رأب الحدب سريعة نسبيًا مقارنة بالجراحات التقليدية للعمود الفقري، ولكنها تتطلب الالتزام بتعليمات الأستاذ الدكتور محمد هطيف لضمان أفضل النتائج والشفاء التام.
تخفيف الألم والعودة للأنشطة اليومية
- تخفيف الألم الفوري: يُبلغ بعض المرضى عن شعور فوري بتخفيف الألم الأصلي مباشرة بعد عملية رأب الحدب.
- تخفيف الألم التدريجي: في حالات أخرى، يُبلغ عن اختفاء الألم أو تقليله بشكل كبير في غضون يومين.
- العودة للأنشطة اليومية: في المنزل، يمكن للمرضى العودة إلى أنشطتهم اليومية الطبيعية، ولكن يُنصح عادةً بالراحة وأخذ الأمور بسهولة في اليوم التالي لعملية رأب الحدب.
الأنشطة المحظورة والموصى بها
لتعزيز الشفاء ومنع المضاعفات، يجب الالتزام بالتوجيهات التالية:
*
تجنب الإجهاد الشديد:
يُنصح عادةً بتجنب المجهود الشديد، مثل رفع الأثقال، لمدة 6 أسابيع على الأقل بعد الإجراء. سيقدم لك الأستاذ الدكتور محمد هطيف إرشادات محددة بناءً على حالتك.
*
القيادة:
يمكن استئناف القيادة بإذن الطبيب بعد بضعة أيام أو بضعة أسابيع من رأب الحدب، اعتمادًا على الأدوية التي يتناولها المريض وحالته الصحية العامة. من الضروري عدم القيادة تحت تأثير مسكنات الألم القوية أو إذا كنت لا تزال تشعر بالدوار أو عدم التركيز.
*
العلاج الطبيعي:
قد يوصي الأستاذ الدكتور محمد هطيف ببعض تمارين العلاج الطبيعي اللطيفة لتقوية عضلات الظهر وتحسين المرونة، ولكن يجب أن يتم ذلك تحت إشراف متخصص.
*
النشاط البدني الخفيف:
المشي هو نشاط ممتاز خلال فترة التعافي، حيث يساعد على تحسين الدورة الدموية ويمنع تصلب العضلات.
المتابعة الدورية مع الأستاذ الدكتور محمد هطيف
- موعد المتابعة: عادة ما يتم تحديد موعد للمتابعة بعد بضعة أسابيع من الإجراء للتأكد من أن التعافي يسير كما هو مخطط له. خلال هذا الموعد، سيقوم الأستاذ الدكتور محمد هطيف بتقييم مستوى الألم لديك، ومدى تحسن حركتك، ومراجعة أي مخاوف قد تكون لديك.
- إدارة هشاشة العظام: إذا كان كسر الانضغاط ناتجًا عن هشاشة العظام، فسيقوم الأستاذ الدكتور محمد هطيف بوضع خطة لإدارة
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك