تجميل الفقرات: حل فعال لآلام كسور العمود الفقري الانضغاطية مع الأستاذ الدكتور محمد هطيف في صنعاء
الخلاصة الطبية السريعة: تجميل الفقرات هو إجراء طفيف التوغل يهدف إلى تثبيت كسور العمود الفقري الانضغاطية وتخفيف الألم بشكل فوري. يتم حقن أسمنت عظمي خاص في الفقرة المكسورة لاستعادة استقرارها ومنع تفاقم الحالة. يقدم الأستاذ الدكتور محمد هطيف في صنعاء هذا العلاج الفعال بخبرة ودقة عالية.
مقدمة إلى تجميل الفقرات: حل فعال لآلام كسور العمود الفقري
تُعد آلام الظهر من أكثر الشكاوى الصحية شيوعًا، وقد تكون ناتجة عن حالات مختلفة، أبرزها كسور العمود الفقري الانضغاطية. هذه الكسور، التي غالبًا ما تحدث بسبب ضعف العظام مثل هشاشة العظام، يمكن أن تسبب ألمًا شديدًا ومزمنًا يؤثر بشكل كبير على جودة حياة المريض. لحسن الحظ، تطورت التقنيات الطبية لتقديم حلول فعالة لهذه المشكلة، ومن أهمها إجراء "تجميل الفقرات" (Vertebroplasty).
تجميل الفقرات هو إجراء طبي طفيف التوغل يهدف إلى تثبيت الفقرات المصابة بكسور انضغاطية، لوقف حركتها المؤلمة واستعادة استقرارها. يُعتبر هذا الإجراء ثورة في علاج آلام الظهر المرتبطة بهذه الكسور، حيث يتميز بفعاليته العالية في تخفيف الألم وسرعة تعافي المريض مقارنة بالجراحات التقليدية المفتوحة. بدلاً من الشق الجراحي الكبير، يتم تجميل الفقرات من خلال وخزة صغيرة في الجلد، مما يقلل من فترة التعافي والمخاطر المصاحبة.
في صنعاء واليمن، يُعرف الأستاذ الدكتور محمد هطيف بأنه أحد أبرز الخبراء في جراحة العظام والعمود الفقري، ويقدم هذا الإجراء المتطور بأعلى معايير الدقة والسلامة. بفضل خبرته الواسعة واستخدامه لأحدث التقنيات، يضمن الدكتور هطيف حصول مرضاه على أفضل النتائج الممكنة، مما يعيد لهم القدرة على ممارسة حياتهم اليومية بدون ألم.
يهدف هذا الدليل الشامل إلى تزويدك بجميع المعلومات الضرورية حول عملية تجميل الفقرات، بدءًا من فهم تشريح العمود الفقري وأسباب الكسور، مرورًا بخطوات الإجراء التفصيلية، وصولًا إلى فترة التعافي وما يمكنك توقعه بعد العملية.

فهم العمود الفقري: تشريح الفقرات ودورها
لفهم كسور العمود الفقري الانضغاطية وعملية تجميل الفقرات، من الضروري أولاً أن نتعرف على التركيب الأساسي للعمود الفقري. العمود الفقري هو الدعامة الرئيسية لجسم الإنسان، ويوفر الدعم الهيكلي، ويحمي الحبل الشوكي الحساس، ويسمح بالحركة والمرونة.
يتكون العمود الفقري من سلسلة من العظام الصغيرة تسمى "الفقرات" (Vertebrae)، والتي تتراص فوق بعضها البعض لتشكل قناة عظمية تحيط بـ الحبل الشوكي والأعصاب الشوكية. بين كل فقرة وأخرى توجد أقراص غضروفية تعمل كوسائد لامتصاص الصدمات وتسمح بحركة سلسة للعمود الفقري.
تُقسم الفقرات إلى مناطق رئيسية:
*
الفقرات العنقية (Cervical Vertebrae):
سبع فقرات في الرقبة.
*
الفقرات الصدرية (Thoracic Vertebrae):
اثنتا عشرة فقرة في الجزء العلوي من الظهر.
*
الفقرات القطنية (Lumbar Vertebrae):
خمس فقرات في الجزء السفلي من الظهر.
*
العجز والعصعص (Sacrum and Coccyx):
فقرات ملتحمة في قاعدة العمود الفقري.
كل فقرة تتكون من جسم فقري صلب في الأمام، وقوس فقري في الخلف يحيط بالحبل الشوكي. عندما يتعرض الجسم الفقري لضغط شديد، قد يحدث "كسر انضغاطي" (Compression Fracture)، حيث ينهار جزء من الفقرة أو كلها، مما يؤدي إلى فقدان ارتفاعها وتغير شكلها. هذا الانهيار يمكن أن يسبب ألمًا شديدًا ويؤثر على استقرار العمود الفقري.
الحبل الشوكي هو حزمة الأعصاب الرئيسية التي تمتد من الدماغ إلى أسفل الظهر، وهو مسؤول عن نقل الإشارات الحسية والحركية بين الدماغ وبقية الجسم. أي ضرر يلحق بالفقرات قد يؤثر على الحبل الشوكي أو الأعصاب الشوكية المتفرعة منه، مما يسبب أعراضًا عصبية مثل الخدر أو الضعف.
الأسباب الشائعة لكسور العمود الفقري الانضغاطية
تحدث كسور العمود الفقري الانضغاطية عندما ينهار جسم الفقرة، غالبًا بسبب ضعف العظام أو قوة مفرطة. فهم الأسباب الكامنة وراء هذه الكسور أمر بالغ الأهمية للوقاية والعلاج.
1. هشاشة العظام (Osteoporosis):
تُعد هشاشة العظام السبب الأكثر شيوعًا لكسور العمود الفقري الانضغاطية، خاصة لدى كبار السن. هشاشة العظام هي حالة تفقد فيها العظام كثافتها وتصبح هشة وضعيفة، مما يجعلها عرضة للكسور حتى مع إصابات طفيفة أو أنشطة يومية عادية مثل السعال أو الانحناء. تُقدر نسبة كبيرة من كسور العمود الفقري الانضغاطية بأنها مرتبطة بهشاشة العظام. يمكن أن تؤدي هذه الكسور إلى آلام مزمنة، وفقدان في الطول، وتقوس في الظهر (الحداب).
2. الرضوض والإصابات (Trauma):
يمكن أن تحدث كسور العمود الفقري الانضغاطية نتيجة لإصابات قوية أو حوادث، مثل:
* السقوط من ارتفاع.
* حوادث السيارات.
* الإصابات الرياضية.
* القفز من ارتفاعات عالية.
في هذه الحالات، تكون القوة المطبقة على العمود الفقري أكبر من قدرة الفقرة على تحملها، مما يؤدي إلى انهيارها.
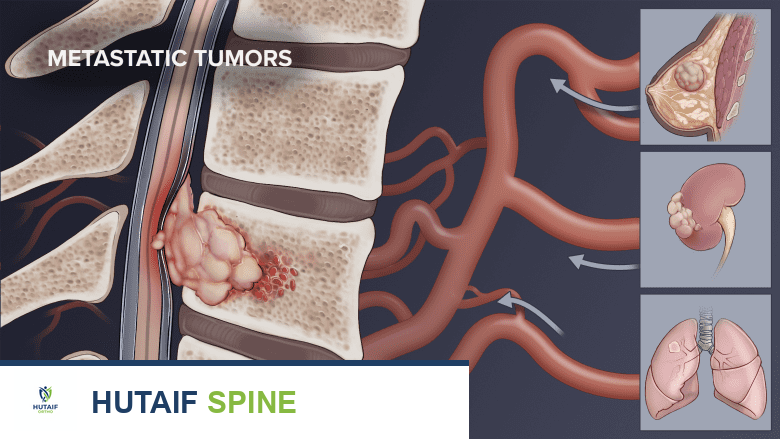
3. الأورام السرطانية (Cancerous Tumors):
يمكن أن تنتشر بعض أنواع السرطان (النقائل) إلى العظام، بما في ذلك فقرات العمود الفقري. عندما تنمو الأورام في الفقرات، فإنها تضعف بنية العظم، مما يجعله عرضة للكسور الانضغاطية. غالبًا ما تكون هذه الكسور مؤلمة للغاية وتتطلب علاجًا فوريًا.
4. حالات طبية أخرى:
*
العدوى (Infection):
يمكن أن تؤدي بعض أنواع العدوى، مثل السل أو التهاب العظم والنقي، إلى إضعاف بنية الفقرات وجعلها عرضة للكسور.
*
الاستخدام طويل الأمد للستيرويدات (Long-term Steroid Use):
يمكن أن يؤدي الاستخدام المزمن لأدوية الكورتيكوستيرويد إلى ترقق العظام وزيادة خطر الإصابة بهشاشة العظام والكسور.
*
أمراض الدم (Blood Disorders):
بعض أمراض الدم مثل المايلوما المتعددة يمكن أن تؤثر على صحة العظام وتزيد من خطر الكسور.
من المهم جدًا تحديد السبب الكامن وراء كسر العمود الفقري الانضغاطي لتحديد خطة العلاج الأنسب. إذا كنت تعاني من آلام الظهر، خاصة بعد إصابة أو إذا كنت ضمن الفئات المعرضة للخطر، فمن الضروري استشارة طبيب متخصص مثل الأستاذ الدكتور محمد هطيف في صنعاء للتشخيص الدقيق والعلاج المناسب. لمزيد من المعلومات حول متى يكون ألم الظهر كسرًا انضغاطيًا في العمود الفقري، يمكنك زيارة متى يكون ألم الظهر كسرًا انضغاطيًا في العمود الفقري .
أعراض كسور العمود الفقري الانضغاطية: متى يجب استشارة الطبيب
تتراوح أعراض كسور العمود الفقري الانضغاطية من خفيفة إلى شديدة، وقد تظهر فجأة أو تتطور تدريجيًا بمرور الوقت. من المهم التعرف على هذه الأعراض لطلب المساعدة الطبية في الوقت المناسب.
1. ألم الظهر المفاجئ والشديد:
هذا هو العرض الأكثر شيوعًا ووضوحًا. غالبًا ما يصف المرضى الألم بأنه حاد ومفاجئ، وقد يزداد سوءًا مع الحركة أو الوقوف أو المشي، ويتحسن مع الاستلقاء والراحة. قد يكون الألم موضعيًا في منطقة الكسر، أو قد ينتشر إلى الجانبين أو البطن.
2. تفاقم الألم مع الحركة:
أي حركة تزيد الضغط على الفقرة المكسورة، مثل الانحناء، الالتواء، رفع الأشياء، أو حتى السعال والعطس، يمكن أن تزيد من حدة الألم بشكل كبير.
3. تخفيف الألم بالاستلقاء:
عادة ما يجد المرضى راحة كبيرة من الألم عند الاستلقاء على الظهر، حيث يقل الضغط على الفقرة المصابة.
4. فقدان الطول وتقوس الظهر (الحداب):
مع تكرار الكسور الانضغاطية، قد تفقد الفقرات ارتفاعها تدريجيًا، مما يؤدي إلى انخفاض في الطول الكلي للشخص. في الحالات الشديدة، يمكن أن يؤدي هذا إلى تقوس في الجزء العلوي من الظهر، يُعرف باسم "الحداب" أو "الظهر الأحدب"، مما يغير شكل الجسم ويؤثر على التوازن.
5. محدودية الحركة:
بسبب الألم، قد يجد المرضى صعوبة في أداء الأنشطة اليومية البسيطة، مثل الانحناء لربط الأحذية، أو الوصول إلى الأشياء، أو حتى المشي لمسافات طويلة.
6. أعراض عصبية (أقل شيوعًا):
في بعض الحالات النادرة، قد يؤدي الكسر إلى ضغط على الحبل الشوكي أو الأعصاب الشوكية المتفرعة منه. قد تشمل الأعراض العصبية ما يلي:
* خدر أو ضعف في الأطراف.
* وخز أو تنميل.
* صعوبة في المشي.
* مشاكل في التحكم في المثانة أو الأمعاء (في الحالات الشديدة جدًا).
تتطلب هذه الأعراض العصبية تقييمًا طبيًا فوريًا.
إذا كنت تعاني من أي من هذه الأعراض، خاصة إذا كنت في فئة عمرية معرضة لخطر هشاشة العظام أو تعرضت لإصابة، فمن الضروري استشارة طبيب متخصص في العمود الفقري مثل الأستاذ الدكتور محمد هطيف في صنعاء. التشخيص المبكر والعلاج المناسب يمكن أن يمنعا تفاقم الحالة ويساعدان في تخفيف الألم بشكل فعال.
تشخيص كسور العمود الفقري الانضغاطية بدقة
يُعد التشخيص الدقيق لكسور العمود الفقري الانضغاطية خطوة حاسمة لتحديد أفضل مسار علاجي. يعتمد التشخيص على مزيج من التقييم السريري والتصوير الطبي.
1. التاريخ الطبي والفحص السريري:
*
التاريخ الطبي:
سيسألك الأستاذ الدكتور محمد هطيف عن أعراضك، متى بدأت، ما الذي يجعلها أفضل أو أسوأ، وما إذا كنت قد تعرضت لأي إصابات حديثة أو لديك تاريخ من هشاشة العظام أو السرطان.
*
الفحص السريري:
سيقوم الدكتور هطيف بتقييم نطاق حركة عمودك الفقري، والبحث عن مناطق الألم عند اللمس، وفحص القوة الحسية والحركية في أطرافك لاستبعاد أي ضغط على الأعصاب.
2. الفحوصات التصويرية:
-
الأشعة السينية (X-rays):
- هي غالبًا الخطوة الأولى في التشخيص. يمكن للأشعة السينية أن تظهر بوضوح انهيار الفقرة وتغير شكلها، مما يؤكد وجود الكسر الانضغاطي.
- تساعد أيضًا في تحديد عدد الفقرات المصابة ودرجة الانهيار.
-
التصوير بالرنين المغناطيسي (MRI):
- يُعد التصوير بالرنين المغناطيسي أداة قيمة لتقييم الأنسجة الرخوة، مثل الأقراص والحبل الشوكي والأعصاب.
- يمكن أن يساعد في تحديد ما إذا كان الكسر حديثًا أم قديمًا، وما إذا كان هناك أي تورم أو وذمة حول الكسر، مما يشير إلى أنه لا يزال يسبب الألم.
- كما يمكنه الكشف عن أي ضغط على الحبل الشوكي أو الأعصاب.
-
التصوير المقطعي المحوسب (CT Scan):
- يوفر التصوير المقطعي المحوسب صورًا مفصلة للعظام، مما يسمح بتقييم دقيق لمدى الكسر وشكل الفقرة المصابة.
- يُستخدم غالبًا عندما تكون هناك حاجة لتفاصيل أكثر دقة حول بنية العظام، خاصة قبل التخطيط لإجراء جراحي مثل تجميل الفقرات.
-
فحص العظام (Bone Scan):
- يمكن أن يكون فحص العظام مفيدًا لتحديد ما إذا كان الكسر حديثًا ونشطًا (أي لا يزال يسبب الألم).
- يساعد أيضًا في الكشف عن كسور أخرى قد لا تكون واضحة في الأشعة السينية، أو للبحث عن علامات انتشار السرطان إلى العظام.
-
قياس كثافة العظام (Bone Densitometry - DEXA Scan):
- إذا اشتبه الدكتور هطيف في أن هشاشة العظام هي السبب، فقد يطلب إجراء فحص DEXA لقياس كثافة المعادن في العظام وتحديد مدى هشاشة العظام.
بعد جمع كل هذه المعلومات، سيقوم الأستاذ الدكتور محمد هطيف بتحليل النتائج بدقة لتحديد التشخيص النهائي ووضع خطة علاجية مخصصة تناسب حالتك الصحية، مع الأخذ في الاعتبار أفضل الخيارات المتاحة لضمان سلامتك وراحتك.
عملية تجميل الفقرات: دليل شامل للتحضير والإجراء
عملية تجميل الفقرات هي إجراء طبي دقيق وفعال يهدف إلى تثبيت كسور العمود الفقري الانضغاطية وتخفيف الألم المصاحب لها. يتميز هذا الإجراء بكونه طفيف التوغل، مما يعني تعافيًا أسرع وألمًا أقل مقارنة بالجراحات التقليدية.
متى يُنصح بإجراء تجميل الفقرات؟
يُعتبر تجميل الفقرات خيارًا علاجيًا مناسبًا للمرضى الذين يعانون من آلام مستمرة وشديدة ناتجة عن كسور العمود الفقري الانضغاطية، والتي لم تستجب للعلاجات التحفظية (مثل الراحة، مسكنات الألم، العلاج الطبيعي) لمدة تتراوح بين أسبوعين وثلاثة أشهر. غالبًا ما يُوصى به في الحالات التالية:
- كسور الفقرات الانضغاطية الحديثة أو شبه الحديثة: التي تسبب ألمًا شديدًا وتؤثر على جودة حياة المريض.
- كسور الفقرات الناتجة عن هشاشة العظام: حيث تكون العظام ضعيفة وهشة.
- كسور الفقرات الناتجة عن الأورام السرطانية: التي تضعف بنية الفقرات وتسبب ألمًا.
- فشل العلاجات التحفظية: عندما لا تحقق الأدوية والراحة والعلاج الطبيعي التخفيف الكافي للألم.
سيقوم الأستاذ الدكتور محمد هطيف بتقييم حالتك بعناية لتحديد ما إذا كنت مرشحًا جيدًا لهذا الإجراء، مع الأخذ في الاعتبار تاريخك الطبي ونتائج الفحوصات التصويرية.
التحضير لعملية تجميل الفقرات: خطوات أساسية لسلامتك
يُعد التحضير الجيد قبل إجراء تجميل الفقرات أمرًا حيويًا لضمان سلامة ونجاح العملية. سيقدم لك الأستاذ الدكتور محمد هطيف وفريقه تعليمات مفصلة، ولكن إليك الخطوات الأساسية التي يجب اتباعها:
-
الصيام عن الطعام والشراب:
- من الشائع عدم السماح بتناول الطعام أو الشراب لمدة 6 ساعات على الأقل قبل إجراء تجميل الفقرات.
- على سبيل المثال، إذا كانت الجراحة مجدولة في الصباح، فقد يطلب الطبيب عدم تناول أي طعام أو مشروبات بعد منتصف الليل قبل الإجراء.
- عادة ما يُسمح بكمية صغيرة من الماء حتى ساعتين قبل الجراحة. هذه التعليمات تهدف إلى تجنب أي مضاعفات محتملة أثناء التخدير.
-
تعديل الأدوية:
- قد يتم فرض بعض القيود على الأدوية في الأيام التي تسبق الجراحة.
- قد تحتاج بعض الأدوية إلى التوقف عن تناولها، وقد يتطلب البعض الآخر تعديل الجرعات.
- تختلف هذه القيود بشكل كبير اعتمادًا على الحالة الصحية الشخصية للمريض ونوع الأدوية التي يتناولها، خاصة مميعات الدم. من الضروري إبلاغ الدكتور هطيف بجميع الأدوية والمكملات التي تتناولها.
-
الفحوصات المخبرية والتقييم الطبي:
- قد يطلب الدكتور هطيف إجراء بعض الفحوصات المخبرية الروتينية، مثل فحص الدم، للتأكد من أنك في حالة صحية جيدة لإجراء العملية.
- قد يتم إجراء تقييم من طبيب التخدير لمراجعة تاريخك الطبي وخطط التخدير.
-
الاستعداد للمغادرة:
- يُنصح بترتيب شخص ليقودك إلى المنزل بعد الإجراء، حيث لن يُسمح لك بالقيادة في يوم العملية بسبب تأثيرات التخدير.
- يجب أن يكون لديك شخص لمساعدتك في المنزل خلال أول 24 ساعة بعد العملية.
تفاصيل إجراء تجميل الفقرات خطوة بخطوة
تُعد عملية تجميل الفقرات إجراءً دقيقًا يتطلب خبرة ومهارة عالية، وهي ما يتميز بها الأستاذ الدكتور محمد هطيف في صنعاء. على الرغم من وجود بعض الاختلافات في كيفية إجراء تجميل الفقرات، إلا أن الإجراء يتم عادة على النحو التالي:
-
التحضير في غرفة العمليات:
- يتم نقل المريض إلى جناح الأشعة السينية أو غرفة العمليات ويستلقي بشكل مريح على بطنه على طاولة مبطنة حيث سيتم إجراء العملية.
-
تعقيم المنطقة:
- يتم تعقيم منطقة الظهر حيث ستدخل الإبرة بشكل كامل لتقليل خطر العدوى.
-
التخدير:
- يتم إعطاء تخدير موضعي في منطقة الإجراء مع مهدئ خفيف. يجب ألا يشعر المريض بأي ألم في المنطقة التي تتم فيها العملية، ولكنه عادة ما يظل مستيقظًا ومستجيبًا طوال الوقت. هذا يسمح للطبيب بالتواصل مع المريض والتأكد من عدم وجود أي أعراض عصبية غير مرغوبة.
-
توجيه الإبرة بدقة:
- باستخدام التنظير الفلوري المعزز بالتباين (Fluoroscopy)، والذي يعرض صور الأشعة السينية على شاشة فيديو في الوقت الفعلي، يتم توجيه إبرة خزعة العظم بدقة إلى الفقرة المكسورة من خلال وخزة صغيرة في الجلد.
- التنظير الفلوري ضروري لوضع الإبرة داخل كسر الفقرة الانضغاطي دون إتلاف أي بنية حرجة قريبة، مثل الحبل الشوكي أو الأعصاب. إن دقة الدكتور هطيف في هذه الخطوة تضمن سلامة المريض وفعالية الإجراء.
-
حقن الأسمنت العظمي:
- يتم حقن مادة PMMA (بولي ميثيل ميثاكريلات)، وهي أسمنت عظمي مصمم خصيصًا، تحت الضغط مباشرة في الفقرة المكسورة.
- يملأ الأسمنت العظمي الشقوق داخل العظم ليخلق نوعًا من الجبيرة الداخلية لتثبيت العظم الفقري. هذا الأسمنت يعمل على تقوية الفقرة ومنع المزيد من الانهيار.
-
إزالة الإبرة وتصلب الأسمنت:
- تُزال الإبرة، ويتصلب الأسمنت بسرعة (في حوالي 10 دقائق)، مما يجمع شظايا الفقرة المكسورة ويثبت العظم.
-
تغطية مكان الوخز:
- تُغطى وخزة الجلد الصغيرة بضمادة.
-
فترة الملاحظة:
- عادة ما يُبقى المريض تحت الملاحظة لبضع ساعات للتأكد من زوال تأثير الأدوية وتصلب الأسمنت العظمي دون حدوث مضاعفات.
- قد يطلب بعض الجراحين أن يظل الم
كسور العظام المعقدة وإصابات الحوادث ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات الكسور المعقدة وإنقاذ الأطراف.
مواضيع أخرى قد تهمك