خشونة الركبة: دليل شامل للوقاية والعلاج مع الأستاذ الدكتور محمد هطيف في صنعاء

الخلاصة الطبية السريعة: خشونة الركبة هي تآكل الغضروف المفصلي الذي يسبب الألم والتيبس. يشمل علاجها العلاج الطبيعي، الأدوية، الحقن، وفي الحالات المتقدمة الجراحة، ويهدف إلى تخفيف الألم وتحسين وظيفة المفصل واستعادة جودة الحياة.
مقدمة عن خشونة الركبة: فهم شامل لحالة شائعة
تُعد خشونة الركبة، المعروفة طبيًا بالتهاب المفاصل التنكسي في الركبة (Knee Osteoarthritis)، واحدة من أكثر الأمراض المزمنة شيوعًا التي تصيب المفاصل، وتؤثر بشكل كبير على ملايين الأشخاص حول العالم. في اليمن، ومع تزايد الوعي الصحي، أصبح فهم هذه الحالة وأساليب التعامل معها أمرًا بالغ الأهمية. إنها حالة تتميز بتآكل تدريجي للغضروف الواقي الذي يغطي نهايات العظام في مفصل الركبة، مما يؤدي إلى احتكاك العظام ببعضها البعض، مسببًا الألم، التيبس، وصعوبة في الحركة.
لا تقتصر خشونة الركبة على كبار السن فقط، بل يمكن أن تصيب الشباب أيضًا نتيجة لإصابات سابقة أو عوامل وراثية. إن تأثيرها يتجاوز الألم الجسدي ليشمل تقييد الأنشطة اليومية، التأثير على جودة النوم، وحتى الحالة النفسية للمريض.
في هذا الدليل الشامل، سنتعمق في كل جوانب خشونة الركبة، بدءًا من فهم تشريح المفصل وكيفية تطور المرض، مرورًا بالأسباب وعوامل الخطر، وصولًا إلى الأعراض وطرق التشخيص الدقيقة. الأهم من ذلك، سنستعرض أحدث وأكثر خيارات العلاج فعالية، سواء كانت تحفظية أو جراحية، مع التركيز على أهمية دور الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والمفاصل الرائد في صنعاء، والذي يقدم خبرته الواسعة ورؤيته الطبية المتقدمة لمساعدة المرضى على استعادة حركتهم وجودة حياتهم.
هدفنا هو تزويدك بالمعلومات اللازمة لاتخاذ قرارات مستنيرة بشأن صحة ركبتيك، وتقديم بصيص أمل بأن هناك دائمًا حلولًا فعالة لإدارة خشونة الركبة والتغلب على تحدياتها.


تشريح مفصل الركبة وفهم الخشونة
لفهم خشونة الركبة بشكل دقيق، يجب أولاً أن نتعرف على التركيب المعقد لمفصل الركبة وكيفية عمله. الركبة هي أكبر وأقوى مفصل في الجسم، وتلعب دورًا حيويًا في الحركة والقدرة على تحمل الوزن.
مكونات مفصل الركبة الأساسية
يتكون مفصل الركبة من التقاء ثلاث عظام رئيسية، بالإضافة إلى مجموعة من الأنسجة الرخوة التي تدعم وتسهل حركته:
- عظم الفخذ (Femur): هو العظم العلوي الطويل الذي يمتد من الورك إلى الركبة.
- عظم الساق (Tibia): هو العظم الأكبر في الجزء السفلي من الساق، ويقع أسفل عظم الفخذ.
- الرضفة (Patella): المعروفة أيضًا باسم "صابونة الركبة"، وهي عظمة صغيرة مسطحة تقع أمام مفصل الركبة وتتحرك داخل أخدود خاص على عظم الفخذ.
الغضروف المفصلي (Articular Cartilage):
هذا هو المكون الأكثر أهمية عندما نتحدث عن خشونة الركبة. الغضروف المفصلي هو نسيج أملس، زلق، ومرن يغطي نهايات عظم الفخذ، عظم الساق، والسطح الخلفي للرضفة. وظيفته الأساسية هي:
*
تقليل الاحتكاك:
يسمح للعظام بالانزلاق بسلاسة فوق بعضها البعض أثناء الحركة.
*
امتصاص الصدمات:
يعمل كوسادة لتخفيف الضغط على المفصل أثناء المشي، الجري، أو القفز.
*
توزيع الحمل:
يوزع وزن الجسم بالتساوي على سطح المفصل.
الهلالات (Menisci):
هما قطعتان على شكل حرف C من الغضروف الليفي السميك، تقعان بين عظم الفخذ وعظم الساق. تعمل الهلالات على:
*
امتصاص الصدمات:
بشكل إضافي.
*
توزيع الحمل:
تحسين توزيع القوى داخل المفصل.
*
زيادة الاستقرار:
تساعد في تثبيت المفصل.
الأربطة (Ligaments):
هي أنسجة ليفية قوية تربط العظام ببعضها البعض وتوفر الاستقرار للمفصل. تشمل أربطة الركبة الرئيسية:
*
الرباط الصليبي الأمامي (ACL) والرباط الصليبي الخلفي (PCL):
يقعان داخل المفصل ويتحكمان في حركة الساق للأمام والخلف.
*
الرباط الجانبي الإنسي (MCL) والرباط الجانبي الوحشي (LCL):
يقعان على جانبي المفصل ويوفران الاستقرار الجانبي.
الأوتار (Tendons):
هي أنسجة قوية تربط العضلات بالعظام. في الركبة، يربط وتر الرضفة (Patellar Tendon) الرضفة بعظم الساق، بينما يربط وتر العضلة الرباعية (Quadriceps Tendon) العضلة الرباعية بالرضفة.
الغشاء الزليلي والسائل الزليلي (Synovial Membrane and Fluid):
يحيط بالمفصل غشاء رقيق يسمى الغشاء الزليلي، والذي ينتج سائلًا لزجًا يسمى السائل الزليلي. هذا السائل يعمل على:
*
تزييت المفصل:
يقلل الاحتكاك.
*
تغذية الغضروف:
يمد الغضروف بالمواد الغذائية الضرورية.
كيف تتطور خشونة الركبة
تتطور خشونة الركبة عندما يبدأ الغضروف المفصلي في التآكل والتلف. هذه العملية عادة ما تكون تدريجية وتمر بعدة مراحل:
- تلف الغضروف الأولي: يبدأ الغضروف في فقدان نعومته ومرونته، وتظهر عليه تشققات وتآكلات بسيطة.
- تآكل الغضروف: مع تفاقم الحالة، يصبح الغضروف أرق وأقل قدرة على امتصاص الصدمات، مما يزيد من احتكاك العظام.
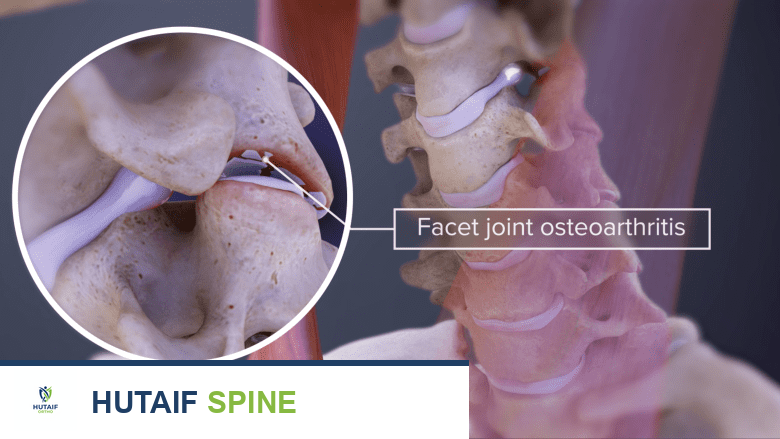
- تكوين النتوءات العظمية (Osteophytes): استجابةً لتلف الغضروف وزيادة الضغط، قد يحاول الجسم إصلاح الضرر عن طريق تكوين نتوءات عظمية صغيرة (زوائد عظمية) حول حواف المفصل. هذه النتوءات قد تسبب الألم وتحد من حركة المفصل.
- التهاب الغشاء الزليلي: قد يؤدي احتكاك العظام وتلف الغضروف إلى تهيج الغشاء الزليلي، مما يسبب التهابًا وزيادة في إنتاج السائل الزليلي، وينتج عنه تورم وألم.
- تضيق المسافة المفصلية: في المراحل المتقدمة، يختفي الغضروف تمامًا في بعض المناطق، مما يؤدي إلى احتكاك العظام مباشرة ببعضها البعض وتضيق المسافة بينها، وهو ما يظهر بوضوح في صور الأشعة السينية.
فهم هذه المكونات وكيفية تأثرها بالخشونة يساعد المرضى على تقدير أهمية التشخيص المبكر والتدخل العلاجي المناسب للحفاظ على وظيفة المفصل.

الأسباب وعوامل الخطر لخشونة الركبة
خشونة الركبة هي حالة معقدة لا تنجم عادة عن سبب واحد، بل هي نتيجة لتفاعل مجموعة من العوامل. بعض هذه العوامل يمكن التحكم فيها وتعديلها، بينما البعض الآخر لا يمكن ذلك. فهم هذه الأسباب وعوامل الخطر ضروري للوقاية والتدخل المبكر.
الأسباب الرئيسية لتآكل الغضروف
تتضمن الأسباب الرئيسية التي تؤدي إلى تلف الغضروف المفصلي وتطور خشونة الركبة ما يلي:
- التقدم في العمر: هذا هو السبب الأكثر شيوعًا. مع التقدم في العمر، يفقد الغضروف مرونته وقدرته على الإصلاح الذاتي، ويزداد تعرضه للتآكل مع الاستخدام المتكرر للمفصل على مر السنين.
- الإصابات السابقة في الركبة: أي إصابة سابقة في الركبة، مثل كسور العظام، تمزقات الأربطة (خاصة الرباط الصليبي الأمامي)، أو تمزقات الهلالات، يمكن أن تزيد بشكل كبير من خطر الإصابة بخشونة الركبة في وقت لاحق من الحياة. هذه الإصابات تغير ميكانيكا المفصل وتسرع من تآكل الغضروف.
- السمنة وزيادة الوزن: الوزن الزائد يضع ضغطًا هائلاً على مفاصل الركبة. كل كيلوغرام إضافي من وزن الجسم يترجم إلى عدة كيلوغرامات من الضغط على الركبتين أثناء المشي أو صعود الدرج. هذا الضغط الميكانيكي المتزايد يسرع من تآكل الغضروف.
- الإجهاد المتكرر على المفصل: بعض المهن التي تتطلب الوقوف لفترات طويلة، رفع الأثقال، أو الأنشطة الرياضية عالية التأثير التي تتضمن القفز والجري المتكرر، يمكن أن تزيد من الضغط على الركبة وتساهم في تآكل الغضروف بمرور الوقت.
- التشوهات الخلقية أو المكتسبة في مفصل الركبة: يمكن أن تؤدي التشوهات في محاذاة عظام الركبة (مثل تقوس الساقين للخارج "التقوس" أو للداخل "الركبة الروحاء") إلى توزيع غير متساوٍ للوزن على المفصل، مما يزيد الضغط على مناطق معينة ويسرع من تآكل الغضروف.
- الوراثة: تلعب العوامل الوراثية دورًا في تحديد مدى مقاومة الغضروف للتآكل وقدرته على الإصلاح. إذا كان هناك تاريخ عائلي لخشونة الركبة، فقد يكون الفرد أكثر عرضة للإصابة بها.
- الأمراض الاستقلابية والمناعية: بعض الحالات الطبية مثل داء السكري، داء ترسب الأصبغة الدموية (Hemochromatosis)، أو التهاب المفاصل الروماتويدي، يمكن أن تزيد من خطر الإصابة بخشونة الركبة الثانوية.

عوامل الخطر التي تزيد من احتمالية الإصابة
يمكن تصنيف عوامل الخطر إلى فئتين رئيسيتين:
الجدول 1: عوامل الخطر لخشونة الركبة
| عامل الخطر | الوصف | قابل للتعديل؟ |
|---|---|---|
| العمر | يزداد خطر الإصابة بشكل كبير بعد سن الأربعين والخمسين. | لا |
| الجنس | النساء أكثر عرضة للإصابة بخشونة الركبة من الرجال، خاصة بعد انقطاع الطمث، ربما بسبب الاختلافات الهرمونية أو التشريحية. | لا |
| السمنة | زيادة الوزن تضع ضغطًا ميكانيكيًا إضافيًا على الركبتين وتزيد من الالتهاب الجهازي. | نعم |
| الإصابات السابقة | تمزقات الأربطة، كسور الركبة، أو إصابات الغضروف الهلالي تزيد من خطر الإصابة بالخشونة لاحقًا. | لا (بعد الإصابة) |
| المهن والأنشطة | المهن التي تتطلب الانحناء المتكرر، القرفصاء، رفع الأثقال، أو الوقوف لفترات طويلة، وكذلك بعض الرياضات عالية التأثير. | نعم (تعديل النشاط) |
| الوراثة | وجود تاريخ عائلي لخشونة الركبة يزيد من احتمالية الإصابة. | لا |
| التشوهات الخلقية | مشاكل في محاذاة العظام حول الركبة منذ الولادة أو التي تتطور لاحقًا. | لا |
| الأمراض المزمنة | بعض الأمراض مثل السكري، النقرس، والتهاب المفاصل الروماتويدي يمكن أن تساهم في خشونة الركبة. | نعم (إدارة المرض) |
إن فهم هذه العوامل يمكّن الأفراد من اتخاذ خطوات استباقية للوقاية، مثل الحفاظ على وزن صحي، ممارسة التمارين الرياضية المناسبة، وحماية الركبتين من الإصابات. في حال وجود أي من عوامل الخطر هذه، يُنصح بالتشاور مع أخصائي مثل الأستاذ الدكتور محمد هطيف لتقييم المخاطر ووضع خطة وقائية.
الأعراض والعلامات الدالة على خشونة الركبة
تتطور أعراض خشونة الركبة عادة ببطء وتزداد سوءًا بمرور الوقت. يمكن أن تختلف شدة الأعراض من شخص لآخر، وقد لا تتناسب دائمًا مع درجة التلف الظاهر في صور الأشعة. من المهم التعرف على هذه الأعراض لطلب العناية الطبية في الوقت المناسب.
الأعراض المبكرة والمتوسطة
في المراحل الأولى والمتوسطة من خشونة الركبة، قد يلاحظ المرضى الأعراض التالية:
- الألم: هو العرض الأكثر شيوعًا. يبدأ الألم عادة بشكل خفيف ويزداد سوءًا مع النشاط، خاصة بعد فترات طويلة من الوقوف، المشي، صعود الدرج، أو حمل الأوزان. غالبًا ما يتحسن الألم مع الراحة. قد يكون الألم موضعيًا في جزء معين من الركبة أو ينتشر حول المفصل.
- التيبس (Stiffness): يشعر المريض بتيبس في الركبة، خاصة بعد فترات من عدم الحركة، مثل الاستيقاظ في الصباح أو بعد الجلوس لفترة طويلة. هذا التيبس غالبًا ما يتحسن خلال 30 دقيقة من بدء الحركة (يُعرف بـ "ظاهرة الجل").
- التورم الخفيف: قد يحدث تورم خفيف في الركبة بسبب تراكم السائل الزليلي الزائد استجابة للالتهاب أو الاحتكاك داخل المفصل.
- صوت طقطقة أو احتكاك (Crepitus): قد يسمع المريض أو يشعر بصوت طقطقة، فرقعة، أو احتكاك عند تحريك الركبة. هذا يحدث نتيجة لاحتكاك الأسطح الخشنة للعظام أو الغضاريف المتضررة.
- ضعف العضلات حول الركبة: مع الألم وصعوبة الحركة، قد يقل استخدام عضلات الفخذ والساق، مما يؤدي إلى ضعفها وضمورها بمرور الوقت.
- نقص المرونة: قد يجد المريض صعوبة في فرد الركبة بالكامل أو ثنيها بشكل كامل.
الأعراض المتقدمة وتأثيرها على الحياة اليومية
مع تقدم خشونة الركبة، تصبح الأعراض أكثر حدة وتأثيرًا على جودة الحياة:
- الألم الشديد والمستمر: يصبح الألم أكثر شدة وقد لا يزول حتى مع الراحة. قد يوقظ المريض من النوم ويؤثر بشكل كبير على الأنشطة اليومية البسيطة.
- تحديد كبير في نطاق الحركة: يصبح ثني وفرد الركبة صعبًا للغاية ومؤلمًا، مما يعيق المشي، الجلوس، الوقوف، وصعود السلالم.
- تشوه المفصل: في المراحل المتأخرة، قد يتغير شكل الركبة بشكل واضح، فتصبح الساقان متقوستين للخارج (تقوس الساقين) أو للداخل، نتيجة لتآكل الغضروف غير المتساوي وتغير محاذاة العظام.
- عدم الاستقرار في الركبة: قد يشعر المريض بأن الركبة "تتخلى عنه" أو "تتراجع" أثناء المشي، مما يزيد من خطر السقوط.
- التهاب مزمن وتورم: قد يصبح التورم والالتهاب أكثر استمرارية وشدة.
- تأثير على المشي (العرج): قد يطور المريض نمط مشي غير طبيعي (عرج) لتجنب الضغط على الركبة المؤلمة، مما قد يؤثر على مفاصل أخرى مثل الورك والعمود الفقري.
- صعوبة في أداء الأنشطة اليومية: يصبح ارتداء الملابس، الاستحمام، القيادة، وحتى المشي لمسافات قصيرة أمرًا مؤلمًا وصعبًا، مما يؤثر على الاستقلالية ونوعية الحياة بشكل عام.
إذا كنت تعاني من أي من هذه الأعراض، خاصة إذا كانت تؤثر على قدرتك على أداء الأنشطة اليومية، فمن الضروري استشارة طبيب متخصص في جراحة العظام مثل الأستاذ الدكتور محمد هطيف في صنعاء. التشخيص المبكر والتدخل العلاجي يمكن أن يبطئ من تقدم المرض ويحسن من جودة حياتك.
التشخيص الدقيق لخشونة الركبة
يعتمد التشخيص الدقيق لخشونة الركبة على مجموعة من الخطوات المنهجية التي تشمل الفحص السريري، مراجعة التاريخ الطبي للمريض، والفحوصات التصويرية والمخبرية. يهدف التشخيص إلى تأكيد وجود خشونة الركبة، تحديد شدتها، واستبعاد الحالات الأخرى التي قد تسبب أعراضًا مشابهة.
الفحص السريري وتقييم الحالة
عند زيارتك للأستاذ الدكتور محمد هطيف، سيبدأ بتقييم شامل يتضمن:
- التاريخ الطبي المفصل: سيقوم الدكتور بسؤالك عن الأعراض التي تعاني منها (مثل الألم، التيبس، التورم)، متى بدأت، ما الذي يجعلها أسوأ أو أفضل، ومدى تأثيرها على أنشطتك اليومية. سيسأل أيضًا عن أي إصابات سابقة في الركبة، تاريخك الطبي العام، الأدوية التي تتناولها، والتاريخ العائلي لأمراض المفاصل.
-
الفحص البدني للركبة:
سيقوم الدكتور محمد هطيف بفحص ركبتك بعناية لتقييم ما يلي:
- الألم عند الجس: تحديد المناطق المؤلمة عند لمس الركبة.
- نطاق حركة المفصل: قياس مدى قدرتك على ثني وفرد الركبة.
- التورم والالتهاب: البحث عن علامات التورم أو الاحمرار أو الدفء حول المفصل.
- الاستقرار: تقييم مدى ثبات الركبة عن طريق اختبارات معينة للأربطة.
- الاحتكاك أو الطقطقة: ملاحظة أي أصوات أو إحساس بالاحتكاك عند تحريك الركبة.
- قوة العضلات: تقييم قوة العضلات المحيطة بالركبة.
- نمط المشي (المشية): ملاحظة كيفية مشيك وما إذا كان هناك أي عرج أو تغيير في نمط المشي الطبيعي.
- تشوهات المفصل: البحث عن أي تغييرات في محاذاة الركبة.
الفحوصات التصويرية والمخبرية
بعد الفحص السريري، قد يطلب الدكتور محمد هطيف بعض الفحوصات الإضافية لتأكيد التشخيص وتقييم شدة الخشونة:
-
الأشعة السينية (X-rays):
- تُعد الأشعة السينية هي الأداة التصويرية الأكثر شيوعًا وفعالية لتشخيص خشونة الركبة.
- يمكنها إظهار تضيق المسافة المفصلية (مؤشر على تآكل الغضروف)، وتكوين النتوءات العظمية (الزوائد العظمية)، وتصلب العظم تحت الغضروف (Subchondral Sclerosis).
- تُؤخذ الأشعة عادةً في وضع الوقوف لتحاكي وضع تحمل الوزن على الركبة، مما يعطي صورة أوضح لمدى تضيق المسافة المفصلية.
-
التصوير بالرنين المغناطيسي (MRI):
- على الرغم من أن الأشعة السينية كافية لتشخيص معظم حالات خشونة الركبة، إلا أن التصوير بالرنين المغناطيسي قد يُطلب في بعض الحالات.
- يوفر التصوير بالرنين المغناطيسي صورًا أكثر تفصيلاً للأنسجة الرخوة مثل الغضاريف، الأربطة، الأوتار، والهلالات.
- يمكن أن يكون مفيدًا لاستبعاد أسباب أخرى للألم (مثل تمزقات الهلالات أو الأربطة) أو لتقييم مدى تلف الغضروف بشكل أدق في المراحل المبكرة.
-
الفحوصات المخبرية (تحاليل الدم):
- لا توجد تحاليل دم محددة لتشخيص خشونة الركبة مباشرة.
-
ومع ذلك، قد تُجرى تحاليل الدم لاستبعاد أنواع أخرى من التهاب المفاصل، مثل التهاب المفاصل الروماتويدي أو النقرس، والتي يمكن أن تسبب أعراضًا مشابهة. قد تشمل هذه التحاليل:
- سرعة ترسب الدم (ESR) والبروتين المتفاعل C (CRP) لتقييم الالتهاب.
- عامل الروماتويد (RF) والأجسام المضادة للنواة (ANA) لاستبعاد أمراض المناعة الذاتية.
- مستوى حمض اليوريك لاستبعاد النقرس.
-
تحليل السائل الزليلي (Joint Fluid Analysis):
- في بعض الحالات، قد يقوم الدكتور بسحب عينة من السائل داخل المفصل (بزل المفصل) لتحليلها.
- يمكن أن يساعد هذا التحليل في استبعاد العدوى، النقرس، أو أنواع أخرى من التهاب المفاصل عن طريق فحص خلايا الدم البيضاء، بلورات حمض اليوريك، أو البكتيريا في السائل.
من خلال هذه الفحوصات المتكاملة، يتمكن الأستاذ الدكتور محمد هطيف من وضع تشخيص دقيق وتحديد أفضل خطة علاجية مخصصة لحالتك.
خيارات العلاج المتاحة لخشونة الركبة
يهدف علاج خشونة الركبة إلى تخفيف الألم، تحسين وظيفة المفصل، إبطاء تقدم المرض، وتحسين جودة حياة المريض. تتنوع خيارات العلاج من التحفظية غير الجراحية إلى التدخلات الجراحية المتقدمة، ويتم اختيار الخيار الأنسب بناءً على شدة الحالة، عمر المريض، مستوى نشاطه، وصحته العامة.
العلاج التحفظي غير الجراحي
يُعد العلاج التحفظي الخط الأول لمعظم حالات خشونة الركبة، خاصة في المراحل المبكرة والمتوسطة.
-
تعديلات نمط الحياة:
- فقدان الوزن: يُعد تقليل الوزن الزائد أحد أهم التدخلات. حتى فقدان كمية قليلة من الوزن يمكن أن يقلل بشكل كبير من الضغط على الركبتين ويخفف الألم.
- تعديل الأنشطة: تجنب الأنشطة التي تزيد من الضغط على الركبة المؤلمة، مثل الجري لمسافات طويلة، القفز، أو صعود ونزول الدرج بشكل مفرط. استبدلها بأنشطة منخفضة التأثير مثل المشي، السباحة، أو ركوب الدراجات.
- الراحة: توفير فترات راحة منتظمة للمفصل.
-
العلاج الطبيعي والتمارين الرياضية:
- يُعد العلاج الطبيعي جزءًا أساسيًا
خشونة الركبة وتمزق الأربطة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات منظار الركبة والمفاصل الصناعية.
مواضيع أخرى قد تهمك