تشريح العصب الوركي: دليل شامل من الأستاذ الدكتور محمد هطيف في صنعاء
الخلاصة الطبية السريعة: العصب الوركي هو أطول وأكبر عصب في جسم الإنسان، يمتد من أسفل الظهر إلى القدم ويتحكم في حركة وإحساس الساق. يتعامل الأستاذ الدكتور محمد هطيف في صنعاء بخبرة عالية مع تشخيص وعلاج مشاكل العصب الوركي، بما في ذلك عرق النسا، لتقديم رعاية شاملة.
مقدمة عن العصب الوركي وأهميته
يُعد العصب الوركي، المعروف أيضًا باسم "عرق النسا"، أحد أهم وأكبر الأعصاب في جسم الإنسان، إن لم يكن الأكبر على الإطلاق. يمتد هذا العصب الحيوي من منطقة أسفل الظهر، مرورًا بالأرداف والفخذ، وصولًا إلى القدم، ويلعب دورًا محوريًا في تمكين الحركة والإحساس في الأطراف السفلية. تخيل أن قدرتك على المشي، الركض، الصعود، وحتى الوقوف تعتمد بشكل كبير على صحة وسلامة هذا العصب.
بالنظر إلى أهميته القصوى، فإن أي خلل أو ضغط على العصب الوركي يمكن أن يؤدي إلى مجموعة واسعة من الأعراض المؤلمة والمحددة للحركة، والتي تُعرف مجتمعة باسم "عرق النسا". هذه الحالة ليست مجرد ألم عابر، بل يمكن أن تكون منهكة وتؤثر بشكل كبير على جودة حياة الفرد.
في هذا الدليل الشامل، سنتعمق في فهم تشريح العصب الوركي المعقد، من منشأه وتفرعاته إلى إمداده الدموي والاختلافات التشريحية المحتملة. سنتناول أيضًا الأسباب الشائعة لألم العصب الوركي (عرق النسا)، وكيفية تشخيصه، وأحدث خيارات العلاج المتاحة. بصفتنا روادًا في جراحة العظام والعمود الفقري، نؤكد على أهمية الفهم الدقيق لهذه الحالة لتقديم أفضل رعاية ممكنة.
يفتخر الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والعمود الفقري في صنعاء، بتقديم خبرته الواسعة والعميقة في التعامل مع حالات العصب الوركي وعرق النسا. بفضل سنوات من الممارسة والبحث، أصبح الدكتور هطيف مرجعًا رئيسيًا في اليمن في تشخيص وعلاج هذه الحالات، ملتزمًا بتوفير أحدث التقنيات وأكثرها فعالية لضمان تعافي المرضى وعودتهم إلى حياتهم الطبيعية بأسرع وقت ممكن وبأقل قدر من الألم. إن فهمك لتشريح هذا العصب الحيوي هو الخطوة الأولى نحو فهم حالتك والبحث عن العلاج المناسب.
التشريح المفصل للعصب الوركي
يُعد العصب الوركي تحفة معمارية طبيعية في جسم الإنسان، فهو ليس فقط الأطول والأكثر سمكًا، بل هو أيضًا شبكة معقدة من الألياف الحسية والحركية التي تغذي الجزء الأكبر من الطرف السفلي. يتطلب فهم آلام عرق النسا فهمًا دقيقًا لتشريح هذا العصب ومساره.
منشأ العصب الوركي ومساره المعقد
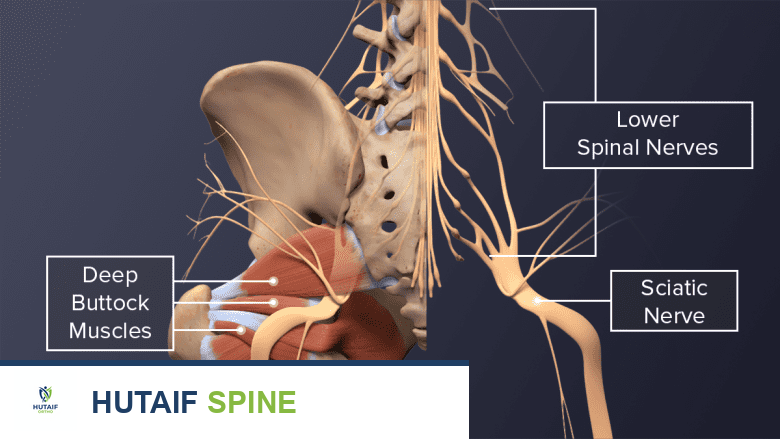
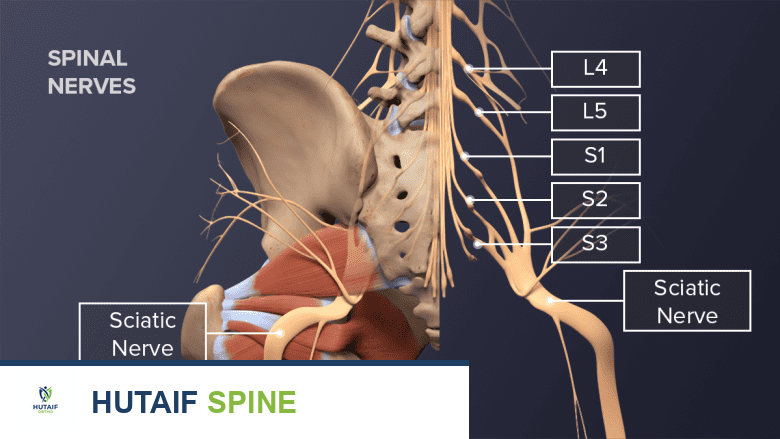
يتكون العصب الوركي من مجموعة من جذور الأعصاب الشوكية التي تخرج من الجزء السفلي من العمود الفقري، تحديدًا من الفقرات القطنية (L4 و L5) والعجزية (S1 و S2 و S3). تتجمع هذه الجذور العصبية الخمسة معًا لتشكل عصبًا واحدًا كبيرًا وسميكًا داخل منطقة الأرداف العميقة، بالقرب من السطح الأمامي للعضلة الكمثرية. هذه الأعصاب الشوكية تنتمي إلى مجموعة أكبر من الأعصاب في أسفل العمود الفقري تُعرف باسم الضفيرة القطنية العجزية.

يتكون العصب الوركي في الجزء السفلي من العمود الفقري من مجموعة من الأعصاب الشوكية من L4 إلى S3.
بعد تشكله، يبدأ العصب الوركي رحلته الطويلة والمعقدة:
*
في الحوض:
يخرج العصب الوركي والعديد من الأعصاب والأوعية الدموية المحيطة به عبر فتحة تُسمى الثقبة الوركية الكبرى (الشق الوركي). تقع هذه الفتحة عميقًا في الأرداف، أسفل العضلة الكمثرية مباشرة.
*
على طول الأرداف والفخذ:
بعد خروجه من الثقبة الوركية الكبرى، يستقر العصب الوركي على الجزء الخلفي من عظم الإسك (عظم الورك المنحني في قاعدة الحوض). ثم يتجه إلى الأسفل ويمر أسفل وبجانب العضلة الألوية الكبرى (gluteus maximus) في الأرداف. يواصل العصب نزوله بعبور خلف مجموعة من العضلات العميقة في مفصل الورك.
*
في الفخذ:
عند الحافة السفلية للعضلة الألوية الكبرى، يصل العصب إلى الجزء الخلفي من الفخذ العلوي. يقع العصب عميقًا داخل الفخذ، مغطى بالعضلة الكبيرة في الفخذ، والتي تُسمى العضلة ذات الرأسين الفخذية (biceps femoris).
*
نحو الركبة:
يتقدم العصب الوركي بعد ذلك إلى الأسفل بين العضلات المتصلة في الفخذ. ويحيط به غمد دهني طويل واحد يمتد من الحوض إلى الركبة. عند الركبة، ينقسم العصب إلى فرعين رئيسيين.
حجم العصب الوركي وطوله
يتميز العصب الوركي بكونه أضخم وأطول عصب في الجسم البشري، مما يجعله فريدًا في خصائصه التشريحية:
*
الحجم:
في نقطة منشأه في الأرداف، يكون العصب الوركي على شكل شريط مسطح يبلغ ارتفاعه حوالي 5 مم وعرضه من 10 مم إلى 15 مم. ومع استمراره في النزول إلى الساق، يتخذ العصب شكلًا أكثر استدارة. في الجزء الأكثر سمكًا، يبلغ قطر العصب حوالي 2 سم، وهو ما يعادل تقريبًا محيط عملة معدنية صغيرة.
*
الطول:
يمتد العصب الوركي من قاعدة العمود الفقري إلى القدم، مما يجعله أطول عصب في الجسم. هذا الطول يفسر قدرته على إمداد معظم مناطق الفخذ والساق والقدم بالإحساس والحركة.
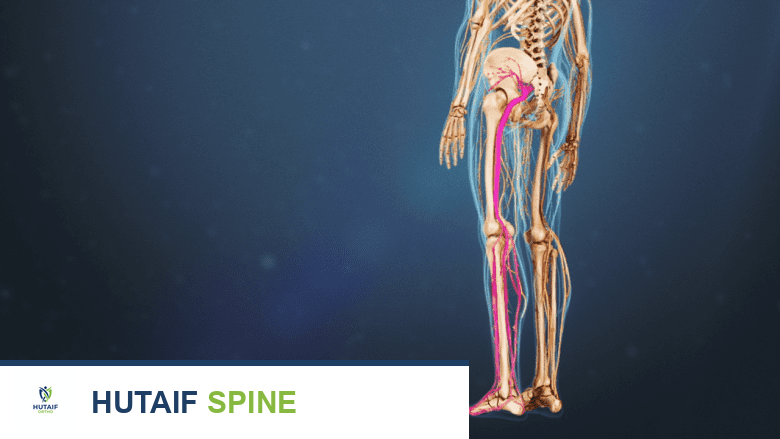
العصب الوركي هو أطول عصب في الجسم.
الوظيفة الرئيسية للعصب الوركي هي توفير الإمداد العصبي (الحسي والحركي) لمعظم الأطراف السفلية. كونه عصبًا مختلطًا (يحتوي على ألياف حسية وحركية)، فإنه يتيح مجموعة واسعة من الوظائف مثل المشي، الجري، التسلق، رفع الأثقال، والوقوف، بالإضافة إلى توفير الإحساس في هذه المناطق.
تفرعات العصب الوركي
ينقسم العصب الوركي إلى فرعين رئيسيين بالقرب من الجزء الخلفي من الركبة، في نقطة تُسمى الحفرة المأبضية (popliteal fossa). هذه الحفرة هي مساحة على شكل معين تعمل كممر للأوعية الدموية والأعصاب في الساق، وتقع أعلى قليلاً من ثنية المفصل في الجزء الخلفي من الركبة.
التفرعات الرئيسية
عند الحفرة المأبضية، ينقسم العصب الوركي إلى:
*
العصب الظنبوبي (Tibial nerve):
يستمر هذا العصب في النزول على طول الجزء الخلفي من الساق إلى الكعب وباطن القدم.
*
العصب الشظوي المشترك (Common peroneal nerve أو common fibular nerve):
يتجه هذا العصب جانبيًا على طول الجزء الخارجي من الركبة إلى الحافة الخارجية للجزء السفلي من الساق والقدم.
كلا هذين العصبين ينتهيان في النهاية إلى أعصاب حسية صغيرة في الساق تُسمى الأعصاب الساقية (sural nerves)، والتي تغذي الجانب الخارجي لكل قدم بالإحساس.
التفرعات الأصغر (الجانبية)
على طول مساره، يعطي العصب الوركي تفرعات أصغر تُسمى "الفروع الجانبية" (collaterals)، والتي تشمل:
*
الفروع العضلية للعصب الوركي:
هذه الفروع تغذي عضلات الفخذ، بما في ذلك مجموعة أوتار الركبة (hamstring group) في الجزء الخلفي من الفخذ، وعضلات المقربة الكبيرة (adductor magnus muscles) على طول الجزء الداخلي من الفخذ. كما تغذي فروع صغيرة أخرى عضلات الساق والقدم.
*
الفروع المفصلية للعصب الوركي:
تغذي هذه الفروع الجزء الخلفي من مفصل الورك والجزء الخلفي والجانبي من مفصل الركبة.
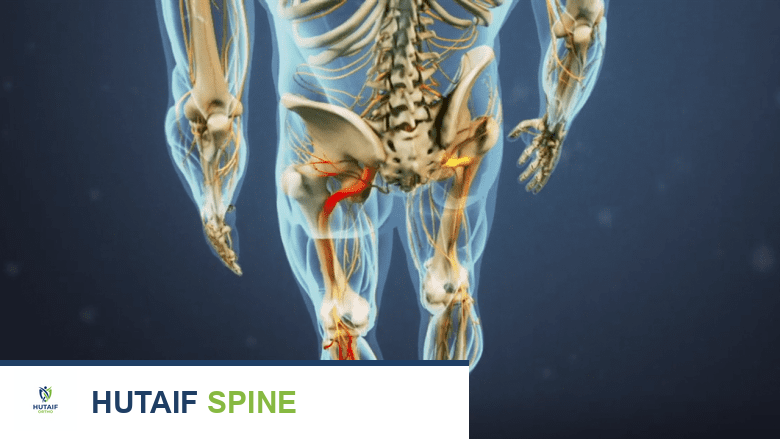
العصب الوركي يعطي فروعًا أصغر تُسمى الفروع الجانبية.
من المهم ملاحظة أن العصب الوركي نفسه لا يغذي أي بنية في الأرداف بشكل مباشر، ولكن الألم قد ينتقل إلى هذه المنطقة عندما يكون العصب الوركي مصابًا أو مضغوطًا.
الإمداد الدموي للعصب الوركي
يُعد الإمداد الدموي الكافي أمرًا حيويًا لوظيفة أي عصب، والعصب الوركي ليس استثناءً. يتم تسهيل توصيل العناصر الغذائية والأكسجين إلى العصب الوركي من خلال نظام واسع من الأوعية الدموية، والتي تساهم في وظيفة العصب. يمكن أن يؤدي انقطاع تدفق الدم إلى هذا العصب إلى الألم والخلل الوظيفي.
يتلقى العصب الوركي وتفرعاته إمدادهم الدموي من مصدرين رئيسيين:
*
النظام الخارجي (Extrinsic system):
يتكون هذا النظام من مساهمات من الشرايين والأوردة القريبة التي تغذي العصب من الخارج.
*
النظام الداخلي (Intrinsic system):
يشمل هذا النظام الشرايين والأوردة التي تسير على طول العصب وتكون مغروسة بعمق في غمد من النسيج الضام يغلف العصب (epineurium).
تتصل الأنظمة الخارجية والداخلية في نقاط تلاقي مختلفة. إن تدفق الدم داخل نظام الأوعية الدموية للعصب متغير للغاية ويتكون من العديد من الشبكات الأصغر. قد يتأثر الإمداد الدموي الداخلي بحالات مثل مرض السكري، مما يساهم في ظهور الأعراض المرتبطة بالاعتلال العصبي السكري.
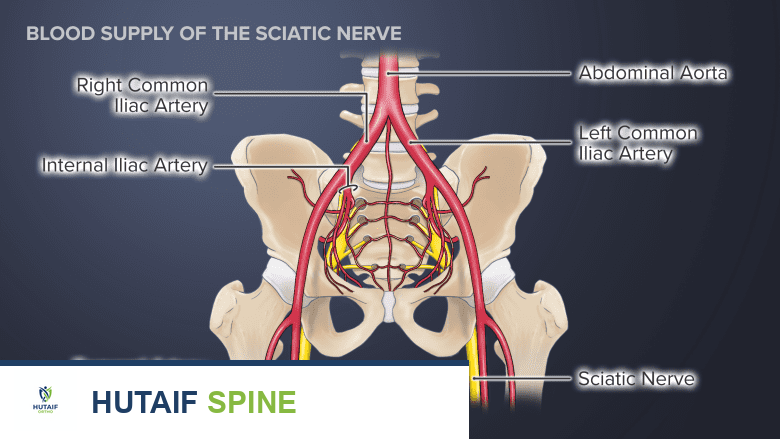
شبكة واسعة من الأوعية الدموية تغذي العصب الوركي.
الاختلافات التشريحية للعصب الوركي
على الرغم من أن هناك نمطًا تشريحيًا شائعًا للعصب الوركي، إلا أن الدراسات تشير إلى أن حوالي 16% من السكان قد يمتلكون اختلافات في التركيب التشريحي للعصب الوركي. بينما تُعتبر هذه الاختلافات طبيعية، إلا أنها قد تزيد من خطر الإصابة بألم عرق النسا نتيجة للانحصار، الانحباس، أو تهيج جذر العصب.
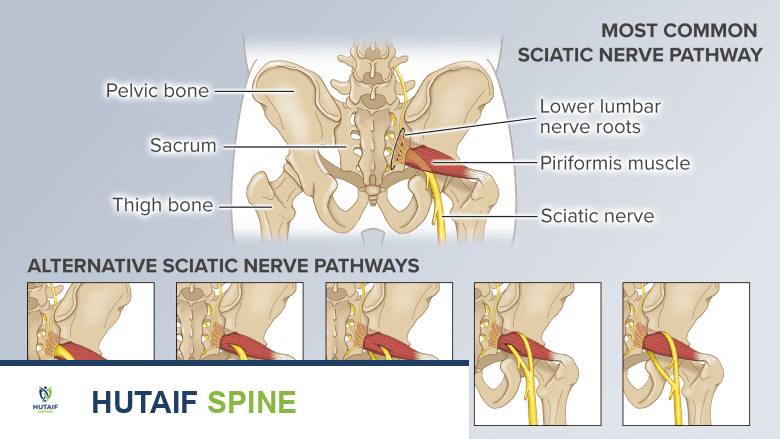
مسارات مختلفة للعصب الوركي في الحوض.
تُعد الاختلافات النموذجية في تشريح العصب الوركي كما يلي:
*
الانقسام فوق العضلة الكمثرية:
ينقسم العصب الوركي فوق العضلة الكمثرية؛ يمر جزء منه عبر العضلة الكمثرية، بينما يغادر الجزء الآخر الحوض أسفل العضلة. هذا النوع هو الأكثر شيوعًا بين الاختلافات.
*
الانقسام فوق العضلة الكمثرية مع مسار مختلف:
ينقسم العصب الوركي فوق العضلة الكمثرية؛ يمر جزء منه عبر العضلة الكمثرية، بينما يغادر الجزء الآخر منطقة الحوض فوق العضلة.
*
الانقسام مع مسار أمامي وخلفي:
ينقسم العصب الوركي فوق العضلة الكمثرية، يسير جزء منه أمامها، بينما يسير الجزء الآخر خلفها.
*
عصب وركي غير منقسم يمر عبر العضلة الكمثرية:
يخرج العصب الوركي غير المنقسم بأكمله عبر العضلة الكمثرية.
*
عصب وركي غير منقسم يخرج من خلف الجزء العلوي من العضلة الكمثرية:
يخرج العصب الوركي غير المنقسم من خلف الجزء العلوي من العضلة الكمثرية.
في الحالات المذكورة أعلاه حيث ينقسم العصب الوركي، يندمج كلا الجزأين من العصب مرة أخرى على الفور ويستمران في مسارهما إلى الأسفل كعصب واحد.
في حوالي 10% من السكان، قد ينقسم العصب على مستوى أعلى من الحفرة المأبضية ولكنه لا يندمج بعد ذلك ويستمر في مساره كفرعين منفصلين (قد لا يعتبر بعض الباحثين هذا الاحتمال اختلافًا تشريحيًا). هذه الاختلافات التشريحية يمكن أن تؤثر على كيفية ظهور الأعراض وتتطلب دقة في التشخيص والعلاج.
الأسباب وعوامل الخطر لآلام العصب الوركي (عرق النسا)
تنشأ آلام العصب الوركي، أو ما يُعرف بعرق النسا، عندما يتعرض العصب الوركي للضغط، التهيج، أو الانحصار في أي نقطة على طول مساره. نظرًا لطول العصب وامتداده، هناك العديد من الأسباب المحتملة لهذه الحالة المؤلمة.
الأسباب الشائعة لضغط العصب الوركي
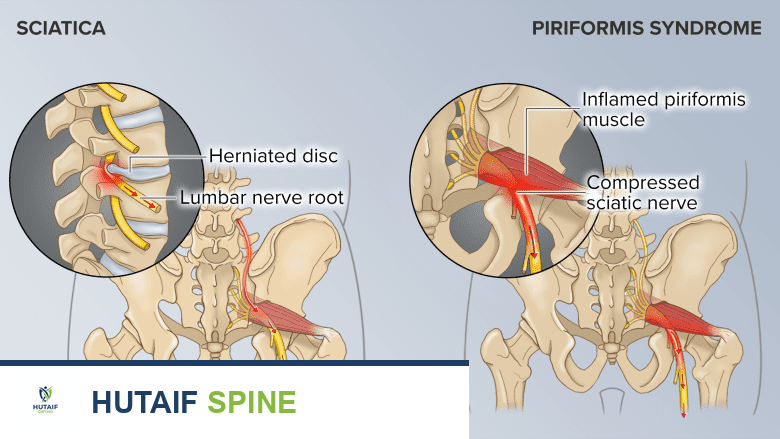
- الانزلاق الغضروفي (Herniated Disc): يُعد الانزلاق الغضروفي في العمود الفقري القطني السبب الأكثر شيوعًا لعرق النسا. يحدث ذلك عندما يبرز الجزء الداخلي الهلامي للقرص بين الفقرات (النواة اللبية) من خلال تمزق في الطبقة الخارجية الصلبة (الحلقة الليفية)، مما يضغط مباشرة على جذور الأعصاب الوركية عند خروجها من العمود الفقري.
- تضيق القناة الشوكية (Spinal Stenosis): هو تضيق في القناة الشوكية التي تمر عبرها الأعصاب، مما يضغط على الحبل الشوكي أو جذور الأعصاب الوركية. يحدث هذا غالبًا بسبب التغيرات المرتبطة بالعمر مثل تضخم الأربطة، نمو النتوءات العظمية (النتوءات العظمية)، أو الانزلاق الغضروفي.
- متلازمة الكمثرية (Piriformis Syndrome): تحدث هذه المتلازمة عندما تضغط العضلة الكمثرية، وهي عضلة صغيرة تقع عميقًا في الأرداف، على العصب الوركي. يمكن أن يحدث هذا بسبب تشنج العضلة، إصابتها، أو في حالات الاختلافات التشريحية حيث يمر العصب الوركي عبر العضلة بدلاً من أسفلها.
- الانزلاق الفقاري (Spondylolisthesis): هي حالة تنزلق فيها فقرة من العمود الفقري إلى الأمام فوق الفقرة التي تحتها، مما قد يضغط على جذور الأعصاب الوركية.
- إصابات العمود الفقري أو الحوض: يمكن أن تؤدي الكسور، التمزقات، أو الإصابات الأخرى في منطقة العمود الفقري السفلي أو الحوض إلى تلف أو ضغط على العصب الوركي.
- أورام العمود الفقري: في حالات نادرة، يمكن أن تضغط الأورام التي تنمو داخل أو حول العمود الفقري على العصب الوركي وتسبب أعراض عرق النسا.
- الحمل: يمكن أن يؤدي وزن الجنين المتزايد والضغط الذي يمارسه على العمود الفقري والأعصاب، بالإضافة إلى التغيرات الهرمونية التي تسبب ارتخاء الأربطة، إلى تهيج العصب الوركي لدى بعض النساء الحوامل.
- العدوى: يمكن أن تسبب بعض أنواع العدوى، خاصة تلك التي تؤثر على العمود الفقري، التهابًا وضغطًا على العصب الوركي.
عوامل الخطر التي تزيد من احتمالية الإصابة بعرق النسا
بالإضافة إلى الأسباب المباشرة، هناك عدة عوامل قد تزيد من خطر إصابة الشخص بعرق النسا:
*
العمر:
تزداد احتمالية الإصابة بالانزلاق الغضروفي وتضيق القناة الشوكية مع التقدم في العمر.
*
المهنة:
الوظائف التي تتطلب رفع الأحمال الثقيلة، الجلوس لفترات طويلة، أو الحركات الدورانية للظهر قد تزيد من خطر الإصابة بمشاكل الظهر التي تؤدي إلى عرق النسا.
*
السكري:
يمكن أن يؤثر مرض السكري على الأعصاب (اعتلال الأعصاب السكري)، مما يزيد من خطر تلف العصب الوركي.
*
السمنة:
يمكن أن يضع الوزن الزائد ضغطًا إضافيًا على العمود الفقري، مما يزيد من خطر الانزلاق الغضروفي ومشاكل الظهر الأخرى.
*
نمط الحياة الخامل:
قلة النشاط البدني وعدم ممارسة التمارين الرياضية بانتظام يمكن أن يؤدي إلى ضعف عضلات الظهر والبطن، مما يقلل من الدعم للعمود الفقري.
*
التدخين:
يُعتقد أن التدخين يقلل من تدفق الدم إلى الأقراص الفقرية، مما يزيد من خطر تلفها وانزلاقها.
يُولي الأستاذ الدكتور محمد هطيف في صنعاء اهتمامًا خاصًا بتقييم جميع هذه الأسباب وعوامل الخطر عند تشخيص حالات عرق النسا، لضمان وضع خطة علاجية شاملة ومخصصة لكل مريض.
الأعراض الشائعة لآلام العصب الوركي (عرق النسا)
تتنوع أعراض عرق النسا بشكل كبير من شخص لآخر، اعتمادًا على موقع وشدة الضغط أو الالتهاب على العصب الوركي. ومع ذلك، هناك مجموعة من الأعراض الشائعة التي تميز هذه الحالة. عندما يكون العصب الوركي سليمًا، فإنه يكون محميًا جيدًا بالقرب من منشأه بواسطة عضلات الأرداف ولا يمكن الشعور به بلمس الجلد أو الضغط عليه. ولكن عندما يتعرض العصب للخلل، قد تشعر الساق بالتصلب وعدم المرونة أثناء الحركات.
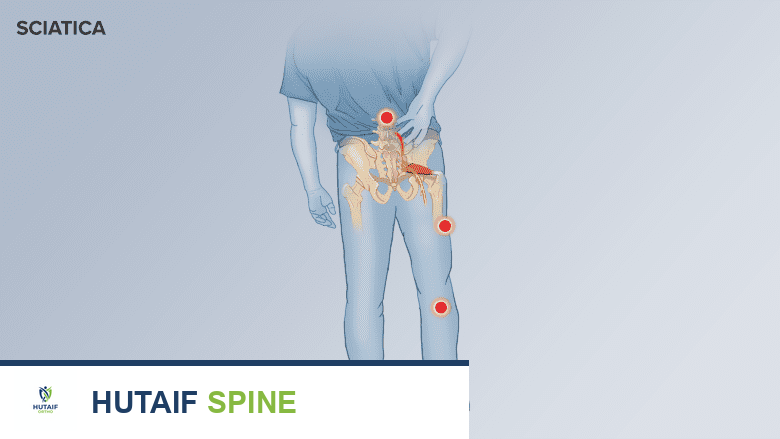
توزيع ألم العصب الوركي.
العلامات والأعراض الرئيسية لعرق النسا
-
الألم:
هو العرض الأكثر شيوعًا. عادة ما يبدأ الألم في أسفل الظهر أو الأرداف ويمتد إلى الجزء الخلفي من الفخذ والساق، وقد يصل إلى القدم والأصابع. غالبًا ما يكون الألم:
- أحادي الجانب: يؤثر عادة على جانب واحد فقط من الجسم.
- حارق أو لاذع: يوصف غالبًا بأنه حرقان، وخز، أو ألم كهربائي حاد.
- متفاوت الشدة: يمكن أن يكون خفيفًا ومزعجًا أو شديدًا وموهنًا.
- يزداد سوءًا مع بعض الحركات: قد يزداد الألم سوءًا عند السعال، العطس، الجلوس لفترات طويلة، أو الانحناء.
- التنميل أو الخدر (Numbness): يمكن أن يشعر المريض بالتنميل أو فقدان الإحساس في أجزاء من الساق أو القدم التي يغذيها العصب الوركي.
- الوخز أو "الدبابيس والإبر" (Tingling): إحساس بالوخز أو "الدبابيس والإبر" في الساق أو القدم، والذي غالبًا ما يوصف بأنه شعور غير مريح.
- الضعف العضلي (Muscle Weakness): قد يعاني المريض من ضعف في عضلات الساق أو القدم، مما يؤثر على القدرة على المشي، رفع القدم (تدلي القدم)، أو الوقوف على أطراف الأصابع.
- صعوبة الحركة: قد يجد المريض صعوبة في تحريك الساق أو القدم المتأثرة بسبب الألم أو الضعف.
- ألم ينتشر إلى مناطق أخرى: على الرغم من أن العصب الوركي لا يغذي الأرداف مباشرة، إلا أن الألم قد ينتشر إلى هذه المنطقة عندما يكون العصب مصابًا.
الفروق بين اعتلال الجذور القطنية والاعتلال العصبي الوركي
من المهم التمييز بين نوعين من مشاكل العصب الوركي:
*
اعتلال الجذور القطنية (Lumbar Radiculopathy):
تُعرف هذه الحالة بشكل شائع باسم عرق النسا، وتحدث عندما تتأثر جذور الأعصاب الوركية عند منشأها في العمود الفقري القطني (أسفل الظهر). تكون الأعراض عادةً في المناطق التي يغذيها جذر العصب المضغوط.
*
الاعتلال العصبي الوركي (Sciatic Neuropathy):
تحدث هذه الحالة عندما يتأثر جسم العصب الوركي على طول مساره في الفخذ، الساق، أو القدم. تكون الأعراض في هذه الحالة محصورة في المناطق التي يغذيها الجزء المتأثر من العصب.
في حالات نادرة، قد تتأثر كلتا الساقين. إن ظهور أي من هذه الأعراض يتطلب تقييمًا طبيًا دقيقًا. الأستاذ الدكتور محمد هطيف في صنعاء يتمتع بخبرة واسعة في تحديد السبب الدقيق لأعراض عرق النسا وتوجيه المرضى نحو التشخيص والعلاج الأمثل.
تشخيص آلام العصب الوركي
يُعد التشخيص الدقيق لآلام العصب الوركي (عرق النسا) أمرًا بالغ الأهمية لتحديد السبب الكامن وراء الأعراض ووضع خطة علاج فعالة. يعتمد التشخيص على مجموعة شاملة من التقييمات السريرية والتصويرية.
التقييم السريري الشامل
يبدأ التشخيص عادةً بمقابلة مفصلة مع المريض وفحص بدني دقيق يقوم به الأستاذ الدكتور محمد هطيف.
1.
التاريخ الطبي للمريض:
يسأل الدكتور هطيف عن:
* طبيعة الألم (حارق، وخز، حاد، خفيف).
* موقع الألم وانتشاره (هل يمتد إلى الساق أو القدم؟).
* متى بدأ الألم؟ وما الذي يزيده سوءًا أو يحسنه؟
* هل هناك أي تنميل، وخز، أو ضعف في الساق؟
* التاريخ المرضي السابق، بما في ذلك أي إصابات سابقة في الظهر أو القدم، أو حالات طبية مثل السكري.
* نمط الحياة والمهنة.
2.
الفحص البدني:
يتضمن الفحص البدني عدة جوانب لتقييم وظيفة العصب الوركي:
*
ملاحظة وضعية المريض وحركته:
لتقييم أي انحرافات أو قيود في الحركة.
*
جس العمود الفقري والأرداف:
للبحث عن نقاط الألم أو التشنج العضلي.
*
اختبار قوة العضلات:
لتقييم أي ضعف في عضلات الساق والقدم.
*
اختبار ردود الأفعال (Reflexes):
فحص ردود الأفعال في الركبة والكاحل لتقييم سلامة الأعصاب.
*
اختبار الإحساس:
اختبار الإحساس باللمس، الألم، والحرارة في الساق والقدم.
*
اختبار رفع الساق المستقيمة (Straight Leg Raise Test):
يعتبر هذا الاختبار حاسمًا في تشخيص عرق النسا. يُطلب من المريض الاستلقاء على ظهره، ثم يقوم الطبيب برفع الساق المصابة بشكل مستقيم. إذا تسبب هذا في ألم يمتد إلى الساق أسفل الركبة، فهذا يشير بقوة إلى ضغط على العصب الوركي.
*
مناورات أخرى:
مثل اختبارات الانحناء للأمام أو الخلف أو الجانبي لتقييم تأثيرها على الأعراض.
الفحوصات التصويرية والتشخيصية
بعد التقييم السريري، قد يطلب الدكتور هطيف فحوصات تصويرية لتأكيد التشخيص وتحديد السبب الدقيق لضغط العصب الوركي:
1.
الأشعة السينية (X-rays):
يمكن أن تكشف الأشعة السينية عن التغيرات العظمية في العمود الفقري، مثل التهاب المفاصل، النتوءات العظمية، أو الانزلاق الفقاري، ولكنها لا تظهر الأنسجة الرخوة مثل الأقراص أو الأعصاب.
2.
التصوير بالرنين المغناطيسي (MRI):
يُعد التصوير بالرنين المغناطيسي هو الاختبار التصويري الأكثر فعالية لتشخيص عرق النسا. يوفر صورًا مفصلة للأنسجة الرخوة، بما في ذلك الأقراص الفقرية، الأربطة، الحبل الشوكي، وجذور الأعصاب. يمكنه تحديد الانزلاق الغضروفي، تضيق القناة الشوكية، الأورام، أو أي ضغط آخر على العصب الوركي.
3.
التصوير المقطعي المحوسب (CT Scan):
قد يُستخدم التصوير المقطعي المحوسب في حال عدم إمكانية إجراء التصوير بالرنين المغناطيسي، أو في حالات معينة لتقييم البنى العظمية بشكل أفضل.
4.
تخطيط كهربية العضل ودراسات توصيل الأعصاب (EMG and Nerve Conduction Studies):
تُستخدم هذه الاختبارات لتقييم النشاط الكهربائي للعضلات والأعصاب. يمكنها المساعدة في تحديد ما إذا كان هناك تلف في الأعصاب، ومدى شدته، وما إذا كان يؤثر على جذور الأعصاب أو العصب الوركي نفسه.
5.
حقن تشخيصية:
في بعض الحالات، قد يتم إجراء حقن تشخيصية (مثل حقن الستيرويد فوق الجافية) لتحديد مصدر الألم بدقة. إذا قل الألم بشكل كبير بعد الحقن في منطقة معينة، فهذا يشير إلى أن تلك المنطقة هي مصدر المشكلة.
يحرص الأستاذ الدكتور محمد هطيف على استخدام أحدث التقنيات التشخيصية لتقديم تشخيص دقيق وشامل، وهو ما يُعد حجر الزاوية في خطة العلاج الناجحة لمرضى عرق النسا في صنعاء.
خيارات علاج عرق النسا
بعد التشخيص الدقيق، يضع الأستاذ الدكتور محمد هطيف خطة علاجية مخصصة لكل مريض، مع الأخذ في الاعتبار شدة الأعراض، السبب الكامن، والحالة الصحية العامة للمريض. تبدأ معظم الحالات بالعلاجات التحفظية، وقد تتطلب بعض الحالات التدخل الجراحي.
العلاجات التحفظية (غير الجراحية)
تهدف العلاجات التحفظية إلى تخفيف الألم، تقليل الالتهاب، وتحسين وظيفة العصب الوركي دون الحاجة إلى الجراحة. غالبًا ما تكون هذه العلاجات فعالة في معظم حالات عرق النسا.
1.
الراحة المعدلة:
يُنصح بالراحة لفترة قصيرة (يوم أو يومين) في بداية النوبة الحادة، ولكن الراحة المطلقة لفترات طويلة قد تكون ضارة. يُفضل الحفاظ على النشاط الخفيف وتجنب الحركات التي تزيد الألم سوءًا.
2.
تطبيق الحرارة أو البرودة:
يمكن أن يساعد تطبيق كمادات الثلج في تخفيف الالتهاب والألم في الأيام القليلة الأولى
آلام الورك المبرحة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات استبدال مفصل الورك والمراجعة المعقدة.
مواضيع أخرى قد تهمك