الدليل الشامل للعلاج الطبيعي بعد جراحة دمج الفقرات: طريقك للتعافي الكامل مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية السريعة: العلاج الطبيعي بعد دمج الفقرات ضروري لاستعادة الحركة وتقليل الألم. يبدأ مبكرًا بالمشي اللطيف وتمارين الإطالة، ثم يتطور إلى تقوية العضلات لتحقيق تعافٍ كامل وفعال، تحت إشراف متخصصين مثل الأستاذ الدكتور محمد هطيف.
مقدمة: أهمية العلاج الطبيعي بعد جراحة دمج الفقرات
تُعد جراحة دمج الفقرات (Spinal Fusion) إجراءً جراحيًا مهمًا يهدف إلى تثبيت جزء من العمود الفقري وتقليل الألم وتحسين جودة حياة المرضى الذين يعانون من حالات معينة في الظهر أو الرقبة. ورغم أهمية الجراحة نفسها، فإن نجاحها على المدى الطويل يعتمد بشكل كبير على مرحلة التعافي التي تليها، والتي يُعد العلاج الطبيعي حجر الزاوية فيها.
يهدف هذا الدليل الشامل إلى تزويد المرضى بفهم عميق لأهمية العلاج الطبيعي بعد جراحة دمج الفقرات، وتقديم إرشادات تفصيلية حول المراحل المختلفة للتعافي. إن الالتزام ببرنامج تأهيلي مُصمم بعناية يساعد على استعادة القوة والمرونة، وتقليل خطر المضاعفات، والعودة إلى الأنشطة اليومية بأمان وفعالية. يؤكد الأستاذ الدكتور محمد هطيف ، استشاري جراحة العظام والعمود الفقري الرائد في صنعاء، على أن العلاج الطبيعي ليس مجرد جزء من عملية التعافي، بل هو استثمار أساسي في صحة المريض على المدى الطويل. فبخبرته الواسعة في مجال جراحات العمود الفقري وإشرافه على مئات الحالات، يشدد الدكتور هطيف على ضرورة اتباع خطة تأهيل فردية ومراقبة دقيقة لضمان أفضل النتائج الممكنة.
إن التخطيط المسبق لجلسات العلاج الطبيعي، سواء قبل الجراحة أو بعدها بفترة وجيزة، يمنح فريق الرعاية الصحية الفرصة لتقديم توجيهات محددة حول التوقيت الأمثل لبدء أنواع مختلفة من التمارين. يتبع الجراحون عادةً تقنيات جراحية متنوعة لدمج الفقرات، مما يؤثر على برنامج التأهيل:
- يمكن الوصول إلى العمود الفقري من خلال شقوق جراحية في الأمام، الخلف، الجانبين، أو مزيج من هذه الطرق.
- قد تُستخدم تقنيات طفيفة التوغل (Minimally Invasive) أو تقنيات الجراحة المفتوحة التقليدية (Traditional Open Surgery).
بسبب هذه الاختلافات، قد لا تكون بعض التمارين مناسبة لجميع المرضى. إن التقنية الجراحية التي استخدمها الجراح والتشخيص الفردي للمريض هما عاملان حاسمان في تحديد برنامج التأهيل المناسب.
يُعد هذا الدليل بمثابة إطار عام لإعادة التأهيل بعد جراحة دمج الفقرات، ويجب تخصيصه لكل مريض على حدة بالتشاور مع الفريق الطبي الخاص به، وتحت إشراف الخبراء مثل الأستاذ الدكتور محمد هطيف وفريقه المتخصص.
التشريح الأساسي للعمود الفقري
لفهم أهمية جراحة دمج الفقرات والعلاج الطبيعي بعدها، من الضروري التعرف على البنية الأساسية للعمود الفقري. العمود الفقري هو المحور المركزي لجسم الإنسان، ويوفر الدعم الهيكلي، ويحمي الحبل الشوكي، ويسمح بمجموعة واسعة من الحركات.
مكونات العمود الفقري الرئيسية
-
الفقرات:
هي العظام التي تشكل العمود الفقري. لدينا 33 فقرة مقسمة إلى مناطق:
- الفقرات العنقية (Cervical Vertebrae): سبع فقرات في الرقبة (C1-C7)، تدعم الرأس وتسمح بحركته.
- الفقرات الصدرية (Thoracic Vertebrae): اثنتا عشرة فقرة في الجزء العلوي من الظهر (T1-T12)، تتصل بالضلوع وتوفر الثبات.
- الفقرات القطنية (Lumbar Vertebrae): خمس فقرات في الجزء السفلي من الظهر (L1-L5)، تتحمل معظم وزن الجسم وتسمح بحركة الانحناء والاستدارة.
- الفقرات العجزية (Sacral Vertebrae): خمس فقرات ملتحمة في عظم العجز (Sacrum)، تتصل بالحوض.
- الفقرات العصعصية (Coccygeal Vertebrae): أربع فقرات صغيرة ملتحمة تشكل العصعص (Coccyx).
- الأقراص الفقرية (Intervertebral Discs): هي وسائد مرنة تقع بين الفقرات، وتعمل كممتص للصدمات وتسمح بحركة العمود الفقري. تتكون من حلقة خارجية قوية (Annulus Fibrosus) ومركز هلامي ناعم (Nucleus Pulposus).
- المفاصل الوجيهية (Facet Joints): هي مفاصل صغيرة تقع في الجزء الخلفي من كل فقرة، وتساعد على توجيه حركة العمود الفقري وتوفير الاستقرار.
- الأربطة (Ligaments): هي أنسجة ضامة قوية تربط الفقرات ببعضها البعض وتوفر الثبات للعمود الفقري.
- العضلات (Muscles): تحيط بالعمود الفقري وتوفر الدعم والقوة وتسمح بالحركة.
- الحبل الشوكي والأعصاب (Spinal Cord and Nerves): يمر الحبل الشوكي عبر القناة الفقرية، وتتفرع منه الأعصاب الشوكية التي تمتد إلى جميع أنحاء الجسم، وتنقل الإشارات الحسية والحركية.
أهمية دمج الفقرات
تهدف جراحة دمج الفقرات إلى ربط فقرتين أو أكثر بشكل دائم، مما يحد من حركتهما. يتم ذلك عادةً عندما تسبب الحركة المفرطة بين الفقرات ألمًا أو ضغطًا على الأعصاب، أو عندما يكون هناك عدم استقرار في العمود الفقري. فهم هذه البنية يساعد المرضى على تقدير لماذا تُعد الحركات اللطيفة والتدريجية بعد الجراحة ضرورية جدًا لحماية منطقة الدمج والسماح لها بالالتئام بشكل صحيح.
الأسباب الشائعة لجراحة دمج الفقرات
تُعد جراحة دمج الفقرات حلاً علاجيًا لعدد من الحالات التي تؤثر على استقرار ووظيفة العمود الفقري. يوصي الأستاذ الدكتور محمد هطيف بالجراحة فقط عندما تفشل العلاجات التحفظية الأخرى في تخفيف الأعراض، أو عندما تكون هناك حاجة ملحة لتثبيت العمود الفقري.
حالات تتطلب دمج الفقرات
- الانزلاق الغضروفي الشديد أو المتكرر (Severe or Recurrent Disc Herniation): عندما يبرز القرص الفقري ويضغط على الأعصاب، مما يسبب ألمًا شديدًا وضعفًا أو خدرًا. في بعض الحالات، قد يكون إزالة القرص المتضرر ودمج الفقرات المجاورة هو الحل الأمثل.
- تضيق القناة الشوكية (Spinal Stenosis): تضييق الفراغات داخل العمود الفقري، مما يضغط على الحبل الشوكي والأعصاب. يمكن أن يحدث هذا بسبب تآكل الأقراص، أو نمو العظام (نتوءات عظمية)، أو سماكة الأربطة.
- الجنف أو انحناء العمود الفقري (Scoliosis or Spinal Deformity): انحناء جانبي غير طبيعي للعمود الفقري. في الحالات الشديدة التي تسبب الألم أو تدهورًا وظيفيًا، قد يكون دمج الفقرات ضروريًا لتصحيح الانحناء وتثبيت العمود الفقري.
- الانزلاق الفقاري (Spondylolisthesis): حالة تنزلق فيها فقرة من مكانها الطبيعي فوق الفقرة التي تحتها. هذا يمكن أن يسبب ألمًا شديدًا وعدم استقرار، وقد يتطلب دمج الفقرات لتثبيت الوضع.
- الكسور الفقرية (Vertebral Fractures): الكسور التي تحدث في الفقرات بسبب الصدمات أو الهشاشة. في بعض الحالات، قد يكون دمج الفقرات ضروريًا لتثبيت الكسر وحماية الحبل الشوكي.
- أمراض القرص التنكسية (Degenerative Disc Disease): تآكل الأقراص الفقرية مع التقدم في العمر، مما يؤدي إلى الألم وعدم الاستقرار.
- التهابات أو أورام العمود الفقري (Spinal Infections or Tumors): في بعض الحالات، قد تتطلب هذه الحالات إزالة الأنسجة المصابة أو الورم، ثم دمج الفقرات لتوفير الاستقرار.
إن فهم السبب الكامن وراء الحاجة إلى جراحة دمج الفقرات يساعد المريض على تقدير أهمية برنامج العلاج الطبيعي المخصص، والذي يهدف إلى دعم عملية الشفاء وتحسين الوظيفة العامة.
الأعراض التي تستدعي تقييم العمود الفقري
عادةً ما يلجأ المرضى إلى تقييم جراحي لعمودهم الفقري بعد تجربة أعراض مزمنة أو متفاقمة لا تستجيب للعلاجات التحفظية. يؤكد الأستاذ الدكتور محمد هطيف على أهمية عدم تجاهل أي ألم مستمر في الظهر أو الرقبة، وضرورة طلب المشورة الطبية المتخصصة لتحديد السبب الكامن وراء هذه الأعراض.
مؤشرات تستدعي استشارة طبيب العمود الفقري
- الألم المزمن في الظهر أو الرقبة: ألم يستمر لأكثر من 6 أسابيع، وقد يكون حادًا أو خفيفًا، وقد يتفاقم مع الحركة أو الوقوف أو الجلوس لفترات طويلة.
- الألم المنتشر (Radiating Pain): ألم يمتد من الظهر إلى الأرداف والساقين (عرق النسا)، أو من الرقبة إلى الذراعين واليدين. هذا يشير غالبًا إلى ضغط على الأعصاب.
- الخدر أو التنميل (Numbness or Tingling): إحساس بالخدر أو "الدبابيس والإبر" في الأطراف، مما يدل على تهيج أو تلف الأعصاب.
- الضعف العضلي (Muscle Weakness): ضعف في الساقين أو الذراعين، مما يؤثر على القدرة على المشي، أو الإمساك بالأشياء، أو أداء الأنشطة اليومية.
- صعوبة في المشي أو التوازن (Difficulty Walking or Balance Issues): قد يكون هذا مؤشرًا على تضيق القناة الشوكية أو مشاكل في الأعصاب التي تؤثر على التنسيق.
- تفاقم الأعراض مع النشاط (Worsening Symptoms with Activity): زيادة الألم أو الأعراض العصبية مع الحركة، الانحناء، الرفع، أو الوقوف.
- فقدان السيطرة على المثانة أو الأمعاء (Loss of Bladder or Bowel Control): هذه حالة طارئة تتطلب عناية طبية فورية، وقد تشير إلى متلازمة ذيل الفرس، وهي حالة تتطلب جراحة عاجلة.
- تشوه ملحوظ في العمود الفقري (Visible Spinal Deformity): مثل انحناء العمود الفقري (الجنف) أو الحدب (التقوس المفرط).
عند مواجهة أي من هذه الأعراض، خاصةً إذا كانت تؤثر على جودة الحياة، فإن استشارة أخصائي جراحة العظام والعمود الفقري مثل الأستاذ الدكتور محمد هطيف أمر حيوي للحصول على تشخيص دقيق وخطة علاج مناسبة.
التشخيص الدقيق قبل جراحة دمج الفقرات
قبل اتخاذ قرار بإجراء جراحة دمج الفقرات، يتبع الأستاذ الدكتور محمد هطيف وفريقه الطبي بروتوكولًا تشخيصيًا دقيقًا وشاملًا لضمان أن الجراحة هي الخيار الأنسب والأكثر فعالية للمريض. الهدف هو تحديد السبب الجذري للألم أو عدم الاستقرار في العمود الفقري واستبعاد أي حالات أخرى.
خطوات التشخيص الرئيسية
-
التاريخ الطبي والفحص السريري (Medical History and Physical Examination):
- يجمع الطبيب معلومات مفصلة عن الأعراض التي يعاني منها المريض، وتاريخها، ومدى شدتها، والعلاجات السابقة التي خضع لها.
- يقوم بفحص شامل للعمود الفقري، ويقيم مدى الحركة، ويبحث عن علامات الألم، ويختبر القوة العضلية، وردود الفعل، والإحساس في الأطراف لتحديد ما إذا كانت هناك مشاكل عصبية.
-
الفحوصات التصويرية (Imaging Tests):
- الأشعة السينية (X-rays): تُظهر بنية العظام وتساعد في الكشف عن الكسور، والجنف، والانزلاق الفقاري، وتغيرات القرص التنكسية. قد تُجرى أشعة سينية في أوضاع مختلفة (مثل الانحناء للأمام والخلف) لتقييم استقرار العمود الفقري.
- التصوير بالرنين المغناطيسي (MRI): يوفر صورًا مفصلة للأنسجة الرخوة مثل الأقراص، والأربطة، والحبل الشوكي، والأعصاب. وهو ممتاز للكشف عن الانزلاقات الغضروفية، وتضيق القناة الشوكية، والأورام، والالتهابات.
- التصوير المقطعي المحوسب (CT Scan): يقدم صورًا مقطعية مفصلة للعظام، وهو مفيد لتقييم بنية الفقرات، وكسورها، والنتوءات العظمية.
- تصوير النخاع (Myelogram): في بعض الحالات، قد يُحقن صبغة تباين في القناة الشوكية قبل الأشعة السينية أو التصوير المقطعي لزيادة وضوح الحبل الشوكي والأعصاب.
-
اختبارات الأعصاب (Nerve Tests):
- تخطيط كهربية العضل (Electromyography - EMG) ودراسات توصيل الأعصاب (Nerve Conduction Studies - NCS): تُستخدم لتقييم وظيفة الأعصاب والعضلات، وتحديد ما إذا كان هناك ضغط أو تلف عصبي وموقعه.
-
الحقن التشخيصية (Diagnostic Injections):
- قد يُحقن مخدر موضعي أو ستيرويد في منطقة معينة من العمود الفقري (مثل المفاصل الوجيهية أو حول جذور الأعصاب) لتحديد مصدر الألم بدقة. إذا خف الألم بعد الحقن، فهذا يشير إلى أن المنطقة المحقونة هي سبب المشكلة.
بعد جمع كل هذه المعلومات، يقوم الأستاذ الدكتور محمد هطيف بتقييم شامل للحالة ويناقش مع المريض جميع الخيارات العلاجية، بما في ذلك العلاجات غير الجراحية، قبل التوصية بجراحة دمج الفقرات إذا كانت هي الخيار الأنسب لتحقيق أفضل النتائج.
العلاج الجراحي: أنواع وتقنيات دمج الفقرات
تُعد جراحة دمج الفقرات إجراءً معقدًا يتطلب خبرة جراحية عالية. يمتلك الأستاذ الدكتور محمد هطيف سجلًا حافلًا بالنجاح في إجراء هذه العمليات، ويستخدم أحدث التقنيات لضمان سلامة المرضى وفعالية العلاج. الهدف الرئيسي من الجراحة هو تثبيت الفقرات المتضررة لتقليل الألم وتحسين وظيفة العمود الفقري.
أنواع تقنيات دمج الفقرات
تختلف التقنيات الجراحية المستخدمة لدمج الفقرات بناءً على موقع المشكلة، وحالة المريض الصحية العامة، وتفضيل الجراح.
-
دمج الفقرات من الخلف (Posterior Lumbar Interbody Fusion - PLIF / Transforaminal Lumbar Interbody Fusion - TLIF):
- يتم الوصول إلى العمود الفقري من خلال شق في الظهر.
- يزيل الجراح القرص المتضرر، ثم يضع طعمًا عظميًا (Bone Graft) أو قفصًا مملوءًا بالعظم بين الفقرات.
- يُستخدم أيضًا مسامير وقضبان معدنية لتثبيت الفقرات من الخلف أثناء التئام العظم.
- تُعد هذه التقنيات شائعة جدًا وتسمح بإزالة الضغط عن الأعصاب ودمج الفقرات في نفس الإجراء.
-
دمج الفقرات من الأمام (Anterior Lumbar Interbody Fusion - ALIF):
- يتم الوصول إلى العمود الفقري من خلال شق في البطن.
- يُزال القرص المتضرر ويُستبدل بطعم عظمي أو قفص.
- قد تُستخدم صفيحة ومسامير لتثبيت الفقرات من الأمام، وقد تُجرى جراحة إضافية من الخلف لتوفير تثبيت أكبر (دمج 360 درجة).
- تُفضل هذه الطريقة في بعض الحالات لأنها تسمح بإزالة القرص بالكامل دون المساس بالعضلات والأعصاب الخلفية.
-
دمج الفقرات من الجانب (Lateral Lumbar Interbody Fusion - LLIF / XLIF / DLIF):
- يتم الوصول إلى العمود الفقري من خلال شق صغير في جانب الجسم.
- تُستخدم أدوات خاصة لإزالة القرص ووضع الطعم العظمي.
- تُعد هذه التقنية طفيفة التوغل نسبيًا وتجنب الشق الكبير في البطن أو الظهر.
-
الدمج القطني العجزي (Lumbosacral Fusion):
- يتم دمج الفقرات القطنية مع عظم العجز.
- تُستخدم هذه التقنية غالبًا لعلاج الانزلاق الفقاري الشديد أو عدم الاستقرار في قاعدة العمود الفقري.
-
الدمج العنقي الأمامي (Anterior Cervical Discectomy and Fusion - ACDF):
- يُجرى شق في مقدمة الرقبة لإزالة القرص المتضرر في العمود الفقري العنقي.
- يُستبدل القرص بطعم عظمي أو قفص، وتُثبت الفقرات بصفيحة ومسامير.
-
الدمج العنقي الخلفي (Posterior Cervical Fusion):
- يُجرى شق في مؤخرة الرقبة لتثبيت الفقرات العنقية.
- تُستخدم هذه التقنية عادةً لعلاج عدم الاستقرار الشديد أو الكسور في الرقبة.
التقنيات الجراحية المفتوحة مقابل طفيفة التوغل
- الجراحة المفتوحة التقليدية (Traditional Open Surgery): تتضمن شقًا جراحيًا أكبر للسماح للجراح برؤية واضحة للمنطقة والوصول المباشر إليها. تُستخدم عادةً في الحالات الأكثر تعقيدًا أو التي تتطلب دمجًا واسعًا.
- التقنيات طفيفة التوغل (Minimally Invasive Techniques): تُجرى من خلال شقوق صغيرة باستخدام أدوات خاصة وكاميرات. تسبب عادةً ألمًا أقل بعد الجراحة، وفترة تعافٍ أقصر، وندوبًا أصغر. يختار الأستاذ الدكتور محمد هطيف التقنية الأنسب لكل مريض بناءً على حالته الفردية.
بعد الجراحة، يُعد الالتزام بتعليمات الطبيب وبرنامج العلاج الطبيعي أمرًا بالغ الأهمية لضمان التئام العظم بشكل صحيح وتحقيق أفضل النتائج.
التعافي بعد جراحة دمج الفقرات: برنامج العلاج الطبيعي
تُعد مرحلة التعافي بعد جراحة دمج الفقرات حاسمة لنجاح العملية على المدى الطويل. يضع الأستاذ الدكتور محمد هطيف وفريقه الطبي خططًا فردية للتعافي، مع التركيز على العلاج الطبيعي التدريجي والموجه. يبدأ التعافي عادةً في المستشفى ويستمر في المنزل، مع مراقبة دقيقة للتقدم وتعديل التمارين حسب الحاجة.
الأسبوع الأول: بدء التأهيل والتمارين الأولية
يوصي الفريق الجراحي عادةً المريض بالقيام بمشي قصير وتمارين إطالة لطيفة خلال الأسبوع الأول بعد الجراحة. يجب على المرضى اتباع توصيات فريقهم الجراحي بدقة.
اليوم الأول: المشي لمسافات قصيرة فقط
يجب على المريض أن يتحرك بشكل متكرر بدءًا من اليوم الأول بعد الجراحة. يجب أن يمشي المريض قدر الإمكان وحسب ما يسمح به الجراح، حتى الشعور بألم خفيف، ولكن يجب التوقف فورًا عند الشعور بأي ألم حاد.
يشجع معظم الجراحين المرضى على النهوض من السرير والمشي في اليوم الأول بعد الجراحة، ويوصون بالمشي بشكل متكرر طوال فترة التعافي الأولية، مع زيادة كمية وطول المشي حسب التحمل.
شاهد فيديو: تقنيات المشي الفعال للتمارين
الأيام 1-7: بدء تمارين الإطالة اللطيفة
بالنسبة لجميع تمارين الإطالة، يجب أن يشعر المرضى بالتمدد، ولكن لا يصلوا أبدًا إلى نقطة الألم. إذا شعر المريض بألم، يجب إيقاف التمرين فورًا.
إطالة أوتار الركبة والعضلات الرباعية
تُعد إطالة أوتار الركبة والعضلات الرباعية، وكذلك الجزء الأوسط من الظهر حيث يقع جذر العصب، أمرًا بالغ الأهمية لمنع تكون الالتصاقات أو تندب العصب. يجب أن تتم إطالة العضلات ببطء مع تثبيت الوضع لمدة 30 ثانية، ثلاث تكرارات، مجموعتان يوميًا.
مثال على تمارين الإطالة:
-
إطالة أوتار الركبة جلوسًا:
يمكن أداؤها أثناء الجلوس على حافة كرسي. قم بفرد ساق واحدة للأمام مع توجيه أصابع القدم للأعلى والركبة مستقيمة. ادفع البطن للأمام للدخول في الإطالة مع الحفاظ على الصدر مرتفعًا.
شاهد: فيديو إطالة أوتار الركبة على الكرسي لتخفيف عرق النسا - إطالة العضلات الرباعية (ثني الركبة): تُجرى أثناء الاستلقاء على البطن، مع سحب الكعب نحو الأرداف قدر الإمكان.
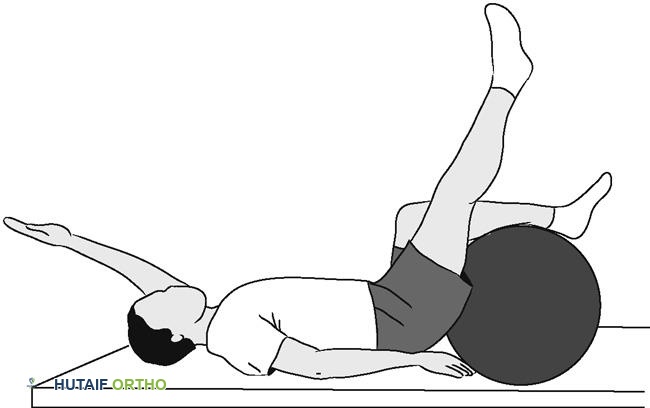
تمارين إطالة الأعصاب (تحريك الأعصاب)
[
Your user agent does not support the HTML5 Video element.
Therapist performing the lying hamstring stretch.
](https://res.cloudinary.com/da1molee1/video/upload/q_auto:eco/1-easy-hamstring-stretch-for-beginners-alpha-042923-video.mp4?_a=BAAAV6E0)
تساعد إطالات أوتار الركبة أثناء الاستلقاء على زيادة مرونة أسفل الظهر بعد الجراحة.
يجب أن تتم تمارين إطالة الأعصاب (التعبئة) بطريقة "الضخ" دون فترات تثبيت طويلة، ويمكن القيام بها كل ساعتين.
- يتم تحقيق إطالة العصب بالاستلقاء على الظهر مع وضع الساقين على الأرض، ورفع ساق واحدة ببطء حتى الشعور بالتمدد في الجزء الخلفي من الفخذ وعبر الورك. مع دعم الساق المرفوعة باليدين خلف الركبة، قم بتحريك الكاحل (ضخ) مع الحفاظ على الركبة ثابتة.
-
تنوع:
يمكن إجراء إطالة نشطة لأوتار الركبة من نفس الوضعية. أثناء الاستلقاء على الظهر، اثنِ الركبتين. قم بفرد ساق واحدة ببطء ودفع الكعب نحو السقف حتى الشعور بالتمدد. قم بالتبديل بين إطالة كل ساق.
شاهد: فيديو إطالة أوتار الركبة (إطالة أوتار الركبة بالمنشفة) لتخفيف آلام أسفل الظهر وعرق النسا
الأسابيع 1-9: تمارين التثبيت الثابتة
تُعرف هذه الحركات بأنها "ثابتة" لأنها تُجرى دون تحريك الجذع. يجب إكمالها بتحريك الذراعين والساقين مع تجنب أي اهتزاز أو تقوس في الجزء السفلي من الجذع.
شاهد: تمارين تثبيت أسفل الظهر لآلام الظهر
أمثلة على حركات تمارين التثبيت

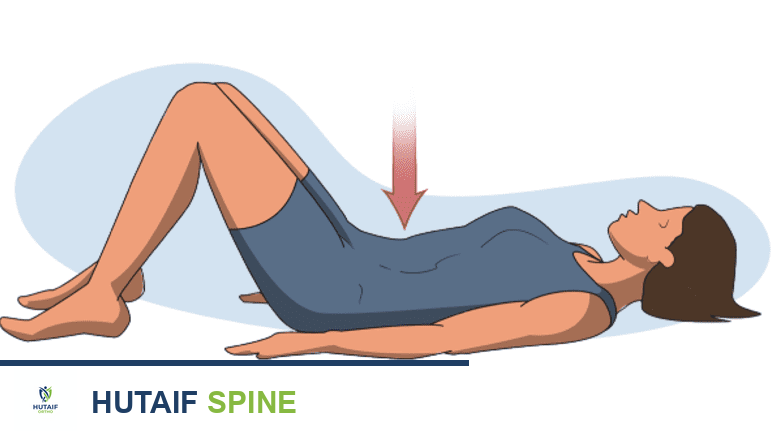
تساعد تمارين إمالة الحوض على تقوية وتثبيت عضلات البطن وأسفل الظهر.
- إمالة الحوض (Pelvic Tilts): استلقِ على ظهرك مع ثني الركبتين والقدمين مسطحتين على الأرض. اضغط على أسفل ظهرك باتجاه الأرض مع شد عضلات البطن والأرداف. حافظ على الوضع لبضع ثوان ثم استرخِ. هذا التمرين يقوي عضلات البطن ويساعد على استقرار الحوض.
- شد البطن المستعرضة (Transverse Abdominis Activation): استلقِ على ظهرك مع ثني الركبتين. ضع يديك على بطنك. حاول سحب سرة بطنك نحو عمودك الفقري دون تحريك الحوض أو الظهر. هذا يقوي عضلة البطن العميقة التي توفر دعمًا أساسيًا للعمود الفقري.
- رفع الذراع والساق المعاكسة (Opposite Arm and Leg Lifts) - في وضع الاستلقاء: استلقِ على ظهرك مع ثني الركبتين. ارفع ذراعًا واحدة ببطء فوق رأسك مع فرد الساق المعاكسة على الأرض. حافظ على استقرار جذعك دون تقوس الظهر. كرر مع الجانب الآخر.
الأسابيع 9-12: التقدم في التمارين وتعزيز القوة
في هذه المرحلة، وبعد مراجعة الأستاذ الدكتور محمد هطيف وفريقه، يمكن
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك