التعافي الشامل بعد جراحة دمج الفقرات المتعددة: دليل الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
التعافي بعد دمج الفقرات المتعددة هو عملية شاملة ومعقدة تستغرق عادةً من 6 إلى 18 شهرًا. تتطلب هذه الفترة التزامًا دقيقًا بتعليمات الطبيب والعلاج الطبيعي لضمان أفضل النتائج. تهدف الجراحة إلى تخفيف الألم وتحسين جودة الحياة، وتتأثر سرعة التعافي بعوامل مثل عمر المريض ومدى الجراحة.
التعافي الشامل بعد جراحة دمج الفقرات المتعددة: دليل الأستاذ الدكتور محمد هطيف
الخلاصة الطبية السريعة: التعافي بعد دمج الفقرات المتعددة هو عملية شاملة تستغرق من 6 إلى 18 شهرًا، وتتطلب التزامًا دقيقًا بتعليمات الطبيب والعلاج الطبيعي. تهدف الجراحة إلى تخفيف الألم وتحسين جودة الحياة، وتتأثر سرعة التعافي بعوامل مثل عمر المريض ومدى الجراحة. إن التخطيط الجيد والمتابعة الدقيقة مع جراح خبير مثل الأستاذ الدكتور محمد هطيف هما مفتاح النجاح.

مقدمة: رحلة التعافي بعد جراحة دمج الفقرات المتعددة
تُعد جراحة دمج الفقرات المتعددة إجراءً جراحيًا معقدًا يهدف إلى تثبيت فقرات العمود الفقري التي تعاني من عدم الاستقرار، أو التشوه، أو الألم الشديد الناتج عن أمراض مزمنة أو إصابات. نظرًا لطبيعة هذا الإجراء، فإن فترة التعافي بعده غالبًا ما تكون أطول وأكثر تطلبًا مقارنةً بعمليات دمج الفقرات الأحادية. إن فهم ما يمكن توقعه خلال هذه الفترة أمر بالغ الأهمية للمرضى لتحقيق أفضل النتائج الممكنة والعودة إلى حياتهم الطبيعية بأمان وفعالية.
في هذا الدليل الشامل، سنتعمق في كل جانب من جوانب التعافي بعد جراحة دمج الفقرات المتعددة، بدءًا من الأيام الأولى بعد الجراحة وصولًا إلى استعادة كامل النشاط. سنستعرض العوامل التي تؤثر على سرعة التعافي، والإجراءات اللازمة لدعم الشفاء، والتحديات المحتملة، وكيفية التعامل معها. كما سنسلط الضوء على الخبرة المتميزة للأستاذ الدكتور محمد هطيف، الذي يُعد من أبرز الجراحين المتخصصين في جراحة العظام والعمود الفقري في صنعاء واليمن، والذي يلتزم بتقديم رعاية شاملة ومتابعة دقيقة لمرضاه لضمان تعافٍ ناجح وآمن. بصفته أستاذًا في جامعة صنعاء ويتمتع بخبرة تتجاوز 20 عامًا في مجال جراحة العظام والعمود الفقري، ويستخدم أحدث التقنيات مثل الجراحة المجهرية (Microsurgery) والمناظير 4K (Arthroscopy 4K) واستبدال المفاصل (Arthroplasty)، يضمن الأستاذ الدكتور هطيف لمرضاه أعلى مستويات الدقة والرعاية الطبية، مع التزام صارم بالصدق الطبي ووضع مصلحة المريض في المقام الأول.
التشريح الأساسي للعمود الفقري: فهم هيكل الدعم الحيوي
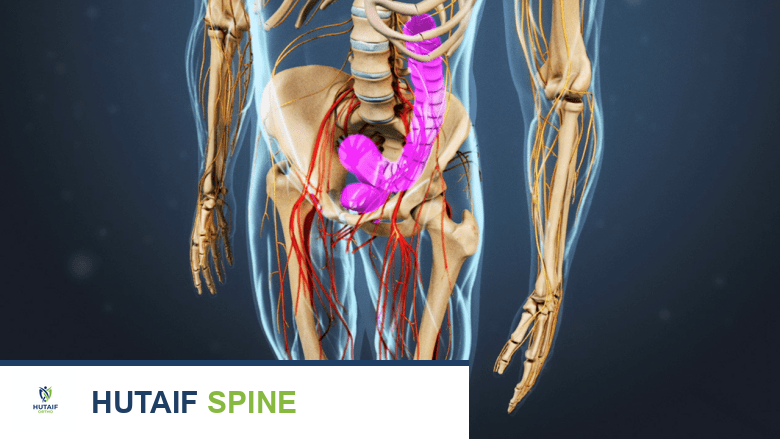
لفهم جراحة دمج الفقرات المتعددة وأهمية التعافي منها، من الضروري أن يكون لدينا فهم أساسي لتشريح العمود الفقري. يتكون العمود الفقري البشري من سلسلة من العظام تسمى الفقرات، والتي تمتد من قاعدة الجمجمة إلى الحوض. هذه الفقرات مقسمة إلى مناطق: الفقرات العنقية (الرقبة)، والفقرات الصدرية (الجزء العلوي من الظهر)، والفقرات القطنية (أسفل الظهر)، ثم العجز والعصعص.
- الفقرات العنقية (Cervical Vertebrae): سبع فقرات في الرقبة، تسمح بحركة الرأس في جميع الاتجاهات.
- الفقرات الصدرية (Thoracic Vertebrae): اثنتا عشرة فقرة في الجزء العلوي من الظهر، تتصل بالضلوع وتوفر الاستقرار للجذع.
- الفقرات القطنية (Lumbar Vertebrae): خمس فقرات في أسفل الظهر، تتحمل معظم وزن الجسم وتوفر المرونة للحركات اليومية.
- العجز (Sacrum): عظم مثلثي الشكل يتكون من خمس فقرات ملتحمة، يربط العمود الفقري بالحوض.
- العصعص (Coccyx): عظم صغير في نهاية العمود الفقري، يتكون من فقرات ملتحمة.
بين كل فقرة وأخرى (باستثناء العجز والعصعص)، توجد أقراص مرنة تعمل كوسائد لامتصاص الصدمات وتسمح بحركة العمود الفقري. يمر الحبل الشوكي، وهو جزء حيوي من الجهاز العصبي المركزي، عبر قناة داخل الفقرات، وتحميه هذه البنية العظمية. تتفرع الأعصاب الشوكية من الحبل الشوكي عبر فتحات صغيرة بين الفقرات (الثقوب العصبية) لتغذي أجزاء مختلفة من الجسم. يحيط بالعمود الفقري شبكة معقدة من الأربطة والعضلات التي توفر الدعم والاستقرار والحركة.
عندما تُصاب هذه البنية المعقدة، يمكن أن يؤدي ذلك إلى ألم شديد، وضعف، أو خدر. تهدف جراحة دمج الفقرات إلى "صهر" أو "دمج" فقرتين أو أكثر معًا لتشكيل عظم واحد صلب، مما يزيل الحركة بينهما ويخفف الضغط على الأعصاب، وبالتالي يقلل الألم ويستعيد الاستقرار.
الأسباب والحالات التي تستدعي جراحة دمج الفقرات المتعددة
جراحة دمج الفقرات المتعددة ليست خيارًا علاجيًا أوليًا، بل تُلجأ إليها عندما تفشل العلاجات التحفظية في تخفيف الألم أو عندما يكون هناك عدم استقرار كبير في العمود الفقري أو ضغط على الأعصاب. تتضمن الحالات الشائعة التي قد تستدعي هذا الإجراء ما يلي:
- أمراض القرص التنكسية (Degenerative Disc Disease - DDDs): تآكل الأقراص الفقرية بمرور الوقت، مما يؤدي إلى فقدان ارتفاع القرص، وتكوين نتوءات عظمية، وعدم استقرار الفقرات. عندما يؤثر هذا التآكل على مستويات متعددة، قد يكون الدمج المتعدد ضروريًا.
- تضيق القناة الشوكية (Spinal Stenosis): تضييق المساحات داخل العمود الفقري، مما يضغط على الحبل الشوكي والأعصاب. يمكن أن يحدث هذا التضيق في مستويات متعددة، خاصة في الفقرات القطنية والعنقية.
- الانزلاق الفقاري (Spondylolisthesis): انزلاق فقرة واحدة أو أكثر من مكانها الطبيعي فوق الفقرة السفلية. إذا كان الانزلاق شديدًا أو يؤثر على مستويات متعددة، فإن الدمج ضروري لتثبيت العمود الفقري.
- الجنف والحداب (Scoliosis and Kyphosis): تشوهات العمود الفقري التي تؤدي إلى انحناءات غير طبيعية. في الحالات الشديدة أو التقدمية، خاصةً عند البالغين، قد يتطلب الأمر دمج فقرات متعددة لتصحيح الانحناء وتثبيت العمود الفقري.
- الكسور والإصابات الشديدة (Severe Fractures and Trauma): إصابات العمود الفقري التي تسبب كسورًا غير مستقرة أو تضررًا للأربطة، مما يؤدي إلى عدم استقرار يتطلب الدمج.
- الأورام والالتهابات الشوكية (Spinal Tumors and Infections): قد تتطلب إزالة الأورام أو علاج الالتهابات الشديدة إزالة جزء من الفقرات، مما يستدعي الدمج لإعادة بناء الاستقرار.
- فشل جراحات سابقة (Failed Back Surgery Syndrome): في بعض الحالات، قد لا تحقق الجراحات السابقة النتائج المرجوة، وقد يكون الدمج المتعدد خيارًا لتصحيح المشكلة الأساسية.
تتضمن الأعراض الشائعة لهذه الحالات الألم المزمن الذي لا يستجيب للعلاجات الأخرى، الخدر، الوخز، الضعف في الأطراف، وصعوبة في المشي أو الوقوف.
جدول 1: قائمة فحص الأعراض الشائعة لمشاكل العمود الفقري التي قد تستدعي الدمج
| العرض | الوصف | متى يجب القلق؟ |
|---|---|---|
| ألم الظهر أو الرقبة المزمن | ألم مستمر لأكثر من 6 أسابيع لا يتحسن بالراحة أو العلاجات البسيطة. | يزداد سوءًا بمرور الوقت، يؤثر على جودة الحياة، لا يستجيب للمسكنات. |
| الألم المنتشر (Radiating Pain) | ألم يمتد من الظهر إلى الأرداف والساقين (عرق النسا) أو من الرقبة إلى الذراعين. | مصحوبًا بخدر أو ضعف، أو يزداد سوءًا عند السعال أو العطس. |
| الخدر أو الوخز (Numbness/Tingling) | إحساس بالخدر أو "الدبابيس والإبر" في الأطراف. | مستمر، أو يؤثر على حركات اليدين/القدمين، أو ينتشر إلى مناطق جديدة. |
| ضعف العضلات (Muscle Weakness) | صعوبة في رفع القدم، أو الإمساك بالأشياء، أو الوقوف على أطراف الأصابع. | يؤثر على القدرة على المشي، أو الوقوف، أو أداء المهام اليومية. |
| مشاكل في التوازن أو المشي | الشعور بعدم الثبات، أو التعثر المتكرر، أو الحاجة إلى استخدام دعامة. | تدهور مفاجئ أو تدريجي في القدرة على المشي بشكل مستقل. |
| تشوه العمود الفقري المرئي | انحناء غير طبيعي للعمود الفقري (مثل الجنف أو الحداب). | يزداد سوءًا بمرور الوقت، مصحوبًا بألم أو صعوبة في التنفس. |
| مشاكل في التحكم في المثانة/الأمعاء | فقدان السيطرة على التبول أو التبرز (متلازمة ذيل الفرس). | حالة طارئة تتطلب عناية طبية فورية. |
التشخيص الدقيق: أساس العلاج الناجح
يُعد التشخيص الدقيق حجر الزاوية في تحديد أفضل خطة علاجية، خاصةً قبل إجراء جراحة معقدة مثل دمج الفقرات المتعددة. يعتمد الأستاذ الدكتور محمد هطيف على نهج شامل يتضمن:
- التاريخ المرضي والفحص السريري: يستمع الدكتور هطيف بعناية إلى شكاوى المريض، ويستفسر عن تاريخ الأعراض، أي إصابات سابقة، والحالات الطبية الأخرى. يتبع ذلك فحص سريري دقيق لتقييم نطاق الحركة، القوة العضلية، ردود الفعل العصبية، والإحساس.
- التصوير التشخيصي:
- الأشعة السينية (X-rays): تُظهر بنية العظام، أي تشوهات في العمود الفقري، وفقدان ارتفاع القرص، وعدم الاستقرار (خاصة عند أخذها في وضعيات الانثناء والانبساط).
- الرنين المغناطيسي (MRI): يوفر صورًا مفصلة للأنسجة الرخوة مثل الأقراص، الحبل الشوكي، والأعصاب، مما يكشف عن الانزلاقات الغضروفية، تضيق القناة الشوكية، الأورام، والالتهابات.
- الأشعة المقطعية (CT Scan): تُظهر تفاصيل أكثر دقة للبنية العظمية، وتساعد في تقييم الكسور، النتوءات العظمية، والتغيرات التنكسية.
- تصوير النخاع (Myelogram): في بعض الحالات، قد يتم حقن صبغة تباين في السائل الشوكي ثم إجراء أشعة سينية أو مقطعية لتحديد مناطق الضغط على الحبل الشوكي أو الأعصاب.
- دراسات التوصيل العصبي وتخطيط كهربية العضل (Nerve Conduction Studies & EMG): لتقييم وظيفة الأعصاب وتحديد ما إذا كان هناك تلف عصبي ومدى شدته.
بناءً على هذه التقييمات الشاملة، يضع الأستاذ الدكتور محمد هطيف خطة علاجية مخصصة لكل مريض، مع الأخذ في الاعتبار حالته الصحية العامة، مدى المشكلة، وتوقعاته.
خيارات العلاج: من التحفظي إلى الجراحي
قبل التفكير في جراحة دمج الفقرات المتعددة، يتم دائمًا استكشاف الخيارات العلاجية الأقل توغلاً. يلتزم الأستاذ الدكتور محمد هطيف بالصدق الطبي، ويحرص على تقديم جميع الخيارات المتاحة للمريض، مع شرح مفصل لمزايا وعيوب كل منها.
1. العلاج التحفظي (Conservative Management)
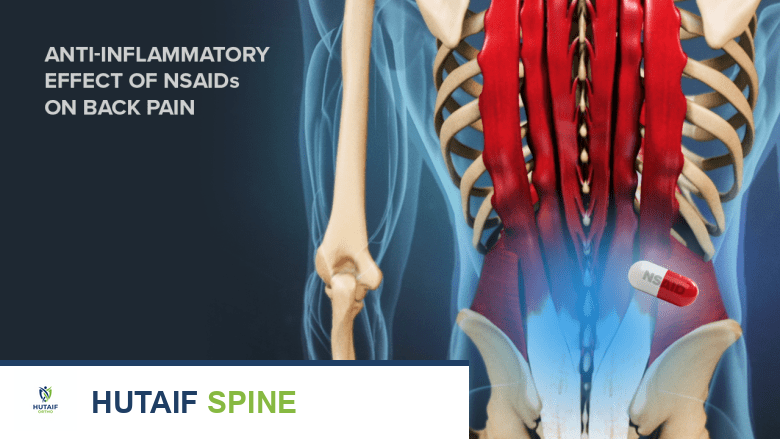
يهدف العلاج التحفظي إلى تخفيف الألم وتحسين الوظيفة دون الحاجة إلى الجراحة. غالبًا ما يكون الخيار الأول ما لم تكن هناك علامات على تلف عصبي شديد أو عدم استقرار حاد.
- الأدوية:
- مسكنات الألم: مثل مضادات الالتهاب غير الستيرويدية (NSAIDs) لتخفيف الألم والالتهاب.
- مرخيات العضلات: لتقليل التشنجات العضلية.
- مضادات الاكتئاب ثلاثية الحلقات أو مضادات الاختلاج: قد تستخدم للتحكم في الألم العصبي المزمن.
- العلاج الطبيعي والتأهيل: برنامج مخصص لتقوية عضلات الجذع، تحسين المرونة، تصحيح الوضعية، وتخفيف الضغط على العمود الفقري.
- الحقن:
- حقن الستيرويد فوق الجافية: لتقليل الالتهاب والألم حول الأعصاب.
- حقن جذور الأعصاب: تستهدف عصبًا معينًا لتخفيف الألم.
- حقن المفاصل الوجيهية: لعلاج الألم الناجم عن التهاب المفاصل في العمود الفقري.
- الدعامات أو الأحزمة (Bracing): قد تستخدم لتوفير الدعم وتقييد الحركة في العمود الفقري المصاب.
- تعديل نمط الحياة: يشمل فقدان الوزن، الإقلاع عن التدخين، وتجنب الأنشطة التي تزيد الألم.
2. التدخل الجراحي (Surgical Intervention)
يُعتبر التدخل الجراحي، وخاصة دمج الفقرات المتعددة، عندما تفشل جميع العلاجات التحفظية في توفير راحة كافية من الألم، أو عندما يكون هناك ضغط شديد على الأعصاب يؤدي إلى ضعف أو خدر متزايد، أو عندما يكون هناك عدم استقرار كبير في العمود الفقري أو تشوه لا يمكن تصحيحه بوسائل أخرى.
متى يُنصح بجراحة دمج الفقرات المتعددة؟
- ألم مزمن وشديد لا يستجيب للعلاج التحفظي لمدة 6 أشهر أو أكثر.
- تلف عصبي تدريجي (ضعف، خدر، مشاكل في التحكم بالمثانة/الأمعاء).
- عدم استقرار العمود الفقري الذي يهدد الحبل الشوكي أو الأعصاب.
- تشوهات العمود الفقري الكبيرة (مثل الجنف الشديد أو الحداب) التي تؤثر على جودة الحياة.
يُعد الأستاذ الدكتور محمد هطيف من الرواد في هذا المجال، حيث يمتلك خبرة واسعة في تقييم الحالات المعقدة وتحديد ما إذا كان التدخل الجراحي هو الخيار الأنسب. يحرص على استخدام أحدث التقنيات الجراحية لضمان أفضل النتائج الممكنة.
جدول 2: مقارنة بين العلاج التحفظي والجراحي لمشاكل العمود الفقري
| الميزة | العلاج التحفظي | العلاج الجراحي (دمج الفقرات المتعددة) |
|---|---|---|
| الأهداف | تخفيف الألم، تحسين الوظيفة، تأخير أو تجنب الجراحة. | تخفيف الألم، إزالة الضغط العصبي، تثبيت العمود الفقري، تصحيح التشوهات. |
| المدة الزمنية | أسابيع إلى أشهر من العلاج المستمر. | إجراء واحد (بضع ساعات)، يليه تعافٍ طويل (6-18 شهرًا). |
| المخاطر | آثار جانبية للأدوية، عدم فعالية العلاج، تفاقم الحالة. | مخاطر الجراحة (عدوى، نزيف، تلف عصبي)، عدم الاندماج، ألم ما بعد الجراحة. |
| الفعالية | فعال في العديد من الحالات الخفيفة إلى المتوسطة. | فعال جدًا في حالات الألم الشديد وعدم الاستقرار والتلف العصبي. |
| القيود | قد لا يكون فعالاً في الحالات الشديدة أو التقدمية. | فقدان مرونة بعض أجزاء العمود الفقري بعد الدمج. |
| التكلفة | عادةً أقل تكلفة على المدى القصير. | تكلفة أولية أعلى، لكنها قد تكون فعالة من حيث التكلفة على المدى الطويل. |
| التعافي | لا يتطلب فترة تعافٍ جراحية، يمكن للمريض الاستمرار في الأنشطة. | يتطلب فترة تعافٍ طويلة مع قيود على النشاط. |
إجراء جراحة دمج الفقرات المتعددة: خطوة بخطوة
تُعد جراحة دمج الفقرات المتعددة إجراءً دقيقًا يتطلب خبرة ومهارة عالية. بفضل خبرته التي تتجاوز العشرين عامًا واستخدامه لأحدث التقنيات، يضمن الأستاذ الدكتور محمد هطيف أعلى معايير الأمان والدقة في كل خطوة.
1. التحضير قبل الجراحة (Pre-operative Preparation)
تبدأ التحضيرات قبل الجراحة بأسابيع أو أيام قليلة، وتشمل:
- التقييم الطبي الشامل: فحوصات دم، تخطيط قلب، أشعة صدر للتأكد من أن المريض لائق صحيًا للجراحة.
- مراجعة الأدوية: قد يُطلب من المريض التوقف عن تناول بعض الأدوية (مثل مميعات الدم) قبل الجراحة.
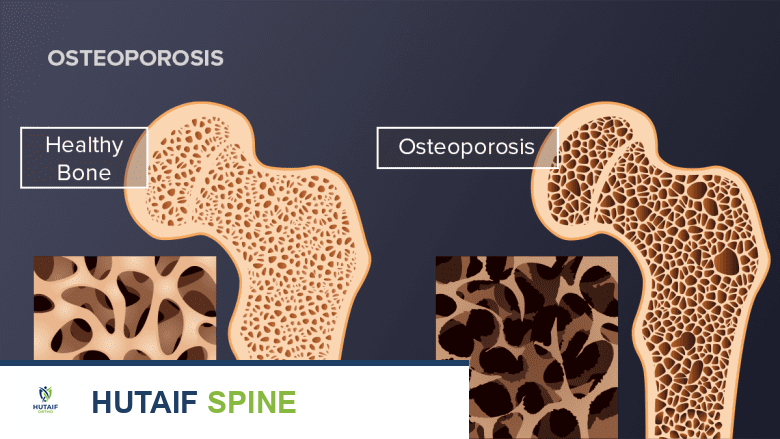
- التوقف عن التدخين: يُعد التدخين عامل خطر كبيرًا لفشل الدمج، ويُنصح بالتوقف عنه قبل الجراحة بفترة كافية.
- التثقيف المريض: يشرح الدكتور هطيف وفريقه الجراحي الإجراء بالتفصيل، ما يمكن توقعه، والمخاطر المحتملة، وخطة التعافي.
2. التخدير (Anesthesia)
تُجرى جراحة دمج الفقرات المتعددة تحت التخدير العام، حيث يكون المريض نائمًا تمامًا ولا يشعر بأي ألم.
3. النهج الجراحي (Surgical Approaches)
يعتمد اختيار النهج الجراحي على موقع الفقرات المراد دمجها، وسبب الجراحة، والحالة الصحية للمريض. تشمل النهج الشائعة:
- النهج الخلفي (Posterior Approach): يتم الوصول إلى العمود الفقري من خلال شق في الظهر. هذا هو النهج الأكثر شيوعًا.
- النهج الأمامي (Anterior Approach): يتم الوصول إلى العمود الفقري من خلال شق في البطن (للفقرات القطنية) أو الرقبة (للفقرات العنقية).
- النهج الجانبي (Lateral Approach): يتم الوصول إلى العمود الفقري من الجانب، وغالبًا ما يستخدم في الجراحات طفيفة التوغل.
- النهج المشترك: في بعض الحالات المعقدة، قد يتطلب الأمر نهجين (أمام وخلف) لتحقيق أفضل تثبيت.
4. خطوات الجراحة الرئيسية (Key Surgical Steps)
- الشق الجراحي: يتم إجراء شق في الجلد والأنسجة للوصول إلى العمود الفقري.
- إزالة الضغط (Decompression): إذا كان هناك ضغط على الحبل الشوكي أو الأعصاب، فقد يقوم الجراح بإزالة جزء من العظم (استئصال الصفيحة الفقرية - Laminectomy) أو القرص (استئصال القرص - Discectomy) أو توسيع الثقوب العصبية (Foraminotomy).
- تحضير موقع الدمج: يتم إزالة أي بقايا قرصية أو أنسجة تالفة، ويتم كشط أسطح الفقرات لتشجيع نمو العظم الجديد.
- وضع طعم العظم (Bone Graft Placement): يُعد طعم العظم ضروريًا لتحفيز نمو العظم الجديد الذي يربط الفقرات ببعضها. يمكن أن يكون:
- طعم ذاتي (Autograft): يؤخذ من جسم المريض نفسه (عادةً من عظم الحوض)، وهو الخيار الأفضل لأنه يحتوي على خلايا عظمية حية ومواد محفزة للنمو.
- طعم خيفي (Allograft): يؤخذ من متبرع متوفى.
- مواد صناعية (Synthetic Grafts): بدائل عظمية مصنعة.
- التثبيت بالأدوات (Instrumentation): تُستخدم مسامير وقضبان وصفائح معدنية لتثبيت الفقرات معًا بينما ينمو طعم العظم ويلتحم. هذه الأدوات توفر الاستقرار الفوري وتدعم عملية الشفاء.
- إغلاق الشق: بعد التأكد من وضع الأدوات بشكل صحيح وتثبيت الفقرات، يتم إغلاق الأنسجة والجلد بالخيوط الجراحية.
يتميز الأستاذ الدكتور محمد هطيف بمهارته الفائقة في استخدام الجراحة المجهرية (Microsurgery)، والتي تسمح بإجراء شقوق أصغر ورؤية مكبرة للمنطقة الجراحية، مما يقلل من تلف الأنسجة المحيطة، ويقلل من النزيف، ويسرع من عملية التعافي. هذه التقنيات الحديثة، جنبًا إلى جنب مع خبرته الطويلة، تضمن نتائج ممتازة لمرضاه.
رحلة التعافي الشاملة بعد الجراحة: من المستشفى إلى الحياة الطبيعية
التعافي بعد جراحة دمج الفقرات المتعددة هو ماراثون وليس سباقًا سريعًا. يتطلب صبرًا، التزامًا، ومتابعة دقيقة لتعليمات الأستاذ الدكتور محمد هطيف وفريقه. تستغرق عملية الاندماج العظمي الكاملة عادةً من 6 إلى 18 شهرًا، ولكن التحسن في الأعراض يبدأ مبكرًا.
1. الفترة الفورية بعد الجراحة (الأيام الأولى في المستشفى)
- إدارة الألم: يتم التحكم في الألم بشكل فعال باستخدام الأدوية عن طريق الوريد أو الفم. يحرص الدكتور هطيف على توفير خطة شاملة لإدارة الألم لضمان راحة المريض.
- التعبئة المبكرة (Early Mobilization): يبدأ المريض في الجلوس والوقوف والمشي لمسافات قصيرة في غضون 24-48 ساعة بعد الجراحة، بمساعدة فريق العلاج الطبيعي. هذا يساعد على منع المضاعفات مثل الجلطات الدموية ويشجع على الشفاء.
- العناية بالجروح: يتم مراقبة الجرح الجراحي عن كثب للتأكد من عدم وجود علامات للعدوى.
- المراقبة: يتم مراقبة العلامات الحيوية، وظيفة الأعصاب، ومستوى الألم بشكل مستمر.
- مدة الإقامة في المستشفى: عادة ما تتراوح من 3 إلى 7 أيام، اعتمادًا على مدى الجراحة وحالة المريض.
2. الأسابيع والأشهر الأولى (التعافي في المنزل)
بعد الخروج من المستشفى، تبدأ المرحلة الحاسمة من التعافي في المنزل:
- القيود على النشاط:
- لا لثني الظهر (Bending): تجنب الانحناء للأمام من الخصر.
- لا لرفع الأشياء الثقيلة (Lifting): تجنب رفع أي شيء أثقل من بضعة كيلوغرامات.
- لا للالتفاف (Twisting): تجنب أي حركة التواء في الجذع.
- يجب على المريض استخدام تقنيات الجسم الصحيحة عند الجلوس والوقوف والنهوض من السرير.
- العلاج الطبيعي: يبدأ برنامج العلاج الطبيعي المخصص عادةً بعد بضعة أسابيع من الجراحة، ويُعد حجر الزاوية في التعافي. يركز على:
- تقوية عضلات الجذع (core muscles).
- تحسين المرونة والمدى الحركي (ضمن الحدود الآمنة).
- تحسين التوازن والوضعية.
- إعادة تعلم أنماط الحركة الصحيحة.
- إدارة الألم في المنزل: يتم وصف مسكنات الألم حسب الحاجة، ويتم تقليل جرعاتها تدريجيًا.
- العناية بالجرح: الحفاظ على الجرح نظيفًا وجافًا، ومراقبة أي علامات للعدوى (احمرار، تورم، إفرازات).
- التغذية والترطيب: اتباع نظام غذائي غني بالبروتين والكالسيوم وفيتامين د لدعم التئام العظام. شرب كميات كافية من الماء.
- الدعم النفسي: يمكن أن تكون فترة التعافي طويلة ومحبطة أحيانًا. الدعم من العائلة والأصدقاء، وفي بعض الحالات الاستشارة النفسية، يمكن أن يكون مفيدًا.
3. التعافي طويل الأمد (6-18 شهرًا وما بعدها)
تستمر عملية الشفاء والاندماج العظمي لعدة أشهر، وقد تصل إلى عام ونصف.
- الزيارات الدورية للمتابعة: يحدد الأستاذ الدكتور
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك