تثبيت الفقرات العنقية الخلفي: دليل شامل لدمج الجمجمة-C2 والفقرة C1-C2
الخلاصة الطبية
تثبيت الفقرات العنقية الخلفي هو إجراء جراحي حيوي لاستعادة استقرار الجزء العلوي من الرقبة وحماية الحبل الشوكي. يشمل دمج الجمجمة مع الفقرة العنقية الثانية (Occiput-C2) أو الفقرة العنقية الأولى مع الثانية (C1-C2)، ويتم تحت إشراف خبراء مثل الأستاذ الدكتور محمد هطيف لضمان أفضل النتائج.
الخلاصة الطبية السريعة والقرار الحاسم: يُعد تثبيت الفقرات العنقية الخلفي إجراءً جراحيًا بالغ الدقة والحيوية، يهدف إلى استعادة الاستقرار الميكانيكي للجزء العلوي من الرقبة وحماية الحبل الشوكي وجذع الدماغ من التلف الذي قد لا يمكن إصلاحه. يشمل هذا الإجراء المعقد دمج الجمجمة مع الفقرة العنقية الثانية (Occipito-Cervical Fusion) أو دمج الفقرة العنقية الأولى مع الثانية (C1-C2 Fusion). نظرًا لحساسية هذه المنطقة التي تتحكم في وظائف الجسم الحيوية، يجب أن يتم هذا التدخل تحت إشراف جراح يمتلك خبرة استثنائية. يقدم الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام والعمود الفقري بجامعة صنعاء، بخبرته التي تتجاوز 20 عامًا واستخدامه لأحدث تقنيات الجراحة الميكروسكوبية، أعلى مستويات الأمان والنجاح في هذا المجال على مستوى اليمن والمنطقة.

مقدمة شاملة عن تثبيت الفقرات العنقية الخلفي ودمج الجمجمة
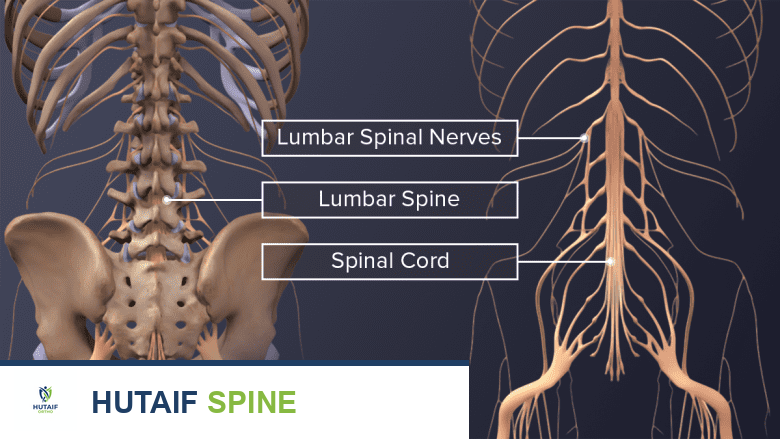
تعد منطقة التقاء الجمجمة بالرقبة، والمعروفة طبيًا باسم "الوصلة القحفية العنقية" (Craniovertebral Junction)، واحدة من أكثر المناطق التشريحية تعقيدًا، وأعظمها أهمية، وأشدها حساسية في جسم الإنسان بأكمله. إنها تمثل الجسر الحيوي الذي يربط مركز التحكم الرئيسي (الدماغ) ببقية أجزاء الجسم عبر الحبل الشوكي. توفر هذه المنطقة الفريدة مرونة هائلة ومجال حركة واسع للرأس والرقبة، مما يسمح لنا بالنظر إلى الأعلى والأسفل، والالتفاف يمينًا ويسارًا بحرية تامة.
ولكن، في الوقت نفسه، تتحمل هذه المنطقة مسؤولية هائلة تتمثل في حماية جذع الدماغ والحبل الشوكي العلوي، وهما جهازان عصبيان يتحكمان في وظائف حيوية أساسية مثل التنفس، ونبض القلب، وحركة الأطراف الأربعة. عندما تفقد هذه المنطقة استقرارها الميكانيكي—سواء كان ذلك نتيجة صدمة عنيفة (مثل حوادث السير)، أو بسبب أمراض تنكسية ومناعية (مثل التهاب المفاصل الروماتويدي)، أو تشوهات خلقية، أو أورام—فإن العواقب قد تكون كارثية.
عدم الاستقرار يعني أن العظام تتحرك بشكل غير طبيعي، مما يؤدي إلى انضغاط الحبل الشوكي أو الشريان الفقري. هذا الانضغاط يترجم إلى آلام مبرحة، ضعف عصبي متزايد، شلل، وفي الحالات الشديدة، قد يشكل تهديدًا مباشرًا لحياة المريض. هنا تبرز الحاجة الماسة لعمليات تثبيت الفقرات العنقية الخلفي، سواء بدمج الفقرة الأولى والثانية (C1-C2) أو دمج الجمجمة بالفقرات العلوية (Occipitocervical Fusion).
التشريح الدقيق للوصلة القحفية العنقية (Craniovertebral Junction)
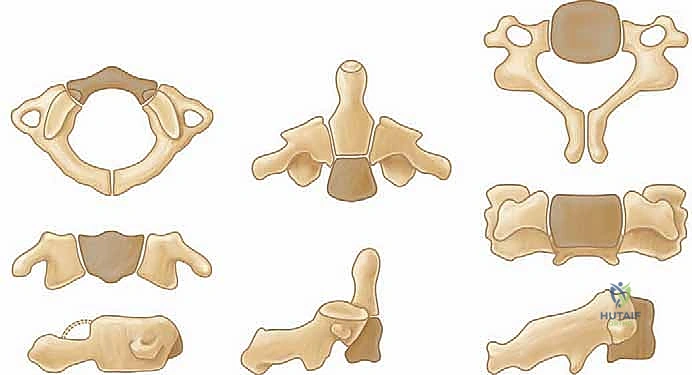
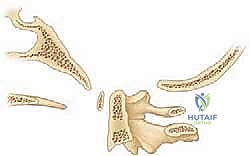
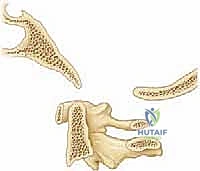
لفهم مدى تعقيد هذه الجراحة، يجب أولاً فهم التشريح الفريد لهذه المنطقة. تتكون الوصلة القحفية العنقية من ثلاثة أجزاء عظمية رئيسية مدعومة بشبكة معقدة من الأربطة:
- العظم القذالي (Occiput): وهو قاعدة الجمجمة التي تستقر على العمود الفقري.
- الفقرة العنقية الأولى (الأطلس - C1): فقرة حلقية الشكل لا تحتوي على جسم فقري حقيقي، وظيفتها الأساسية حمل الجمجمة والسماح بحركة الإيماء (النظر لأعلى ولأسفل).
- الفقرة العنقية الثانية (المحور - C2): تتميز بوجود بروز عظمي يُسمى "النتوء السني" (Odontoid peg) الذي يمتد لأعلى داخل حلقة الفقرة الأولى، ليعمل كمحور يسمح بدوران الرأس (الالتفاف يمينًا ويسارًا).
هذه العظام ترتبط ببعضها عبر أربطة قوية جدًا، أهمها الرباط المستعرض (Transverse Ligament) الذي يمنع النتوء السني للفقرة الثانية من الانزلاق للخلف والضغط على الحبل الشوكي. أي تمزق في هذا الرباط أو كسر في العظام يؤدي فورًا إلى حالة "عدم استقرار قحفي عنقي" تتطلب تدخلاً جراحيًا عاجلاً.
لماذا يُعد الأستاذ الدكتور محمد هطيف الخيار الأول في اليمن لجراحات العمود الفقري المعقدة؟
عندما يتعلق الأمر بجراحة في منطقة جذع الدماغ والحبل الشوكي العلوي، فإن هامش الخطأ هو صفر. اختيار الجراح هو القرار الأهم الذي سيتخذه المريض. يُعتبر الأستاذ الدكتور محمد هطيف المرجعية الطبية الأولى والأبرز في اليمن في مجال جراحات العظام والعمود الفقري، وذلك للأسباب التالية:
- المكانة الأكاديمية الرفيعة: يعمل كأستاذ دكتور في كلية الطب بجامعة صنعاء، مما يجعله مطلعًا ومواكبًا لأحدث الأبحاث العلمية العالمية.
- خبرة تتجاوز العقدين: أكثر من 20 عامًا من الخبرة العملية في غرف العمليات، أجرى خلالها آلاف العمليات المعقدة بنسب نجاح تضاهي المراكز العالمية.
- الريادة في التكنولوجيا: هو من أوائل الجراحين في المنطقة الذين تبنوا استخدام تقنيات الجراحة الميكروسكوبية (Microsurgery)، ومناظير المفاصل بدقة 4K، والملاحة الجراحية الدقيقة.
- الأمانة الطبية الصارمة: يُعرف الأستاذ الدكتور محمد هطيف بصدقه وشفافيته التامة مع مرضاه؛ فهو لا يوصي بالتدخل الجراحي إلا عندما يكون هو الخيار الطبي الوحيد والأمثل لإنقاذ المريض، مبتعدًا عن أي ممارسات تجارية.
الأسباب الرئيسية لعدم الاستقرار في منطقة الجمجمة والفقرات العنقية العلوية
تتعدد الأسباب التي تؤدي إلى تلف الأربطة أو العظام في هذه المنطقة، مما يستدعي إجراء جراحة التثبيت الخلفي. تشمل هذه الأسباب:
1. الصدمات والحوادث (Trauma)
تُعد حوادث السيارات، والسقوط من ارتفاع، والإصابات الرياضية العنيفة من أكثر الأسباب شيوعًا. قد تؤدي هذه الحوادث إلى كسور في الفقرة الأولى (كسر جيفرسون) أو الفقرة الثانية (كسر النتوء السني أو كسر المشنوق)، أو تمزق في الأربطة الحيوية.
2. التهاب المفاصل الروماتويدي (Rheumatoid Arthritis)
هذا المرض المناعي الذاتي يقوم بمهاجمة المفاصل، وفي حالات متقدمة، يدمر الأربطة والمفاصل بين الفقرة الأولى والثانية. يؤدي ذلك إلى انزلاق الفقرة الأولى للأمام فوق الفقرة الثانية، مما يضغط بشكل خطير على الحبل الشوكي.
3. التشوهات الخلقية والمتلازمات الجينية
بعض المرضى يولدون بتشوهات في تكوين العظام في هذه المنطقة، مثل متلازمة "كليبل-فايل" (Klippel-Feil Syndrome) أو متلازمة داون (Down Syndrome)، حيث يكون هناك ارتخاء خلقي في الأربطة العنقية يتطلب التدخل الجراحي المبكر لمنع الشلل.
4. الأورام والالتهابات
الأورام الحميدة أو الخبيثة (سواء كانت أولية أو ثانوية/نقائل) التي تصيب العظام في الجزء العلوي من الرقبة تؤدي إلى تآكل العظم وفقدان الدعم الهيكلي. كذلك بعض الالتهابات البكتيرية الشديدة قد تدمر المفاصل العنقية.
الأعراض والعلامات التحذيرية: متى يجب التدخل الفوري؟
أعراض عدم الاستقرار في الوصلة القحفية العنقية تتراوح من ألم موضعي إلى علامات عصبية كارثية. يعتمد ظهور الأعراض على مدى الضغط الواقع على الحبل الشوكي وجذور الأعصاب.
- ألم الرقبة المبرح: غالبًا ما يتركز في الجزء الخلفي العلوي من الرقبة ويمتد إلى مؤخرة الرأس (صداع قذالي - Occipital Neuralgia).
- ضعف في الأطراف: قد يلاحظ المريض صعوبة في الإمساك بالأشياء، أو ثقل في الساقين أثناء المشي.
- تنميل وخدر: فقدان الإحساس أو الشعور بوخز في الذراعين أو الساقين.
- فقدان التوازن والتناسق الحركي: صعوبة في المشي بخط مستقيم أو تكرار التعثر.
- أعراض متقدمة وخطيرة: في حالات الضغط الشديد، قد يعاني المريض من صعوبة في البلع، تغير في نبرة الصوت، فقدان السيطرة على الأمعاء والمثانة، أو حتى توقف التنفس أثناء النوم.
جدول 1: مقارنة بين الأعراض المبكرة والمتقدمة لعدم الاستقرار العنقي
| نوع الأعراض | الوصف والأمثلة | مستوى الخطورة | التدخل المطلوب |
|---|---|---|---|
| الأعراض المبكرة | ألم شديد في مؤخرة الرأس والرقبة، تيبس في حركة الرقبة، تشنجات عضلية مستمرة. | متوسطة | تقييم طبي شامل، رنين مغناطيسي، قد تفيد العلاجات التحفظية مؤقتًا. |
| الأعراض العصبية المتوسطة | تنميل في أطراف الأصابع، ضعف بسيط في قبضة اليد، شعور بصدمات كهربائية عند ثني الرقبة (علامة ليرميت). | عالية | استشارة جراح عمود فقري فورية، تحضير لاحتمالية التثبيت الجراحي. |
| الأعراض المتقدمة (الخطيرة) | صعوبة في المشي، فقدان التحكم في التبول/التبرز، صعوبة في البلع أو التنفس، شلل جزئي أو كلي. | حرجة (طوارئ) | تدخل جراحي طارئ لرفع الضغط عن الحبل الشوكي وتثبيت الفقرات. |
الخيارات العلاجية: من العلاج التحفظي إلى التدخل الجراحي
في عيادة الأستاذ الدكتور محمد هطيف، يتم تقييم كل حالة بدقة متناهية. لا يتم اللجوء للجراحة إلا إذا استنفدت الحلول الأخرى أو كانت الحالة تستدعي تدخلاً حتميًا لإنقاذ حياة المريض أو حمايته من الشلل.
1. العلاج التحفظي (غير الجراحي)
يُستخدم في الحالات البسيطة، أو الكسور المستقرة التي لا تسبب ضغطًا على الأعصاب. يشمل ذلك:
* الأطواق الطبية الصلبة (Rigid Cervical Collars).
* جهاز الهالو (Halo Vest): وهو إطار معدني يُثبت في الجمجمة بمسامير ويرتبط بسترة حول الصدر لمنع حركة الرقبة تمامًا. رغم فعاليته، إلا أنه مزعج جدًا للمريض ويحمل مخاطر التهاب أماكن المسامير.
2. التدخل الجراحي (تثبيت الفقرات العنقية الخلفي)
عندما يكون عدم الاستقرار شديدًا، أو يوجد ضغط فعلي على الحبل الشوكي، تصبح الجراحة هي الخيار الوحيد الفعال. تهدف الجراحة إلى:
1. تخفيف الضغط عن الحبل الشوكي (Decompression).
2. إعادة العظام إلى محاذاتها الطبيعية (Realignment).
3. تثبيت العظام معًا بشكل دائم باستخدام براغي وألواح معدنية (Fixation).
4. تحفيز التحام العظام (Fusion) باستخدام طعوم عظمية لتكوين كتلة عظمية صلبة واحدة.
خطوات عملية تثبيت الفقرات العنقية الخلفي (C1-C2 و Occipito-Cervical Fusion)
تُعد هذه الجراحة من أدق العمليات في جراحة العظام والأعصاب، وتتطلب مهارة يدوية فائقة ومعرفة تشريحية عميقة، وهو ما يميز الأستاذ الدكتور محمد هطيف.
المرحلة الأولى: التخطيط الجراحي المتقدم
قبل دخول غرفة العمليات، يقوم الدكتور هطيف بدراسة صور الأشعة المقطعية (CT) والرنين المغناطيسي (MRI) بدقة متناهية. يتم قياس حجم العظام ومسار الشريان الفقري (Vertebral Artery) لتحديد حجم البراغي المناسبة وزوايا إدخالها لتجنب أي إصابة للأوعية الدموية.
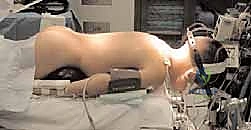
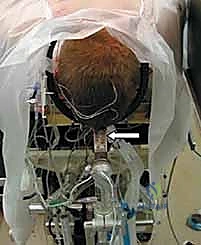
المرحلة الثانية: التخدير والتموضع
تتم الجراحة تحت التخدير العام. يُوضع المريض على بطنه (Prone position) ويتم تثبيت رأسه بقوة باستخدام جهاز تثبيت الجمجمة (Mayfield clamp) لضمان عدم تحرك الرأس ولو لميليمتر واحد أثناء الجراحة. يتم استخدام أجهزة المراقبة العصبية الفسيولوجية (Neuromonitoring) لمراقبة وظائف الحبل الشوكي طوال العملية.
المرحلة الثالثة: الشق الجراحي والتعرض
يتم إجراء شق جراحي في منتصف الجزء الخلفي من الرقبة. يتم إبعاد العضلات برفق للوصول إلى العظم القذالي (مؤخرة الجمجمة) والفقرات العنقية العلوية.
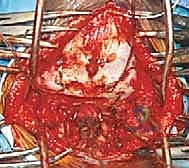
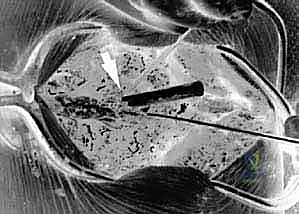
المرحلة الرابعة: وضع البراغي وأدوات التثبيت (Instrumentation)
هذه هي الخطوة الأكثر دقة. اعتمادًا على حالة المريض، يقوم الدكتور هطيف بإحدى العمليتين:
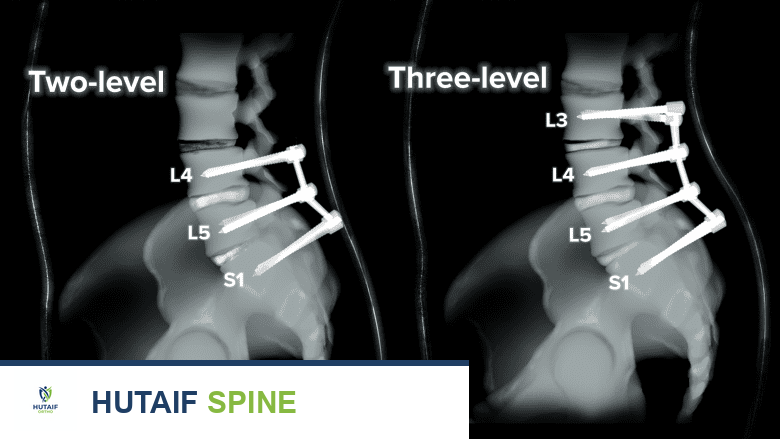
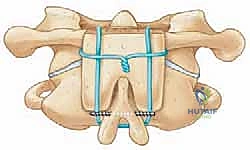
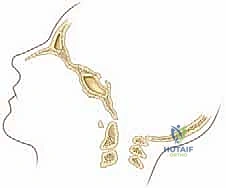
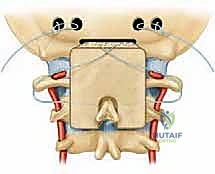
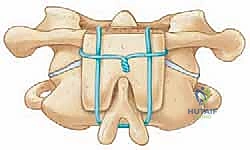
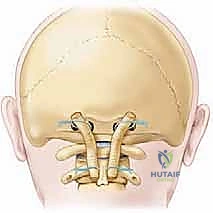
- دمج C1-C2 (C1-C2 Fusion): يتم إدخال براغي دقيقة جدًا في الكتل الجانبية للفقرة الأولى (C1 Lateral Mass Screws)، وبراغي أخرى في عنيق الفقرة الثانية (C2 Pedicle/Pars Screws). يتم بعد ذلك توصيل هذه البراغي بقضبان معدنية صغيرة لتثبيت المفصل تمامًا.
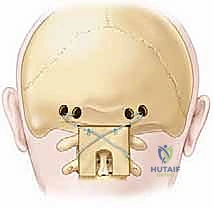
- دمج الجمجمة بالفقرات (Occipitocervical Fusion): إذا كانت المشكلة تشمل الجمجمة، يتم تثبيت صفيحة معدنية (Plate) في العظم القذالي للجمجمة باستخدام براغي خاصة، ثم يتم توصيل هذه الصفيحة بقضبان معدنية تمتد إلى البراغي المزروعة في الفقرات العنقية (C2, C3، أو أسفل من ذلك حسب الحاجة).
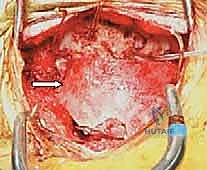
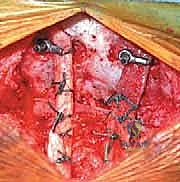
المرحلة الخامسة: التطعيم العظمي والدمج (Bone Grafting)
التثبيت المعدني وحده لا يكفي على المدى الطويل؛ يجب أن تلتحم العظام معًا. يقوم الجراح بوضع طعوم عظمية (تؤخذ عادة من حوض المريض، أو يتم استخدام طعوم صناعية/من بنك العظام) حول المنطقة المثبتة. مع مرور الأشهر، ينمو العظم الجديد فوق هذه الطعوم، مما يخلق جسرًا عظميًا صلبًا يربط الجمجمة بالرقبة بشكل دائم.
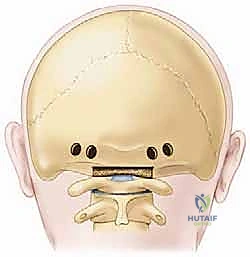
المرحلة السادسة: الإغلاق
بعد التأكد من التثبيت الممتاز وتوقف أي نزيف، يتم إغلاق العضلات والأنسجة والجلد في طبقات تجميلية، ويوضع أنبوب تصريف صغير لمنع تجمع السوائل.
جدول 2: مقارنة بين دمج الجمجمة مع C2 ودمج C1 مع C2
| وجه المقارنة | دمج C1-C2 (C1-C2 Fusion) | دمج الجمجمة-C2 (Occipitocervical Fusion) |
|---|---|---|
| دواعي الاستعمال | كسور النتوء السني، انزلاق C1-C2 بسبب الروماتويد، تمزق الرباط المستعرض. | أورام قاعدة الجمجمة، التهاب المفاصل الشديد المدمر للجمجمة، تشوهات خلقية معقدة. |
| فقدان الحركة بعد الجراحة | فقدان حوالي 50% من حركة دوران الرأس (اليمين واليسار). حركة الإيماء تتأثر بشكل طفيف. | فقدان كبير لحركة الإيماء (الأعلى والأسفل) ودوران الرأس. الرقبة تصبح أكثر صلابة. |
| مستوى التعقيد الجراحي | عالي جدًا (يتطلب دقة لتجنب الشريان الفقري). | شديد التعقيد (يتطلب تثبيت في الجمجمة وتوجيه قضبان بزوايا حادة). |
| وقت التعافي | 3 إلى 6 أشهر لاكتمال الالتحام العظمي. | 6 إلى 9 أشهر، وقد يحتاج المريض لدعم إضافي خلال هذه الفترة. |
التكنولوجيا الحديثة والجراحة الميكروسكوبية في غرفة العمليات
ما يجعل نتائج الأستاذ الدكتور محمد هطيف استثنائية هو اعتماده على أحدث الترسانات التكنولوجية. إن جراحة العمود الفقري الحديثة لم تعد تعتمد فقط على المهارة اليدوية، بل على الرؤية الفائقة والدعم التقني.
استخدام الميكروسكوب الجراحي يتيح تكبير الأنسجة العصبية الدقيقة والأوعية الدموية بشكل يمنع إصابتها. كما أن استخدام أجهزة الأشعة التداخلية (C-Arm Fluoroscopy) داخل غرفة العمليات يضمن وضع كل برغي في مكانه المثالي بالمليمتر. هذه التقنيات تقلل من حجم الشق الجراحي، وتقلل من النزيف، وتُسرّع من عملية استشفاء المريض بشكل ملحوظ.
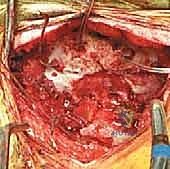
برنامج التأهيل والعلاج الطبيعي بعد جراحة تثبيت الفقرات العنقية
نجاح الجراحة هو نصف الطريق فقط؛ النصف الآخر يعتمد على التزام المريض ببرنامج التأهيل. يضع الأستاذ الدكتور محمد هطيف بروتوكولاً صارمًا للتعافي:
- الأسبوع الأول إلى الثاني: يبقى المريض في المستشفى لعدة أيام للمراقبة وإدارة الألم. يُطلب من المريض ارتداء طوق عنقي صلب لدعم الرقبة. يتم التركيز على المشي الخفيف لمنع الجلطات الدموية.
- الأسابيع 3 إلى 6: يبدأ الألم الجراحي في التلاشي. يُسمح للمريض بزيادة نشاطه تدريجيًا، ولكن يُمنع تمامًا رفع الأشياء الثقيلة أو الانحناء المفاجئ.
- الأشهر 3 إلى 6: يتم إجراء صور أشعة سينية للتأكد من بدء التحام العظام (Fusion). في هذه المرحلة، يبدأ برنامج العلاج الطبيعي المتخصص لتقوية عضلات الرقبة والكتفين وتحسين التوازن، مع مراعاة القيود الحركية الجديدة الناتجة عن الدمج.

قصص نجاح ملهمة من عيادة الأستاذ الدكتور محمد هطيف
النتائج تتحدث عن نفسها. استقبلت عيادة الأستاذ الدكتور محمد هطيف العديد من الحالات المستعصية التي فقدت الأمل، وعادت بفضل الله ثم بفضل مهارته لممارسة حياتها الطبيعية.
القصة الأولى: العودة من حافة الشلل
شاب في الثلاثينيات من عمره تعرض لحادث سير مروع أدى إلى كسر غير مستقر في الفقرة العنقية الثانية (كسر النتوء السني) مع انزلاق أدى إلى ضغط شديد على الحبل الشوكي. وصل المريض وهو يعاني من ضعف شديد في أطرافه الأربعة. بعد تقييم دقيق وسريع، أجرى الدكتور هطيف جراحة دمج C1-C2 باستخدام البراغي الميكروسكوبية. بعد العملية مباشرة، بدأ الضغط العصبى في التلاشي، وخلال أشهر من التأهيل، استعاد الشاب قدرته الكاملة على المشي وعاد لعمله.
القصة الثانية: الانتصار على الروماتويد
سيدة في الستينيات تعاني من التهاب المفاصل الروماتويدي المتقدم الذي دمر المفصل بين الجمجمة والرقبة، مما سبب لها آلامًا لا تُحتمل وصعوبة في البلع. تم إجراء عملية دمج قحفي عنقي (Occipitocervical Fusion) ناجحة. اختفى الألم العصبي المبرح، وتحسنت قدرتها على البلع بشكل ملحوظ، مما أعاد لها جودة الحياة التي افتقدتها لسنوات.