الدليل الشامل لعملية دمج الفقرات: الأسباب والخطوات والتعافي
الخلاصة الطبية
عملية دمج الفقرات هي إجراء جراحي يهدف إلى لحام فقرتين أو أكثر في العمود الفقري لمنع الحركة بينها وتخفيف الألم. تعتمد الجراحة على استخدام طعوم عظمية وشرائح ومسامير لتثبيت الفقرات، وتُعد العلاج النهائي للانزلاق الغضروفي، والكسور، والتشوهات الشوكية.
الخلاصة الطبية السريعة: عملية دمج الفقرات هي إجراء جراحي يهدف إلى لحام فقرتين أو أكثر في العمود الفقري لمنع الحركة بينها وتخفيف الألم. تعتمد الجراحة على استخدام طعوم عظمية وشرائح ومسامير لتثبيت الفقرات، وتُعد العلاج النهائي للانزلاق الغضروفي، والكسور، والتشوهات الشوكية.
مقدمة عن عملية دمج الفقرات
يمثل تطور جراحة العمود الفقري واحدا من أهم الإنجازات في مجال جراحة العظام. منذ البدايات الأولى في أوائل القرن العشرين لعلاج تشوهات العمود الفقري، تطورت عملية دمج الفقرات بشكل مذهل لتصبح اليوم الحل الجراحي النهائي والأكثر فعالية لمجموعة واسعة من أمراض العمود الفقري.
إذا كنت تعاني من آلام مزمنة في الظهر أو الرقبة، أو تم تشخيصك بحالة تتطلب تدخلا جراحيا، فإن فهمك لطبيعة عملية دمج الفقرات هو الخطوة الأولى نحو التعافي. تهدف هذه الجراحة إلى إيقاف الحركة المؤلمة بين فقرتين أو أكثر من خلال تحفيز نمو العظم ليربط بينها بشكل دائم، تماما كما يلتئم العظم المكسور. يتطلب نجاح هذا الإجراء توازنا دقيقا بين التثبيت الميكانيكي باستخدام الشرائح والمسامير، وتوفير البيئة البيولوجية المثالية لنمو العظام. في هذا الدليل الشامل، سنأخذك في رحلة مفصلة لفهم كل جانب من جوانب هذه الجراحة، لتكون على دراية تامة بما ينتظرك وكيفية الاستعداد له.
تشريح العمود الفقري وأهميته
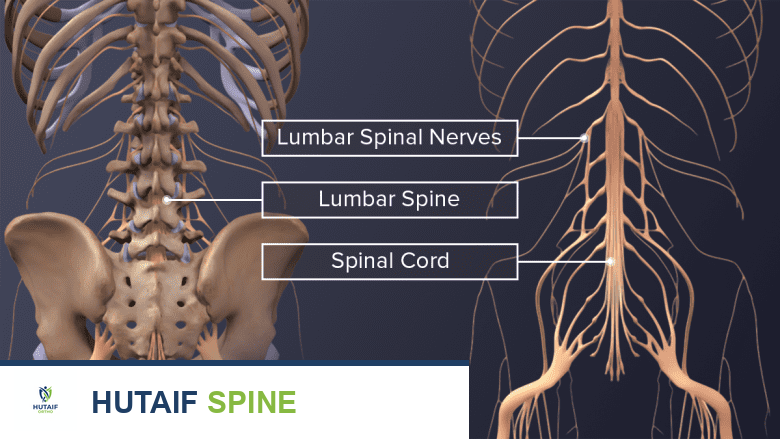
لفهم كيفية عمل جراحة دمج الفقرات، من الضروري أولا التعرف على البنية التشريحية المعقدة للعمود الفقري. يتكون العمود الفقري من سلسلة من العظام المتراصة التي تسمى الفقرات، وتفصل بينها أقراص غضروفية تعمل كوسائد لامتصاص الصدمات وتسهيل الحركة.
ينقسم العمود الفقري إلى عدة مناطق رئيسية، أهمها المنطقة عنق الرحم (الرقبة) والمنطقة القطنية (أسفل الظهر)، وهما الأكثر عرضة للإصابة والتآكل بسبب الحركة المستمرة وتحمل وزن الجسم. ترتبط الفقرات ببعضها البعض عن طريق المفاصل الوجهية التي تسمح بالانحناء والالتفاف. يمر الحبل الشوكي والأعصاب الطرفية عبر قنوات داخل هذه الفقرات. عندما تتضرر الأقراص الغضروفية أو المفاصل، يمكن أن يحدث احتكاك مباشر بين العظام، أو قد تنزلق فقرة فوق أخرى، مما يؤدي إلى الضغط على الأعصاب وتوليد آلام مبرحة. هنا يأتي دور عملية دمج الفقرات لإعادة الاستقرار الهيكلي وحماية الأعصاب.
أسباب اللجوء إلى جراحة دمج الفقرات
تتعدد الحالات الطبية التي تجعل من عملية دمج الفقرات الخيار الأمثل لاستعادة جودة الحياة. لا يلجأ الطبيب إلى هذا الخيار إلا بعد استنفاد كافة طرق العلاج التحفظي مثل العلاج الطبيعي والأدوية والحقن. تشمل أهم الأسباب ما يلي:
- مرض القرص التنكسي: تآكل الأقراص الغضروفية مع التقدم في العمر، مما يفقدها قدرتها على امتصاص الصدمات ويسبب ألما ناتجا عن الحركة غير المستقرة.
- الانزلاق الغضروفي الشديد: عندما يضغط الغضروف المنزلق بشدة على الأعصاب ولا تكفي عملية استئصال الغضروف وحدها للحفاظ على استقرار الفقرات.
- انزلاق الفقرات: حالة تنزلق فيها فقرة للأمام فوق الفقرة التي تحتها، مما يسبب عدم استقرار ميكانيكي وضغطا عصبيا.
- كسور وإصابات العمود الفقري: الحوادث التي تؤدي إلى تفتت أو كسر في الفقرات تتطلب تثبيتا ودمجا لحماية الحبل الشوكي.
- تشوهات العمود الفقري: مثل الجنف (انحناء العمود الفقري الجانبي) أو الحداب، حيث يستخدم الدمج لتصحيح الاعوجاج ومنع تفاقمه.
- الأورام والالتهابات: في حالات استئصال أورام العمود الفقري أو علاج الالتهابات العميقة، يتم استخدام الدمج لإعادة بناء المنطقة المتضررة.
الأعراض التي تستدعي التدخل الجراحي
تختلف الأعراض بناء على موقع الإصابة في العمود الفقري (الرقبة أو أسفل الظهر)، ولكن هناك مجموعة من العلامات التحذيرية التي تشير إلى الحاجة لتقييم جراحي لعملية دمج الفقرات:
- ألم ميكانيكي حاد في الظهر أو الرقبة يزداد سوءا مع الحركة ويتحسن مع الراحة.
- ألم يمتد إلى الأطراف، مثل عرق النسا (ألم يمتد إلى الساقين) أو ألم يمتد إلى الكتفين والذراعين.
- خدر وتنميل مستمر في الأطراف العلوية أو السفلية.
- ضعف عضلي ملحوظ، مثل صعوبة في المشي، أو ضعف في قبضة اليد، أو سقوط القدم.
- في الحالات الشديدة، فقدان السيطرة على الأمعاء أو المثانة (وهي حالة طوارئ طبية تستدعي تدخلا فوريا).
كيفية تشخيص الحاجة للعملية
يتبع جراح العظام والعمود الفقري نهجا دقيقا لتحديد ما إذا كانت عملية دمج الفقرات هي الحل الأمثل لحالتك. يتضمن التشخيص الخطوات التالية:
- الفحص السريري: تقييم نطاق الحركة، وقوة العضلات، وردود الفعل العصبية، وتحديد مناطق الألم بدقة.
- التصوير بالأشعة السينية: تعتبر الأشعة السينية الديناميكية (أثناء الانحناء للأمام والخلف) حاسمة لتقييم مدى عدم الاستقرار الميكانيكي وانزلاق الفقرات.
- التصوير بالرنين المغناطيسي: يقدم صورا دقيقة للأنسجة الرخوة، مثل الأقراص الغضروفية، والحبل الشوكي، وجذور الأعصاب، لتحديد مواقع الانضغاط العصبي.
- التصوير المقطعي المحوسب: يوفر تفاصيل دقيقة جدا للبنية العظمية للفقرات، وهو ضروري لتخطيط الجراحة وتقييم جودة العظام.
خيارات وأنواع الطعوم العظمية
يعتمد النجاح الأساسي لأي عملية دمج للفقرات على البيئة البيولوجية وقدرة الجسم على تكوين عظام جديدة. لتحقيق ذلك، يستخدم الجراح طعوما عظمية أو بدائل تمتلك خصائص محددة لتحفيز التئام العظام. يعتمد الالتئام العظمي على ثلاثة مبادئ أساسية هي تكوين العظام، وتحفيز الخلايا الجذعية، وتوفير هيكل داعم للنمو.
الطعم العظمي الذاتي
يُعد أخذ العظم من جسم المريض نفسه (عادة من عظام الحوض أو العرف الحرقفي) هو المعيار الذهبي في جراحات دمج الفقرات. يحتوي هذا الطعم على جميع العناصر البيولوجية اللازمة لنمو العظام بشكل طبيعي وسريع. على الرغم من فعاليته العالية، إلا أن استخراج هذا الطعم يتطلب شقا جراحيا إضافيا في الحوض، مما قد يسبب ألما مؤقتا في منطقة المانح بعد الجراحة. يقوم الجراحون المتمرسون باستخدام تقنيات دقيقة لتقليل هذا الألم وتجنب أي مضاعفات في منطقة الحوض.
الطعم العظمي من متبرع
يتم الحصول على هذا النوع من العظام من بنوك العظام المعتمدة (عظام بشرية معالجة ومعقمة بالكامل). يوفر هذا الطعم هيكلا ممتازا تنمو عليه عظام المريض الجديدة. ميزته الرئيسية هي تجنب الحاجة لعمل شق جراحي إضافي في حوض المريض، مما يقلل من وقت الجراحة والألم بعد العملية. يُستخدم هذا النوع بكثرة كدعامة هيكلية قوية، خاصة في جراحات الرقبة وأسفل الظهر.
البروتينات المحفزة لنمو العظام
يمثل اكتشاف واستخدام البروتينات المخلقة هندسيا (مثل بروتينات التخلق العظمي) ثورة حقيقية في جراحة العمود الفقري. هذه المواد البيولوجية القوية تمتلك قدرة هائلة على جذب الخلايا الجذعية لجسم المريض وتحويلها إلى خلايا بانية للعظم. استخدام هذه البروتينات يغني في كثير من الحالات عن الحاجة لأخذ عظم من الحوض، وتظهر معدلات نجاح واندماج تعادل أو تفوق الطرق التقليدية. ومع ذلك، يتطلب استخدامها خبرة جراحية دقيقة، خاصة في جراحات الرقبة الأمامية، لتجنب أي تورم في الأنسجة الرخوة.
الطرق الجراحية لدمج الفقرات
تتعدد التقنيات الجراحية للوصول إلى العمود الفقري ودمج الفقرات، ويتم اختيار الطريقة الأنسب بناء على موقع المشكلة، والأهداف الجراحية، والحالة الصحية للمريض.
استئصال الغضروف ودمج الفقرات العنقية من الأمام
تُعد هذه الجراحة الإجراء الأكثر شيوعا ونجاحا لعلاج مشاكل الرقبة التي تسبب ضغطا على الحبل الشوكي أو الأعصاب. يتم إجراء الجراحة والمريض مستلق على ظهره. يقوم الجراح بعمل شق أفقي صغير في ثنية الجلد الطبيعية في مقدمة الرقبة، عادة في الجهة اليسرى لتقليل خطر إصابة الأعصاب الصوتية.
من خلال هذا الشق، يتم إزاحة القصبة الهوائية والمريء برفق للوصول إلى العمود الفقري. يتم استئصال القرص الغضروفي التالف بالكامل، وإزالة أي نتوءات عظمية تضغط على الأعصاب. بعد ذلك، يتم تحضير الأسطح العظمية للفقرات بدقة، وإدخال الطعم العظمي أو قفص صناعي مدعوم بالعظام في الفراغ الناتج. لضمان الثبات الفوري، يتم تثبيت شريحة معدنية صغيرة ومسامير من التيتانيوم في مقدمة الفقرات. من المهم جدا أن يقوم الجراح بضبط ارتفاع الفراغ الغضروفي بدقة لتجنب الشد الزائد الذي قد يسبب آلاما في الرقبة بعد الجراحة.
دمج الفقرات القطنية الخلفي الجانبي
هذه التقنية هي الطريقة التقليدية والفعالة جدا لعلاج عدم استقرار فقرات أسفل الظهر. يتم إجراء الجراحة والمريض مستلق على بطنه على طاولة جراحية مخصصة تقلل الضغط على البطن وتقلل من النزيف.
يتم عمل شق طولي في منتصف الظهر للوصول إلى الأجزاء الخلفية من الفقرات. الخطوة الأكثر أهمية في هذه الجراحة هي تقشير الطبقة الخارجية الصلبة من العظام (النتوءات المستعرضة والمفاصل) حتى تظهر الطبقة الداخلية الغنية بالدم. يتم بعد ذلك وضع الطعوم العظمية بعناية في هذه المناطق لتكوين جسر عظمي بين الفقرات. لضمان عدم تحرك الفقرات أثناء فترة التئام العظام، يتم استخدام نظام تثبيت قوي يتكون من مسامير تُزرع داخل جذور الفقرات وترتبط بقضبان معدنية.
دمج الفقرات القطنية من الأمام
توفر هذه التقنية وصولا مباشرا إلى الجزء الأمامي من العمود الفقري في أسفل الظهر، مما يسمح بإزالة الغضروف التالف بالكامل وزرع طعم عظمي كبير الحجم، وهو أمر ممتاز لاستعادة الانحناء الطبيعي للظهر.
تتم الجراحة عبر شق في البطن، وغالبا ما يستعين جراح العظام بجراح أوعية دموية أو جراح عام لإزاحة الأوعية الدموية الكبرى (مثل الشريان الأورطي والوريد الأجوف) بأمان للوصول إلى الفقرات. بفضل وضع الطعم العظمي الكبير في الجزء الأمامي، فإنه يخضع لضغط وزن الجسم الطبيعي، وهذا الضغط الميكانيكي يحفز بشكل بيولوجي نمو العظام واندماجها بشكل أسرع وأقوى مقارنة ببعض التقنيات الخلفية.
مخاطر ومضاعفات الجراحة
كأي تدخل جراحي كبير، تحمل عملية دمج الفقرات بعض المخاطر التي يجب أن يكون المريض على دراية بها. يعمل الفريق الطبي على اتخاذ كافة التدابير الوقائية لتقليل هذه المخاطر إلى أدنى حد ممكن.
فشل الاندماج العظمي
يحدث فشل الاندماج عندما لا تتمكن العظام من الالتحام وتكوين كتلة صلبة واحدة بعد مرور عام على الجراحة. غالبا ما يعاني المريض في هذه الحالة من عودة الألم أو استمراره. يتم تشخيص هذه الحالة باستخدام الأشعة السينية الديناميكية أو الأشعة المقطعية عالية الدقة. إذا كان فشل الاندماج يسبب أعراضا مزعجة، فقد يتطلب الأمر جراحة مراجعة لإعادة تحفيز العظام وزيادة قوة التثبيت المعدني واستخدام محفزات بيولوجية أقوى.
تأثير التدخين الكارثي
يُعد التدخين العدو الأول لنجاح جراحة دمج الفقرات. النيكوتين يعمل كمضيق قوي للأوعية الدموية، مما يقلل بشكل كبير من وصول الأكسجين والدم إلى منطقة الجراحة، وهو أمر حيوي لنمو العظام. بالإضافة إلى ذلك، فإن أول أكسيد الكربون الموجود في الدخان يطرد الأكسجين من الدم، وتحتوي السجائر على سموم تمنع تكاثر الخلايا البانية للعظام.
تثبت الدراسات السريرية بشكل قاطع أن التدخين يزيد من معدل فشل الاندماج العظمي بنسبة تصل إلى 300 بالمائة. لذلك، يُلزم جميع المرضى بالتوقف التام والصارم عن التدخين لمدة 4 إلى 6 أسابيع قبل الجراحة، والاستمرار في التوقف لمدة 3 إلى 6 أشهر على الأقل بعد الجراحة لضمان نجاح العملية.
تآكل الفقرات المجاورة
بعد نجاح دمج فقرتين أو أكثر، يتم نقل الضغط الميكانيكي وحركة الانحناء إلى الفقرات السليمة المجاورة (أعلى وأسفل منطقة الدمج). بمرور الوقت، يمكن أن يؤدي هذا العبء الإضافي إلى تسريع عملية التآكل في تلك الأقراص والمفاصل. للوقاية من ذلك، يحرص الجراح على الحفاظ على الانحناء الطبيعي للعمود الفقري أثناء الجراحة، وتجنب المساس بمفاصل الفقرات المجاورة أثناء وضع المسامير.
التعافي وإعادة التأهيل
تعتبر فترة ما بعد الجراحة مرحلة حاسمة تتطلب تعاونا وثيقا بين المريض والفريق الطبي لضمان أفضل النتائج. يتم تصميم بروتوكول التعافي خصيصا لكل مريض بناء على نوع الجراحة وجودة عظامه.
الحركة المبكرة
على عكس الاعتقاد السائد بضرورة الراحة الطويلة في السرير، يُنصح المرضى بالنهوض والمشي في اليوم الأول بعد الجراحة بمساعدة أخصائي العلاج الطبيعي. الحركة المبكرة ضرورية جدا لتنشيط الدورة الدموية، ومنع تجلط الدم في الساقين، والحفاظ على وظائف الرئتين، ومنع ضعف العضلات.
استخدام الدعامات والأحزمة
استخدام الدعامات (مثل طوق الرقبة الصلب أو حزام الظهر) يختلف من حالة لأخرى. مع التطور الكبير في أنظمة التثبيت الداخلي (المسامير والشرائح)، قلت الحاجة البيوميكانيكية لاستخدام الدعامات الخارجية لفترات طويلة. ومع ذلك، قد يصف الطبيب الدعامة للمرضى الذين يعانون من هشاشة العظام، أو بعد جراحات تصحيح التشوهات الكبيرة، أو لتوفير راحة إضافية وتقييد الحركات الخاطئة في الأسابيع الأولى.
التحذير من المسكنات ومضادات الالتهاب
هناك قاعدة طبية صارمة جدا بعد عملية دمج الفقرات: يجب تجنب تناول الأدوية المضادة للالتهابات غير الستيرويدية (مثل الإيبوبروفين، الديكلوفيناك، النابروكسين) لمدة تتراوح بين 3 إلى 6 أشهر بعد الجراحة. هذه الأدوية تعمل عن طريق تثبيط إنزيمات معينة تمنع الالتهاب، ولكن هذا الالتهاب الأولي هو في الواقع الخطوة الأولى والأساسية في عملية التئام العظام. تناول هذه الأدوية يوقف الإشارات البيولوجية التي تخبر الجسم بضرورة بناء عظم جديد، مما يؤدي إلى فشل العملية. سيقوم طبيبك بوصف مسكنات ألم بديلة وآمنة لا تتعارض مع التئام العظام.
الجدول الزمني التقريبي للتعافي
| الفترة الزمنية | التوقعات والأنشطة المسموحة |
|---|---|
| الأسبوع الأول | البقاء في المستشفى لبضعة أيام، بدء المشي الخفيف، السيطرة على الألم بالأدوية الموصوفة. |
| الأسبوع 2 إلى 6 | زيادة تدريجية في المشي، تجنب الانحناء أو الرفع أو الالتفاف (قاعدة BLT)، العودة للأعمال المكتبية الخفيفة من المنزل. |
| الشهر 2 إلى 3 | بدء جلسات العلاج الطبيعي لتقوية عضلات الجذع وتحسين المرونة، العودة للقيادة إذا لم تكن تتناول مسكنات قوية. |
| الشهر 3 إلى 6 | ظهور علامات الاندماج العظمي في الأشعة، العودة لمعظم الأنشطة اليومية، استئناف العمل بدوام كامل. |
| بعد 6 أشهر | اندماج عظمي قوي، العودة للأنشطة الرياضية المعتدلة بناء على موافقة الطبيب. |
الأسئلة الشائعة
نسبة نجاح الجراحة
تعتبر جراحة دمج الفقرات من الإجراءات ذات معدلات النجاح العالية، حيث تتجاوز نسبة نجاح الاندماج العظمي وتخفيف ألم الأعصاب 85% إلى 90% في معظم الحالات. يعتمد النجاح بشكل كبير على التزام المريض بتعليمات ما بعد الجراحة، خاصة الامتناع عن التدخين.
مدة العملية الجراحية
تختلف مدة الجراحة بناء على عدد الفقرات المراد دمجها والتقنية المستخدمة. في المتوسط، تستغرق العملية من ساعتين إلى أربع ساعات. قد تستغرق الحالات المعقدة أو تصحيح التشوهات وقتا أطول.
فقدان مرونة العمود الفقري
بما أن الجراحة تدمج فقرتين أو أكثر لتصبح عظمة واحدة، فسيحدث فقدان لبعض الحركة في تلك القطعة المحددة. ومع ذلك، نظرا لأن معظم المرضى الذين يخضعون لهذه الجراحة يعانون بالفعل من تيبس وألم يحد من حركتهم، فإنهم غالبا ما يشعرون بتحسن في قدرتهم العامة على الحركة بعد الجراحة بسبب زوال الألم.
موعد المشي بعد الجراحة
في معظم الحالات، سيطلب منك الفريق الطبي الوقوف والمشي بضع خطوات بمساعدة أخصائي العلاج الطبيعي في اليوم التالي للجراحة مباشرة، أو حتى في نفس اليوم في بعض التدخلات البسيطة.
العودة إلى العمل والحياة الطبيعية
يعتمد ذلك على طبيعة عملك. يمكن لأصحاب الأعمال المكتبية العودة إلى العمل خلال 3 إلى 6 أسابيع. أما الأعمال التي تتطلب مجهودا بدنيا أو رفع أوزان، فقد تتطلب فترة نقاهة تتراوح من 3 إلى 6 أشهر.
سبب منع مضادات الالتهاب
الأدوية المضادة للالتهابات (مثل البروفين والفولتارين) توقف العملية الكيميائية الطبيعية التي يستخدمها الجسم لبدء تكوين العظام الجديدة. استخدامها في الأشهر الأولى قد يؤدي إلى فشل التحام الفقرات.
تأثير التدخين على التئام العظام
التدخين يضيق الأوعية الدموية ويمنع وصول الدم والأكسجين اللازمين لنمو العظام، كما أن السموم الموجودة فيه تقتل الخلايا المسؤولة عن بناء العظم. المدخنون معرضون لفشل العملية بنسبة تصل إلى ثلاثة أضعاف مقارنة بغير المدخنين.
بدائل جراحة دمج الفقرات
في بعض الحالات المحددة (مثل الانزلاق الغضروفي العنقي دون عدم استقرار)، يمكن التفكير في جراحة استبدال القرص الغضروفي بقرص صناعي للحفاظ على الحركة. سيناقش طبيبك ما إذا كان هذا الخيار مناسبا لحالتك التشريحية.
العمر الافتراضي للمسامير والشرائح
المعدات المستخدمة (المسامير والشرائح) مصنوعة من التيتانيوم الطبي المصمم للبقاء في الجسم مدى الحياة. وظيفتها الأساسية هي تثبيت الفقرات حتى يكتمل الاندماج العظمي. بعد التحام العظام، يصبح العظم هو الداعم الأساسي، ونادرا ما يتم إزالة هذه المعادن إلا إذا سببت تهيجا موضعيا.
علامات الخطر بعد العودة للمنزل
يجب عليك الاتصال بطبيبك فورا إذا لاحظت ارتفاعا في درجة الحرارة، أو احمرارا وتورما متزايدا في الجرح، أو تسربا لسوائل من الجرح، أو ألما شديدا لا يستجيب للمسكنات، أو ضعفا وتنميلا جديدا في الأطراف، أو صعوبة في التحكم في التبول والتبرز.
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك