خيارات علاج الألم بعد جراحة الظهر: دليل شامل للمرضى
الخلاصة الطبية السريعة: متلازمة فشل جراحة الظهر (FBSS) هي ألم مستمر بعد جراحة العمود الفقري. يشمل علاجها الأدوية، العلاج الطبيعي، الحقن الموجهة، وتحفيز الحبل الشوكي، وقد يتطلب جراحة تصحيحية. يتخصص الأستاذ الدكتور محمد هطيف في صنعاء في تشخيص وعلاج هذه الحالات المعقدة، ويهدف إلى تخفيف الألم وتحسين نوعية الحياة.
مقدمة: فهم الألم بعد جراحة الظهر
تُعد جراحات الظهر من الإجراءات الشائعة التي تهدف إلى تخفيف الألم وتحسين وظيفة العمود الفقري. ومع ذلك، قد يواجه بعض المرضى استمرار الألم أو ظهور آلام جديدة بعد الجراحة، وهي حالة تُعرف باسم "متلازمة فشل جراحة الظهر" (FBSS - Failed Back Surgery Syndrome). هذه المتلازمة ليست فشلاً للجراحة بحد ذاتها، بل هي وصف للألم المزمن الذي يبقى أو يتطور بعد عملية جراحية في الظهر، وتُعد تحديًا كبيرًا لكل من المرضى والأطباء على حد سواء.
في مركز الأستاذ الدكتور محمد هطيف، ندرك مدى الإحباط والتأثير السلبي الذي يمكن أن يحدثه الألم المستمر على حياة المريض اليومية. ولذلك، نتبع نهجًا منهجيًا وشاملاً لتشخيص السبب الكامن وراء الألم وعلاجه بفعالية. الأستاذ الدكتور محمد هطيف، كونه الرائد في جراحة العظام والعمود الفقري في صنعاء واليمن، يتمتع بخبرة واسعة في التعامل مع هذه الحالات المعقدة، ويقدم خطط علاج مخصصة تهدف إلى تقليل الألم، تحسين جودة حياة المريض، واستعادة أكبر قدر ممكن من الوظيفة.
الهدف الأساسي من علاج الألم بعد جراحة الظهر هو تخفيف المعاناة، وتمكين المرضى من العودة إلى أنشطتهم اليومية بأقل قدر من القيود. يبدأ العلاج عادةً بسلسلة من الخيارات غير الجراحية على مدى عدة أشهر، ولا يتم اللجوء إلى التدخلات الجراحية إلا بعد استنفاد هذه الخيارات أو في حالات محددة تتطلب ذلك.

التشريح: فهم بنية العمود الفقري
لفهم أسباب الألم بعد جراحة الظهر، من المهم أن يكون لدينا فهم أساسي لبنية العمود الفقري. العمود الفقري هو هيكل معقد وحيوي يدعم الجسم ويحمي الحبل الشوكي والأعصاب. يتكون العمود الفقري البشري من 33 فقرة، مقسمة إلى مناطق رئيسية:
- الفقرات العنقية (الرقبة): 7 فقرات.
- الفقرات الصدرية (منتصف الظهر): 12 فقرة.
- الفقرات القطنية (أسفل الظهر): 5 فقرات.
- العجز والعصعص (قاعدة العمود الفقري): 9 فقرات ملتحمة.
بين كل فقرتين (باستثناء العجز والعصعص)، توجد أقراص بين فقرية تعمل كممتصات للصدمات وتسمح بالحركة المرنة للعمود الفقري. تتكون هذه الأقراص من مركز هلامي ناعم (النواة اللبية) وحلقة خارجية قوية (الحلقة الليفية).
يمر الحبل الشوكي، وهو امتداد للجهاز العصبي المركزي، عبر القناة الشوكية التي تتكون من تجاويف داخل الفقرات. تتفرع الأعصاب الشوكية من الحبل الشوكي عبر فتحات صغيرة بين الفقرات (الثقوب الفقرية) لتصل إلى جميع أنحاء الجسم، وتنقل الإشارات الحسية والحركية.
بالإضافة إلى الفقرات والأقراص والأعصاب، يضم العمود الفقري شبكة معقدة من الأربطة والعضلات والأوتار التي توفر الدعم، الاستقرار، وتسمح بالحركة. أي خلل في أي من هذه المكونات - سواء كان بسبب إصابة، مرض، أو حتى تدخل جراحي - يمكن أن يؤدي إلى الألم والوظيفة المضطربة. بعد جراحة الظهر، قد يتأثر أي من هذه الهياكل، مما يؤدي إلى الألم المستمر أو المتجدد، وهذا ما يتطلب تشخيصًا دقيقًا وفهمًا عميقًا للتشريح من قبل متخصص مثل الأستاذ الدكتور محمد هطيف.
الأسباب وعوامل الخطر لمتلازمة فشل جراحة الظهر
متلازمة فشل جراحة الظهر ليست تشخيصًا واحدًا، بل هي مصطلح عام يشمل مجموعة متنوعة من الأسباب التي تؤدي إلى استمرار الألم بعد جراحة العمود الفقري. فهم هذه الأسباب أمر بالغ الأهمية لتحديد خطة العلاج الأكثر فعالية. تتضمن الأسباب وعوامل الخطر الشائعة ما يلي:
أسباب هيكلية (متعلقة بالعمود الفقري):
- التشخيص الأولي غير الدقيق: في بعض الحالات، قد لا يكون التشخيص الأولي الذي أدى إلى الجراحة هو السبب الحقيقي للألم، مما يعني أن الجراحة لم تعالج المشكلة الأساسية.
- الضغط العصبي غير الكامل أو المتجدد: قد لا يتم تخفيف الضغط على الأعصاب بشكل كامل أثناء الجراحة، أو قد يحدث ضغط جديد بسبب تضيق القناة الشوكية أو انزلاق غضروفي جديد في نفس المستوى أو مستوى آخر.
- فشل الاندماج (Pseudoarthrosis): إذا كانت الجراحة تتضمن دمج فقرتين أو أكثر، فإن فشل هذه الفقرات في الاندماج بشكل صحيح يمكن أن يؤدي إلى عدم استقرار وألم.
- عدم الاستقرار الفقري: قد تحدث الجراحة تغيرات في ميكانيكا العمود الفقري، مما يؤدي إلى عدم استقرار في جزء آخر من العمود الفقري لم يكن مستقرًا من قبل.
- تليف الأنسجة الندبية (Epidural Fibrosis): يمكن أن تتكون أنسجة ندبية حول الأعصاب الشوكية بعد الجراحة، مما يضغط عليها ويسبب الألم.
- مرض الجزء المجاور (Adjacent Segment Disease): بعد دمج فقرات معينة، قد تزداد الضغوط على الأقراص والفقرات المجاورة للمنطقة المدمجة، مما يؤدي إلى تدهورها وظهور آلام جديدة.
- المشاكل التقنية أثناء الجراحة: مثل وضع خاطئ للمسامير أو الأدوات الجراحية، أو إصابة عصبية غير مقصودة.
- العدوى: نادراً ما تحدث عدوى في موقع الجراحة، ولكنها يمكن أن تسبب ألمًا شديدًا ومستمرًا.
أسباب غير هيكلية (عوامل أخرى):
- العوامل النفسية: الاكتئاب، القلق، والتوتر يمكن أن تزيد من إدراك الألم وتعيق التعافي. المرضى الذين يعانون من هذه الحالات قبل الجراحة قد يكونون أكثر عرضة للإصابة بـ FBSS.
- التأهيل غير الكافي: عدم الالتزام ببرنامج العلاج الطبيعي بعد الجراحة يمكن أن يؤثر سلبًا على استعادة القوة والمرونة، مما يؤدي إلى استمرار الألم.
- نمط الحياة: التدخين، السمنة، وقلة النشاط البدني يمكن أن تعيق عملية الشفاء وتزيد من خطر الألم المزمن.
- الأمراض المصاحبة: حالات مثل السكري أو أمراض المناعة الذاتية يمكن أن تؤثر على عملية الشفاء وتزيد من خطر الألم المزمن.
يتطلب تحديد السبب الدقيق لمتلازمة فشل جراحة الظهر تقييمًا شاملاً من قبل أخصائي ذي خبرة مثل الأستاذ الدكتور محمد هطيف، الذي يستخدم مجموعة واسعة من الأدوات التشخيصية لضمان خطة علاج مستهدفة وفعالة.
الأعراض الشائعة لمتلازمة فشل جراحة الظهر
تتنوع أعراض متلازمة فشل جراحة الظهر بشكل كبير بين المرضى، ولكنها غالبًا ما تشمل مزيجًا من الألم والتغيرات الحسية والوظيفية. من المهم ملاحظة أن هذه الأعراض قد تظهر مباشرة بعد الجراحة أو تتطور بمرور الوقت.
الألم:
- ألم مستمر أو متفاقم في الظهر: هو العرض الأكثر شيوعًا، حيث لا يتحسن الألم الأصلي أو يزداد سوءًا بعد الجراحة.
- ألم جديد ومختلف: قد يشعر المريض بألم في منطقة مختلفة عن تلك التي كانت تؤلمه قبل الجراحة، أو قد يكون الألم من نوع مختلف (على سبيل المثال، ألم حارق بدلاً من ألم حاد).
- ألم ينتشر إلى الساقين (عرق النسا): يمكن أن ينتشر الألم من أسفل الظهر إلى الأرداف، الفخذين، الساقين، والقدمين، ويصاحبه خدر أو وخز. هذا غالبًا ما يشير إلى ضغط عصبي.
- ألم عصبي: يوصف غالبًا بأنه حارق، لاذع، أو كهربائي، وقد يكون مصحوبًا بإحساس بالوخز أو الخدر.
التغيرات الحسية والحركية:
- الخدر والوخز: إحساس بتنميل أو وخز في الساقين أو القدمين، وقد يشير إلى تلف أو تهيج عصبي.
- ضعف العضلات: صعوبة في تحريك الساقين أو رفع القدمين (سقوط القدم)، مما يؤثر على المشي والتوازن.
- صعوبة في الوقوف أو المشي لفترات طويلة: قد يجد المرضى صعوبة في أداء الأنشطة اليومية البسيطة بسبب الألم أو الضعف.
الأعراض الأخرى:
- تشنجات عضلية: في الظهر أو الساقين.
- تأثير على نوعية الحياة: الألم المزمن يمكن أن يؤدي إلى صعوبات في النوم، فقدان القدرة على العمل، تقليل المشاركة في الأنشطة الاجتماعية، مما يؤثر سلبًا على الصحة النفسية للمريض، ويزيد من خطر الاكتئاب والقلق.
- اضطرابات في وظائف الأمعاء والمثانة (نادرًا): في حالات نادرة، قد تشير الأعراض مثل ضعف التحكم في الأمعاء أو المثانة إلى حالة طبية طارئة تتطلب عناية فورية.
من الضروري جدًا أن يقوم الأستاذ الدكتور محمد هطيف بتقييم هذه الأعراض بعناية لتحديد السبب الجذري وتطوير خطة علاج مناسبة. التشخيص الدقيق هو المفتاح لتخفيف الألم وتحسين النتائج.
التشخيص الدقيق لمتلازمة فشل جراحة الظهر
يُعد التشخيص الدقيق حجر الزاوية في علاج متلازمة فشل جراحة الظهر، نظرًا لتعدد الأسباب المحتملة. يتطلب الأمر نهجًا شاملاً يجمع بين التاريخ الطبي المفصل، الفحص السريري، والتصوير المتقدم، وغالبًا ما يتطلب خبرة أخصائي مثل الأستاذ الدكتور محمد هطيف.
1. التاريخ الطبي الشامل:
يبدأ التشخيص بمناقشة مفصلة مع المريض حول تاريخه الطبي، والذي يشمل:
- تاريخ الجراحة السابقة: نوع الجراحة، تاريخها، الأعراض الأصلية التي عولجت، والتحسن الذي شعر به المريض بعد الجراحة مباشرة.
- وصف الألم الحالي: متى بدأ الألم الجديد أو المتجدد؟ ما هو نوع الألم (حاد، حارق، خدر)؟ ما هي العوامل التي تزيد الألم أو تخففه؟ هل ينتشر الألم؟
- الأدوية الحالية: أي أدوية يتناولها المريض لتخفيف الألم أو لأي حالات أخرى.
- التاريخ النفسي والاجتماعي: الكشف عن أي عوامل نفسية أو اجتماعية قد تؤثر على إدراك الألم أو التعافي.
2. الفحص السريري الدقيق:
يقوم الأستاذ الدكتور محمد هطيف بإجراء فحص بدني شامل لتقييم:
- الحركة ونطاقها: مدى قدرة المريض على تحريك ظهره وساقيه.
- القوة العضلية: اختبار قوة العضلات في الساقين والقدمين.
- الاستجابات الحسية: التحقق من وجود خدر، وخز، أو تغيرات في الإحساس.
- المنعكسات: تقييم منعكسات الركبة والكاحل.
- علامات الضغط العصبي: إجراء اختبارات محددة مثل اختبار رفع الساق المستقيمة.
3. التصوير المتقدم:
تُستخدم أدوات التصوير لتحديد أي مشاكل هيكلية محتملة في العمود الفقري:
- التصوير بالرنين المغناطيسي (MRI): يُعد التصوير بالرنين المغناطيسي الأداة الأكثر قيمة لتقييم الأنسجة الرخوة مثل الأقراص، الحبل الشوكي، الأعصاب، وتحديد وجود انزلاق غضروفي جديد، تضيق القناة الشوكية، أو تليف الأنسجة الندبية. يمكن حقن صبغة التباين لتمييز الأنسجة الندبية عن الأنسجة العصبية.
- التصوير المقطعي المحوسب (CT Scan): مفيد لتقييم بنية العظام، مثل الفقرات، وتحديد وجود فشل في الاندماج (Pseudoarthrosis) أو وضع خاطئ للمسامير الجراحية.
- الأشعة السينية (X-rays): تُستخدم لتقييم استقرار العمود الفقري، تحديد وجود انحناءات غير طبيعية (مثل الجنف)، وتقييم حالة الاندماج بعد الجراحة. قد تُؤخذ صور بالأشعة السينية أثناء الحركة (ثني وانبساط) لتقييم عدم الاستقرار.
- التصوير المقطعي بإصدار البوزيترون (PET Scan) أو مسح العظام: قد تُستخدم في حالات نادرة للبحث عن العدوى أو الأورام.
4. دراسات التوصيل العصبي وتخطيط كهربية العضل (NCS/EMG):
تساعد هذه الاختبارات في تحديد ما إذا كانت الأعصاب تالفة أو مضغوطة، وتحديد موقع وشدة الضرر العصبي.
5. الحقن التشخيصية:
في بعض الحالات، يمكن استخدام الحقن الموجهة (مثل حقن جذور الأعصاب أو حقن المفاصل الوجهية) لتحديد مصدر الألم بدقة. إذا أدت الحقنة إلى تخفيف مؤقت للألم، فهذا يشير إلى أن المنطقة المحقونة هي مصدر الألم.
من خلال الجمع بين هذه الأدوات التشخيصية وخبرة الأستاذ الدكتور محمد هطيف، يمكن تحديد السبب الجذري للألم بدقة، مما يسمح بوضع خطة علاج شخصية وفعالة.
خيارات العلاج المتاحة لألم ما بعد جراحة الظهر
تتطلب معالجة الألم بعد جراحة الظهر نهجًا متعدد التخصصات، وغالبًا ما تبدأ بالخيارات غير الجراحية قبل التفكير في التدخلات الأكثر توغلاً. يهدف العلاج إلى تخفيف الألم، تحسين الوظيفة، واستعادة جودة الحياة. في مركز الأستاذ الدكتور محمد هطيف، يتم تصميم خطة العلاج بعناية لتناسب حالة كل مريض واحتياجاته الفريدة.
الأدوية
تُعد الأدوية خط الدفاع الأول في إدارة الألم بعد جراحة الظهر، وتعمل على تقليل الالتهاب، تخفيف الألم، أو حجب الإشارات العصبية المؤلمة. يتم وصف الجرعات المناسبة لهذه الأدوية من قبل الطبيب المختص.
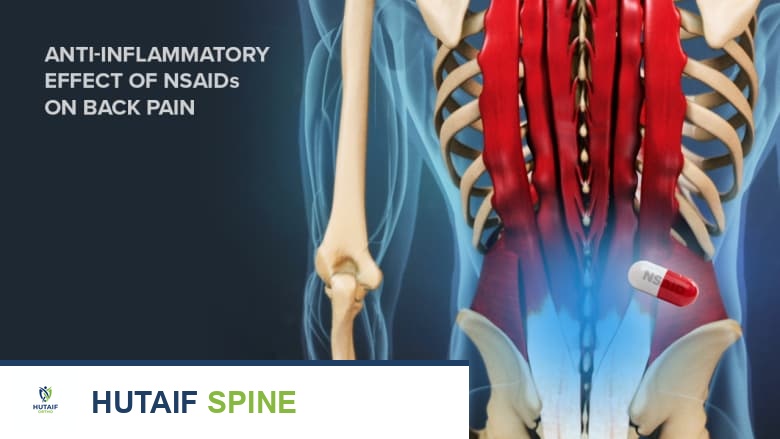
تأثير مضادات الالتهاب غير الستيرويدية يمكن أن يساعد في تقليل الألم والانزعاج بعد الجراحة المرتبط بمتلازمة فشل جراحة الظهر.
تشمل الأدوية الفموية الشائعة لمتلازمة فشل جراحة الظهر ما يلي:
- مضادات الالتهاب غير الستيرويدية (NSAIDs): مثل الإيبوبروفين والنابروكسين، تعمل على تقليل الالتهاب والتورم، وبالتالي تخفيف الألم. تُستخدم عادةً للألم الخفيف إلى المتوسط.
- المسكنات الأفيونية: تُستخدم للألم الشديد، ولكن يجب استخدامها بحذر وتحت إشراف طبي صارم بسبب مخاطر الإدمان والآثار الجانبية.
- الأدوية المضادة للاختلاج (مضادات التشنج): مثل الجابابنتين والبريغابالين، تُستخدم بشكل فعال لعلاج الألم العصبي، حيث تعمل على تهدئة فرط نشاط الأعصاب.
- مضادات الاكتئاب: بعض مضادات الاكتئاب ثلاثية الحلقات ومثبطات استرداد السيروتونين والنوربينفرين (SNRIs) يمكن أن تساعد في تخفيف الألم المزمن، خاصة الألم العصبي، بالإضافة إلى تحسين الحالة المزاجية والنوم.
- مرخيات العضلات: تُستخدم لتخفيف التشنجات العضلية التي قد تصاحب ألم الظهر.
يجب دائمًا استشارة الأستاذ الدكتور محمد هطيف لتحديد الدواء والجرعة المناسبة، حيث أن الاستخدام غير الصحيح قد يؤدي إلى آثار جانبية خطيرة.
العلاج الطبيعي والتأهيل
يُعد العلاج الطبيعي جزءًا لا يتجزأ من معظم برامج علاج متلازمة فشل جراحة الظهر. يهدف إلى استعادة القوة، المرونة، ونطاق حركة العمود الفقري، وتحسين الوظيفة العامة.
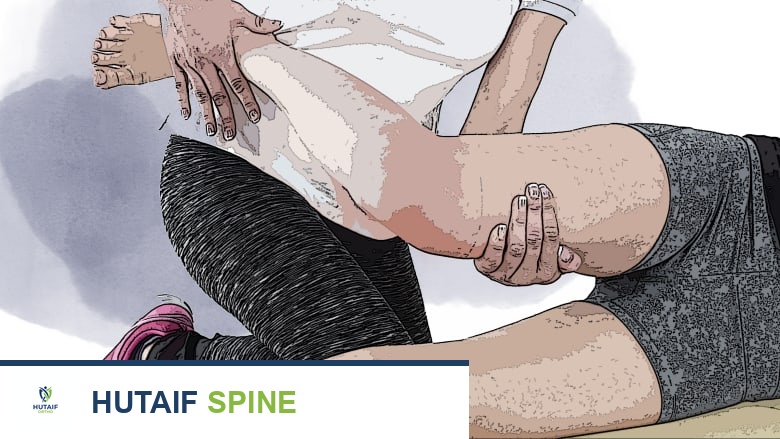
يشمل العلاج الطبيعي الموجه سلسلة من التمارين التي يضعها المعالج بناءً على حالة المريض.
يتضمن برنامج العلاج الطبيعي الموجه ما يلي:
- تمارين التقوية: لتقوية عضلات الجذع والبطن والظهر، والتي تدعم العمود الفقري وتساعد في تخفيف الضغط عليه.
- تمارين المرونة والتمدد: لتحسين نطاق الحركة وتقليل التيبس في الظهر والساقين.
- تمارين تحسين الوضعية والميكانيكا الحيوية: لتعليم المريض كيفية الحفاظ على وضعية صحيحة أثناء الجلوس والوقوف ورفع الأشياء، لتجنب تفاقم الألم.
- الأساليب المساعدة: قد تشمل العلاج بالحرارة أو البرودة، التحفيز الكهربائي، أو الموجات فوق الصوتية للمساعدة في تخفيف الألم والالتهاب.
يتم تصميم كل برنامج علاج طبيعي بشكل فردي من قبل معالج فيزيائي متخصص، بناءً على نقاط قوة المريض وقيوده، لضمان أقصى قدر من الفائدة.
العلاج بالتدليك والعلاج اليدوي
تُعد العلاجات اليدوية، مثل التدليك وتقنيات تحريك الأنسجة الرخوة بمساعدة الأدوات، مفيدة في تفكيك وتليين الأنسجة الندبية والالتصاقات تحت الجلد. هذه التقنيات تعزز الشفاء من خلال تحفيز تكوين خلايا وألياف جديدة، مثل الكولاجين، وتحسين الدورة الدموية في المنطقة المصابة.
- التدليك العلاجي: يساعد على تخفيف توتر العضلات، تحسين تدفق الدم، وتقليل الألم.
- تحريك الأنسجة الرخوة بمساعدة الأدوات (مثل تقنية غراستون): تستخدم أدوات خاصة لتحديد ومعالجة الأنسجة الندبية والقيود في الأنسجة الرخوة، مما يساعد على استعادة الحركة وتقليل الألم.
تحفيز الحبل الشوكي (SCS)
تحفيز الحبل الشوكي (SCS) هو إجراء لإدارة الألم يتم فيه تمرير إشارات كهربائية نابضة ومتحكم بها بالقرب من الحبل الشوكي. تعمل هذه الإشارات على تشتيت الأعصاب الناقلة للألم، وبالتالي تقليل الإحساس بالألم في الظهر والساقين.
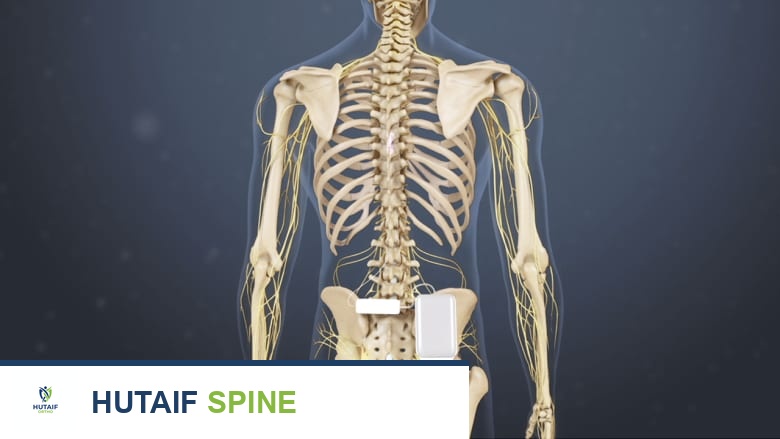
تساعد الإشارات الكهربائية من محفز الحبل الشوكي على تشتيت إشارات الألم، وبالتالي تقليله.
يتم توليد الإشارات الكهربائية بواسطة جهاز صغير يُزرع تحت الجلد في ظهر المريض. قبل الزرع الدائم، يتم إجراء مرحلة تجريبية لتقييم فعالية تحفيز الحبل الشوكي. إذا كانت النتائج إيجابية وشعر المريض بتحسن كبير في الألم، يمكن إجراء الزرع الدائم.
من المهم ملاحظة أن الأبحاث حول علاج تحفيز الحبل الشوكي لآلام الظهر المزمنة لا تزال غير حاسمة، وهناك حاجة إلى مزيد من الدراسات طويلة الأمد لتحديد سلامة وفعالية SCS بشكل كامل.
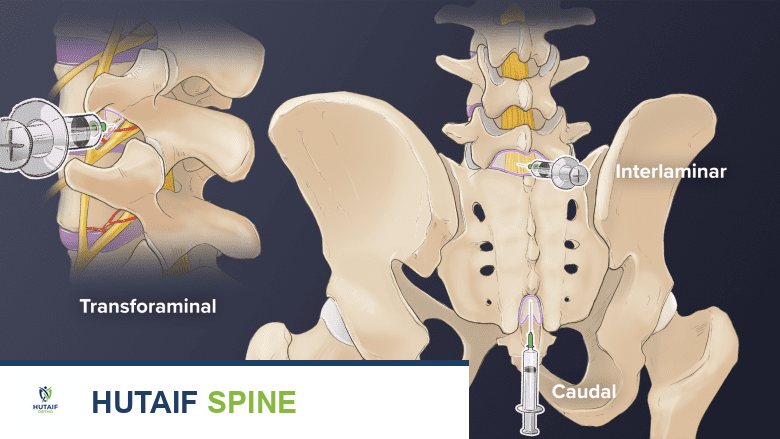
العلاجات بالحقن
تُشير الأبحاث المحدودة إلى أن حقن العمود الفقري قد توفر تخفيفًا للألم في حالات متلازمة فشل جراحة الظهر. يتم إجراء هذه الحقن عادةً بواسطة أطباء متخصصين مثل الأستاذ الدكتور محمد هطيف لضمان الدقة والسلامة.
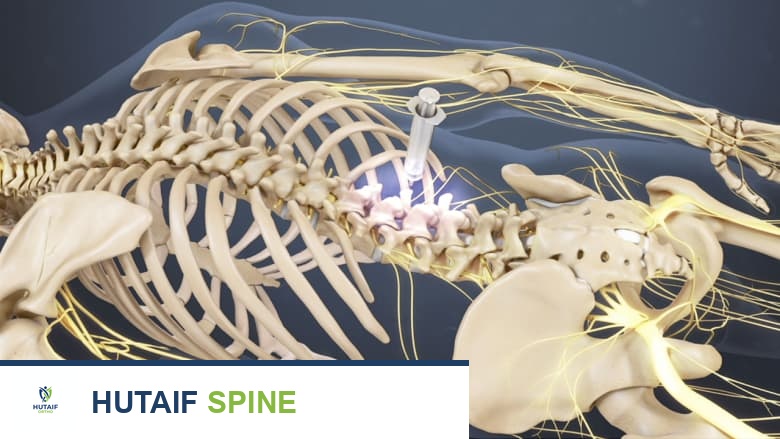
تحلل الالتصاقات هو علاج بالحقن يساعد على تفكيك أو إذابة الأنسجة الندبية.
حقن تحلل الالتصاقات (Adhesiolysis): علاج بالحقن لتفكيك الأنسجة الندبية
تحلل الالتصاقات هو إجراء حقن طفيف التوغل حيث يقوم الطبيب بحقن محلول طبي، مثل الستيرويد، محلول ملحي، أو الهيالورونيداز، في منطقة التليف فوق الجافية (الأنسجة الندبية) بهدف تفكيك أو إذابة هذه الأنسجة.
قد يقوم أخصائي العلاج الطبيعي والتأهيل، أخصائي الأعصاب، أو جراح العظام المدرب على تحلل الالتصاقات بإدارة هذه الحقن. بناءً على مدى وشدة الأنسجة الندبية والحالة الصحية العامة للمريض، قد يتطلب علاج تحلل الالتصاقات جلسة واحدة أو عدة جلسات على مدى بضعة أيام. قد يتكرر الإجراء بعد بضعة أسابيع
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك


