داء الفقار تنكس العمود الفقري فهم شامل من الأستاذ الدكتور محمد هطيف
الخلاصة الطبية السريعة: داء الفقار هو مصطلح واسع يشير إلى تنكس العمود الفقري، غالبًا بسبب خشونة المفاصل. يشمل العلاج الأدوية، العلاج الطبيعي، وفي الحالات المتقدمة قد يتطلب تدخلًا جراحيًا، ويقدم الأستاذ الدكتور محمد هطيف أحدث طرق التشخيص والعلاج المتكامل في صنعاء.
مقدمة شاملة حول داء الفقار وتنكس العمود الفقري
يُعد العمود الفقري محور جسم الإنسان ودعامته الأساسية، فهو المسؤول عن حركتنا ومرونتنا وحماية الحبل الشوكي والأعصاب الحيوية. ومع مرور الوقت، ومع التقدم في العمر، قد يتعرض هذا الهيكل المعقد لعمليات تنكسية طبيعية تؤدي إلى ظهور حالات مثل داء الفقار .
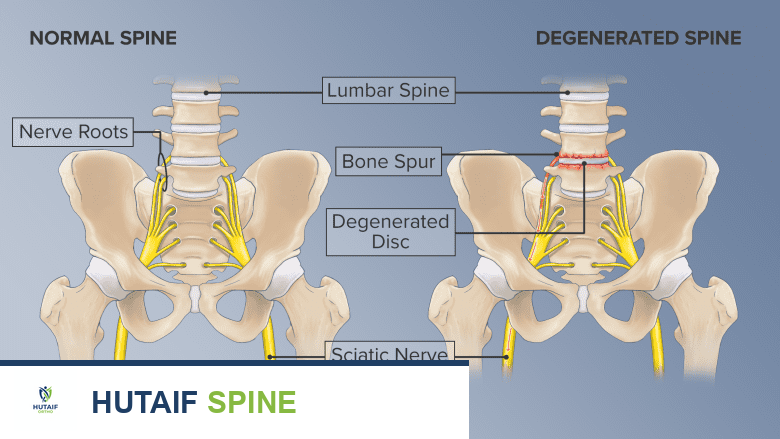
داء الفقار (Spondylosis) هو مصطلح طبي واسع وشامل، يشير ببساطة إلى أي شكل من أشكال التنكس أو التآكل الذي يصيب فقرات العمود الفقري أو الأقراص الفقرية أو المفاصل المحيطة بها. إنه ليس مرضًا واحدًا بحد ذاته، بل هو وصف لحالة تدهور عام في مكونات العمود الفقري. غالبًا ما يستخدم هذا المصطلح لوصف خشونة فقرات العمود الفقري ، ولكنه يشمل أيضًا أي نوع آخر من التغيرات التنكسية.
في اليمن، وبالتحديد في صنعاء، يقف الأستاذ الدكتور محمد هطيف كأحد أبرز الخبراء في جراحة العظام والعمود الفقري، حيث يقدم رعاية متخصصة وتشخيصًا دقيقًا وعلاجًا متقدمًا للمرضى الذين يعانون من داء الفقار ومشاكل العمود الفقري التنكسية الأخرى. يهدف هذا الدليل الشامل إلى تزويدك بمعلومات مفصلة حول داء الفقار، أسبابه، أعراضه، كيفية تشخيصه، وخيارات العلاج المتاحة، مع التركيز على النهج الشامل الذي يتبعه الأستاذ الدكتور محمد هطيف.
شاهد فيديو داء الفقار لمعرفة المزيد: شاهد فيديو داء الفقار
فهم داء الفقار كحالة تنكسية
على غرار العديد من المصطلحات الأخرى المستخدمة لوصف مشاكل العمود الفقري، فإن داء الفقار هو مصطلح وصفي أكثر منه تشخيصًا سريريًا محددًا. تعني الكلمة حرفيًا "حالة الفقرات"، وتشير إلى وجود تنكس في العمود الفقري، والذي غالبًا ما يترافق مع الألم، بغض النظر عن السبب الدقيق للألم أو موقع التنكس.
قد يشمل داء الفقار عدة حالات تنكسية مختلفة، منها على سبيل المثال:
- خشونة المفاصل الوجيهية: قد يعاني المريض من ألم ناتج عن خشونة المفاصل الوجيهية ، وهي المفاصل الصغيرة التي تربط الفقرات ببعضها البعض. يظهر هذا الألم غالبًا خلال فترات النشاط البدني المكثف أو بعد فترات طويلة من الخمول.
- تضيق القناة الشوكية: يمكن أن يحدث تضيق القناة الشوكية ، وهو تضيق غير طبيعي في الفراغ الذي يمر من خلاله الحبل الشوكي والأعصاب، مما يسبب ألمًا في الساقين عند المشي (العرج العصبي).
- مرض القرص التنكسي: قد يكون الألم ناتجًا عن مرض القرص التنكسي ، حيث يصبح القرص الفقري متدهورًا، ويفقد محتواه المائي، ويقلل من قدرته على امتصاص الصدمات. يمكن أن يسبب القرص التنكسي ألمًا في أسفل الظهر أو الرقبة، وربما يمتد الألم إلى الساقين أو الذراعين.
هذه الأمثلة ليست سوى عدد قليل من المساهمات المحتملة المتعددة في آلام المريض.

وصف طبي دقيق للمريض
قد يسبب الألم الناتج عن تنكس المفاصل الوجيهية داء الفقار.
بعد الوصول إلى تشخيص سريري مؤكد لسبب ألم المريض (بدلاً من مجرد اكتشاف وجود داء الفقار، الذي قد يكون أو لا يكون هو سبب الألم)، يستخدم الأطباء عادةً مصطلحات أكثر تحديدًا للتشخيص (مثل خشونة المفاصل ، مرض القرص التنكسي القطني أو مرض القرص التنكسي العنقي ، أو تضيق القناة الشوكية القطنية أو تضيق القناة الشوكية العنقية ) لأن هذه المصطلحات تصف بشكل أكثر فعالية سبب الألم.
التشريح الأساسي للعمود الفقري وعلاقته بداء الفقار
لفهم داء الفقار بشكل أفضل، من الضروري الإلمام بالتشريح الأساسي للعمود الفقري وكيفية عمل مكوناته. يتكون العمود الفقري من سلسلة معقدة من العظام والأنسجة الرخوة التي تعمل معًا لتوفير الدعم والحركة والحماية.
مكونات العمود الفقري الرئيسية
-
الفقرات:
هي العظام الفردية التي تشكل العمود الفقري. تنقسم إلى مناطق رئيسية:
- الفقرات العنقية (Cervical): سبع فقرات في الرقبة (C1-C7)، توفر مرونة كبيرة للرأس والرقبة.
- الفقرات الصدرية (Thoracic): اثنتا عشرة فقرة في الجزء العلوي من الظهر (T1-T12)، تتصل بالقفص الصدري وتوفر استقرارًا أكبر.
- الفقرات القطنية (Lumbar): خمس فقرات في أسفل الظهر (L1-L5)، تتحمل معظم وزن الجسم وتوفر مرونة للحركة.
- العجز والعصعص (Sacrum and Coccyx): فقرات ملتحمة في قاعدة العمود الفقري.
- الأقراص الفقرية (Intervertebral Discs): توجد بين كل فقرتين متجاورتين (باستثناء الفقرتين العنقيين الأولى والثانية). تعمل هذه الأقراص كممتصات للصدمات ووسائد مرنة تسمح بحركة العمود الفقري. يتكون القرص من حلقة خارجية قوية (الحلقة الليفية) ومركز داخلي هلامي (النواة اللبية).
- المفاصل الوجيهية (Facet Joints): هي مفاصل صغيرة تقع في الجزء الخلفي من كل فقرة، تربط الفقرات ببعضها البعض وتسمح بحركة الانثناء والتمدد والدوران. هذه المفاصل مغطاة بغضروف ناعم وتنتج سائلًا زليليًا لتسهيل الحركة.
- القناة الشوكية (Spinal Canal): هي قناة عظمية تمتد بطول العمود الفقري، وتحمي الحبل الشوكي الذي يمر من خلالها.
- الأعصاب الشوكية (Spinal Nerves): تخرج من الحبل الشوكي عبر فتحات بين الفقرات (الثقوب الفقرية) لتتفرع إلى أجزاء مختلفة من الجسم، ناقلة الإشارات الحسية والحركية.
- الأربطة والعضلات: شبكة معقدة من الأربطة والعضلات تدعم العمود الفقري وتوفر الاستقرار وتسمح بالحركة.
كيف يؤثر داء الفقار على هذه المكونات
عندما يحدث داء الفقار، فإن هذه المكونات الحيوية تبدأ في التدهور:
- الأقراص الفقرية: تفقد محتواها المائي وتصبح أقل مرونة وأكثر هشاشة، مما يقلل من قدرتها على امتصاص الصدمات ويؤدي إلى انخفاض ارتفاع القرص. هذا يمكن أن يسبب بروزًا أو انزلاقًا غضروفيًا.
- المفاصل الوجيهية: يتآكل الغضروف الذي يغطي هذه المفاصل، مما يؤدي إلى احتكاك العظم بالعظم وتكوين نتوءات عظمية (Osteophytes أو Spurs) تُعرف باسم "المناقير العظمية".
- الفقرات: قد تتشكل نتوءات عظمية على حواف الفقرات في محاولة من الجسم لزيادة مساحة السطح وتثبيت العمود الفقري، ولكن هذه النتوءات يمكن أن تضغط على الأعصاب أو الحبل الشوكي.
- القناة الشوكية والثقوب الفقرية: يمكن أن يؤدي تضخم الأربطة، وتكوين النتوءات العظمية، وبروز الأقراص إلى تضييق هذه المساحات، مما يضغط على الحبل الشوكي أو الأعصاب الشوكية.
فهم هذه التغيرات التشريحية يساعد المرضى على استيعاب سبب الأعراض وكيفية عمل العلاجات المختلفة. الأستاذ الدكتور محمد هطيف يحرص دائمًا على شرح هذه التفاصيل لمرضاه بوضوح، مما يمكنهم من اتخاذ قرارات مستنيرة بشأن خطة علاجهم.
الأسباب وعوامل الخطر لداء الفقار
ينجم داء الفقار بشكل أساسي عن عملية طبيعية تحدث مع التقدم في العمر، ولكن هناك عدة عوامل يمكن أن تسرع أو تزيد من شدة هذا التنكس. فهم هذه الأسباب والعوامل يساعد في الوقاية وإدارة الحالة بفعالية.
الأسباب الرئيسية لداء الفقار
- الشيخوخة والتقدم في العمر: هذا هو السبب الأكثر شيوعًا. مع مرور الوقت، تتعرض الأقراص الفقرية والمفاصل الوجيهية للعمود الفقري للتآكل والتمزق المستمر. تفقد الأقراص محتواها المائي وتصبح أقل مرونة، بينما تتآكل الغضاريف في المفاصل.
- الإجهاد الميكانيكي المتكرر: الأنشطة التي تتضمن حركات متكررة للعمود الفقري، مثل الانحناء أو الرفع أو الدوران، يمكن أن تزيد من الضغط على الفقرات والأقراص، مما يسرع من عملية التنكس.
- الإصابات والرضوض: التعرض لإصابات سابقة في العمود الفقري، مثل حوادث السيارات أو السقوط، يمكن أن يضر بالبنى الفقرية ويجعلها أكثر عرضة للتنكس المبكر.
- الالتهاب: يمكن أن تساهم الحالات الالتهابية المزمنة في تدهور الأنسجة الغضروفية والعظمية في العمود الفقري.
عوامل الخطر التي تزيد من احتمالية الإصابة بداء الفقار
- الوراثة: تلعب العوامل الوراثية دورًا في تحديد مدى سرعة أو شدة تطور داء الفقار لدى بعض الأفراد. إذا كان لديك تاريخ عائلي للإصابة بمشاكل العمود الفقري التنكسية، فقد تكون أكثر عرضة للإصابة.
- المهنة: بعض المهن التي تتطلب مجهودًا بدنيًا شاقًا، أو رفع أوزان ثقيلة، أو حركات متكررة، أو الوقوف لفترات طويلة، أو التعرض لاهتزازات مستمرة (مثل سائقي الشاحنات أو عمال البناء)، تزيد من خطر الإصابة.
- السمنة وزيادة الوزن: يؤدي الوزن الزائد إلى زيادة الضغط على العمود الفقري، وخاصة الفقرات القطنية، مما يسرع من تآكل الأقراص والمفاصل.
- نمط الحياة الخامل: قلة النشاط البدني وضعف عضلات الجذع (التي تدعم العمود الفقري) يمكن أن تزيد من خطر الإصابة بداء الفقار، حيث تصبح العضلات غير قادرة على توفير الدعم الكافي.
- التدخين: أظهرت الدراسات أن التدخين يقلل من تدفق الدم إلى الأقراص الفقرية، مما يسرع من جفافها وتنكسها. كما أنه يؤثر سلبًا على قدرة الجسم على إصلاح الأنسجة التالفة.
- الوضعيات الخاطئة: الجلوس أو الوقوف بوضعية غير صحيحة لفترات طويلة يضع ضغطًا غير متساوٍ على العمود الفقري، مما يساهم في التنكس.
- بعض الأمراض: حالات مثل السكري غير المسيطر عليه أو أمراض المناعة الذاتية قد تؤثر على صحة الأنسجة الضامة والعظام، مما يزيد من خطر داء الفقار.
الأستاذ الدكتور محمد هطيف يؤكد على أهمية تقييم شامل لعوامل الخطر لكل مريض لتحديد الأسباب الكامنة وراء داء الفقار ووضع خطة علاجية مخصصة تتضمن تعديلات في نمط الحياة والوقاية من تفاقم الحالة.
الأعراض الشائعة لداء الفقار
تتنوع أعراض داء الفقار بشكل كبير اعتمادًا على الجزء المصاب من العمود الفقري (عنقي، صدري، قطني) وشدة التنكس، وما إذا كان هناك ضغط على الأعصاب أو الحبل الشوكي. قد لا يعاني بعض الأشخاص من أي أعراض على الإطلاق، بينما يعاني آخرون من ألم مزمن وموهن.
الأعراض العامة لداء الفقار
-
الألم:
هو العرض الأكثر شيوعًا. يمكن أن يكون الألم:
- موضعي: يتركز في منطقة معينة من العمود الفقري (الرقبة، أعلى الظهر، أسفل الظهر).
- إشعاعي: يمتد إلى أجزاء أخرى من الجسم، مثل الذراعين أو الساقين أو الأرداف، إذا كان هناك ضغط على الأعصاب.
- مزمن أو متقطع: قد يكون الألم مستمرًا أو يظهر ويختفي.
- يزداد سوءًا مع النشاط: غالبًا ما يزداد الألم سوءًا مع الحركة أو الوقوف لفترات طويلة أو بعض الوضعيات، ويتحسن مع الراحة.
- التيبس: خاصة في الصباح أو بعد فترات طويلة من الجلوس أو الخمول. قد يشعر المريض بصعوبة في تحريك الرقبة أو الظهر.
- نقص المرونة: صعوبة في الانحناء أو الدوران أو إمالة الرأس.
- صوت طقطقة أو احتكاك: قد يسمع المريض صوت طقطقة أو احتكاك (Crepitus) عند تحريك الجزء المصاب من العمود الفقري، بسبب احتكاك العظام أو الأنسجة المتدهورة.
أعراض داء الفقار حسب المنطقة المصابة
1. داء الفقار العنقي (Cervical Spondylosis) - في الرقبة
- ألم الرقبة: غالبًا ما ينتشر إلى الكتفين أو بين لوحي الكتف.
- الصداع: خاصة الصداع الذي يبدأ من مؤخرة الرأس وينتشر إلى الأمام.
- تنميل أو وخز في الذراعين واليدين والأصابع: بسبب انضغاط الأعصاب العنقية.
- ضعف في الذراعين أو اليدين: قد يواجه المريض صعوبة في الإمساك بالأشياء أو أداء المهام الدقيقة.
- صعوبة في المشي أو فقدان التوازن: في الحالات الشديدة التي تؤثر على الحبل الشوكي (اعتلال النخاع العنقي).
2. داء الفقار الصدري (Thoracic Spondylosis) - في الجزء العلوي من الظهر
- ألم في الجزء العلوي من الظهر: قد يكون الألم حادًا أو باهتًا، ويزداد سوءًا مع الحركة.
- تصلب في الظهر: صعوبة في الانحناء أو الدوران.
- ألم يلتف حول الصدر أو البطن: يشبه أحيانًا الألم الناتج عن مشاكل في القلب أو الجهاز الهضمي، ولكنه غالبًا ما يكون مرتبطًا بالحركة.
3. داء الفقار القطني (Lumbar Spondylosis) - في أسفل الظهر
- ألم أسفل الظهر: وهو الأكثر شيوعًا، قد ينتشر إلى الأرداف أو الفخذين.
- عرق النسا (Sciatica): ألم حاد أو حارق يمتد من أسفل الظهر إلى الساق، غالبًا ما يكون مصحوبًا بتنميل أو وخز أو ضعف في الساق أو القدم.
- تنميل أو وخز في الساقين والقدمين: بسبب انضغاط الأعصاب القطنية.
- ضعف في الساقين أو القدمين: قد يواجه المريض صعوبة في رفع القدم (Foot Drop) أو المشي.
- العرج العصبي (Neurogenic Claudication): ألم أو تشنج أو ضعف في الساقين يزداد سوءًا عند المشي ويتحسن بالجلوس أو الانحناء إلى الأمام، وهو عرض شائع لتضيق القناة الشوكية.
- فقدان السيطرة على المثانة أو الأمعاء (نادر): هذه علامة على حالة طارئة تتطلب عناية طبية فورية (متلازمة ذيل الفرس).
متى قد يكون ألم الظهر حالة طارئة طبية: متى قد يكون ألم الظهر حالة طارئة طبية
من المهم جدًا استشارة طبيب متخصص مثل الأستاذ الدكتور محمد هطيف عند ظهور أي من هذه الأعراض لتحديد السبب الدقيق والحصول على التشخيص والعلاج المناسبين، خاصة وأن أعراض داء الفقار يمكن أن تتداخل مع أعراض حالات أخرى.
التشخيص الدقيق لداء الفقار
يُعد التشخيص الدقيق حجر الزاوية في وضع خطة علاج فعالة لداء الفقار. نظرًا لأن داء الفقار هو مصطلح واسع، فإن الهدف من التشخيص هو تحديد السبب الكامن وراء الأعراض ومكان التنكس وشدته. يعتمد الأستاذ الدكتور محمد هطيف في صنعاء على نهج شامل يتضمن مراجعة دقيقة للتاريخ المرضي، الفحص البدني، والتصوير الطبي المتخصص.
1. التاريخ المرضي والفحص السريري
- مراجعة التاريخ المرضي: يسأل الأستاذ الدكتور محمد هطيف المريض عن طبيعة الألم (مكانه، شدته، متى يزداد سوءًا أو يتحسن)، الأعراض الأخرى المصاحبة (تنميل، ضعف، تيبس)، تاريخ الإصابات السابقة، الأمراض المزمنة، الأدوية التي يتناولها المريض، نمط حياته، ومهنته. هذه المعلومات حيوية لتكوين صورة أولية عن الحالة.
-
الفحص البدني والعصبي:
يقوم الدكتور هطيف بإجراء فحص شامل للعمود الفقري يتضمن:
- تقييم مدى حركة العمود الفقري: لتحديد أي قيود أو ألم عند الحركة.
- جس العمود الفقري: للبحث عن مناطق الألم أو التشنج العضلي.
- الفحص العصبي: لتقييم قوة العضلات، ردود الأفعال (المنعكسات)، والإحساس في الأطراف. يتم البحث عن علامات انضغاط الأعصاب أو الحبل الشوكي.
2. الفحوصات التصويرية
تُستخدم الفحوصات التصويرية لتأكيد التشخيص، وتحديد موقع وشدة التنكس، واستبعاد الأسباب الأخرى للألم.
-
الأشعة السينية (X-rays):
- تُظهر التغيرات العظمية مثل النتوءات العظمية (المناقير العظمية)، وتضيق المسافات بين الفقرات (بسبب تنكس القرص)، وتغيرات في محاذاة العمود الفقري.
- على الرغم من أنها لا تُظهر الأنسجة الرخوة مثل الأقراص والأعصاب، إلا أنها مفيدة في الكشف عن التغيرات العظمية المرتبطة بداء الفقار.
-
التصوير بالرنين المغناطيسي (MRI):
- يُعد التصوير بالرنين المغناطيسي هو الفحص الأكثر تفصيلاً لتقييم العمود الفقري.
- يوفر صورًا مفصلة للأنسجة الرخوة مثل الأقراص الفقرية (الكشف عن جفاف القرص، الانزلاق الغضروفي)، الأربطة، العضلات، الحبل الشوكي، والأعصاب.
- يُظهر بوضوح أي انضغاط على الأعصاب أو الحبل الشوكي نتيجة لتضيق القناة الشوكية أو بروز القرص.
-
التصوير المقطعي المحوسب (CT Scan):
- يُستخدم غالبًا عندما لا يكون التصوير بالرنين المغناطيسي ممكنًا أو في حالات معينة لتقييم بنية العظام بشكل أكثر تفصيلاً.
- يمكن أن يُظهر النتوءات العظمية وتضيق القناة الشوكية بشكل جيد.
- قد يُستخدم مع صبغة (Myelogram) لتقييم انضغاط الحبل الشوكي أو الأعصاب بشكل أفضل.
- **دراسات التوصيل العصبي وتخطيط كهربية العضل (Nerve
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك


