خشونة فقرات الظهر: دليل شامل للوقاية والعلاج مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
خشونة فقرات الظهر هي حالة تنكسية مزمنة تصيب المفاصل الفقرية في العمود الفقري، مسببة الألم والتيبس الشديد وتقليل نطاق الحركة. يهدف علاجها إلى تخفيف هذه الأعراض وتحسين جودة الحياة، ويتضمن عادةً الأدوية والعلاج الطبيعي وقد يتطلب التدخل الجراحي في بعض الحالات.
الخلاصة الطبية الشاملة:
خشونة فقرات الظهر، أو التهاب المفاصل التنكسي في العمود الفقري، هي حالة شائعة ومزمنة تتطور تدريجياً وتؤثر على الغضاريف والمفاصل بين الفقرات، مما يسبب ألماً شديداً، تيبساً، وتقييداً في الحركة، ويمكن أن يؤدي إلى ضعف في جودة الحياة. تتراوح خيارات العلاج بين التدابير التحفظية كالأدوية، العلاج الطبيعي المكثف، وتعديل نمط الحياة، وصولاً إلى التدخلات الجراحية المتقدمة عند الضرورة. يهدف العلاج إلى تخفيف الأعراض، استعادة الوظيفة، وتحسين نوعية حياة المريض. يعتبر التشخيص الدقيق ووضع خطة علاجية مخصصة أمراً حاسماً، وهو ما يوفره الأستاذ الدكتور محمد هطيف، بخبرته التي تتجاوز العشرين عاماً في جراحة العظام والعمود الفقري، وباستخدامه لأحدث التقنيات الجراحية مثل الجراحة المجهرية والمناظير 4K وتقنيات تبديل المفاصل.
مقدمة عن خشونة فقرات الظهر
تُعد خشونة فقرات الظهر (Spinal Osteoarthritis)، المعروفة أيضاً بالتهاب المفاصل التنكسي في العمود الفقري أو الفُصال العظمي الفقري، حالة طبية شائعة ومؤلمة تؤثر على الملايين حول العالم، وتعتبر من الأسباب الرئيسية للألم المزمن في الظهر والرقبة. هذه الحالة التنكسية لا تقتصر على فئة عمرية معينة، لكنها تزداد شيوعًا بشكل ملحوظ مع التقدم في العمر، وتؤثر بشكل كبير على جودة حياة الأفراد، محدثة تحديات جمة في الأنشطة اليومية والقدرة على العمل وممارسة الهوايات.
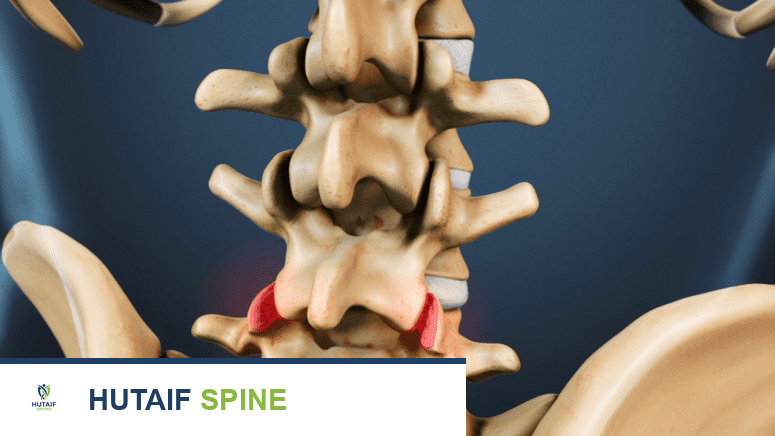
في جوهرها، خشونة فقرات الظهر هي عملية تآكل تدريجي للغضاريف الواقية التي تغطي نهايات العظام في المفاصل الفقرية (Facet Joints) وتآكل الأقراص الفقرية (Intervertebral Discs) التي تعمل كوسائد بين الفقرات. عندما تتلف هذه الغضاريف، تبدأ العظام بالاحتكاك ببعضها البعض، مما يؤدي إلى الألم، الالتهاب، التيبس، وقد يتطور الأمر لتكوين نتوءات عظمية تُعرف بالنتوءات العظمية (Bone Spurs أو Osteophytes)، والتي يمكن أن تضيق القناة الشوكية وتضغط على الأعصاب، مسببة أعراضاً عصبية مثل التنميل والضعف.
إن التعامل مع خشونة فقرات الظهر يتطلب فهماً عميقاً للتشريح، وعلم الأمراض، وخبرة واسعة في خيارات العلاج المتنوعة. في هذا الدليل الشامل، سنستعرض كل جانب من جوانب هذه الحالة، بدءاً من فهم التشريح الوظيفي للعمود الفقري، مروراً بالأسباب والعوامل المؤهبة، وصولاً إلى أحدث طرق التشخيص والعلاج، مع التركيز على الدور المحوري للأستاذ الدكتور محمد هطيف، البروفيسور في جامعة صنعاء وأحد أبرز جراحي العظام والعمود الفقري في اليمن، والذي يمتلك سجلاً حافلاً بالنجاحات على مدار أكثر من عقدين من الزمن في مساعدة المرضى على استعادة حركتهم والتخلص من الألم.

تشريح العمود الفقري ووظائفه
لفهم خشونة فقرات الظهر بشكل كامل، من الضروري أولاً استيعاب التركيب المعقد والوظائف الحيوية للعمود الفقري. العمود الفقري هو المحور المركزي لجسم الإنسان، وهو هيكل عظمي مرن وقوي يوفر الدعم للجسم، ويحمي الحبل الشوكي الحساس، ويسمح بمجموعة واسعة من الحركات.
مكونات العمود الفقري الرئيسية
- الفقرات (Vertebrae): هي العظام الفردية التي تشكل العمود الفقري. لدى البشر 33 فقرة مقسمة إلى خمس مناطق رئيسية:
- الفقرات العنقية (Cervical Vertebrae): سبع فقرات في الرقبة (C1-C7)، تدعم الرأس وتسمح بحركته.
- الفقرات الصدرية (Thoracic Vertebrae): اثنتا عشرة فقرة في الجزء العلوي من الظهر (T1-T12)، تتصل بالضلوع وتوفر الاستقرار.
- الفقرات القطنية (Lumbar Vertebrae): خمس فقرات كبيرة وقوية في أسفل الظهر (L1-L5)، تتحمل معظم وزن الجسم.
- الفقرات العجزية (Sacral Vertebrae): خمس فقرات ملتحمة تشكل العجز (Sacrum)، تتصل بعظام الحوض.
- الفقرات العصعصية (Coccygeal Vertebrae): أربع فقرات صغيرة ملتحمة تشكل العصعص (Coccyx).
- الأقراص الفقرية (Intervertebral Discs): تقع بين كل فقرتين متجاورتين (باستثناء الفقرتين العنقية الأولى والثانية). تعمل هذه الأقراص كممتص للصدمات ووسائد مرنة تسمح بحركة العمود الفقري. يتكون القرص من جزأين:
- النواة اللبية (Nucleus Pulposus): الجزء الداخلي الجيلاتيني المرن.
- الحلقة الليفية (Annulus Fibrosus): الجزء الخارجي القوي المحيط بالنواة.
- المفاصل الوجيهية (Facet Joints): هي مفاصل صغيرة تقع على جانبي كل فقرة، تربط الفقرات ببعضها البعض من الخلف وتسمح بالحركة الانزلاقية بينها. هذه المفاصل مغطاة بغضروف زجاجي أملس يسمح بحركة سلسة ويقلل الاحتكاك.
- الأربطة (Ligaments): أشرطة قوية من النسيج الضام تربط الفقرات ببعضها البعض وتوفر الاستقرار للعمود الفقري.
- العضلات (Muscles): شبكة معقدة من العضلات المحيطة بالعمود الفقري تدعم الحركة والاستقرار.
- الحبل الشوكي والأعصاب (Spinal Cord and Nerves): يمر الحبل الشوكي داخل القناة الشوكية المحمية بالفقرات، وتتفرع منه الأعصاب الشوكية لتغذي أجزاء الجسم المختلفة.
تأثير الخشونة على مكونات العمود الفقري
خشونة فقرات الظهر تؤثر بشكل أساسي على:
* الغضاريف في المفاصل الوجيهية: تتآكل وتصبح خشنة، مما يؤدي إلى احتكاك العظام وتولد الألم والالتهاب.
* الأقراص الفقرية: تفقد مرونتها ومحتواها المائي، وتصبح أرق وأقل قدرة على امتصاص الصدمات، وقد تتشقق أو تنتفخ (ديسك).
* الفقرات نفسها: قد تتكون نتوءات عظمية (Osteophytes) على حواف الفقرات والمفاصل الوجيهية كرد فعل على تآكل الغضاريف، وهذه النتوءات يمكن أن تضيق القناة الشوكية أو المخارج العصبية.
هذا التدهور التدريجي في مكونات العمود الفقري يؤدي إلى مجموعة واسعة من الأعراض التي سنتناولها بالتفصيل.
أسباب وعوامل خشونة فقرات الظهر
خشونة فقرات الظهر هي حالة متعددة العوامل، مما يعني أن هناك عدة أسباب وعوامل تساهم في تطورها. فهم هذه العوامل يساعد في الوقاية والعلاج الفعال.
الأسباب الرئيسية
- التقدم في العمر (Aging): هو العامل الأكثر شيوعاً. مع تقدم العمر، تفقد الغضاريف مرونتها ومحتواها المائي، وتصبح الأقراص الفقرية أرق وأكثر عرضة للتلف.
- الوراثة (Genetics): تلعب الاستعدادات الوراثية دوراً مهماً. إذا كان أحد أفراد العائلة يعاني من خشونة المفاصل، فقد يزيد ذلك من خطر الإصابة.
- الإصابات السابقة (Previous Injuries): أي إصابة سابقة في الظهر، مثل الكسور، الالتواءات، أو الرضوض، يمكن أن تسرع من عملية التآكل في المفاصل المتأثرة.
- الإجهاد المتكرر (Repetitive Stress): المهن أو الأنشطة التي تتطلب رفع الأثقال بشكل متكرر، الانحناء، أو الحركات الدورانية للعمود الفقري يمكن أن تزيد من الضغط على الفقرات والمفاصل.
- السمنة وزيادة الوزن (Obesity and Overweight): الوزن الزائد يزيد من الحمل على العمود الفقري، خاصة الفقرات القطنية، مما يسرع من تآكل الغضاريف والأقراص.
- الوضعية السيئة (Poor Posture): الجلوس أو الوقوف بوضعية خاطئة لفترات طويلة يضع ضغطاً غير متساوٍ على العمود الفقري، مما يؤدي إلى تآكل غير متوازن.
- التشوهات الخلقية أو المكتسبة في العمود الفقري (Congenital or Acquired Spinal Deformities): حالات مثل الجنف (Scoliosis) أو الحداب (Kyphosis) يمكن أن تغير توزيع الضغط على الفقرات وتزيد من خطر الخشونة.
- الأمراض الالتهابية (Inflammatory Diseases): بعض أمراض المناعة الذاتية مثل التهاب المفاصل الروماتويدي أو التهاب الفقار اللاصق يمكن أن تسبب تلفاً في مفاصل العمود الفقري.
- نقص النشاط البدني أو الإفراط فيه (Lack of Physical Activity or Over-activity): قلة الحركة تضعف العضلات الداعمة للعمود الفقري، بينما الإفراط في بعض التمارين دون تقنية صحيحة قد يؤذي المفاصل.
- التغذية غير السليمة (Poor Nutrition): نقص بعض الفيتامينات والمعادن الضرورية لصحة العظام والغضاريف قد يؤثر على مقاومتها للتآكل.
فهم هذه العوامل يساعد الأستاذ الدكتور محمد هطيف وفريقه على تقييم حالة المريض بدقة ووضع خطة علاجية وقائية وتدخلية شاملة تراعي كافة هذه الجوانب.
أعراض وتشخيص خشونة فقرات الظهر
تتراوح أعراض خشونة فقرات الظهر بشكل كبير بين المرضى، وتعتمد على شدة الحالة وموقع الفقرات المتأثرة. التشخيص الدقيق هو حجر الزاوية لأي خطة علاجية ناجحة، ويتطلب خبرة كبيرة يمتلكها الأستاذ الدكتور محمد هطيف.
الأعراض الشائعة
- الألم (Pain): هو العرض الأكثر شيوعاً.
- الخصائص: قد يكون الألم مزمناً (أكثر من 3 أشهر)، أو متقطعاً، أو حاداً في بعض الأحيان.
- التوقيت: غالباً ما يزداد الألم سوءاً مع الحركة أو بعد فترات طويلة من الجلوس أو الوقوف، ويتحسن مع الراحة. قد يكون أسوأ في الصباح.
- الموقع: يمكن أن يكون الألم موضعياً في منطقة الظهر المتأثرة (قطنية، صدرية، عنقية) أو ينتشر إلى مناطق أخرى.
- الألم المنتشر (Radicular Pain): إذا ضغطت النتوءات العظمية أو القرص على الأعصاب، قد ينتشر الألم إلى الأطراف:
- في الرقبة: قد ينتشر الألم إلى الذراعين واليدين (اعتلال الجذور العنقية).
- في أسفل الظهر: قد ينتشر الألم إلى الأرداف، الفخذين، الساقين، والقدمين (عرق النسا أو اعتلال الجذور القطنية).
- التيبس (Stiffness): خاصة في الصباح أو بعد فترات الخمول. يمكن أن يجعل القيام بالأنشطة اليومية صعباً.
- تقييد الحركة (Limited Range of Motion): صعوبة في الانحناء، التواء، أو تدوير العمود الفقري.
- الاحتكاك أو الطقطقة (Grinding or Clicking Sounds): قد يسمع المريض أو يشعر بأصوات احتكاك في العمود الفقري مع الحركة.
- الضعف أو التنميل (Weakness or Numbness): إذا كان هناك ضغط كبير على الأعصاب، قد يشعر المريض بضعف في العضلات أو تنميل ووخز في الأطراف.
- تشنجات العضلات (Muscle Spasms): قد تحدث تشنجات مؤلمة في العضلات المحيطة بالفقرات المتأثرة كرد فعل للألم والالتهاب.
- الصداع (Headaches): في حالات خشونة الفقرات العنقية، قد ينتشر الألم إلى الرأس مسبباً صداعاً توترياً.
التشخيص الدقيق
يعتمد التشخيص على مزيج من التاريخ المرضي، الفحص السريري، والتصوير الطبي.
- التاريخ المرضي الشامل (Detailed Medical History):
- يستمع الأستاذ الدكتور محمد هطيف بعناية لوصف المريض للألم (متى بدأ، شدته، ما الذي يزيده أو يخففه، الأنشطة المتأثرة).
- يستفسر عن أي إصابات سابقة، أمراض مزمنة، أدوية يتناولها المريض، ونمط حياته.
- الفحص السريري الدقيق (Thorough Physical Examination):
- يقوم الدكتور هطيف بتقييم نطاق حركة العمود الفقري، وقوة العضلات، وردود الأفعال العصبية، والإحساس في الأطراف.
- يتحقق من وجود مناطق مؤلمة عند اللمس أو تشنجات عضلية.
- يُجري اختبارات خاصة لتقييم ضغط الأعصاب (مثل اختبار رفع الساق المستقيمة).
- الفحوصات التصويرية (Imaging Studies):
- الأشعة السينية (X-rays): تُظهر بوضوح تآكل الغضاريف (تضيق المسافات بين الفقرات)، النتوءات العظمية، وأي تشوهات في بنية العظام.
- التصوير بالرنين المغناطيسي (MRI): هو الأداة الأكثر تفصيلاً لتقييم الأنسجة الرخوة مثل الأقراص الفقرية، الحبل الشوكي، والأعصاب. يكشف عن تضيق القناة الشوكية (Spinal Stenosis)، انزلاق الأقراص، والتهاب المفاصل الوجيهية.
- التصوير المقطعي المحوسب (CT Scan): يوفر صوراً مفصلة للعظام ويمكن أن يكون مفيداً في تقييم النتوءات العظمية وتضيق القناة الشوكية.
- تخطيط كهربية العضل (EMG) ودراسات توصيل الأعصاب (Nerve Conduction Studies): قد تُطلب لتقييم وظيفة الأعصاب وتحديد مدى الضرر العصبي إذا كان هناك اشتباه في ضغط الأعصاب.
من خلال هذه الخطوات المتكاملة، يضمن الأستاذ الدكتور محمد هطيف تشخيصاً دقيقاً يسمح بوضع خطة علاجية مخصصة وفعالة تتناسب مع حالة كل مريض.
خيارات علاج خشونة فقرات الظهر
يعتمد علاج خشونة فقرات الظهر على شدة الأعراض، موقعها، ومدى تأثيرها على جودة حياة المريض. يتبع الأستاذ الدكتور محمد هطيف نهجاً علاجياً متدرجاً يبدأ بالخيارات التحفظية، وينتقل إلى التدخلات الأكثر تقدماً عند الضرورة، مع التركيز دائماً على أعلى معايير الأمان والفعالية.
العلاج التحفظي
يهدف العلاج التحفظي إلى تخفيف الألم، تقليل الالتهاب، تحسين الحركة، وتقوية العضلات الداعمة للعمود الفقري.
- الأدوية (Medications):
- مسكنات الألم المتاحة دون وصفة طبية (OTC Pain Relievers): مثل الباراسيتامول (Acetaminophen) لتخفيف الألم الخفيف.
- مضادات الالتهاب غير الستيرويدية (NSAIDs): مثل الإيبوبروفين (Ibuprofen) والنابروكسين (Naproxen) لتقليل الألم والالتهاب.
- مرخيات العضلات (Muscle Relaxants): لتخفيف التشنجات العضلية المؤلمة.
- الأدوية المضادة للاكتئاب ومضادات الاختلاج (Antidepressants and Anticonvulsants): قد توصف بجرعات منخفضة لعلاج الألم العصبي المزمن.
- الكورتيكوستيرويدات الفموية (Oral Corticosteroids): في حالات الالتهاب الشديد، قد توصف لفترة قصيرة.
- العلاج الطبيعي والتأهيل (Physical Therapy and Rehabilitation):
- تمارين التقوية والتمدد: لتقوية عضلات البطن والظهر (Core Muscles) وتحسين مرونة العمود الفقري.
- العلاج اليدوي: تقنيات لفك التيبس وتحسين حركة المفاصل.
- الكمادات الحرارية والباردة: لتخفيف الألم والالتهاب.
- العلاج بالموجات فوق الصوتية والتحفيز الكهربائي (Ultrasound and Electrical Stimulation): لتقليل الألم وتحسين الدورة الدموية.
- تعليم الوضعيات الصحيحة (Posture Education): نصائح حول كيفية الجلوس، الوقوف، ورفع الأشياء بشكل صحيح.
- برامج التمارين المنزلية: لضمان استمرارية التحسن.
- الحقن العلاجية (Injections):
- حقن الكورتيكوستيرويد في المفاصل الوجيهية (Facet Joint Injections): تُحقن مباشرة في المفاصل المتأثرة لتقليل الالتهاب والألم.
- حقن فوق الجافية (Epidural Injections): تُحقن في الفراغ حول الحبل الشوكي لتخفيف الألم الناجم عن ضغط الأعصاب.
- حقن البلازما الغنية بالصفائح الدموية (PRP) أو الخلايا الجذعية (Stem Cell Injections): في بعض الحالات، قد تُستخدم هذه التقنيات المتقدمة لتسريع الشفاء وتجديد الأنسجة، تحت إشراف الدكتور هطيف الذي يتابع أحدث الأبحاث في هذا المجال.
- تعديلات نمط الحياة (Lifestyle Modifications):
- فقدان الوزن: لتقليل الضغط على العمود الفقري.
- ممارسة الرياضة بانتظام: تمارين منخفضة التأثير مثل المشي، السباحة، واليوغا.
- الإقلاع عن التدخين: لأنه يؤثر سلباً على صحة الأقراص الفقرية.
- النوم الجيد: على مرتبة داعمة.
- تغييرات في بيئة العمل: استخدام كراسي مريحة ومكاتب قابلة للتعديل.
- العلاجات التكميلية (Complementary Therapies):
- الوخز بالإبر (Acupuncture): قد يساعد في تخفيف الألم لدى بعض المرضى.
- التدليك العلاجي (Massage Therapy): لتخفيف تشنجات العضلات وتحسين الدورة الدموية.
العلاج الجراحي
يُعد العلاج الجراحي الخيار الأخير عادةً، ويُلجأ إليه عندما تفشل جميع الخيارات التحفظية في تخفيف الأعراض، أو عندما تكون هناك علامات على ضغط عصبي شديد يؤثر على وظيفة الأعصاب (مثل ضعف الأطراف أو مشاكل في التحكم بالمثانة والأمعاء). يشتهر الأستاذ الدكتور محمد هطيف بكونه رائدًا في جراحة العمود الفقري في صنعاء واليمن، معتمداً على خبرته التي تزيد عن 20 عاماً وأحدث التقنيات الجراحية.
متى يوصي الأستاذ الدكتور محمد هطيف بالجراحة؟
* ألم شديد ومزمن لا يستجيب للعلاجات التحفظية لأكثر من 6-12 شهراً.
* ضعف تدريجي في الأطراف أو تنميل مستمر.
* تضيق شديد في القناة الشوكية يسبب أعراضاً عصبية.
* عدم القدرة على القيام بالأنشطة اليومية بسبب الألم وتقييد الحركة.
* متلازمة ذيل الفرس (Cauda Equina Syndrome) وهي حالة طارئة تتطلب تدخلاً جراحياً فورياً.
أنواع الجراحات الشائعة
- استئصال الصفيحة الفقرية (Laminectomy):
- الغرض: تخفيف الضغط عن الحبل الشوكي والأعصاب عن طريق إزالة جزء من الصفيحة الفقرية (جزء من الفقرة الخلفي).
- التقنية: يمكن إجراؤها بشكل مفتوح أو باستخدام تقنيات الجراحة المجهرية (Microsurgery) التي يتقنها الدكتور هطيف، مما يقلل من حجم الشق الجراحي وفترة التعافي.
- استئصال القرص (Discectomy):
- الغرض: إزالة الجزء المتضرر من القرص الفقري الذي يضغط على الأعصاب.
- التقنية: غالباً ما تُجرى باستخدام الجراحة المجهرية (Microdiscectomy) لتقليل الضرر على الأنسجة المحيطة.
- دمج الفقرات (Spinal Fusion):
- الغرض: ربط فقرتين أو أكثر بشكل دائم لمنع الحركة بينهما، وبالتالي تخفيف الألم الناتج عن الحركة غير المستقرة أو المتآكلة.
- التقنية: يتم استخدام طعم عظمي (من المريض نفسه أو من متبرع أو صناعي) وأدوات معدنية (مثل البراغي والقضبان) لتثبيت الفقرات حتى تلتحم.
- الدكتور هطيف وخبرته: يستخدم الدكتور هطيف أحدث تقنيات دمج الفقرات، بما في ذلك تقنيات الاندماج الأمامي والخلفي والجانبي، لضمان أفضل النتائج.
- تبديل القرص الاصطناعي (Artificial Disc Replacement - ADR):
- الغرض: استبدال القرص الفقري المتضرر بقرص اصطناعي للحفاظ على حركة العمود الفقري، بدلاً من دمج الفقرات.
- التقنية: خيار متاح لبعض المرضى، خاصة في الفقرات العنقية والقطنية، وهو يتطلب دقة جراحية عالية وخبرة كبيرة في جراحة المفاصل الاصطناعية، وهو مجال يتميز فيه الأستاذ الدكتور محمد هطيف.
- جراحة المناظير 4K للعمود الفقري (Spinal Endoscopy 4K):
- الغرض: إجراء جراحات العمود الفقري بأقل تدخل جراحي ممكن، باستخدام كاميرا عالية الدقة (4K) وأدوات دقيقة.
- مزاياها: شق جراحي أصغر، ألم أقل بعد الجراحة، فترة تعافٍ أسرع، وتقليل مخاطر المضاعفات.
- الدكتور هطيف والتقنية: الأستاذ الدكتور محمد هطيف هو من رواد استخدام هذه التقنيات المتقدمة في اليمن، مما يضمن للمرضى الاستفادة من أحدث الابتكارات الجراحية.
مقارنة العلاج التحفظي والجراحي
يُقدم الأستاذ الدكتور محمد هطيف استشارة دقيقة لمناقشة كل الخيارات العلاجية، مع مراعاة حالة المريض الفردية، لضمان اختيار النهج الأمثل الذي يحقق أفضل النتائج.
| الميزة/العامل | العلاج التحفظي | العلاج الجراحي |
|---|---|---|
| الأهداف الرئيسية | تخفيف الأعراض، تحسين الوظيفة، تأخير تطور المرض. | تخفيف الضغط العصبي، استعادة الاستقرار، تقليل الألم الشديد. |
| المدة الزمنية للبدء | عادةً هو الخط الأول، يبدأ فور التشخيص. | يُلجأ إليه بعد فشل العلاج التحفظي لعدة أشهر (6-12 شهرًا). |
| الآثار الجانبية/المخاطر | قليلة نسبياً (آثار جانبية للأدوية، عدم استجابة). | مخاطر جراحية (عدوى، نزيف، تلف عصبي، فشل الاندماج، مضاعفات التخدير). |
| التعافي | تدريجي وطويل الأمد، يتطلب الالتزام المستمر. | أسرع في تخفيف الأعراض الحادة، لكن يتطلب فترة تأهيل مكثفة بعد الجراحة. |
| التكلفة | أقل تكلفة بشكل عام (أدوية، جلسات علاج طبيعي). | أعلى تكلفة (رسوم جراح، مستشفى، تخدير، أدوات). |
| الاستطبابات | الألم المتوسط إلى الشديد، تيبس، فقدان وظيفي بسيط. | ألم شديد ومزمن غير مستجيب، ضعف عصبي متفاقم، تضيق القناة الشوكية الشديد. |
| قابلية التراجع | قابل للتراجع (يمكن التوقف عن العلاج أو تعديله). | غير قابل للتراجع (تغييرات دائمة في بنية العمود الفقري). |
| التقنيات المستخدمة | أدوية، علاج طبيعي، حقن، تعديل نمط الحياة. | استئصال الصفيحة، استئصال القرص، دمج الفقرات، تبديل القرص الاصطناعي، جراحة المناظير. |
استئصال القرص المجهري ودمج الفقرات
عندما يصبح التدخل الجراحي ضرورياً، يبرز الأستاذ الدكتور محمد هطيف كخبير لا يُضاهى في استخدام أحدث التقنيات الجراحية. لنلقِ نظرة عميقة على إجراءين جراحيين رئيسيين قد يوصي بهما لعلاج خشونة فقرات الظهر ومضاعفاتها: استئصال القرص المجهري ودمج الفقرات.
استئصال القرص المجهري
هذا الإجراء يُعد المعيار الذهبي لعلاج الانزلاق الغضروفي الذي يسبب ضغطاً على العصب الشوكي (مثل عرق النسا). يركز الدكتور هطيف على إجرائه بأقل تدخل جراحي ممكن.
الخطوات الجراحية
- التخدير: يُجرى تحت التخدير العام.
- الشق الجراحي: يُجري الدكتور هطيف شقاً صغيراً جداً (حوالي 1-2 سم) في منتصف الظهر فوق الفقرات المتأثرة.
- الوصول إلى العمود الفقري: باستخدام منظار جراحي خاص أو مجهر جراحي عالي الدقة، يقوم بإزاحة العضلات والأنسجة الرخوة بلطف بدلاً من قطعها، مما يقلل من الصدمة على الأنسجة.
- إزالة جزء من العظم (اختياري): في بعض الحالات، قد يضطر الدكتور هطيف لإزالة جزء صغير جداً من الصفيحة الفقرية (Laminectomy) أو جزء من المفصل الوجيهي (Facetectomy) للوصول إلى العصب المضغوط.
- تحديد مكان القرص المنزلق: يتم تحديد القرص المتضرر والعصب المضغوط بدقة تحت رؤية المجهر.
- إزالة الجزء المنزلق: يقوم الدكتور هطيف بإزالة الجزء المنتفخ أو المنفصل من القرص الفقري الذي يضغط على العصب. يتم التأكد من تحرير العصب بشكل كامل.
- إغلاق الشق: بعد التأكد من خلو المنطقة من الضغط، يتم إغلاق الشق الجراحي الصغير باستخدام غرز دقيقة.
مزايا استئصال القرص المجهري
- أقل تدخلاً: شق جراحي صغير، ضرر أقل للعضلات والأنسجة.
- تعافٍ أسرع: معظم المرضى يعودون إلى المنزل في نفس اليوم أو اليوم التالي.
- ألم أقل بعد الجراحة: بفضل التقنيات المجهرية الدقيقة.
- نتائج ممتازة: نسبة نجاح عالية في تخفيف آلام الساق (عرق النسا).
دمج الفقرات
يُعد دمج الفقرات إجراءً أكثر تدخلاً يهدف إلى تثبيت فقرتين أو أكثر بشكل دائم. يوصي به الدكتور هطيف في حالات عدم استقرار العمود الفقري، أو التدهور الشديد للمفاصل الوجيهية، أو الانزلاق الفقري، أو بعد استئصال قرص كبير لا يمكن للعمود الفقري أن يتحمل الحركة بعده.
خطوات دمج الفقرات
- التخدير: تحت التخدير العام.
- الشق الجراحي: يُجرى شق في منتصف الظهر فوق الفقرات المراد دمجها.
- **الوص
آلام الظهر والرقبة وتنميل الأطراف ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وأفضل دكتور عمود فقري في صنعاء، وخبير في جراحات الديسك الميكروسكوبية.. نلتزم بإعادتك لحياة خالية من الألم وظهر مستقيم.
